En el momento presente, no se dispone de un tratamiento etiológico para el síndrome del intestino irritable y la modificación de la dieta, en particular la dieta baja en FODMAP (oligosacáridos, disacáridos, monosacáridos y polioles fermentables) se utiliza cada vez más para controlar los síntomas, si bien no se conocen su eficacia y seguridad reales. El objetivo de esta revisión panorámica es conocer si la dieta baja en FODMAP es realmente eficaz y segura a largo plazo en el manejo dietético de dicho síndrome. La revisión, siguiendo una metodología adecuada, se llevó a cabo con 25 estudios, que se recuperaron a texto completo. De todos ellos, 3 eran metaanálisis, 2 revisiones sistemáticas y 3 ambos tipos de estudio. El resto de los estudios eran, en general, de baja calidad metodológica y muy heterogéneos, con poco nivel de evidencia y bajo grado de recomendación. Puede concluirse que, en el corto plazo, la dieta baja en FODMAP tiene eficacia en la mayoría de los pacientes con síndrome de intestino irritable, por lo que podría apoyarse su uso como terapia de primera línea. Sin embargo, de todos los estudios, solamente uno fue prospectivo de seguimiento a largo plazo, entre 6 y 18 meses, con buenos resultados, por lo que se precisan más estudios de seguimiento, diseñados con este propósito, en los que se investiguen los efectos a largo plazo. De aconsejarse este tipo de dieta, debería hacerse dirigida por dietistas especializados.
At present, there is no aetiological treatment available for irritable bowel syndrome, and dietary modifications, particularly the low-FODMAP (monosaccharide, disaccharide, oligosaccharides and fermentable polyols) diet is increasingly used to control the symptoms of irritable bowel syndrome, although its actual efficacy and safety are unknown. The objective of this overview is to determine whether the low FODMAP diet is really effective and safe in the long term in the dietary management of irritable bowel syndrome. The review, following an appropriate methodology, was carried out with 25 studies, which were retrieved full text. Of these, 3 were meta-analyses, 2 were systematic reviews, and 3 were both types of studies. The rest of the studies were, in general, of low methodological quality and very heterogeneous, with a low level of evidence and low degree of recommendation. It can be concluded that, in the short term, the low-FODMAP diet is effective in most patients with irritable bowel syndrome, so its use as first-line therapy could be supported. However, of all the studies, only one was prospective for long-term follow-up, between 6 and 18 months, with good results. More follow-up studies, designed for this purpose, are needed to investigate long-term effects. Furthermore, if this type of diet is advised, it should be led by specialised dietitians.
En el momento presente, no se dispone de un tratamiento etiológico para el síndrome del intestino irritable (SII), por lo que todas las opciones terapéuticas actuales son sintomáticas; la modificación de la dieta se utiliza cada vez más para controlar los síntomas1.
En 2007, se introdujo una innovación terapéutica de tipo dietético en el manejo del SII consistente en evitar o reducir el consumo de hidratos de carbono y polioles de cadena corta de mala absorción y altamente fermentables, denominados FODMAP (fermentable oligosaccharides, disaccharides, monosaccharides and polyols) en la dieta2, basada en la hipótesis FODMAP de la enfermedad de Crohn, formulada por Gibson en 20053.
Dicha dieta, y toda la información relacionada, está disponible en la dirección https://www.monashfodmap.com/ (Universidad de Monash, Australia). En nuestro país, se puede descargar desde la web de la Asociación Española de Gastroenterología (AEGASTRO), en la URL https://tinyurl.com/t4zqzp6 (URL acortada o breve).
En este orden de cosas, la restricción dietética de FODMAP está siendo investigada en el manejo de los síntomas intestinales funcionales en el SII4. Dicha restricción reduce la carga osmótica y la producción de gas en el intestino delgado distal y el colon proximal, lo que proporciona alivio sintomático en bastantes pacientes con dicho trastorno5.
Hasta la fecha, se han realizado varios metaanálisis y revisiones sistemáticas sobre las dietas con bajo contenido en FODMAP que parecen proporcionar una importante mejoría del dolor abdominal y la hinchazón que presentan estos pacientes6-9. Sin embargo, algunas de estas revisiones sistemáticas incluyeron ensayos clínicos no controlados y ensayos del tipo antes y después, por lo que son de baja calidad metodológica. Por estas razones, nos ha parecido conveniente revisar más a fondo las evidencias disponibles sobre el tema, para determinar el verdadero valor de este tipo de dieta, su seguridad y sus resultados en pacientes con SII.
Por otro lado, una revisión panorámica (scoping review) se puede definir como una evaluación preliminar del volumen de información disponible sobre un tema dado; es decir, la extensión, rango y naturaleza de la información sobre un fenómeno determinado. Estas revisiones stán concebidas como un método en sí mismo, que conduce a la publicación y difusión de los resultados de las investigaciones sobre un tema particular10,11: pueden ser un primer paso en la realización de una revisión sistemática.
El objetivo de esta revisión panorámica es conocer si la dieta baja en FODMAP es realmente eficaz y segura en el manejo (dietético) del SII, en cuyo caso se podría recomendar, con garantías, a tales pacientes, o, por el contrario, no es tan aconsejable como se pensó en un principio, máxime teniendo en cuenta que tiene algunas limitaciones y problemas potenciales.
Estrategia de búsqueda bibliográfica: criterios de inclusión y exclusiónComo bases de datos donde se ha realizado la búsqueda bibliográfica se han utilizado PubMed (https://www.ncbi.nlm.nih.gov/pubmed/) y Google Académico (Google Scholar) (https://scholar.google.es/), empleando, respectivamente, las siguientes palabras clave y límites:
1. En PubMed: Low FODMAP diet [ti] (en el título) OR Low fermentable, oligo-, di-, mono-saccharides and polyol diet [mesh] (como descriptor MeSH), en combinación (AND) con Irritable Bowel Syndrome[ti] en el título. Como límites, de exclusión, se aplicaron NOT inflammatory bowel diseases, NOT constipation y NOT child / infant, para descartar el empleo de dicho tipo de fibra en otros procesos (enfermedad inflamatoria intestinal y estreñimiento crónico) diferentes del SII, y que la búsqueda se realizara solamente en adultos. Por último, se limitó la búsqueda a los 5 últimos años:
(Low FODMAP diet [ti] OR Low fermentable, oligo-, di-, mono-saccharides and polyol diet[mesh]) AND irritable bowel syndrome[ti] NOT (inflammatory bowel diseases OR constipation OR child OR infant). Con esta estrategia se encontraron 36 artículos.
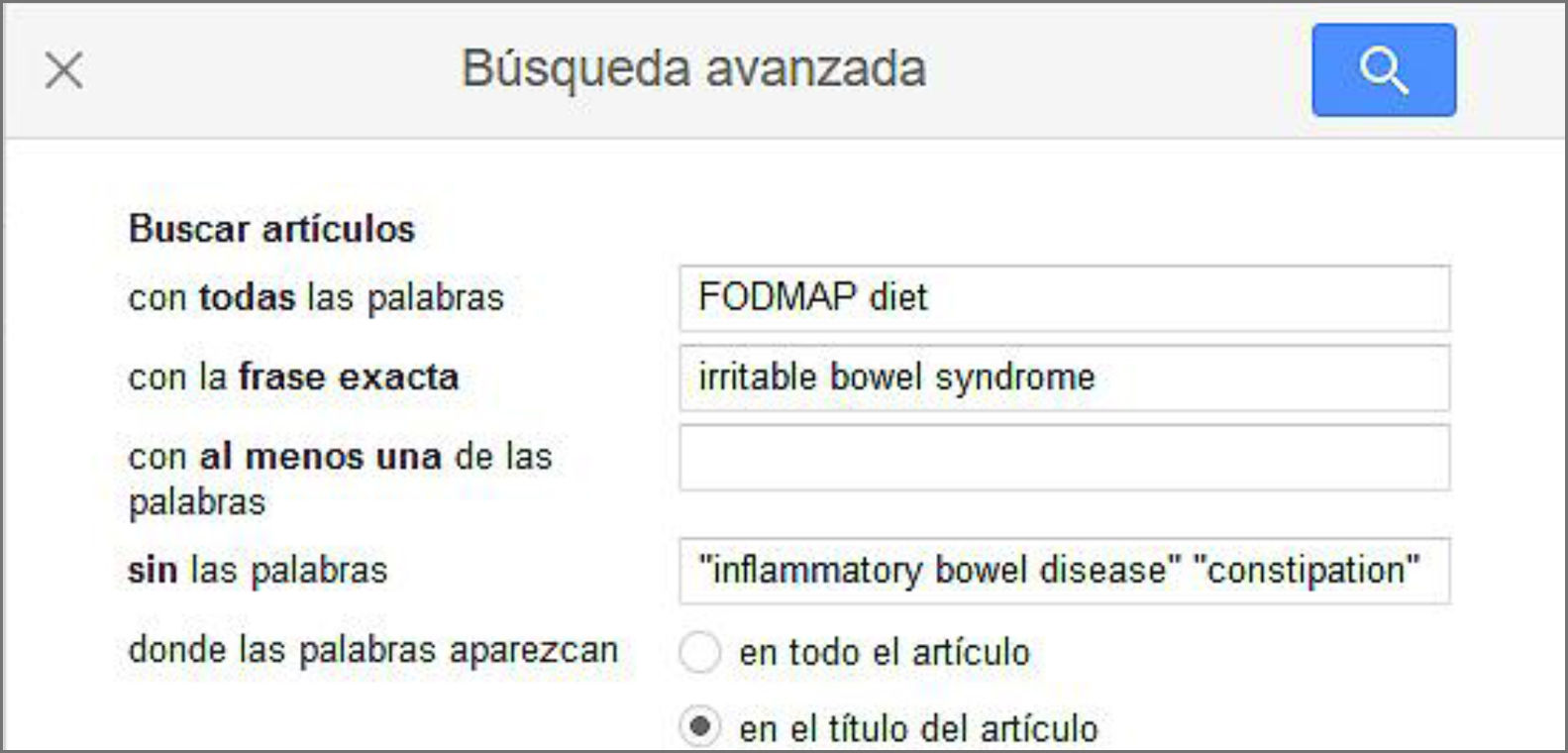
2. En Google Scholar: Se utilizó el modo búsqueda avanzada: buscar artículos con todas las palabras: «FODMAP diet» y con la frase exacta: «irritable bowel syndrome», todo ello en el título del artículo y sin las palabras «inflammatory bowel disease» y «constipation»: (allintitle: FODMAP diet «irritable bowel syndrome» -«inflammatory bowel disease» -«constipation»), y todo ello en el período comprendido entre 2015 y 2020. Con esta herramienta se encontraron 102 estudios.
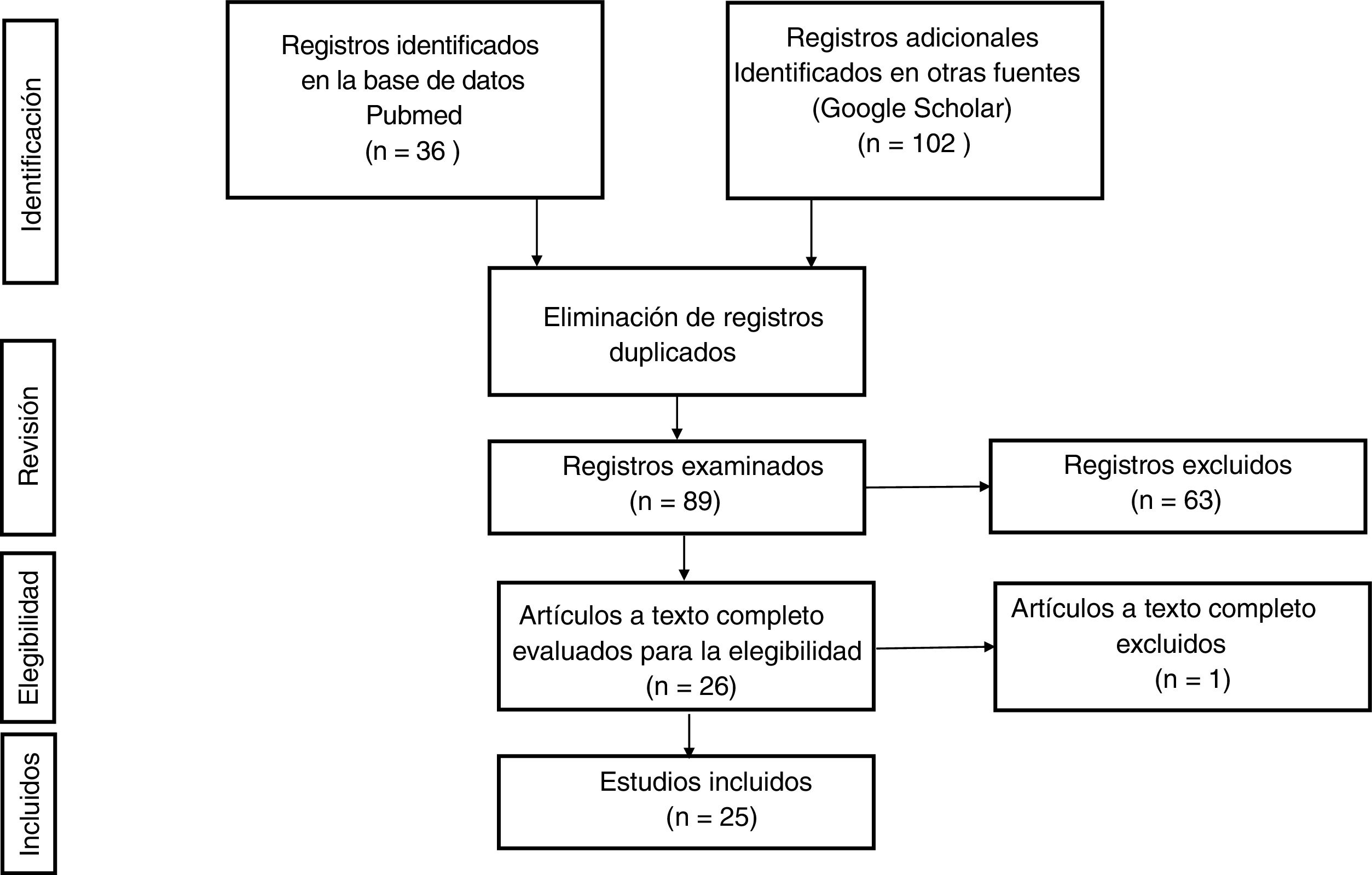
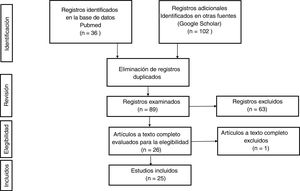
Tras eliminar los registros duplicados en las 2bases de datos, se examinaron un total de 89 artículos, de los cuales se excluyeron 63, por no aportar ninguna información de interés para la revisión. Por último, quedaron 26 estudios elegibles. De todos ellos, excepto de uno, se obtuvo el texto completo para su revisión en profundidad.
Los estudios relevantes se seleccionaron a través de una búsqueda independiente realizada por los 2investigadores de la revisión.
El diagrama de flujo seguido se resume en la figura 1.
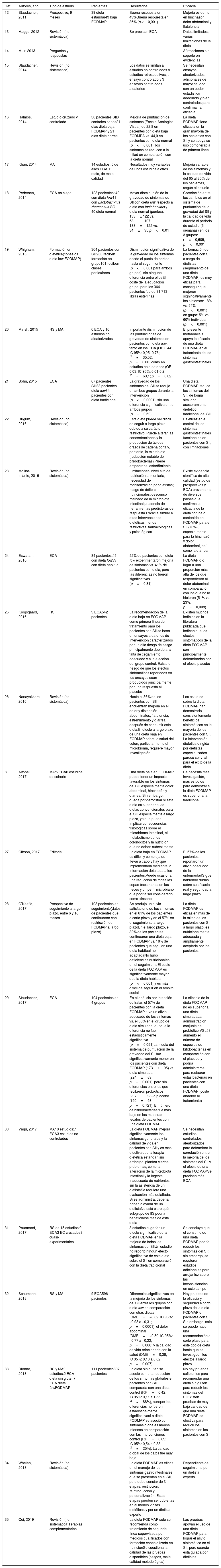
ResultadosLos resultados de esta revisión panorámica se recogen en la tabla 1, con sus correspondientes referencias bibliográficas.
Resultados de los diferentes estudios evaluados para la revisión panorámica
| Ref. | Autores, año | Tipo de estudio | Pacientes | Resultados | Eficacia |
|---|---|---|---|---|---|
| 12 | Staudacher, 2011 | Prospectivo, 9 meses | 39 dieta estándar43 baja FODMAP | Buena respuesta en 49%Buena respuesta en 86% (p <0,001) | Mejoría evidente en hinchazón, dolor abdominal y flatulencia |
| 13 | Magge, 2012 | Revisión (no sistemática) | Se precisan ECA | Datos limitados; varias limitaciones de la dieta | |
| 14 | Muir, 2013 | Preguntas y respuestas | Afirmaciones sin soporte en evidencias | ||
| 15 | Staudacher, 2014 | Revisión (no sistemática) | Los datos se limitan a estudios no controlados o estudios retrospectivos, un ensayo controlado y 3 ensayos controlados aleatorios | Se necesitan ensayos aleatorizados adicionales de mayor calidad, con un poder estadístico adecuado y bien controlados para confirmar la eficacia | |
| 16 | Halmos, 2014 | Estudio cruzado y controlado | 30 pacientes SII8 controles sanos21 días dieta baja FODMAP y 21 días dieta normal | Mejoría de puntuación de síntomas (Escala Analógica Visual) de 22,8 en pacientes con dieta baja FODMPA vs. 44,9 en pacientes con dieta normal (p<0,001): los síntomas se reducen a la mitad en comparación con la dieta normal | La dieta FODMAP tiene eficacia en la gran mayoría de los pacientes con SII y se apoya su uso como terapia de primera línea |
| 17 | Khan, 2014 | MA | 14 estudios, 5 de ellos ECA. El resto, de mala calidad | Resultados muy variables de unos estudios a otros | Mejoría variable de los síntomas y la calidad de vida del 65 al 85% de los pacientes, según el estudio |
| 18 | Pedersen, 2014 | ECA no ciego | 123 pacientes: 42 con dieta low41 con Lactobaci-llus rhamnosus GG, 40 dieta normal | Mayor disminución de la gravedad de síntomas de SII con dieta low respecto a dieta con lactobacillus y dieta normal (puntos): 133± 122 vs. 68±107; 133±122 vs. 34±95;p<0,01 | Correlación entre los cambios en el sistema de puntuación de la gravedad del SII y la calidad de vida durante el período de estudio (6 semanas) en los 3 grupos: r=0,605; p<0,001 |
| 19 | Whigham, 2015 | Formación en dietética(consejos dieta low FODMAP) | 364 pacientes con SII:263 reciben formación en grupo101 reciben clases particulares | Disminución significativa de la gravedad de los síntomas desde el punto de partida hasta el seguimiento (p<0,001 para ambos grupos), sin ninguna diferencia entre ellosEl coste de la educación grupal para los 364 pacientes fue de 31.713 libras esterlinas | La formación de pacientes con SII a cargo de dietistas (seguimiento de una dieta FODMAP) es muy eficaz para conseguir que mejoren significativamente los síntomas: 18% vs. 54% (p<0,001) en grupo; 5% vs. 60% individual (p<0,001) |
| 20 | Marsh, 2015 | RS y MA | 6 ECA y 16 estudios no aleatorizados | Importante disminución de las puntuaciones de gravedad de síntomas en pacientes con dieta low, tanto en los ECA (OR 0,44; IC 95%: 0,25- 0,76; I2=35,52; p=0,00) como en estudios no aleatorios (OR 0,03; IC 95%: 0,01-0,2; I2=69,1; p=0,02) | El presente metaanálisis apoya la eficacia de una dieta FODMAP en el tratamiento de los síntomas gastrointestinales |
| 21 | Böhn, 2015 | ECA | 67 pacientes SII:33 pacientes dieta low34 pacientes con dieta tradicional | La gravedad de los síntomas del SII se redujo en ambos grupos durante la intervención (p<0,0001), sin una diferencia significativa entre ambos grupos (p=0,62) | Una dieta FODMAP reduce los síntomas del SII, de forma similar al asesoramiento dietético tradicional del SII |
| 22 | Dugum, 2016 | Revisión (no sistemática) | Esta dieta puede ser difícil de seguir a largo plazo debido a su carácter restrictivo. Puede alterar las concentraciones y la producción de ácidos grasos de cadena corta y, por tanto, la microbiota (reducción notable de bifidobacterias) Puede empeorar el estreñimiento | Es eficaz en el control de los síntomas gastrointestinales funcionales en pacientes con SII, con limitaciones | |
| 23 | Molina-Infante, 2016 | Revisión (no sistemática) | Limitaciones: nivel alto de restricción alimentaria; necesidad de monitorización por dietistas; riesgo de déficits nutricionales; descenso marcado de la microbiota intestinal; ausencia de herramientas predictoras de respuesta.Eficacia similar a otras intervenciones dietéticas menos restrictivas, farmacológicas y psicológicas | Existe evidencia científica de alta calidad (estudios prospectivos y ECA) proveniente de diversos países que confirma la eficacia de la dieta con bajo contenido en FODMAP para el SII (70%), especialmente para la hinchazón y dolor abdominal, así como la diarrea | |
| 24 | Eswaran, 2016 | ECA | 84 pacientes:45 con dieta low39 con dieta habitual | 52% de pacientes con dieta low experimentaron mejoría de síntomas vs. 41% de pacientes con dieta, pero las diferencias no fueron significativas (p=0,31). | La dieta FODMAP dio lugar a una proporción más alta de los que respondieron al dolor abdominal en comparación con los que no lo hicieron (51% vs. 23%, p=0,008) |
| 25 | Krogsgaard, 2016 | RS | 9 ECA542 pacientes | La recomendación de la dieta baja en FODMAP como primera línea de tratamiento para los pacientes con SII se basa en ensayos aleatorios de intervención caracterizados por un alto riesgo de sesgo, principalmente debido a la falta de cegamiento adecuado y a la elección del grupo control. Existe el riesgo de que los efectos sintomáticos reportados en los ensayos sean producidos principalmente por una respuesta al placebo | Existen muchos indicios en la literatura publicada que indican que los efectos sintomáticos de la dieta FODMAP son principalmente determinados por el efecto placebo |
| 26 | Nanayakkara, 2016 | Revisión (no sistemática) | Hasta el 86% de los pacientes con SII encuentran mejoría en el dolor y distensión abdominales, flatulencia, estreñimiento y diarrea después de consumir esta dieta.El efecto a largo plazo de una dieta baja en FODMAP sobre la salud del colon, particularmente el microbioma, requiere mayor investigación | Los estudios sobre la dieta FODMAP han demostrado consistentemente beneficios sintomáticos en la mayoría de los pacientes con SII. La intervención dietética dirigida por dietistas especializados parece ser vital para el éxito de la dieta | |
| 8 | Altobelli, 2017 | MA:6 ECA6 estudios de cohorte | Una dieta baja en FODMAP puede tener un impacto favorable en los síntomas del SII, especialmente dolor abdominal, hinchazón y diarrea. Sin embargo, queda por demostrar si esta dieta es superior a las dietas convencionales para el SII, especialmente a largo plazo, ya que puede implicar consecuencias fisiológicas sobre el microbioma intestinal, el metabolismo de los colonocitos y la nutrición que no deben subestimarse | Se necesita más investigación, más estudios para demostrar si la dieta FODMAP es superior a la tradicional | |
| 27 | Gibson, 2017 | Editorial | La dieta baja en FODMAP es difícil y compleja de llevar a cabo y hay que implementarla mediante la información detallada a los pacientes.Puede ocasionar una reducción de todas las cepas bacterianas en las heces y un perfil microbiano que podría ser considerado como «insano» | El 57% de los pacientes reportaron un alivio adecuado de la enfermedadSigue habiendo dudas sobre su eficacia real y seguridad a largo plazo | |
| 28 | O’Keeffe, 2017 | Prospectivo de seguimiento a largo plazo, entre 6 y 18 meses | 103 pacientes en seguimiento(datos de pacientes que continuaron con restricción de FODMAP a largo plazo) | Se produjo un alivio satisfactorio de los síntomas en el 61% de los pacientes a corto plazo y en el 57% en el seguimiento a largo plazoEn el largo plazo, el 82% de los pacientes continuaron una dieta baja en FODMAP vs. 18% de pacientes que seguían una dieta habitual no adaptadaNo hubo deficiencias nutricionales en el seguimientoEl coste de la dieta FODMAP es significativamente mayor que la dieta habitual (p<0,001) y es más difícil de seguir en el ámbito social | La dieta FODMAP es eficaz en más de la mitad de los pacientes con SII a largo plazo, es nutricionalmente adecuada y ampliamente aceptada por los pacientes |
| 29 | Staudacher, 2017 | ECA | 104 pacientes en 4 grupos | En el análisis por intención de tratar, el 57% de pacientes con la dieta FODMAP tuvo un alivio adecuado de los síntomas vs. el 38% en el grupo de dieta simulada, aunque la diferencia no fue estadísticamente significativa (p=0,051)La media del sistema de puntuación de la gravedad del SII fue significativamente menor en los pacientes con dieta FODMAP (173±95) vs. dieta simulada (224±89; p=0,001), pero sin diferencias entre los que recibieron probióticos (207±98) o placebo (192±93; p=0,721). El número de bifidobacterias fue más bajo en las muestras fecales de pacientes con una dieta FODMAP | La eficacia de la dieta FODMAP no es superior a una dieta simuladaLa administración conjunta del probiótico VSL#3 aumentó el número de especies de bifidobacterias en comparación con el placebo y podría administrarse para restaurar estas bacterias en pacientes con una dieta FODMAP (coste añadido al tratamiento) |
| 30 | Varjú, 2017 | MA10 estudios:7 ECA3 estudios no controlados | La dieta FODMAP mejora significativamente los síntomas generales y la calidad de vida en pacientes con SII y es más efectiva que la terapia dietética estándar; sin embargo, plantea ciertos problemas, como la alteración de la microbiota intestinal y la ingesta inadecuada de nutrientes sin la asistencia de un dietistaSe requiere una evaluación más detallada. Si se administra, debería haber la ayuda de un dietistaNo está claro qué subgrupo de IIS podría beneficiarse más de esta dieta | Se necesitan estudios controlados aleatorizados para determinar la correlación entre la mejoría de los síntomas del SII y el efecto de una dieta FODMAPSe precisan más ECA | |
| 31 | Pourmand, 2017 | RS de 15 estudios:9 ECA3 EC cruzados3 cuasi-experimentales | 8 estudios sugerían un efecto significativo de la dieta FODMAP en la mejoría de todos los síntomas del SIIUn estudio no reportó ningún efecto significativo de esta dieta sobre el SII en comparación con la dieta tradicional | Se concluye que el consumo de una dieta FODMAP podría reducir los síntomas del SII; sin embargo, se requieren estudios adicionales para arrojar luz sobre las inconsistencias en este campo | |
| 32 | Schumann, 2018 | RS y MA | 9 ECA596 pacientes | Diferencias significativas en la mejoría de los síntomas del SII entre los grupos con dieta low en comparación con otras dietas (DME=−0,62; IC 95%: −0,93 a −0,31; p=0,0001), el dolor abdominal (DME=−0,50; IC 95%: −0,77 a −0,22; p=0,008) y la calidad de vida relacionada con la salud (DME=0,36; IC 95%: 0,10 a 0,62; p=0,007). | Hay pruebas de la eficacia y seguridad a corto plazo de la dieta FODMAP en pacientes con SII Sin embargo, solo se puede hacer una recomendación a corto plazo para este tipo de dieta hasta que se investiguen los efectos a largo plazo |
| 33 | Dionne, 2018 | RS y MA9 estudios:2 ECA dieta sin gluten7 ECA dieta lowFODMAP | 111 pacientes397 pacientes | La dieta sin gluten se asoció con una reducción de los síntomas globales en pacientes con SII comparada con una dieta control (RR=0,42; IC 95%: 0,11 a 1,55; I2=88%), aunque las diferencias no fueron estadística-mente significativasLa dieta FODMAP se asoció con síntomas globales menos intensos en comparación con las intervenciones control (RR=0,69; IC 95%: 0,54 a 0,88; I2=25%). La calidad global de los datos fue muy baja | No hay pruebas suficientes para recomendar una dieta sin gluten para reducir los síntomas del SIIExisten pruebas de muy baja calidad de que una dieta FODMAP es efectiva para reducir los síntomas en los pacientes con SII |
| 34 | Whelan, 2018 | Revisión (no sistemática) | La dieta FODMAP es eficaz en el manejo de los síntomas gastrointestinales que se presentan en el SII, pero debe constar de 3 etapas: restricción, reintroducción y personalización. Estas etapas pueden ser cubiertas en al menos 2 citas dietéticas y por un dietista experto | Dependiente del seguimiento por un dietista experto | |
| 35 | Ooi, 2019 | Revisión (no sistemática)Terapias complementarias | La dieta FODMAP solo se recomienda como tratamiento de segunda línea supervisada por médicos cualificados con formación especializada en nutriciónSe cuestiona la calidad de las pruebas disponibles (sesgos, mala calidad metodológica) | Las pruebas apoyan el uso de una dieta FODMAP para lograr el alivio sintomático en el SII, pero cuando está guiada por dietistas |
EC: ensayo clínico (no aleatorizado); ECA: ensayo clínico aleatorizado; MA: metaanálisis; RS: revisión sistemática; SII: síndrome del intestino irritable.
En esta revisión se han recuperado, como estudios relevantes, 3 metaanálisis, 2 revisiones sistemáticas y 3 que eran ambas cosas. El resto de los estudios son, en general, de baja calidad metodológica y muy heterogéneos (revisiones no sistemáticas, ensayos no controlados, estudios retrospectivos, algún estudio prospectivo, editoriales, preguntas y respuestas, etc.), por tanto, estudios con bajo nivel de evidencia.
Del estudio más detallado y pormenorizado de los metaanálisis o revisiones sistemáticas, por su mayor nivel de evidencia y grado de recomendación, se puede inferir que, en general, la dieta baja en FODMAP tiene eficacia en la mayoría de los pacientes con SII, en los que parece mejorar la calidad de vida. En ese sentido, podría apoyarse su uso como terapia de primera línea, si bien en una de las revisiones sistemáticas se concluye que existen bastantes o muchos indicios en la literatura publicada que señalan que los efectos sintomáticos de este tipo de dieta son principalmente determinados por el efecto placebo.
De igual forma, parece haber consenso en que la intervención dietética dirigida por dietistas especializados parece ser determinante para el éxito de la dieta y para evitar que aparezcan deficiencias nutricionales.
También hay unanimidad en afirmar que se necesita más investigación, más estudios controlados prospectivos, bien diseñados y con ese objetivo primario, para demostrar si la dieta baja en FODMAP es superior a la tradicional en los pacientes con SII.
De todos los estudios, solamente uno fue prospectivo de seguimiento a largo plazo, entre 6 y 18 meses, y arrojó buenos resultados para este tipo de dieta. Sin embargo, solo se puede hacer una recomendación a corto plazo para este tipo de dieta hasta que se investiguen los efectos a largo plazo, con más estudios diseñados con este propósito.
En la revisión panorámica de los estudios seleccionados y analizados12-35 se confirma que, en la mayor parte de ellos12,16-20,23,26,30-32, una dieta baja en FODMAP tiene una elevada eficacia en la gran mayoría de los pacientes con SII, al producir una mejoría evidente en la hinchazón, dolor abdominal y flatulencia, por lo que se suele apoyar su uso como terapia de primera línea.
Pero no todo parece estar tan claro. Krogsgaard25, tras una revisión sistemática, refiere que existen muchos indicios en la literatura publicada que señalan que los efectos sintomáticos de la dieta baja en FODMAP son principalmente determinados por el efecto placebo.
En la dieta humana, el consumo de FODMAP, como prebióticos, determina múltiples efectos gastrointestinales beneficiosos, como son el aumento del volumen del bolo fecal, mejoría en la absorción de calcio, aumento en la producción de ácidos grasos de cadena corta, una estimulación selectiva de bifidobacterium y un efecto positivo en el crecimiento y función de la microbiota intestinal36.
Por dichos motivos, cuando se indica una dieta baja en dichos prebióticos a largo plazo, como en pacientes con SII, hay que tener en cuenta los posibles déficits nutricionales y metabólicos que pueden aparecer y sopesar si los efectos beneficiosos son superiores.
Una limitación importante en la mayor parte de estos estudios es que se hace un seguimiento a corto plazo. En el único estudio de seguimiento a largo plazo28, la dieta baja en FODMAP demostró ser eficaz en más de la mitad de los pacientes con SII a los 6-12 meses, ser nutricionalmente adecuada y ampliamente aceptada por los pacientes. Como inconveniente, el coste de esta dieta es bastante mayor, es mucho más cara, que la dieta habitual (P <0,001) y es más difícil de seguir en el ámbito social.
Un reciente ensayo clínico aleatorizado37 que comparaba la dieta baja en FODMAP y el consejo dietético tradicional (patrón regular de comidas, evitar o limitar ciertos alimentos como la grasa, la fibra insoluble, la cafeína y las «verduras flatulentas»), encontró una reducción de la intensidad de los síntomas en ambos grupos, pero sin diferencias significativas entre ellos y sin los riesgos implícitos de este tipo de dieta.
Otra limitación de esta dieta, aparte de que es complicada de seguir, es que la información sobre ese tipo de contenido no está disponible en los envases de los alimentos.
Debido a que este tipo de dieta es bastante compleja, se recomienda el asesoramiento por un dietista especializado19,34,35, que monitorice la ingesta de alimentos para determinar si es adecuada desde el punto de vista nutricional.
Por otro lado, los posibles cambios, cualitativo y cuantitativo, en el microbioma intestinal al seguir este tipo de dieta a largo plazo no han sido bien estudiados. Gibson27, en un editorial, y otros investigadores23,30 opinan que puede ocasionar una reducción de todas las cepas bacterianas en las heces y un perfil microbiano que podría ser considerado como «insano», con una reducción notable de bifidobacterias22.
Otra consecuencia potencial son las implicaciones nutricionales. En este sentido, parece muy importante la asesoría nutricional para asegurar las necesidades nutricionales individuales y que ningún grupo alimenticio quede excluido de este tipo de dieta.
Staudacher et al.38 han informado que una dieta estricta de este tipo seguida durante 4 semanas puede ocasionar una ingesta reducida de hidratos de carbono totales, azúcares, almidón y calcio, aunque los niveles de energía, proteína, grasa y otros polisacáridos no fueron diferentes con relación a la dieta habitual. En cualquier caso, esta dieta es de menor calidad que las dietas de control, aun cuando sea entregada y seguida por un especialista en dietética.
Conclusiones e implicaciones en la prácticaVistos los resultados de esta revisión panorámica, parece razonable aconsejar el consumo de una dieta baja en FODMAP, como terapia de primera línea, en la mayoría de los pacientes con SII, siempre aconsejados y dirigidos por un dietista especializado, teniendo en cuenta que tiene una serie de limitaciones y que su seguridad solo está garantizada en el corto plazo (menos de 6 meses). Se precisan más estudios de seguimiento, diseñados con este propósito, en los que se investiguen los efectos a largo plazo (más de 18 meses).
Conflictos de interesesLos autores declaran que no existen conflictos de interés.