INTRODUCCIÓN
El hallazgo de una linfadenopatía en los pacientes atendidos en atención primaria, aun despertando algunas veces el temor acerca de una enfermedad grave, corresponde generalmente a una causa benigna de naturaleza infecciosa.
El momento en que se debe iniciar el estudio de una adenopatía dependerá de factores como la edad del paciente, el tamaño del ganglio, sus características o el contexto clínico en que aparece. El proceso diagnóstico debe comenzar con una correcta anamnesis y, minuciosa exploración física, que nos orientarán en la decisión acerca de las técnicas complementarias que debemos solicitar. Las adenopatías pueden ser superficiales o profundas. Las primeras (cervicales, supraclaviculares, axilares e inguinales) son accesibles a la palpación, pero para la valoración de las profundas (mediastínicas y abdominales) es necesario recurrir a técnicas de imagen.
Es prudente un período de observación de 3 a 4 semanas en pacientes con nódulos localizados y un cuadro clínico benigno. La adenopatía generalizada deberá siempre suscitar una investigación clínica adicional y, en general, los nódulos linfáticos de más de 1 cm de diámetro se consideran anormales. Cuando está indicada una biopsia nodular, la biopsia escisional del nódulo más anormal será la que mejor permita al patólogo establecer un diagnóstico.
CASO CLINICO
Se presenta el caso de una mujer de 27 años, trabajadora social en un centro de acogida para indigentes y enfermos infectados por el VIH, sin otros antecedentes personales de interés. No toma ningún tratamiento farmacológico actualmente, así como tampoco refiere alergias medicamentosas ni convivencia con animales. Dentro de los antecedentes familiares destacan: madre hipertensa y padre con cardiopatía isquémica.
Acude a la consulta por presentar desde hace 3 meses adenopatías cervicales e inguinales, que han ido aumentando de tamaño y en las tres últimas semanas se han hecho dolorosas a la palpación. También refiere cefalea prácticamente diaria, leve dolor abdominal "tipo pinchazos" en hipocondrio-fosa ilíaca izquierda, malestar general, febrícula vespertina y sudación nocturna. Niega prácticas sexuales de riesgo y aporta una analítica practicada en la empresa 3 meses antes, con serología VIH negativa, Mantoux negativo, analítica de sangre y orina normal.
En la exploración física realizada, destacamos: talla 163 cm, peso 60 kg, PA 110/80 mmHg, frecuencia cardíaca 80 lat/min; se hallaba consciente y orientada, bien hidratada y perfundida, y sin lesiones cutáneas; orofaringe: eritema de mucosa faríngea, amígdalas hipertróficas sin placas; otoscopia: sin alteraciones; rinoscopia anterior: sin hallazgos. Presenta una adenopatía laterocervical derecha de mayor tamaño en la zona submentoniana, de 2 x 2 cm, dolorosa a la palpación, elástica, rodadera, no adherida a planos profundos y sin signos inflamatorios aparentes. Se palpa adenopatía laterocervical posterior izquierda de 1,5 x 2 cm y otra simétrica de iguales características. No se encuentran nódulos ni aumento en el tamaño de la glándula tiroidea, tampoco hipertrofia parotídea ni aumento de las glándulas submandibulares. La ascultación cardiopulmonar no reveló hallazgos patológicos. No presenta adenopatías axilares y la palpación de las mamas no revela hallazgos destacables. El abdomen es blando, depresible, no doloroso a la palpación, sin hepatosplenomegalia, explorándose microadenopatías bilaterales inguinales móviles, dolorosas a la palpación. En las extremidades inferiores no hay edemas ni signos de trombosis venosa.
Inicialmente, sospechamos un proceso infeccioso causal, solicitándose una analítica de sangre junto con radiografía de tórax; se prescribió paracetamol 500 mg con una posología cada 6-8 h, como tratamiento analgésico y antipirético.
Cuando la paciente regresó a la revisión médica y recoger las pruebas diagnósticas, refería persistencia de la sintomatología con escasa mejoría. Los resultados de los exámenes solicitados eran los siguientes. Hemograma: leucocitos: 7.200 (38% Ne, 55,7% Li, 4,6% Mo y 0,5% Eo); Hb 13,8 g/dl, VCM 83,8, plaquetas normales, VSG normal. Bioquímica: GOT 292, GPT 365, GGT 172, fosfatasa alcalina 575. El resto de parámetros eran normales. La radiografía de tórax no presentaba hallazgos significativos. El test de Paul-Bunnell fue negativo.
Ante la falta de confirmación diagnóstica continuamos la investigación con un estudio serológico, que nos aporta los siguientes datos: HbsAg, HbcAc, anticuerpos HBs > 1.000 (inmune), VHC, CMV IgG+`, toxoplasma, anti-EBV (EA) o anti-ACV IgM+, IgG+, anti-ANEB (NA).
Con los datos clínicos, la exploración física, el recuento hematológico (linfocitosis) y la serología (anti-ACV: IgM+) confirmamos nuestra sospecha de proceso infeccioso y emitimos el diagnóstico de infección por EBV: mononucleosis infecciosa. Tranquilizamos a la paciente y le informamos acerca de la naturaleza de su padecimiento, las vías de contagio y la probable evolución clínica, indicándole reposo relativo y continuar con el tratamiento analgésico prescrito si lo precisara. La citamos para revisión en 15 días, advirtiéndole que debía consultar antes en caso de empeorar su estado general.
DISCUSIÓN
Es útil clasificar las lifadenopatías en generalizadas, si los nódulos linfáticos están aumentados en dos o más áreas no contiguas, o localizadas, si está implicada sólo un área. Conviene tener presente que el incremento del tamaño de los ganglios linfáticos puede deberse a múltiples causas; ahora bien, ¿cuándo es necesario investigar la aparición de una adenopatía? Los datos que hay que tener presentes son:
1. Tamaño del ganglio. Los ganglios superiores a 1-2 cm, sin evidencia de patología en su territorio de drenaje, requieren una investigación si crecen en unos días, semanas o meses. Las adenopatías superiores a 4 cm precisan un estudio histológico inmediato.
2. Edad del paciente. Los niños responden más frecuentemente con hiperplasia linfoide ante estímulos menores. Estadísticamente, el 70-80% de las adenopatías en sujetos menores de 30 años tienen una etiología benigna, mientras que esto sólo ocurre en un 30-40% de los sujetos mayores de 50 años.
3. Características físicas del ganglio. En las infecciones agudas los ganglios suelen ser blandos, dolorosos y asimétricos; mientras que los linfomas son de consistencia media, están agrupados y no son dolorosos. En las metástasis suelen ser más duros y están adheridos al tejido circundante.
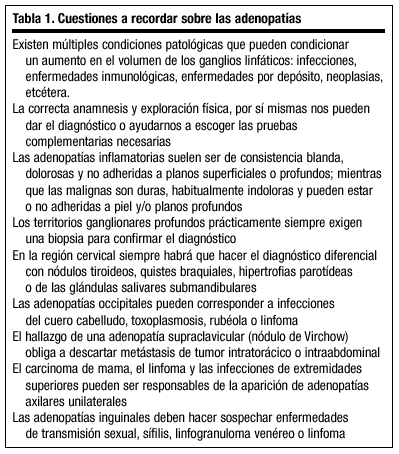
4. Localización de la adenopatía. Muy a menudo, la localización nos da pistas sobre el órgano afectado. En la tabla 1 se resumen algunas características importantes a tener en cuenta sobre las adenopatías.
5. Número de ganglios afectados. Cuando existan poliadenopatías pensaremos en:
Virasis, VIH o toxoplasmosis. En estas situaciones los ganglios son pequeños, móviles, de consistencia elástica, indoloros, más frecuentes de localización cervical.
Infecciones bacterianas subagudas: brucelosis, sífilis.
Procesos inmunológicos: colagenosis, lupus, artritis reumatoide, sarcoidosis.
Síndromes linfoproliferativos: linfomas o leucemias.
6. Contexto clínico. En la anamnesis es obligatorio preguntar sobre los siguientes aspectos:
Existencia de síntomas y signos localizados que sugieran infección o neoplasia en un lugar específico.
Existencia de síntomas constitucionales, como fiebre, pérdida de peso, fatiga o sudores nocturnos, que sugieran trastornos de etiología infecciosa (como tuberculosis) o maligna (linfomas, etc.).
Evidencia de indicios epidemiológicos, como exposición ocupacional, viajes recientes o conductas de alto riesgo.
Toma actual o reciente de alguna medicación que pudiera causar linfadenopatía (captopril, cefalosporinas, alopurinol, atenolol, penicilina, sulfonamidas).
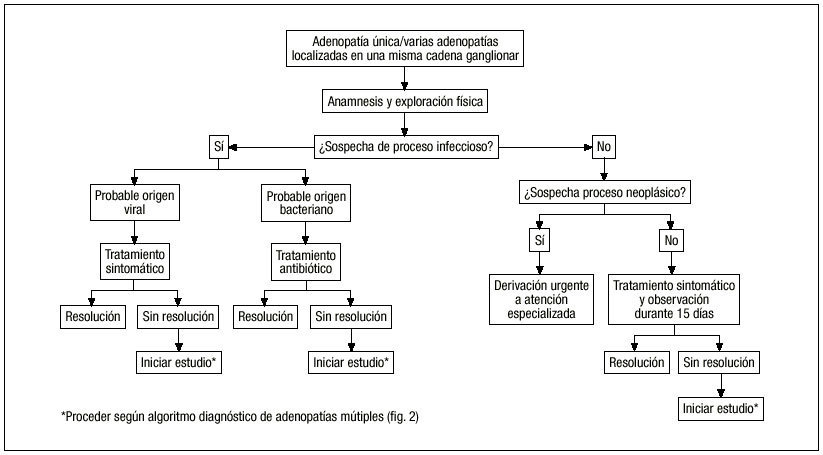
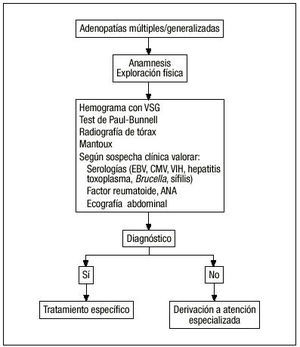
En nuestro caso, la edad de la paciente (27 años) orienta, con una probabilidad del 70-80%, hacia un proceso de naturaleza benigna. Respecto al tamaño y características de los ganglios, sólo una de las adenopatías cervicales tenía un tamaño mayor de 2 cm, no siendo ninguna superior a 4 cm. Eran, además, de consistencia blanda y no adheridas a planos profundos. Estos datos indicaban escasas probabilidades de malignidad, motivo por el que inicialmente no se planteó realizar una punción. Sin embargo, habían aumentado de tamaño en las últimas semanas, por lo que era obligatoria su investigación. En la figura 1 se representa un algoritmo diagnóstico de las adenopatías en función de la anamnesis y de la exploración física.
Figura 1. Algoritmo diagnóstico de adenopatía única o de varias adenopatías localizadas en una misma cadena ganglionar.
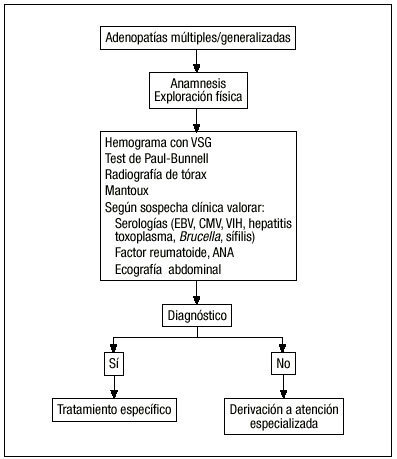
Figura 2. Algoritmo diagnóstico de las adenopatías múltiples y generalizadas.
Respecto al diagnóstico diferencial, y en función de la localización, la paciente presentaba dos adenopatías de mayor tamaño en el área cervical: una submentoniana (plantea diagnóstico diferencial entre síndrome mononucleósico, CMV, toxoplasmosis), otra cervical posterior (tuberculosis, linfoma, tumor maligno en cabeza y cuello) y varias adenopatías inguinales de menor tamaño, bilaterales (enfermedad de transmisión sexual, linfoma, peste bubónica, tumor maligno pélvico). Aunque debíamos tener presente la posibilidad de una enfermedad neoplásica, el contexto clínico y la exploración física orientaban hacia un proceso infeccioso. Con el estudio serológico, el diagnóstico final fue de mononucleosis infecciosa, enfermedad que presenta una serie de peculiaridades en cuanto a sus manifestaciones clínicas y proceso evolutivo. En la tabla 2 se resumen los aspectos más relevantes sobre la mononucleosis.
Epidemiología de la mononucleosis
Es más frecuente durante la primera infancia y al final de la adolescencia. En la edad adulta, más del 90% de los individuos han sido infectados por el virus y desarrollado anticuerpos contra él, pero se desconoce su incidencia ya que no es de declaración obligatoria. En los países desarrollados la infección se retrasa con frecuencia hasta la edad adulta. Clásicamente se la conoce como "la enfermedad del beso" por su forma de transmisión.
Manifestaciones clínicas
El cuadro clínico se sospecha por la tríada fiebre, faringoamigdalitis con intensa odinofagia y adenopatías. No es infrecuente que los pacientes sean tratados con antipiréticos y/o antibióticos y consulten por la persistencia de la fiebre y el cuadro faringoamigdalar. Habitualmente, la fiebre es leve y se mantiene durante las primeras 2 semanas, aunque puede persistir un mes. La faringoamigdalitis es intensa, con un exudado amigdalar, en un tercio de las ocasiones, similar al de la faringitis estreptocócica. Las adenopatías linfáticas suelen ser sensibles a la palpación y simétricas y, aunque suelen afectar a la cadena linfática cervical posterior, pueden ser generalizadas. En el 75% de los casos aparece esplenomegalia y en el 50% hepatomegalia. Una gran parte de los pacientes tratados con ampicilina desarrolla un exantema macular, el cual no constituye un factor predictivo de reacción alérgica a las penicilinas.
Diagnóstico
El diagnóstico se establece por la sospecha clínica en presencia de una leucocitosis con más del 50% de linfocitos, de los que el 10% es atípico, y por la positividad de la prueba de Paul-Bunnell, que detecta anticuerpos heterófilos. Un aumento en los títulos de 40 veces o más es diagnóstico de infección aguda por VEB; el problema reside en que dichos anticuerpos son positivos sólo en un 40% de los pacientes durante la primera semana, pasando a un 80-90% durante la tercera semana y pudiendo persitir hasta un año. Por tanto, puede ser necesario repetir la prueba (si en un principio ha resultado negativa) o solicitar un estudio serológico específico: anticuerpos frente a antígeno de la cápside viral (ACV o EA), anticuerpos frente a antígenos precoces (AP), anticuerpos contra antígenos del VEB (EBNA o NA).
Complicaciones
La mayoría de los casos de mononucleosis infecciosa son autolimitados y benignos. La mortalidad es infrecuente y suele deberse a afección del SNC (meningitis y encefalitis), rotura esplénica, obstrucción de vías aéreas superiores o sobreinfección bacteriana. La hepatitis (que puede ser fulminante), la miocarditis y la pericarditis, el síndrome de Guillén-Barré, la parálisis de pares craneales, la mielitis transversa aguda y la neuritis periférica son también complicaciones poco frecuentes asociadas al VEB. Las complicaciones hematológicas pueden aparecer hasta en un 2% de los casos (anemia hemolítica autoinmune, aplasia eritrocitaria, granulocitopenia y pancitopenia). Otros procesos patológicos asociados a la infección por EBV son: carcinoma nasofaríngeo, linfoma de Burkitt, enfermedad de Hodgkin, síndrome de la fatiga crónica y, en pacientes con inmunodeficiencias (p. ej., sida), linfoma de células B.
Tratamiento
Las medidas de soporte con reposo y analgesia constituyen las bases del tratamiento. Debe recomendarse restringir la actividad física durante el primer mes con objeto de disminuir la posibilidad de rotura esplénica. El tratamiento con glucocorticoides debe reservarse para la mononucleosis complicada, pues al menos teóricamente podría predisponer a la sobreinfección bacteriana. El aciclovir no ha demostrado un efecto clínico significativo. Como última novedad se están llevando a cabo ensayos clínicos sobre la posibilidad de una vacuna contra la glucoproteína principal de VEB.
Correspondencia: Dra. M.J. Nadal Blanco.Servicio Normal de Urgencias.Ferial, 31. 19002 Guadalajara.
BIBLIOGRAFIA GENERAL
Campo E. Linfadenopatía angioinmunoblástica. Med Clin (Barc) 1990;95:618-20.
Castro Martín J. Enfermedades que cursan con adenopatías. FMC 1999;6(Supl 6):381-91.
Cohen J. Infecciones por virus de Epstein-Barr. Mononucleosis infecciosa. En: Fauci AS, Braunwald E, Isselbacher KJ, Wilson JD, Martín JB, Kasper DL, et al, editores. Harrison. Principios de medicina interna. 14ª.ed. Aravaca (Madrid): McGraw-Hill-Interamericana de España, S.A.U., 1998; p. 1247-50.
Cohen JI. Epstein Barr virus lymphoproliferative disease associated with acquired inmunodeficiency. Medicine 1991;70:137.
De Vita JT Jr, Hubbard SM. Hodgkin disease. N England J Med 1993;328:560-5.
Domingo Claros A. Problemas hematológicos. En: Martín Zurro A, Cano Pérez JF, editores. Atención primaria. Conceptos, organización y práctica clínica. 4.ª. ed. Madrid: Harcourt, 1999; p. 1345-71.
Heslop HE, Ng CY, Li C, Smith CA, Laftin SK, Krance RA, et al. Long-term restoration of immunity against Epstein-Barr virus infection by adoptive transfer of gene-modified virus-specific T lymphocytes. Nat Med 1996;2:551-3.
Khanna R, Burrows SR, Moss DJ. Immune regulation in Epstein-Barr virus associated diseases. Microbiol Rev 1995;59:387.
McCabe RE, Brooks RG, Dorfman RF, Remington JS. Clinical spectrum in 107 cases of toxoplasmic lymphadenopathy. Rev Infect Dis 1987;9:754-74.
Mondell GL, Douglas RC, Bennet JE, editores. Enfermedades infecciosas. Principios y práctica. 3.a ed. Buenos Aires: Panamericana, 1991;1976-801.
Okano M, Thiele GM, Davis JR, Grierson HL, Purtilo DT. Epstein-Barr virus and human diseases: recent advances in diagnosis. Clin Microbiol Rev 1988;1:300-3.
Ortona L, Federico G. Pulmonary and extrapulmonary tuberculosis. Rays 1998;23:64-77.
Pallarés Robles J, Mata Cases M. Infecciones frecuentes en atención primaria. En: Martín Zurro A, Cano Pérez JF, editores. Atención primaria. Conceptos, organización y práctica clínica. 4.a ed. Madrid: Harcourt, 1999; p. 1307.
Robert B Taylor. Medicina de familia. Principios y práctica. 4.a ed. Barcelona: Springer-Verlag Ibérica, 1995;258-61;279-86;689-93.
Robert Ferrer MD. Linfadenopatía: diagnóstico diferencial y evaluación. Am Fam Physician 1999;6(Supl 2):64-72.
Robert Ferrer MD. Linfadenopatía: diagnóstico diferencial y evaluación. Am Fam Physican 1999;6:64-72.
Soriano F. Infecciones por Pasteurella en medicina interna. En: Farreras P, Rozman C, editores. Medicina interna. 3.a ed. Madrid: Mosby Doyma, 1995; p. 2317-8.
Straus SE, Cohen JI, Tosato G, Meier J. Epstein-Barr virus infection: biology, pathogeneis, and management. Ann Intern Med 1993;118:45-8.