Paciente varón de 43 años natural de Nigeria, residente en España desde hace 22 años, que realiza viajes a su país de forma periódica (cada 5 años). Sin alergias a medicamentos conocidas, fumador de 15 cigarrillos/día y bebedor de 1l de cerveza al día; sin otros antecedentes patológicos de interés. Regresó hace 10 días de Nigeria, donde estuvo 3 semanas en medio urbano. Presentaba sensación distérmica, cefalea opresiva holocraneal y deposiciones de consistencia líquida sin productos patológicos. Afirmó no haber realizado profilaxis de malaria. Dos familiares, compañeros de viaje, presentaban la misma sintomatología. Se realizó exploración por aparatos, incluida exploración neurológica, sin alteraciones relevantes. En las pruebas complementarias, al ingreso, destacaron hemoglobina 12g/dl y plaquetas 100.000/μl. Tras estos hallazgos se realizó examen microbiológico: índice de parasitación 0,1%, detección de antígenos panmaláricos positivo. En el examen de extensión fina se observaron trofozoitos de Plasmodium falciparum. El paciente fue diagnosticado de malaria sin criterios de gravedad tras viaje reciente a su país sin hacer profilaxis, y anemia normocítica normocrómica en probable relación con lo previo. Se trató con atovaquona 250mg/hidrocloruro de proguanil 100mg 4 comprimidos diarios durante 3 días, con buena tolerancia y evolución favorable.
Se estima que en 2016 tuvieron lugar 216 millones de casos de paludismo distribuidos en 91 países, con una media de 445.000 fallecidos por esta enfermedad1. Se trata de una enfermedad producida por protozoos del género Plasmodium (P.) cuyo vector es el mosquito Anopheles hembra. Existen 5 especies de Plasmodium infectivas en el hombre: P. falciparum (África, Latinoamérica, Asia y Pacífico), P. vivax (Latinoamérica, Asia y Turquía), P. malariae (comparable a P. falciparum), P. ovale (África) y P. knowlesi (Sudeste Asiático).
Tras la picadura se invade el torrente sanguíneo y rápidamente llega al hígado donde se multiplica. En un periodo variable de 5-15 días el parásito invade los hematíes. La clínica está relacionada con la fase eritrocitaria, influyendo también la especie causante y la forma epidemiológica. En este sentido se distinguen 4 patrones epidemiológicos: malaria endémica, malaria importada, malaria introducida y malaria inducida (postransfusional o congénita)2.
La clínica puede comenzar de forma inespecífica como cefalea, mal estar general, vómitos o diarrea. La fiebre es el síntoma más significativo de la malaria, aunque puede no estar presente. La anemia, la esplenomegalia y la ictericia son otros signos frecuentes. Se debe sospechar de un caso de malaria complicada ante la presencia de leucocitosis en sangre. La malaria grave está asociada a mal pronóstico y debe instaurarse tratamiento de forma precoz. La Organización Mundial de la Salud (OMS) define una serie de criterios diagnósticos de malaria grave2 que se detallan en la tabla 1.
Criterios diagnósticos de malaria grave
| Criterios mayores (uno o más de los siguientes datos en el momento de admisión o en los 3 días siguientes):Coma con un índice de Glasgow menor o igual a 9 obtenido al menos 30min después de una convulsión generalizadaTres o más convulsiones generalizadasInsuficiencia renal aguda definida por la presencia de oliguria (<400ml/24h) y/o creatinina plasmática >3mg/dlAnemia (Hb<5g/dl)Shock con TA sistólica <80mmHg en presencia de una adecuada reposición hidroelectrolíticaSíndrome de distrés respiratorio del adultoSangrado espontáneo o criterios de coagulación intravascular diseminadaHipoglucemia (glucemia <40 mg/dl)Acidemia (pH arterial <7,25) o acidosis (bicarbonato <15mEq/l)Hemoglobinuria macroscópica relacionada de forma inequívoca con la malariaCriterios menores:Alteración del nivel de consciencia reversiblePostración extremaMás del 5% de hematíes parasitadosHiperpirexia (>40°C)Hiperbilirrubinemia (>2,5 mg/dl) |
dl: decilitro; g: gramo; Hb: hemoglobina; mEq/l: miliequivalentes/litro; mg: miligramo; TA: tensión arterial.
Fuente: Pérez Arellano J.L. et al.2.
El diagnóstico definitivo se establece por los métodos clásicos de la gota gruesa y el frotis fino. Mediante este último se puede determinar la especie causante3.
La malaria importada representa la forma epidemiológica más importante en España. Se ha documentado que durante el año 2013 la mayoría de los casos de malaria importada en Reino Unido fueron causados por la infección en pacientes que viajaron a su país para visitar a amigos y parientes (visit friends and relatives [VFR]) siendo este perfil similar en otros países europeos4. La no aplicación de una quimioprofilaxis de forma efectiva en estos pacientes se ha descrito como un factor de riesgo para el desarrollo de la enfermedad5. Es de vital importancia que el grupo de pacientes VFR esté adecuadamente informado y realice la profilaxis correspondiente. Se ha descrito cierta inmunidad parcial en los habitantes que residen en las zonas de malaria endémica3. A pesar de esto, cabe destacar que esta capacidad disminuye de forma relevante cuando el individuo reside fuera de esta área durante varios meses6.
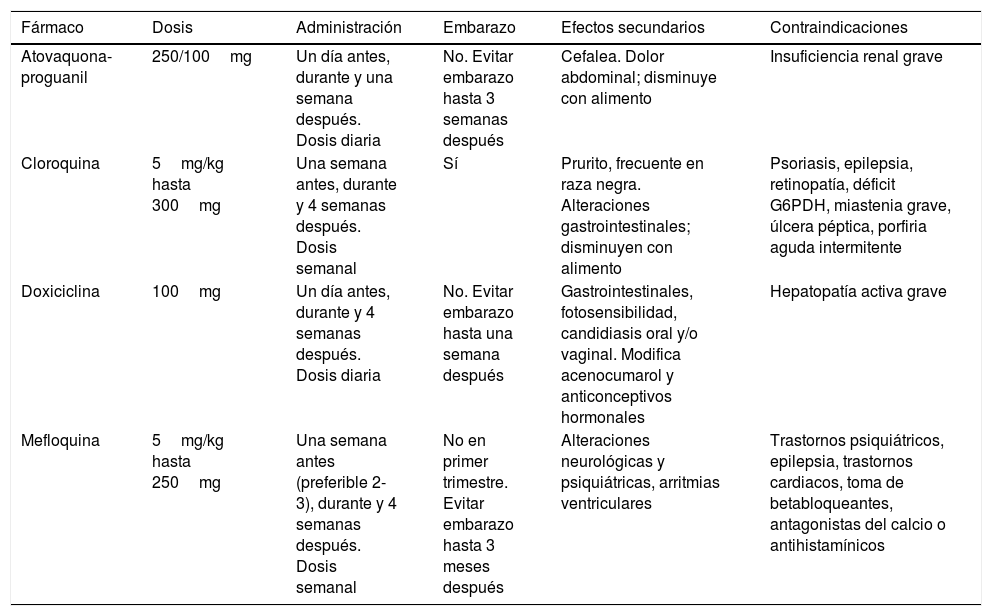
La profilaxis comienza con ser consciente del riesgo y evitar la picadura de mosquitos (uso de mosquiteras con insecticida, repelentes…). Antes de viajar se deben tener en cuenta los antecedentes personales del paciente, el tipo de viaje, el tiempo de viaje y la región a visitar. Es preciso conocer datos actualizados del riesgo de transmisión, la presencia de P. falciparum y las resistencias a los antipalúdicos. Estos datos se pueden consultar on-line en varias webs, entre ellas la web de la OMS (http://www.who.int/ith/en/). Existen también varias instituciones y centros de atención al viajero. Para la quimioprofilaxis se dispone de atovaquona-proguanil, cloroquina, doxiciclina y mefloquina. En la tabla 2 se detallan sus diferentes características7. Actualmente se está evaluando en el África subsahariana la vacuna inyectable RTS,S/AS01 (RTS,S) aplicable en niños, que puede añadirse al resto de medidas profilácticas.
Quimioprofilaxis de malaria
| Fármaco | Dosis | Administración | Embarazo | Efectos secundarios | Contraindicaciones |
|---|---|---|---|---|---|
| Atovaquona-proguanil | 250/100mg | Un día antes, durante y una semana después. Dosis diaria | No. Evitar embarazo hasta 3 semanas después | Cefalea. Dolor abdominal; disminuye con alimento | Insuficiencia renal grave |
| Cloroquina | 5mg/kg hasta 300mg | Una semana antes, durante y 4 semanas después. Dosis semanal | Sí | Prurito, frecuente en raza negra. Alteraciones gastrointestinales; disminuyen con alimento | Psoriasis, epilepsia, retinopatía, déficit G6PDH, miastenia grave, úlcera péptica, porfiria aguda intermitente |
| Doxiciclina | 100mg | Un día antes, durante y 4 semanas después. Dosis diaria | No. Evitar embarazo hasta una semana después | Gastrointestinales, fotosensibilidad, candidiasis oral y/o vaginal. Modifica acenocumarol y anticonceptivos hormonales | Hepatopatía activa grave |
| Mefloquina | 5mg/kg hasta 250mg | Una semana antes (preferible 2-3), durante y 4 semanas después. Dosis semanal | No en primer trimestre. Evitar embarazo hasta 3 meses después | Alteraciones neurológicas y psiquiátricas, arritmias ventriculares | Trastornos psiquiátricos, epilepsia, trastornos cardiacos, toma de betabloqueantes, antagonistas del calcio o antihistamínicos |
G6PDH: glucosa 6 fosfato deshidrogenasa; kg: kilogramo; mg: miligramo.
Fuente: modificado de Cereceda Ferrés M.7.
La estrategia más importante para aumentar la profilaxis de malaria en nuestro medio es proporcionar un apropiado asesoramiento. El médico de atención primaria debe conocer y difundir dicha información, o bien remitir a una unidad especializada que oriente hacia la profilaxis más adecuada y/o suministre en algunos casos el fármaco correspondiente (por ejemplo, mefloquina, no comercializada en España). Este aspecto es especialmente relevante en población inmigrante, sobre todo pacientes procedentes de África, y siempre se debe tener en cuenta la necesidad de una correcta quimioprofilaxis cuando realicen el viaje.
Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.