El sobrepeso y la obesidad predisponen a la enfermedad cardiovascular y a la mortalidad general. No está claro qué índices de obesidad se deben utilizar en clínica. El objetivo es examinar la relación entre el índice de masa corporal (IMC), la circunferencia de la cintura (C-cintura), el cociente cintura/talla (cociente-CT) y el índice de conicidad (I-conicidad) con el riesgo cardiovascular (RCV) a 10años estimado por la ecuación de Framingham.
Material y métodosEstudio transversal poblacional en ≥18años del Área Sanitaria de Toledo. Selección por muestreo aleatorio. Medición de IMC, C-cintura, talla y peso con métodos estandarizados. RCV Framingham. Cálculo de áreas bajo la curva ROC (ABC) y puntos de corte óptimo.
ResultadosSe analizaron 1.309 personas, con edad media de 48,9±15,8años; el 55% fueron mujeres. Tasa de respuesta: 36,6%. En mujeres, el índice que mejor se asoció con el RCV≥10% es el cociente-CT con ABC=0,85 (IC95%: 0,81-0,88). En hombres es el I-conicidad, con ABC=0,81 (IC95%: 0,77-0,84). Puntos de corte: para IMC similar en mujeres (27,08kg/m2) y hombres (26,99kg/m2). Para C-cintura, inferior en mujeres (87,75cm) que en hombres (94,5cm). Para cociente-CT, superior en mujeres (0,59) que en hombres (0,56). Para I-conicidad, ligeramente inferior en mujeres (1,25) que en hombres (1,28). En mujeres, todas las curvas ROC estuvieron más próximas entre sí.
ConclusionesLos índices de obesidad central (C-cintura y cociente-CT) discriminan el RCV mejor que el IMC. En mujeres, todos los índices tienen mayores áreas bajo la curva que en los hombres, excepto el I-conicidad.
Overweight and obese patients have an increased risk of cardiovascular disease and general mortality. It is not clear which obesity index should be used in the clinic. The objective is to compare the relationship between body mass index (BMI), waist circumference (WC), waist-height ratio (WHR), and conicity index (Conicity-I) with 10-year Framingham cardiovascular risk (CVR).
Material and methodsPopulation cross-sectional study in subjects ≥18years, residents in the Toledo (Spain) Health Area. Selection by random sampling. Measurements were made of the BMI, WC, and weight to height ratio with standardised methods. Framingham CVR. Calculation of AUC, and optimal cut-off points.
ResultsThe study included 1,309 subjects, with mean age of 48.9±15.8years, and 55% women. The response rate was 36.6%. In women, the index that was best associated with CVR in women was the WC with an AUC=0.85 (95%CI: 0.81-0.88). In men it was the I-Conicity, with an AUC=0.81 (95%CI: 0.77-0.84). Cut points for BMI were similar in women (27.08kg/m2) and men (26.99kg/m2). The WC was lower in women (87.75cm) than in men (94.5cm). The WHR was higher in women (0.59) than in men (0.56). The I-Conicity was slightly lower in women (1.25) than in men (1.28). In women, all the ROC curves were closest to each other.
ConclusionsThe central obesity indexes (WC and WHR) discriminated better than the BMI the CVR. In women, all the indices had greater AUCs than in men, except for the I-Conicity.
- –
Cuando se usa solo, el IMC es inadecuado para identificar a las personas con mayor RCV.
- –
La opinión está dividida en cuanto a cuál es el índice de obesidad más adecuado para evaluar la adiposidad y su asociación con el RCV.
- –
Las medidas de obesidad central son más sensibles a las modificaciones de los estilos de vida.
- –
No están claros los puntos de corte óptimos para discriminar el RCV.
- –
Los índices de obesidad central (C-cintura y cociente-CT) discriminan el RCV mejor que el IMC.
- –
En mujeres todos los índices tienen mayores ABC que en hombres, excepto el I-conicidad, cuya ABC era similar para los distintos niveles de riesgo Framingham (≥10%, ≥20% y ≥7,5%).
- –
Los PCO para discriminar el RCV son diferentes en hombres y mujeres y varían de forma muy importante según la edad.
La obesidad es un factor importante en salud pública. El índice de masa corporal (IMC) es un factor de riesgo mayor para muchas enfermedades, entre ellas las cardiovasculares y la diabetes1. El sobrepeso y la obesidad predisponen a la cardiopatía isquémica, a la enfermedad cerebrovascular, a otras numerosas patologías y a mayor mortalidad general. Las personas con sobrepeso u obesidad tienen una alta carga de otros factores de riesgo de cardiopatía coronaria, de diabetes tipo2 y de hipertensión2. La obesidad en el mundo está adquiriendo proporciones epidémicas3. Por ello es importante evaluar la adiposidad en la práctica clínica3.
Pero no está claro qué índices de obesidad se deben utilizar4. La obesidad es heterogénea. Algunos obesos son metabólicamente sanos5-7, mientras que otros con similar peso presentan numerosas anormalidades metabólicas, incluyendo resistencia a la insulina, intolerancia a la glucosa, dislipidemia, hipertensión y perfil inflamatorio protrombótico3,8,9. Existen varios índices para evaluar la adiposidad. La adiposidad total se mide con el IMC, que por su simplicidad se utiliza en estudios epidemiológicos y como prueba para la evaluación inicial de la obesidad, pero tiene limitaciones: sobre todo en adultos con IMC≥3010, muestra diferencias entre hombres y mujeres11 y etnias12. La grasa se puede medir con varios índices. La circunferencia de la cintura (C-cintura) tiene excelente correlación con la imagen de la grasa abdominal y el riesgo cardiovascular (RCV)13, pero tiene el inconveniente de que da resultados diferentes según el lugar de medición14,15. El uso del cociente cintura-cadera como sustituto del IMC o C-cintura es controvertido3. El cociente cintura/talla (cociente-CT) se ha propuesto como el que mejor discrimina la hipertensión, la diabetes y la dislipemia en ambos sexos, por encima del IMC, la C-cintura y el cociente cintura/cadera16. El índice de conicidad (I-conicidad) también tiene un fuerte poder de discriminación sobre el RCV a 10años en hombres y mujeres17. El diámetro sagital abdominal es controvertido18,19 y debe estandarizarse su método de medida y los umbrales de normalidad3. Los puntos de corte para las medidas antropométricas también son controvertidos. Hay evidencia insuficiente sobre los puntos de corte para el IMC y la circunferencia en la cintura en su relación con el riesgo de cardiopatía isquémica, ictus, enfermedad cardiovascular, diabetes y mortalidad total20. Debido a esto, los puntos de corte que se están aplicando actualmente son arbitrarios20.
El objetivo de este trabajo es examinar la relación entre el IMC, la C-cintura, el cociente-CT y el I-conicidad con el RCV total Framingham a 10años, para hombres y mujeres, y examinar los puntos de corte óptimos que maximicen la sensibilidad y la especificidad.
Material y métodosDiseñoEstudio transversal de base poblacional. El estudio RICARTO (RIesgo CARdiovascular y eventos cardiovasculares en la población general del área sanitaria de TOledo) comenzó en 2011 y continúa en la actualidad. En el presente trabajo se incluyeron las primeras 1.309 personas hasta marzo de 2016.
ParticipantesSujetos ≥18años residentes en el Área Sanitaria de Toledo. El tamaño muestral se calculó en 1.760 personas que se seleccionaron mediante muestreo aleatorio, estratificado por edad, sexo y hábitat, por conglomerados, a partir de la tarjeta sanitaria. Los criterios de exclusión fueron tener un estado de salud o condiciones psico-físicas que impidieran la participación en el estudio.
MétodosLos métodos han sido descritos anteriormente21. Enfermeras entrenadas midieron la presión arterial en tres ocasiones, hicieron extracción de sangre venosa y entrevista sobre datos sociodemográficos, antecedentes sobre factores de RCV, encuesta dietética sobre el SCORE de dieta mediterránea22 y exploración física.
Medidas antropométricasSe registraron el peso con báscula digital calibrada y la talla con tallímetro de pared, en ropa interior y descalzos. Perímetro de cintura a nivel del ombligo, después de ayuno desde la cena anterior. Se calculó el IMC=peso (kg)/talla (m)2, el cociente-CT (ICT)=cintura (cm)/talla (cm), el I-conicidad=(cintura (m)/[0,109×√peso (kg)/altura(m)]23.
Riesgo cardiovascularSe utilizaron criterios estandarizados para el diagnóstico de diabetes, hipertensión, dislipemia y enfermedad renal24-26. Para determinar el riesgo de cualquier evento cardiovascular a 10años (cardiopatía coronaria, ictus cerebral, enfermedad arterial periférica o insuficiencia cardiaca) se utilizaron las ecuaciones derivadas del Framingham Heart Study27.
Análisis estadísticoSe describió la muestra mediante proporciones, medias y desviación estándar y se comparó por sexo mediante chi-cuadrado y ANOVA. Para identificar el índice de obesidad que mejor se asocia con el RCV se calculó el área bajo la curva ROC (ABC), por edad y sexo, con sus intervalos de confianza, en modelos crudos y ajustados por edad mediante regresión logística. Se calculó la sensibilidad (SENS) y la especificidad (ESP) de los puntos de corte. Se compararon las ABC mediante la prueba de Hanley y McNeil28. Para determinar los puntos de corte óptimos (PCO) se calculó el máximo índice de Youden (SENS+ESP−1). Se calcularon ABC para predecir RCV≥10% o ≥20%.
Se calculó el valor predictivo positivo (VPP) estandarizado a una prevalencia de la enfermedad del 50%29: VPP=(0,5×SENS)/((0,5×SENS)+((1−0,5)×(1−ESP))). El VPP indica la proporción de sujetos con prueba positiva que están correctamente diagnosticados30. Se calculó la odds ratio diagnóstica (ORD): ORD=(SENS/(1−SENS))/((1−ESP)/ESP) que indica cuántas veces es más probable que la prueba sea positiva en los enfermos que en los sanos31,32. Se utilizó el nivel de significación 0,05. Al haberse calculado seis ABC para cada nivel de riesgo, se corrigió el nivel de significación mediante método de Bonferroni, quedando fijado en 0,008. Se emplearon el paquete estadístico IBM SPSS Statistics para Windows versión 22 (IBM Corp., Armonk, Nueva York, Estados Unidos) y el STATA 11.0 (Stata-Corp, College Station, Texas, Estados Unidos).
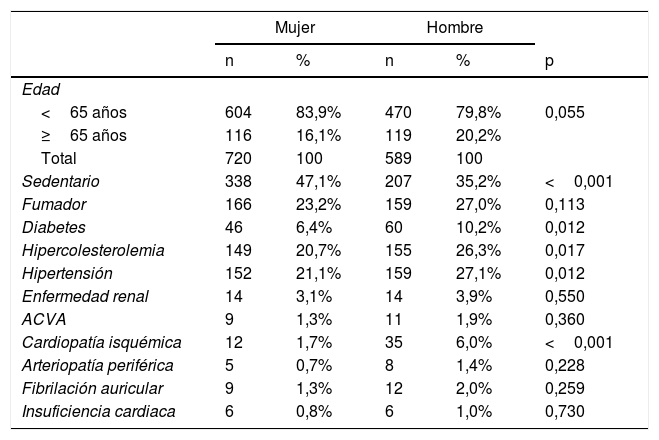
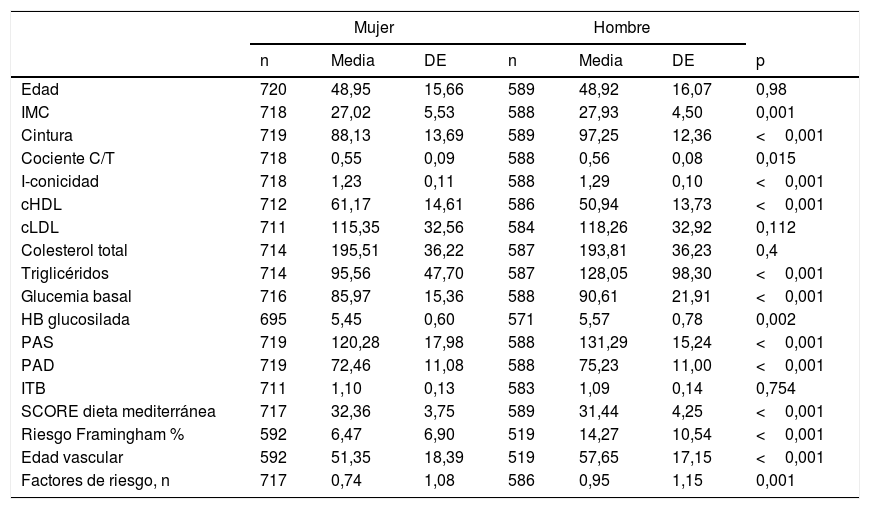
ResultadosSe analizaron 1.309 personas (edad media 48,9±15,8años; 55% mujeres). Tasa de respuesta: 36,6%. En la tabla 1 se muestran las características sociodemográficas y clínicas. Los hombres fueron más fumadores, con mayor prevalencia de diabetes, hipercolesterolemia, hipertensión, enfermedad renal, ictus, cardiopatía isquémica, arteriopatía periférica, fibrilación auricular e insuficiencia cardiaca. Las mujeres fueron más sedentarias. En la tabla 2 pueden observarse las medidas antropométricas, los datos analíticos y los RCV. Destacó mayor RCV, edad vascular y número de factores de riesgo en los hombres.
Características sociodemográficas y clínicas de las personas estudiadas
| Mujer | Hombre | ||||
|---|---|---|---|---|---|
| n | % | n | % | p | |
| Edad | |||||
| <65 años | 604 | 83,9% | 470 | 79,8% | 0,055 |
| ≥65 años | 116 | 16,1% | 119 | 20,2% | |
| Total | 720 | 100 | 589 | 100 | |
| Sedentario | 338 | 47,1% | 207 | 35,2% | <0,001 |
| Fumador | 166 | 23,2% | 159 | 27,0% | 0,113 |
| Diabetes | 46 | 6,4% | 60 | 10,2% | 0,012 |
| Hipercolesterolemia | 149 | 20,7% | 155 | 26,3% | 0,017 |
| Hipertensión | 152 | 21,1% | 159 | 27,1% | 0,012 |
| Enfermedad renal | 14 | 3,1% | 14 | 3,9% | 0,550 |
| ACVA | 9 | 1,3% | 11 | 1,9% | 0,360 |
| Cardiopatía isquémica | 12 | 1,7% | 35 | 6,0% | <0,001 |
| Arteriopatía periférica | 5 | 0,7% | 8 | 1,4% | 0,228 |
| Fibrilación auricular | 9 | 1,3% | 12 | 2,0% | 0,259 |
| Insuficiencia cardiaca | 6 | 0,8% | 6 | 1,0% | 0,730 |
Medidas antropométricas, analíticas y riesgo cardiovascular
| Mujer | Hombre | ||||||
|---|---|---|---|---|---|---|---|
| n | Media | DE | n | Media | DE | p | |
| Edad | 720 | 48,95 | 15,66 | 589 | 48,92 | 16,07 | 0,98 |
| IMC | 718 | 27,02 | 5,53 | 588 | 27,93 | 4,50 | 0,001 |
| Cintura | 719 | 88,13 | 13,69 | 589 | 97,25 | 12,36 | <0,001 |
| Cociente C/T | 718 | 0,55 | 0,09 | 588 | 0,56 | 0,08 | 0,015 |
| I-conicidad | 718 | 1,23 | 0,11 | 588 | 1,29 | 0,10 | <0,001 |
| cHDL | 712 | 61,17 | 14,61 | 586 | 50,94 | 13,73 | <0,001 |
| cLDL | 711 | 115,35 | 32,56 | 584 | 118,26 | 32,92 | 0,112 |
| Colesterol total | 714 | 195,51 | 36,22 | 587 | 193,81 | 36,23 | 0,4 |
| Triglicéridos | 714 | 95,56 | 47,70 | 587 | 128,05 | 98,30 | <0,001 |
| Glucemia basal | 716 | 85,97 | 15,36 | 588 | 90,61 | 21,91 | <0,001 |
| HB glucosilada | 695 | 5,45 | 0,60 | 571 | 5,57 | 0,78 | 0,002 |
| PAS | 719 | 120,28 | 17,98 | 588 | 131,29 | 15,24 | <0,001 |
| PAD | 719 | 72,46 | 11,08 | 588 | 75,23 | 11,00 | <0,001 |
| ITB | 711 | 1,10 | 0,13 | 583 | 1,09 | 0,14 | 0,754 |
| SCORE dieta mediterránea | 717 | 32,36 | 3,75 | 589 | 31,44 | 4,25 | <0,001 |
| Riesgo Framingham % | 592 | 6,47 | 6,90 | 519 | 14,27 | 10,54 | <0,001 |
| Edad vascular | 592 | 51,35 | 18,39 | 519 | 57,65 | 17,15 | <0,001 |
| Factores de riesgo, n | 717 | 0,74 | 1,08 | 586 | 0,95 | 1,15 | 0,001 |
DE: desviación estándar
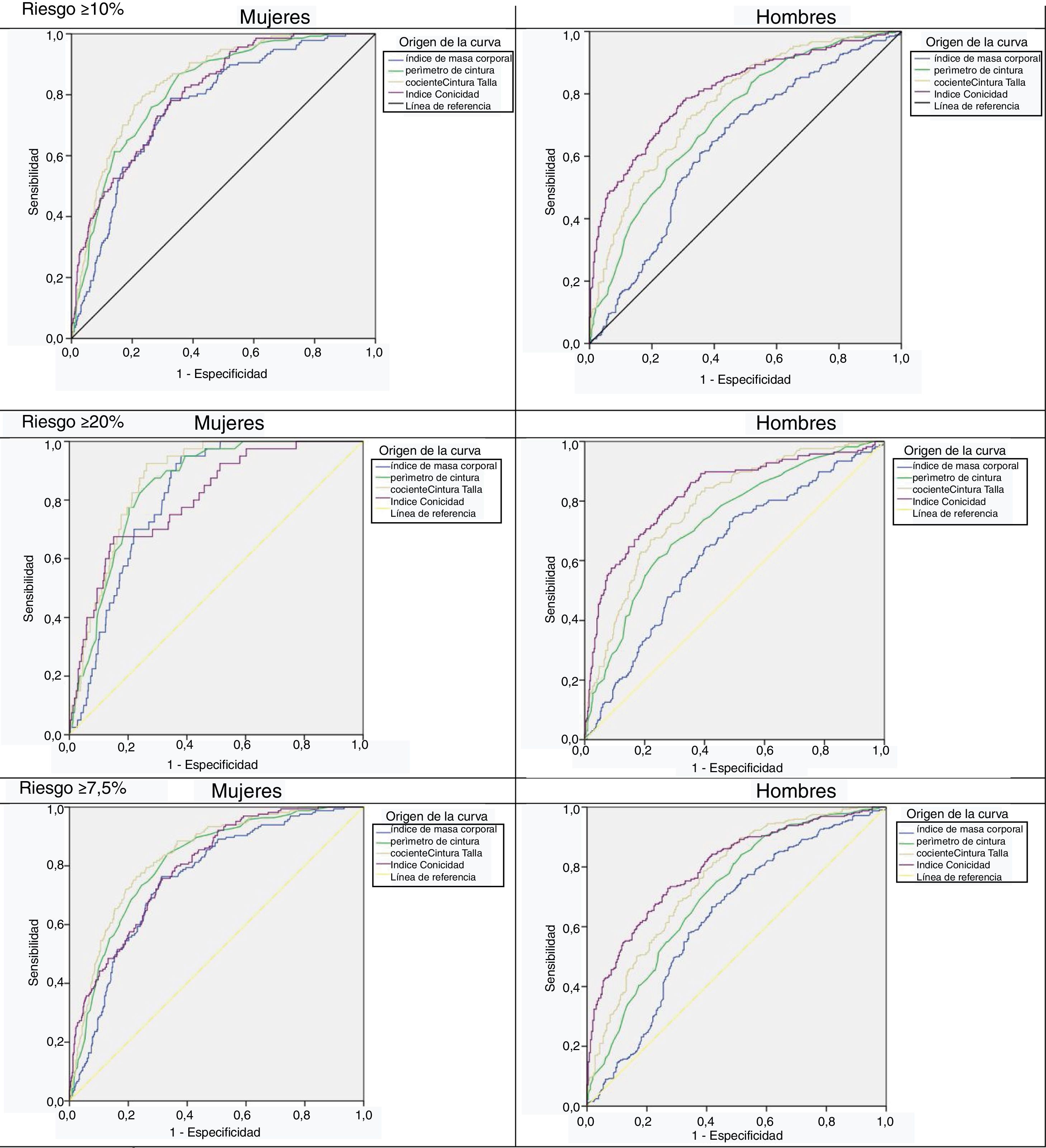
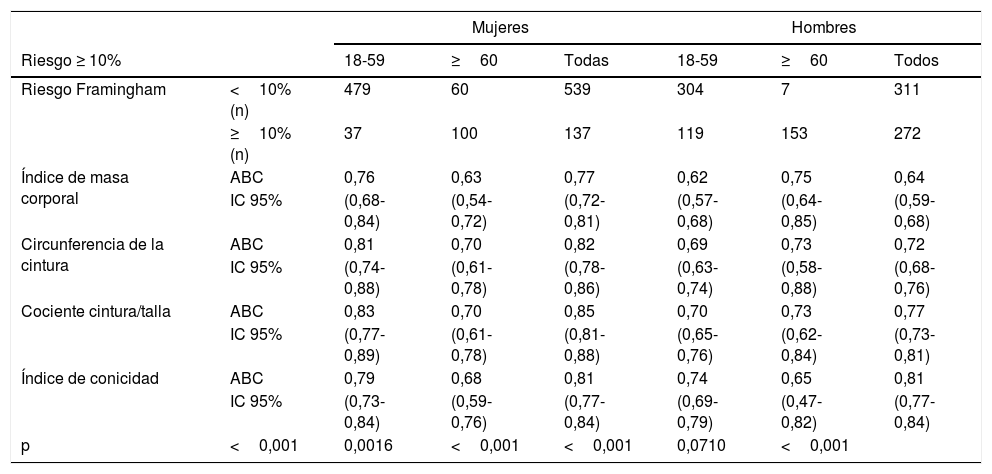
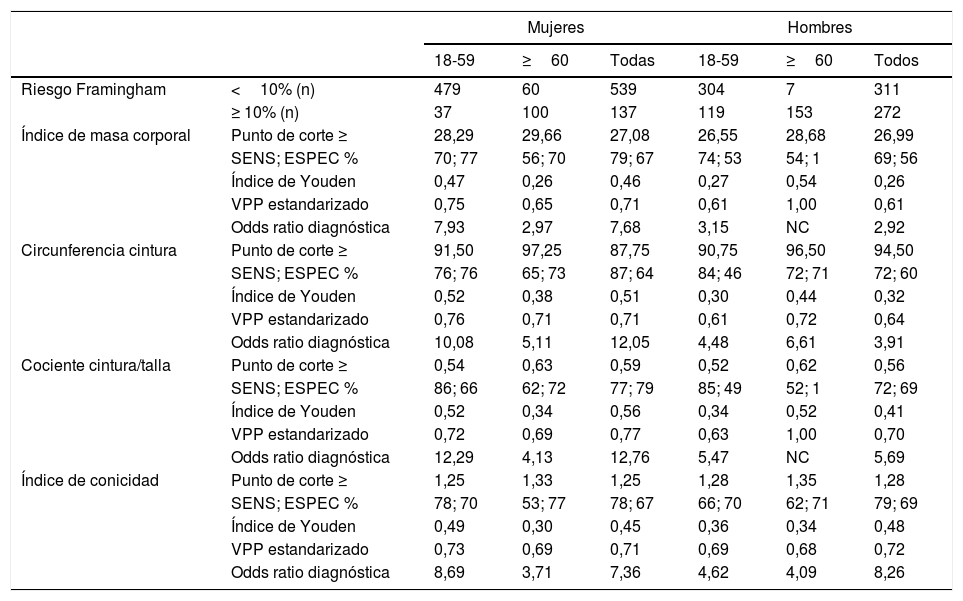
En la tabla 3 se aprecian las ABC de los índices de obesidad y su asociación con el riesgo Framingham ≥10% y ≥20%. En mujeres, el índice que mejor se asoció con el RCV≥10% fue el cociente-CT, con una ABC=0,85 (IC95%: 0,83-0,88), seguido de la C-cintura (0,82), I-conicidad (0,81) e IMC (0,77). Este resultado se mantuvo para el RCV≥20% con ABC=0,87 (IC95%: 0,83-0,93) y también para el RCV≥7,5% con ABC=0,83 (IC95%: 0,80-0,87). En mujeres de 18-59años se mantuvo este patrón, alcanzando el cociente-CT un ABC=0,91 con el RCV≥20%. En mujeres ≥60años fue el cociente-CT el que mejor se asoció con los niveles de RCV, pero con ABC menores (entre 0,70 y 0,67), similar a la C-cintura (ABC entre 0,70 y 0,67).
Áreas bajo la curva ROC en la predicción de riesgo Framingham ≥10% y ≥20% de las distintas medidas antropométricas. Riesgo ≥ 20%
| Mujeres | Hombres | ||||||
|---|---|---|---|---|---|---|---|
| Riesgo ≥ 10% | 18-59 | ≥60 | Todas | 18-59 | ≥60 | Todos | |
| Riesgo Framingham | <10% (n) | 479 | 60 | 539 | 304 | 7 | 311 |
| ≥10% (n) | 37 | 100 | 137 | 119 | 153 | 272 | |
| Índice de masa corporal | ABC | 0,76 | 0,63 | 0,77 | 0,62 | 0,75 | 0,64 |
| IC 95% | (0,68-0,84) | (0,54-0,72) | (0,72-0,81) | (0,57-0,68) | (0,64-0,85) | (0,59-0,68) | |
| Circunferencia de la cintura | ABC | 0,81 | 0,70 | 0,82 | 0,69 | 0,73 | 0,72 |
| IC 95% | (0,74-0,88) | (0,61-0,78) | (0,78-0,86) | (0,63-0,74) | (0,58-0,88) | (0,68-0,76) | |
| Cociente cintura/talla | ABC | 0,83 | 0,70 | 0,85 | 0,70 | 0,73 | 0,77 |
| IC 95% | (0,77-0,89) | (0,61-0,78) | (0,81-0,88) | (0,65-0,76) | (0,62-0,84) | (0,73-0,81) | |
| Índice de conicidad | ABC | 0,79 | 0,68 | 0,81 | 0,74 | 0,65 | 0,81 |
| IC 95% | (0,73-0,84) | (0,59-0,76) | (0,77-0,84) | (0,69-0,79) | (0,47-0,82) | (0,77-0,84) | |
| p | <0,001 | 0,0016 | <0,001 | <0,001 | 0,0710 | <0,001 | |
| Mujeres | Hombres | ||||||
|---|---|---|---|---|---|---|---|
| Riesgo ≥ 20% | 18-59 | ≥60 | Todas | 18-59 | ≥60 | Todos | |
| Riesgo Framingham | <20% (n) | 512 | 124 | 636 | 376 | 40 | 416 |
| ≥20% (n) | 4 | 36 | 40 | 47 | 120 | 167 | |
| Índice de masa corporal | ABC | 0,85 | 0,69 | 0,81 | 0,61 | 0,63 | 0,63 |
| IC 95% | (0,78-0,92) | (0,60-0,78) | (0,76-0,85) | (0,52-0,68) | (0,53-0,72) | (0,58-0,67) | |
| Circunferencia de la cintura | ABC | 0,90 | 0,70 | 0,85 | 0,70 | 0,66 | 0,73 |
| IC 95% | (0,83-0,95) | (0,61-0,79) | (0,80-0,89) | (0,62-0,77) | (0,57-0,75) | (0,68-0,77) | |
| Cociente cintura/talla | ABC | 0,91 | 0,70 | 0,87 | 0,74 | 0,66 | 0,79 |
| IC 95% | (0,85-0,96) | (0,61-0,78) | (0,83-0,90) | (0,66-0,80) | (0,56-0,75) | (0,74-0,82) | |
| Índice de conicidad | ABC | 0,89 | 0,63 | 0,80 | 0,80 | 0,68 | 0,83 |
| IC 95% | (0,79-0,98) | (0,52-0,73) | (0,73-0,86) | (0,74-0,86) | (0,59-0,76) | (0,78-0,86) | |
| p | <0,001 | 0,0126 | <0,001 | <0,001 | 0,6900 | <0,001 | |
ABC: área bajo la curva ROC; p: comparación de las cuatro ABC; IC95%: intervalo de confianza al 95%.
En hombres, el índice que mejor se asoció con RCV≥10% fue el I-conicidad, con ABC=0,81 (IC95%: 0,77-0,84). También con el RCV≥20% con ABC=0,83 (IC95%: 0,79-0,86) y también para RCV≥7,5% con ABC=0,80 (IC95%: 0,76-0,83). En hombres de 18-59años fue el I-conicidad el que mejor se asoció con el RCV en los tres niveles, con ABC entre 0,74 y 0,72. Por el contrario, en hombres ≥60años el que mejor se asoció con el RCV≥10% es el IMC, con ABC=0,75 (IC95%: 0,64-0,85). Con el RCV≥20% el I-conicidad mostró una ligera ventaja (ABC=0,68) frente al cociente-CT y la C-cintura, ambos con ABC=0,66.
Puntos de corte óptimos e indicadores de rendimiento diagnósticoEn la tabla 4 se muestran los puntos de corte óptimos para el índice de Youden máximo, así como la SENS, ESP, índice de Youden, VPP estandarizado y ORD, por edad y sexo, para la asociación con RCV≥10%. El IMC tuvo un PCO similar en mujeres (27,08kg/m2) y hombres (26,99kg/m2). En ambos sexos el IMC fue más sensible que específico (SENS=79% y ESP=67% en mujeres; SENS=69% y ESP=56% en hombres). En mujeres fue superior el VPP estandarizado y también la ORD. En personas ≥60años de ambos sexos el IMC mostró una SENS mucho menor que la ESP.
Puntos de corte e indicadores de rendimiento diagnóstico con índice de Youden máximo para predecir riesgo Framingham ≥10%
| Mujeres | Hombres | ||||||
|---|---|---|---|---|---|---|---|
| 18-59 | ≥60 | Todas | 18-59 | ≥60 | Todos | ||
| Riesgo Framingham | <10% (n) | 479 | 60 | 539 | 304 | 7 | 311 |
| ≥ 10% (n) | 37 | 100 | 137 | 119 | 153 | 272 | |
| Índice de masa corporal | Punto de corte ≥ | 28,29 | 29,66 | 27,08 | 26,55 | 28,68 | 26,99 |
| SENS; ESPEC % | 70; 77 | 56; 70 | 79; 67 | 74; 53 | 54; 1 | 69; 56 | |
| Índice de Youden | 0,47 | 0,26 | 0,46 | 0,27 | 0,54 | 0,26 | |
| VPP estandarizado | 0,75 | 0,65 | 0,71 | 0,61 | 1,00 | 0,61 | |
| Odds ratio diagnóstica | 7,93 | 2,97 | 7,68 | 3,15 | NC | 2,92 | |
| Circunferencia cintura | Punto de corte ≥ | 91,50 | 97,25 | 87,75 | 90,75 | 96,50 | 94,50 |
| SENS; ESPEC % | 76; 76 | 65; 73 | 87; 64 | 84; 46 | 72; 71 | 72; 60 | |
| Índice de Youden | 0,52 | 0,38 | 0,51 | 0,30 | 0,44 | 0,32 | |
| VPP estandarizado | 0,76 | 0,71 | 0,71 | 0,61 | 0,72 | 0,64 | |
| Odds ratio diagnóstica | 10,08 | 5,11 | 12,05 | 4,48 | 6,61 | 3,91 | |
| Cociente cintura/talla | Punto de corte ≥ | 0,54 | 0,63 | 0,59 | 0,52 | 0,62 | 0,56 |
| SENS; ESPEC % | 86; 66 | 62; 72 | 77; 79 | 85; 49 | 52; 1 | 72; 69 | |
| Índice de Youden | 0,52 | 0,34 | 0,56 | 0,34 | 0,52 | 0,41 | |
| VPP estandarizado | 0,72 | 0,69 | 0,77 | 0,63 | 1,00 | 0,70 | |
| Odds ratio diagnóstica | 12,29 | 4,13 | 12,76 | 5,47 | NC | 5,69 | |
| Índice de conicidad | Punto de corte ≥ | 1,25 | 1,33 | 1,25 | 1,28 | 1,35 | 1,28 |
| SENS; ESPEC % | 78; 70 | 53; 77 | 78; 67 | 66; 70 | 62; 71 | 79; 69 | |
| Índice de Youden | 0,49 | 0,30 | 0,45 | 0,36 | 0,34 | 0,48 | |
| VPP estandarizado | 0,73 | 0,69 | 0,71 | 0,69 | 0,68 | 0,72 | |
| Odds ratio diagnóstica | 8,69 | 3,71 | 7,36 | 4,62 | 4,09 | 8,26 | |
NC: no calculable por denominador igual a cero; SENS; ESPEC: sensibilidad; especificidad.
Índice de Youden=(sensibilidad+especificidad−1).
Odds-ratio diagnóstica=(SENS/(1−SENS))/((1−ESP)/ESP). Idica odds de positividad en los enfermos dividido por la odds de positividad en los sanos.
VPP estandarizado=valor predictivo positivo ajustado a una prevalencia del 50%=(0,5×SENS)/((0,5×SENS)+((1−0,5)×(1−ESP))). Indica la proporción de sujetos con prueba positiva que están correctamente diagnosticados.
La C-cintura mostró un PCO inferior en mujeres (87,75cm) que en hombres (94,5cm). En ambos sexos la C-cintura fue más sensible que específica (SENS=87% y ESP=64% en mujeres; SENS=72% y ESP=60% en hombres). También fue superior en mujeres el VPP estandarizado y la ORD.
El cociente-CT presentó un PCO superior en mujeres (0,59) que en hombres (0,56). En mujeres fue ligeramente más específico que sensible (SENS=77% y ESP=79%) mientras que en hombres fue más sensible que específico (SENS=72% y ESP=69%). También fue ligeramente superior en mujeres el VPP estandarizado y sobre todo la ORD. En personas ≥60años de ambos sexos la C-cintura presentó SENS mucho menor que ESP (SENS=62% y ESP=72% en mujeres; SENS=52% y ESP=100% en hombres).
El I-conicidad tuvo un PCO ligeramente inferior en mujeres (1,25) que en hombres (1,28). En ambos sexos el I-conicidad fue más sensible que específico (SENS=78% y ESP=67% en mujeres; SENS=79% y ESP=69% en hombres). El VPP estandarizado y la ORD fueron ligeramente superiores en los hombres. En las personas ≥60años de ambos sexos el I-conicidad tuvo una sensibilidad mucho menor que la especificidad (SENS=53% y ESP=77% en mujeres; SENS=62% y ESP=71% en hombres).
En mujeres, el índice con mayor VPP estandarizado fue el cociente-CT (VPP=0,77), que también mostró la mayor ORD=12,76. En hombres fue el i-conicidad (VPP=0,72), que también presentó la mayor ORD=8,26. En mujeres de 18-59años todos los VPP estandarizados y ORD fueron superiores a los que presentaron las mujeres ≥60años. En hombres se observó lo contrario, siendo superiores los VPP en ≥60años.
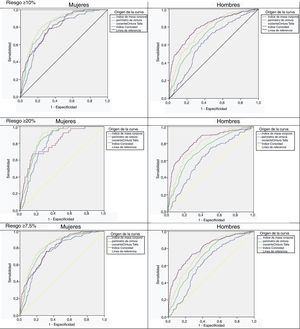
Curvas ROCEn la figura 1 se muestran las curvas ROC de los índices en su capacidad de clasificar correctamente el RCV a 10años ≥10% y ≥20%, por sexos. En las mujeres, todas las curvas estuvieron más próximas entre sí, indicando menor diferencia en la capacidad de clasificación de los índices. La curva que mostró mayor ABC es el cociente-CT. En los hombres, las curvas estuvieron más separadas, destacando el I-conicidad como el que mejor se asociaba con el RCV.
Curvas ROC de los índices antropométricos para predecir el riesgo Framingham a 10años ≥10%, ≥20% y ≥7,5%, por sexos. Las líneas diagonales (ABC=0,5) definen los puntos en que el índice no es mejor que el azar en identificar a personas con riesgo ≥10%, 20% o 7,5%.
ABC: área bajo la curva ROC.
Se presentan los resultados de un amplio estudio en población general en el que se examinó la capacidad de cuatro índices de obesidad para discriminar los niveles de RCV.
Los índices de obesidad mostraron elevada capacidad discriminativa del RCV con mínimos de ABC de 0,63 y máximos de 0,87. Estos valores fueron superiores a los encontrados en población de Irán17 o en Corea33, y también en Alemania10, que oscilaron entre 0,57 y 0,76. En Australia4 oscilaron entre 0,68 y 0,79, o entre 0,60 y 0,74 en otro estudio34. En Arabia35 fueron entre 0,55 a 0,87, y entre 0,67 y 0,69 en China36.
Los principales hallazgos fueron: primero, que los índices de obesidad central (C-cintura y cociente-CT) discriminaban el RCV mejor que el IMC; segundo, que en mujeres todos los índices tenían mayores ABC que en hombres, excepto el I-conicidad, cuya ABC era similar. Este patrón se mantenía en los distintos niveles de riesgo Framingham (≥10%, ≥20% y ≥7,5%).
En mujeres, el índice que mostraba mejor ABC era el cociente-CT, con ABC=0,85 para predecir el RCV≥10%, muy superior a la del IMC, que era de 0,77. Esto coincide con estudios anteriores4. En otros estudios37,38 se observó que el cociente-CT es mejor que el IMC en mujeres para predecir hipertensión o síndrome metabólico. En mujeres mayores, el cociente-CT fue el más fuertemente asociado con hipertensión39. El cociente-CT se asociaba con el RCV mucho mejor en mujeres jóvenes que en mayores: en las <60años el ABC=0,83, y en las ≥60años el ABC=0,7, aunque continuaba siendo el mejor índice, mucho mejor que el IMC (ABC=0,63). En Brasil40, en mujeres la C-cintura y el cociente-CT presentaron las ABC más grandes (0,70).
En hombres, el índice que mejor asociaba con el RCV era el I-conicidad, con ABC=0,81, seguido por el cociente-CT (ABC=0,77), mucho mejor que el IMC, con ABC=0,64. En hombres <60años se mantenía este mismo esquema. Pero en hombres ≥60años se invertía y el mejor índice era el IMC, con ABC=0,75, muy superior al I-conicidad, con ABC=0,65.
Los PCO para discriminar el RCV≥10% del cociente-CT eran 0,59 para mujeres y 0,56 para hombres, con diferencias muy importantes por edad. Las mujeres <60 y ≥60años tenían un PCO de 0,54 y 0,63, respectivamente. En hombres <60 y ≥60años el punto de corte era de 0,52 y 0,62, respectivamente. Se ha propuesto un PCO del cociente-CT=0,5 para determinar mayor RCV para hombres y mujeres, y este valor también se puede utilizar en niños y adultos4,41. Los PCO para la C-cintura fueron de 87,75 para mujeres y de 94,5 para hombres. Los del IMC fueron 27,08 para mujeres y 26,99 para hombres. Los de I-conicidad fueron 1,25 para mujeres y 1,28 para hombres. En mujeres posmenopáusicas de Brasil se encontraron PCO de 88cm, 0,57, 26,85 y 1,24 para C-cintura, cociente-CT, IMC e I-conicidad, respectivamente, para discriminar síndrome metabólico.
Hay varias explicaciones posibles para los hallazgos de que las medidas de obesidad central muestran mejores ABC con el RCV que el IMC. Mayor obesidad central se asocia con inflamación sistémica, que contribuye directamente al riesgo de enfermedad cardiovascular (ECV)42. Por tanto, las medidas que explican la acumulación de exceso de grasa abdominal reportarían asociaciones más fuertes y serían más adecuadas para evaluar la adiposidad.
El IMC es una medida imperfecta, ya que no identifica correctamente el exceso de grasa corporal por su incapacidad para diferenciar la masa grasa y sin grasa, y no tiene en cuenta el efecto de la edad y de la etnia43. En un metaanálisis se observó que la obesidad central (C-cintura≥102/88cm) fue mejor predictor que el IMC≥30 para diabetes (rRR=0,81, IC95%: 0,68-0,96), pero no para hipertensión (rRR=0,92, IC95%: 0,80-1,06). En otro estudio los indicadores de obesidad abdominal mostraron mayor asociación con la prediabetes que el IMC44.
El cociente-CT es menos usado pero simple de evaluar. Tiene ventajas sobre el IMC porque es más fácil de calcular y comprender para los legos (no se usa un término cuadrado en la fórmula) y es necesario eliminar menos vestidos para su medición. Las medidas de obesidad central son más sensibles a las modificaciones del estilo de vida. Un aumento en la masa muscular a través de dieta y entrenamiento produciría cambios en la C-cintura y el cociente-CT, pero pocos cambios en el IMC10.
La opinión sigue dividida sobre cuál es el índice de obesidad más adecuado para evaluar la adiposidad y su asociación con el RCV. En algunos estudios es la C-cintura, en otros es el cociente cintura/cadera, en otros es el cociente-CT4. Sí parece claro que cuando se usa solo, el IMC es inadecuado para identificar los sujetos con mayor RCV, ya que no diferencia entre masa grasa y masa libre de grasa4.
No está claro si los índices de obesidad se deben incorporar a las ecuaciones de RCV. Un análisis de 58 estudios prospectivos concluyó que las medidas de obesidad general y central no mejoran la evaluación del RCV cuando se dispone de información sobre presión arterial sistólica, diabetes y lípidos45. Sin embargo, el sobrepeso y la obesidad son importantes en la prevención de ECV, con uno de cada tres casos mortales y uno de cada siete casos de ECV no fatales atribuibles a ellos46.
Una posible consecuencia de estos resultados para la práctica clínica podría ser que se debería alentar a los médicos a prestar más atención a la distribución de la grasa corporal al evaluar el RCV, ya que la grasa visceral es más peligrosa que la grasa corporal. Aunque existe un alto nivel de evidencia sobre la importancia de la obesidad central, esto no se aplica en la práctica clínica mediante el uso de los índices apropiados47.
Este estudio tiene algunas limitaciones. Primero la tasa de respuesta (36,6%) puede hacer que la muestra estudiada difiera de la población general (tiene menor proporción de <45años y mayor proporción de 45-64años). Pudiera haber sesgo debido a posibles diferencias entre los que participaron y los que rechazaron o no pudieron ser contactados. Segundo, el diseño transversal hace que la temporalidad sea poco clara entre los marcadores antropométricos y el RCV. Pudiera ser que las personas con mayor RCV hayan reducido sus índices de obesidad como efecto de los tratamientos y recomendaciones de sus médicos. Por ello consideramos que serían necesarios estudios prospectivos para confirmar estos hallazgos.
ConclusionesLos índices de obesidad central (C-cintura y cociente-CT) discriminan el RCV mejor que el IMC. En las mujeres todos los índices tienen mayores áreas bajo la curva que en los hombres, excepto el I-conicidad, que tiene un ABC muy similar.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
FinanciaciónDesde 2011 a 2013 por la Consejería de Sanidad de Castilla-La Mancha (FISCAM) (PI-2010/043). Desde 2013 por la Fundación de la Sociedad Española de Médicos de Atención Primaria (SEMERGEN) con una beca no condicionada.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses en relación con este estudio.
A la Unidad Administrativa de la Gerencia de AP de Toledo y al Laboratorio de Análisis Clínicos del hospital Virgen de la Salud de Toledo. Al Servicio de Investigación del Instituto de Ciencias de la Salud de Talavera de la Reina. A todos los investigadores del estudio RICARTO.