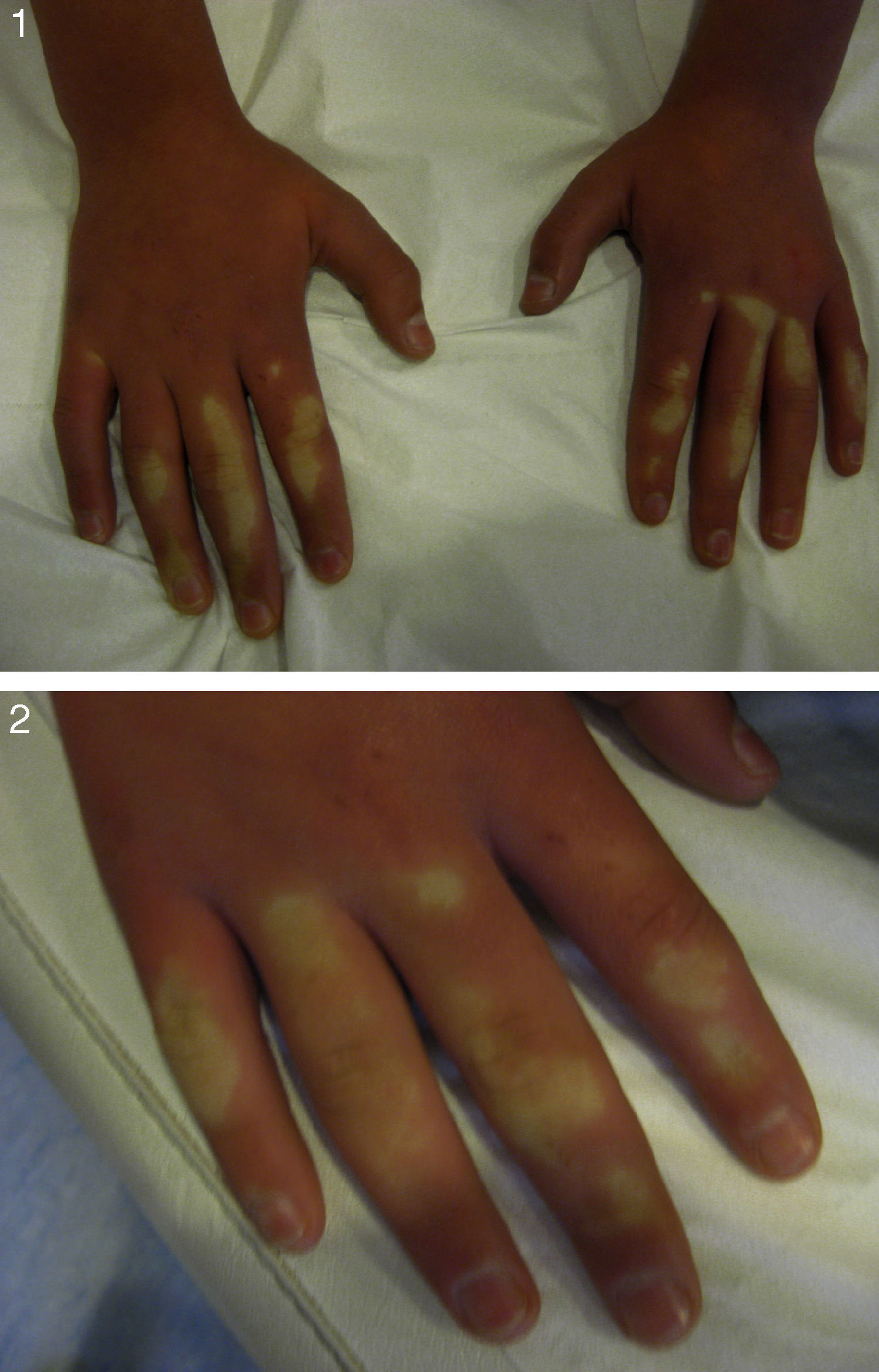
El fenómeno de Raynaud es un cuadro clínico caracterizado por ataques episódicos de vasoconstricción de las arterias y arteriolas de las extremidades como los dedos de la mano y pies, en ocasiones las orejas y la nariz, en respuesta al frío o a estímulos emocionales. Un ataque clásico consiste en la palidez de la porción distal de la extremidad, seguida de cianosis y de rubor, acompañada de parestesias, generalmente como ardor.
Cuando ocurre sin causa aparente se denomina fenómeno de Raynaud primario. Cuando se asocia a otra enfermedad se llama fenómeno de Raynaud secundario. El cuadro secundario se asocia con mayor frecuencia a las enfermedades reumáticas del colágeno. También pueden presentarlo determinados medicamentos que provocan vasoconstricción, como la ergotamina, los antagonistas β-adrenérgicos, los anticonceptivos y los fármacos simpaticomiméticos. En relación con estos últimos, presentamos un caso clínico de fenómeno de Raynaud secundario a metilfenidato en un adolescente de 14 años.
Raynaud's phenomenon is a clinical disease characterized by episodic attacks of vasoconstriction of the arteries and arterioles of the extremities such as fingers and toes, sometimes the ears and nose, in response to cold or emotional stimuli. A classic attack is the pallor of the distal extremity, followed by cyanosis and redness, accompanied by paresthesia, usually as heat.
When it occurs without apparent cause is called primary Raynaud's phenomenon. When associated with other disease, is called secondary Raynaud's phenomenon. The secondary table is associated with increased frequency of rheumatic diseases of collagen. They can also present certain drugs that cause vasoconstriction, such as ergotamine, beta-adrenergic antagonists, contraception and sympathomimetic drugs. Regarding the latter, we present a case of Raynaud's phenomenon secondary to methylphenidate in a 14 years.
Se trata de un paciente adolescente varón de 14 de edad que relata sufrir cambios de coloración en ambas manos de forma simétrica, intermitente y autolimitada desde hace 12 meses, tras la exposición al frío, el ejercicio o asociado a eventos estresantes. No se le había diagnosticado ninguna enfermedad cutánea o vascular previamente. No presenta hábitos tóxicos. Hace 3 años comenzó tratamiento con metilfenidato tras haber sido diagnosticado de trastorno por déficit de atención e hiperactividad (TDAH), que al inicio fue tratado con metilfenidato de liberación rápida y desde hace un año metilfenidato de liberación retardada, con una dosis y pauta de 36mg una vez al día.
En la exploración se objetiva en ambas manos un patrón livedo reticularis sin signos de gangrena o isquemia cutánea con pulsos palpables normales, sin soplos y movilidad articular normal.
Tras la exposición al frío de las extremidades superiores se observan cambios en la coloración de las mismas, con zonas de palidez cutánea cérea en los extremos distales de los dedos y livedo reticularis en ambas manos, con reperfusión enlentecida del flujo vascular y eritema posterior (fig. 1).
No sufre dolor ni parestesias asociadas a este fenómeno. Se realiza analítica, con hemograma, bioquímica, VSG, TSH, anticuerpos antinucleares y reactantes de fase aguda en rango de normalidad.
Preguntas- 1.
¿Qué pruebas cree que son apropiadas solicitar en este caso?
- a.
Hemograma, bioquímica y analítica urinaria.
- b.
Anticuerpos antinucleares y reactantes de fase aguda.
- c.
Capilaroscopia.
- d.
Todas.
- e.
Ninguna.
- a.
- 2.
¿Cuál es su impresión diagnóstica?
- a.
Acrocianosis.
- b.
Eritromelalgia.
- c.
Fenómeno de Raynaud.
- d.
Episodios embólicos agudos.
- e.
Hematomas paroxísticos.
- a.
Respuestas
- 1.
d
- 2.
c
El fenómeno de Raynaud es un trastorno de los vasos sanguíneos que cursa con vasoconstricción intensa de arterias y arteriolas en las zonas afectadas como respuesta desproporcionada ante determinados estímulos, siendo los más frecuentes el frío o el estrés. Fue descrito por primera vez por Maurice Raynaud en 1862 como «asfixia local y gangrena simétrica de las extremidades» en su tesis doctoral1.
Antes se denominaba enfermedad y síndrome de Raynaud, pero esta nomenclatura ha sido sustituida por el término fenómeno de Raynaud tras el consenso realizado, en mayo de 2011, por el Departamento de Medicina Vascular de la Royal Society of Medicine2.
La prevalencia de este cuadro está entre el 1-20% en mujeres y el 3-14% en hombres, observándose diferencias regionales relacionadas con el clima3. La prevalencia publicada en España varía entre un 3,4-4,7% en mujeres y un 2,8-3,2% en varones4. Parece que la prevalencia es mayor en mujeres jóvenes y que podría estar relacionada con factores hereditarios5 y ocupacionales6.
El diagnóstico del fenómeno de Raynaud es básicamente clínico, caracterizándose por frialdad en la región afectada con cambios de coloración en la piel de forma repentina, delimitada y tras la exposición al frío o al estrés. Este fenómeno se localiza principalmente en los dedos de manos y pies, pero también puede aparecer en otras regiones, como nariz, cara y orejas.
Los pacientes con fenómeno de Raynaud clásico presentan cambios que ocurren en 3 fases intermitentes, que comienzan con palidez cérea (por vasoconstricción), cianosis (estasis sanguínea) y eritema (repercusión y fase de remisión). Aunque la respuesta trifásica es típica, en algunos casos no se recoge la presencia de las 3 fases y se habla de fenómeno de Raynaud «incompleto»7.
Estas fases se asocian con sensación de opresión, por el espasmo arteriolar y la hipoxia tisular, y dolor de tipo ardor en la reperfusión. Todo este proceso se produce en forma episódica y revierte cuando la temperatura ambiente se incrementa. La fase de recuperación del flujo vascular suele estar enlentecida y tardar varios minutos en recuperarse, asociándose en ocasiones a síntomas de bajo flujo como isquemia, parestesias o un patrón de livedo reticularis. Una crisis puede durar de minutos a horas. El tiempo de duración y la intensidad del dolor son factores de mal pronóstico. La isquemia digital es la complicación más catastrófica.
El diagnóstico diferencial debería realizarse con enfermedades que produzcan alteraciones de la perfusión periférica y cambios en la coloración cutánea, como las embolias arteriales agudas, la eritromelalgia o la acrocianosis8 (tabla 1).
Diagnóstico clínico diferencial del fenómeno de Raynaud
| Raynaud primario | Raynaud secundario | Eritromelalgia | Acrocianosis | Embolia arterial | |
| Localización | Manos +++Pies ++ | Manos +++Pies +Lengua +Nariz + | Manos +Pies +++ | Manos +++Pies + | Pies +++ |
| Coloración | Trifásica:PalidezCianosisEritema | Trifásica:PalidezCianosisEritema | Eritema | Cianosis | Cianosis |
| Simetría | Sí | Habitualmente ausente | Sí | Sí | No |
| Dolor | No | Puede estar presente | Sí (urente) | No | Sí |
| Predominio ♀/♂ | ♀ +++ | ♀=♂ | ♀ ++ | ♀ + | ♂+++ |
Tras establecer el fenómeno de Raynaud como diagnóstico clínico, se debe clasificar en alguna de sus formas: fenómeno de Raynaud primario, en el que no existe causa sistémica asociada, o fenómeno de Raynaud secundario, que se asocia a enfermedades o alteraciones sistémicas. Es importante hacer esta distinción porque ambas formas tienen distinto tratamiento y pronóstico. Un estudio observacional prospectivo de 1.500 personas halló que el 89% del fenómeno de Raynaud se clasifica como primario y el 11% como secundario. Alrededor del 12,5% de los pacientes con fenómeno de Raynaud desarrollan esclerodermia y el 13,6% desarrolla enfermedad del tejido conjuntivo9.
Para realizar el diagnóstico diferencial entre el Raynaud primario y el secundario se debe atender a la anamnesis, el sexo, la edad de inicio, los antecedentes familiares, ocupacionales, tratamientos y la sintomatología del paciente. También se debe realizar una analítica que incluya VSG, FR, ANA y es recomendable realizar una capilaroscopia10.
La forma primaria es más prevalente en mujeres jóvenes y con predisposición familiar, aceptándose hoy los criterios modificados de Allen y Brown para su diagnóstico11: episodios de ataque simétricos, ausencia de enfermedad vascular periférica, inexistencia de necrosis o daño digital, capilaroscopia negativa, ANA y VSG normales.
En cuanto a las formas secundarias, menos frecuentes, de inicio más tardío y con una prevalencia similar entre hombres y mujeres, los ataques suelen ser asimétricos, puede haber signos de isquemia, necrosis o ulceración y a menudo la capilaroscopia está alterada, demostrando enfermedad vascular subyacente. El fenómeno de Raynaud secundario puede tener diversas causas, entre las más frecuentes algunas enfermedades sistémicas como la esclerodermia, lupus o enfermedad del tejido conjuntivo, pero también otras enfermedades endocrinas, hematológicas, neoplasias asociadas y algunos fármacos12 (tabla 2).
Alteraciones asociadas a fenómeno de Raynaud secundario
| Enfermedades reumatológicas y conjuntivopatías |
| Esclerosis sistémica |
| Enfermedad mixta del tejido conjuntivo |
| Lupus eritematoso sistémico |
| Dermatomiositis o polimiositis |
| Artritis reumatoide |
| Síndrome de Sjögren |
| Vasculitis |
| Esclerodermia |
| Alteraciones sanguíneas |
| Policitemia vera, leucemias, trombocitemia |
| Crioaglutininas |
| Paraproteinemias |
| Deficiencia de proteína C, deficiencia de proteína S, deficiencia de antitrombina III |
| Presencia de la mutación del factor V de Leiden |
| Criofibrinogenemia |
| Fármacos |
| Simpaticomiméticos nasales, anfetaminas y cocaína |
| Terapia de sustitución hormonal con estrógenos; anticonceptivos |
| Clonidina |
| Derivados ergotamínicos |
| Metisergida |
| Bloqueantes β |
| Quimioterapia: bleomicina, vinblastina, cisplatino |
| Cloruro de vinilo |
| Interferón α, interferón β |
| Enfermedad arterial oclusiva |
| Arteriosclerosis obliterativa |
| Trombosis |
| Tromboangitis obliterante |
| Embolia arterial |
| Arteriosclerosis |
| Enfermedad de Buerger |
| Síndromes compresivos neurovasculares |
| Costilla cervical, de los escalenos, costoclavicular |
| Síndrome del túnel carpiano |
| Intoxicación por metales |
| Arsénico, talio, plomo |
| Enfermedades del sistema nervioso |
| Poliomielitis, neuritis periférica, siringomielia, hemi y monoplejía, espina bífida |
| Factores ambientales/físicos |
| Vibraciones |
| Frío ambiental |
| Infecciones |
| Crioglobulinemia (asociado a hepatitis B y C) |
| Enfermedad por aglutininas frías (infección por Mycoplasma) |
| Helicobacter pylori |
| Parvovirus B19 |
En algunas enfermedades el fenómeno de Raynaud puede aparecer meses o años antes que las manifestaciones propias de la enfermedad de base, como es el caso de la esclerodermia, en la que el fenómeno ocurre en el 80-95% de los casos13.
El tratamiento está indicado cuando hay afectación vascular y la sintomatología interfiere con la actividad diaria del paciente. Los antagonistas del calcio son el tratamiento más recomendado, con mejor respuesta en las formas primarias. Otras formas de tratamiento son: uso de antagonistas de los receptores de endotelina 1, inhibidores de la fosfodiesterasa, agentes simpaticolíticos o prostaglandinas.
En el caso clínico que se presenta se estableció la sospecha de probable fenómeno de Raynaud. Se realizó prueba de provocación con la inmersión fría de las manos, demostrándose una respuesta bifásica de cambio de coloración: palidez y eritema posterior. Se realizó una analítica que mostró parámetros de bioquímica, hemograma, TSH, hormonas tiroideas, VSG y ANA normales. En la capilaroscopia no se obtuvo un resultado concluyente.
Al existir, en este caso clínico, una secuencia temporal entre el inicio de la prescripción de metilfenidato de liberación prolongada y la aparición del fenómeno de Raynaud, se valoró como causa etiológica el tratamiento de base del paciente, ya que diversos fármacos y drogas simpaticomiméticas pueden producir un fenómeno de Raynaud secundario con pruebas complementarias normales.
El metilfenidato es un estimulante débil del sistema nervioso central con efectos más destacados sobre las actividades mentales que sobre las motoras. Su mecanismo de acción no se conoce completamente, pero se cree que bloquea la recaptación de noradrenalina y dopamina en la neurona presináptica e incrementa la liberación de estas monoaminas en el espacio extraneuronal. Está indicado como parte de un programa de tratamiento integral del TDAH en niños a partir de 6 años cuando otras medidas por sí mismas han demostrado ser insuficientes.
Se consultó la ficha técnica del metilfenidato de liberación prolongada, donde se indica que la frecuencia de aparición de fenómeno de Raynaud en pacientes expuestos a este fármaco es < 1/10.000 (se cataloga como reacción adversa al medicamento muy rara14). Se realizó una revisión bibliográfica en Pubmed, encontrándose un caso clínico similar al que presentamos publicado en 200815 en una revista sueca y un estudio retrospectivo de casos y controles de pacientes con TDAH con fármacos estimulantes del SNC tipo metifenidato16. En este estudio se concluye que existe una asociación significativa entre el desarrollo del fenómeno de Raynaud y la terapia con estimulantes del SNC que se utilizan para el tratamiento del TDAH.
Se optó por suspender el metilfenidato de liberación retardada (36mg una vez al día) y de reintroducir el metilfenidato de liberación rápida a dosis bajas (10mg dos veces al día, en el desayuno y almuerzo), ya que esta manera se consigue una menor impregnación farmacológica. Se constató mejora muy notable, desapareciendo la sintomatología vascular periférica sin empeoramiento de la evolución del TDAH.
ConclusionesEl fenómeno de Raynaud es un cuadro prevalente que muchas veces pasa desapercibido. La importancia de evaluar y completar el estudio de este fenómeno radica en la posibilidad de estar ante una forma secundaria asociada a una enfermedad sistémica. Las formas primarias deben vigilarse y las secundarias deben someterse a estudio analítico inmunológico, entre otras pruebas, para tratar de averiguar la causa, ya que el tratamiento y pronóstico son distintos en ambas formas del fenómeno.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.