El infarto medular es una enfermedad poco frecuente, pero grave, y de etiología diversa. Su incidencia es aproximadamente del 1% de todos los accidentes vasculares1. Entre el 44-74% de estos infartos medulares son idiopáticos. Otras causas incluyen arterioesclerosis, cirugías aórticas, embolismos fibrocartilaginosos, malformaciones vasculares, infecciones, vasculitis, consumo de tóxicos y accidentes por descompresión2.
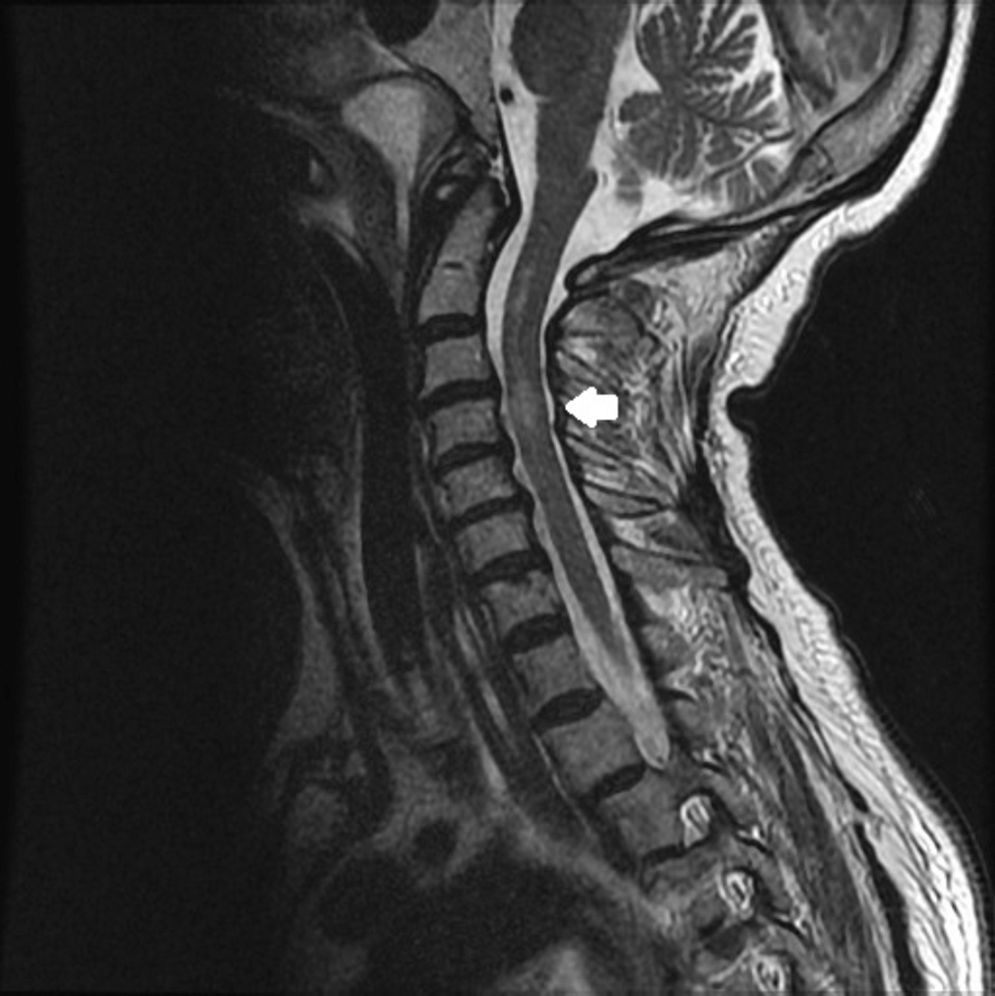
Se presenta el caso de una mujer de 71 años con antecedentes de dislipemia, fibromialgia, síndrome de piernas inquietas y poliartrosis. Acude a urgencias por cervicalgia súbita, punzante, sin antecedente traumático, asociada a parestesias y debilidad de miembros superiores (balance motor: deltoides 3/5 bilateralmente, resto 4/5 globalmente). La radiografía cervicodorsal resultó normal procediendo al alta con analgesia. Cinco horas después consulta nuevamente por progresión de la clínica, mostrando debilidad en extremidades e incontinencia de esfínteres, sin signos inflamatorios ni infecciosos. A su llegada al hospital presenta un índice de Glasgow 15 con buen estado general, sin embargo, durante el procedimiento de monitorización se aprecia una disminución del nivel de conciencia (índice de Glasgow 3), en el contexto de insuficiencia respiratoria severa con marcada hipercapnia (pCO2 102mmHg), procediendo a intubación orotraqueal, ventilación mecánica e ingreso en la unidad de cuidados intensivos (UCI). Se realizó TAC cerebral urgente que no mostró alteraciones. En la resonancia magnética (RM) medular efectuada 2 días después, se aprecian cambios hiperintensos en secuencias potenciadas en T2 en la médula cervical en su vertiente anterior y central desde C2 hasta C5, compatibles con isquemia (fig. 1). La analítica sanguínea incluyendo hemograma, perfil renal y hepático, proteinograma, hormonas tiroideas, vitamina B12, ácido fólico, estudio de coagulación y autoinmunidad, pruebas reumáticas, serología para sífilis, brucella y virus neurotropos resultó normal, descartando causa infecciosa, carencial, hematológica o autoinmune. Se solicitó ecografía transtorácica y estudio angio-TAC de arterias cerebrales, resultando ambos normales. El análisis de líquido cefalorraquídeo (citobioquímica, cultivo y PCR de herpes virus) tras punción lumbar no mostró alteraciones. Al tercer día se apreció movilidad en miembros inferiores, con balance motor 2/5 globalmente; previamente presentaba tetraplejía con puntuación motora (PM) 0/100 en la escala de American Spinal Injury Association (ASIA), persistiendo cuadro de distress respiratorio, que requirió traqueostomía reglada.
La exploración efectuada a los 15 días en la UCI, constata normoestesia hasta C2 con hipoestesia infralesional, preservación de sensibilidad propioceptiva, reflejos osteotendinosos presentes y simétricos, reflejos cutáneo plantares extensores, con puntuación motora 59/100 en la escala de ASIA.
Tras su estabilización, la paciente es derivada a la unidad de lesionados medulares donde realiza tratamiento rehabilitador convencional con buena evolución. A las 5 semanas la paciente deambula con mínima asistencia y andador por interiores, tiene una respiración autónoma y un control voluntario de esfínteres. A los 6 meses de evolución, su PM es de 90/100 y marcha por exteriores al menos 200 metros con andador, y no requiere asistencia por interiores (índice de Barthel 75/100).
La incidencia de infartos medulares es mayor en lesiones dorsales y lumbares que en cervicales2. Se presenta como una alteración motora y sensitiva de instauración rápida, alcanzando el déficit máximo en minutos u horas, y el cuadro clínico depende del territorio afecto3.
El diagnóstico diferencial debe realizarse con otras causas de mielopatía aguda: compresión (tumores, fracturas, hernias discales, abscesos, hematomas), enfermedades inflamatorias, hematológicas, vasculares, infecciones o tóxicos. Ante la confirmación de etiología isquémica debe descartarse inicialmente enfermedad aórtica. En casi la mitad de los casos no se identifica la causa, aunque el 80% de los pacientes tienen al menos un factor de riesgo cardiovascular4.
Existen escasos estudios sobre el resultado funcional de las lesiones medulares isquémicas, así como de los factores que predisponen esta evolución. Los elementos que condicionan el pronóstico funcional del paciente son la severidad del déficit inicial y la duración del mismo, constatando mejores resultados si se produce mejoría en las primeras 24h. La preservación de la sensibilidad propioceptiva mejora el pronóstico, como es nuestro caso, mientras que la edad avanzada lo ensombrece5–7.
En la RM se aprecia en secuencias potenciadas en T2 lesiones hiperintensas lineales en cortes sagitales, como dibujadas como un lápiz «pencil-like», a veces con ensanchamiento medular, y generalmente bilaterales; y en cortes axiales se observa alteración de señal en las astas anteriores de la sustancia gris medular, que produce una imagen en «ojos de búho»8. No existe evidencia en la efectividad del tratamiento, aunque se han empleado corticoides, antiagregantes o la oxigenación hiperbárica. Otras medidas como el drenaje lumbar para mantener la presión de LCR<10cmH2O y el control de la presión arterial media >90mmHg han mostrado mejoría en algunas series9.
Así pues, el tratamiento actual consiste en la aplicación de medidas de soporte, adecuado control de constantes (evitar hipoglucemias, hipotensión, hipoxia, depleción de volumen o alteraciones electrolíticas), y prevención de complicaciones derivadas de la lesión medular (realización de cambios posturales que minimicen riesgos de úlceras por presión, correcto manejo de esfínteres, prevención de trombosis venosa profunda).
Ante cervicalgias agudas asociadas a déficit neurológico se debe plantear el diagnóstico de infarto medular cervical, por su posible repercusión respiratoria y compromiso vital. La exploración neurológica orienta sobre la localización de la lesión, que se confirma mediante la RM. La sospecha inicial permite establecer precozmente medidas de soporte y minimizar las complicaciones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLos autores declaran que no han recibido ninguna financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.