Determinar las necesidades de cuidados paliativos en una muestra de población con problemas de movilidad del área del Centro de Salud Matamá, mediante el instrumento cuestionario de necesidad de cuidado paliativos (NECPAL) (identificación y atención integral-integrada de personas con enfermedades crónicas avanzadas en servicios de salud y sociales).
Material y métodosEstudio descriptivo y transversal sobre los pacientes inmovilizados de un centro de salud de Vigo (en total 87).
ResultadosLa media de edad de nuestros pacientes es de 84,34 años, el 82% son mujeres. El motivo de inmovilización más frecuente fue la incapacidad de desplazarse fuera del domicilio (64%). El resultado de este test fue positivo en el 38% de los casos (33 pacientes), la mayoría de los cuales tienen patologías crónicas y solo un paciente está diagnosticado de cáncer. Existe una asociación negativa, significativa, entre la puntuación obtenida en la escala de Barthel y la proporción de positivos al test. Respecto a la utilización de recursos, se observan diferencias importantes de frecuentación hospitalaria y en Atención Primaria en función del resultado del test, resultando la diferencia estadísticamente significativa con relación a las consultas de Atención Primaria y Urgencias.
ConclusionesPaciente inmovilizado no es sinónimo de paciente con necesidad de cuidados paliativos; la herramienta utilizada se muestra útil para detectar esta necesidad, que supone un tercio de los pacientes. Los resultados del cuestionario NECPAL se relacionan bien con la puntuación de la escala de actividades básicas de la vida diaria (Barthel) y con indicadores de utilización de servicios sanitarios.
To determine palliative care needs in a sample of people with mobility problems in the area of the C.S. Matama by using the NECPAL instrument (identification and integral-integrated care of people with advanced chronic diseases in social and healthcare provision services).
Material and methodsDescriptive and cross-sectional study of patients immobilized in a health centre in Vigo (87 subjects overall).
ResultsThe average age of our patients is 84.34 years and 82% are women. The most frequent immobilization type was the patient's inability to leave their home (64%). The result of this test was positive in 38% of cases (33 patients), most of whom have chronic diseases and only 1 patient has been diagnosed with cancer. There is a significant negative association between the score obtained on the Barthel scale and the ratio of positives to the test. Concerning the use of resources there are important differences regarding hospital admissions and PHC depending on the outcome of the test. These differences were statistically significant with regard to PHC and emergency consultations.
ConclusionsAn immobilized patient is not synonymous with a patient in need of palliative care; the tool used has been proved to be useful to detect this need, which concerns a third of our patients. The results of the questionnaire of need for care palliative (NECPAL) relate well to the basic activities of daily living (Barthel scale score) and to indicators of use of health services.
Atención Primaria (AP) es la parte del sistema sanitario más involucrada y más cercana a la sociedad, de ahí su adaptación constante a las nuevas necesidades que la misma demanda.
El sistema sanitario les otorga a los profesionales de AP la responsabilidad de ser la puerta de entrada y a la vez el filtro hacia el sistema sanitario, sin perder por ello competitividad, y con un nivel de eficiencia creciente. La sociedad le exige además una atención más humanizada, más cercana, más comprensiva y solidaria, más involucrada en su transcurrir diario1.
Forman parte de la filosofía de AP el equipo, la accesibilidad y el cuidado longitudinal de nuestros pacientes, lo que crea a lo largo de los años una relación médico-paciente-familia que posibilita el medio más adecuado para sostener, apoyar y cuidar a los pacientes con enfermedades progresivas e incurables, y a sus familias. De aquí que la atención domiciliaria sea una de las actividades fundamentales de los equipos de AP2. Por otro lado, la Organización Mundial de la Salud (1990) recoge la necesidad de promocionar/favorecer que el paciente sea cuidado en su domicilio, sin que ello signifique una disminución de la calidad de los cuidados3.
Pero si algo caracteriza a la AP es la falta de tiempo. Tiempo necesario para realizar nuestra labor clínica, para escuchar y para acompañar. Para realizar las consultas domiciliarias, que crecen día a día, paralelamente al envejecimiento de nuestra población, y con ello la prevalencia de enfermedades crónicas, progresivas y debilitantes. (Sin dejar de hacer la labor burocrática diaria, de resolver los problemas organizativos del centro, relacionarnos con el nivel hospitalario, sin olvidar nuestra labor formativa).
Varias publicaciones hacen referencia a «la situación de abandono sanitario»1 en que se encuentran algunos pacientes que carecen de los cuidados adecuados para aliviar su sufrimiento, debido a un tratamiento incorrecto y a la falta de profesionales que asuman el cuidado longitudinal del paciente, evitando su peregrinar por el sistema sanitario. Otras hacen referencia a que los pacientes no oncológicos reciben menos medidas paliativas y se incorporan tardíamente a los programas de cuidados paliativos (CP)4,5; todo ello a pesar de haberse demostrado que estos pacientes presentan similar número de síntomas y necesidades que los enfermos oncológicos avanzados4.
En este contexto, teniendo en cuenta que la mayoría de nuestros pacientes inmovilizados presentan enfermedades crónicas, progresivas e invalidantes, conocedores de la dificultad de incluir a estos pacientes en los programas de CP5 y del beneficio demostrado que esto supone, nos preguntamos cuántos de nuestros pacientes inmovilizados se beneficiarían de un protocolo de CP.
El Servizo Galego de Saúde define como paciente inmovilizado: «aquella persona que pasa la mayor parte de su tiempo en cama y que solo puede abandonarla con ayuda de otras personas, y personas con dificultad importante para desplazarse, independiente de la causa, y que el tiempo previsible de duración sea superior a 2 meses»6.
Proponemos la utilización de una herramienta específica, diseñada para identificar paciente con necesidad de CP, que se pueda utilizar en cualquier escenario sanitario, incluido el domicilio, sencilla, que requiera poco tiempo y que esté validada para su uso. La elegida por nosotros es el cuestionario de necesidad de cuidado paliativos (NECPAL7,8) (anexo), que se utiliza para identificar a enfermos con necesidad de un cambio de enfoque, incorporando medidas paliativas, especialmente en servicios generales, como AP8. Consiste en una evaluación cuanti-cualitativa, multifactorial, indicativa y no dicotómica. Combina evaluaciones de percepción (la pregunta sorpresa), demanda y necesidades percibidas, con parámetros medibles de severidad/intensidad, aspectos evolutivos de progresión de la enfermedad, comorbilidad, uso de recursos e instrumentos específicos para algunas patologías7–10.
ObjetivosObjetivo generalDeterminar las necesidades de CP en una muestra de población con problemas de movilidad del área del Centro de Salud Matamá, mediante el instrumento NECPAL.
Objetivos específicos- 1.
Describir las características de nuestros pacientes inmovilizados (edad, sexo, personas que viven en la casa [red social]).
- 2.
Describir el estado funcional de nuestros pacientes inmovilizados.
- 3.
Conocer la utilización de recursos sanitarios: consultas de AP, Urgencias e ingresos.
- 4.
Determinar si existe alguna relación entre el estado funcional y el resultado del test NECPAL.
Estudio observacional descriptivo, de prevalencia, y transversal de los pacientes inmovilizados del Centro de Salud de Matamá de Vigo. Este centro, localizado en la periferia de Vigo, atiende a 8.284 personas. Se trata de una población de características semirrurales, que habitualmente vive en casas unifamiliares, concebidas para convivir varias generaciones. En el momento de la recogida de datos, 98 personas estaban incluidas en el protocolo de atención domiciliaria, por lo que eran atendidas habitualmente en su domicilio, en la mayoría de los casos por enfermedades crónicas muy evolucionadas. Labor realizada por 6 médico/as de familia, 6 enfermeras y una trabajadora social.
La población de estudio fueron los pacientes del Servicio de Atención Primaria de Matamá atendidos en su domicilio, por estar incluidos en el protocolo de pacientes inmovilizados, en el periodo comprendido entre el 1 de octubre del 2013 y el 31 de octubre del 2013. En total, 98 pacientes, mayores de 15 años, con problemas para desplazarse fuera de su domicilio, independientemente de la causa.
Criterios de inclusión: pacientes mayores de 15 años, censados en Vigo, que habitan en la zona geográfica correspondiente al Centro de Salud, que son atendidos en sus domicilios por enfermería y por las/los médicos, de forma crónica.
Criterios de exclusión: pacientes menores de 15 años. Pacientes atendidos de forma esporádica en su domicilio, por algún problema puntual o porque cambian de domicilio frecuentemente, y pacientes ingresados en residencias.
Instrumentos- 1.
Historia clínica. Se revisaron todas las historias clínicas, de las que obtuvimos los siguientes datos clínicos del paciente: sexo, edad, motivo de inmovilización, número total de diagnósticos y de fármacos del paciente en el momento del estudio y utilización de recursos sanitarios en los 12 últimos meses: consultas de AP, consultas en el Servicio de Urgencias e ingresos hospitalarios. El índice de Barthel, que valora el nivel de dependencia para las actividades de la vida diaria, figura en el protocolo de valoración domiciliaria y, por ello, también en la historia clínica. Hemos clasificado la puntuación global en 5 intervalos: 0) < 20 puntos: dependencia total; 1) entre 20-35 puntos: dependencia grave; 2) entre 40-55 puntos: dependencia moderada; 3) ≥ 60 puntos: dependencia leve, y 4) 100 puntos: independiente.
- 2.
El test NECPAL se realizó mediante encuesta a los profesionales que atienden habitualmente a estos pacientes, enfermera y medica/o de AP. Previamente, las personas encargadas de realizarlas, 2 residentes de tercer y cuarto año de familia, fueron entrenadas para ello.
Se ha realizado un análisis descriptivo de las variables de interés recogidas en el estudio (demográficas, clínicas y de utilización de servicios sanitarios), además de análisis comparativo entre los pacientes con resultados positivo o negativo para el test NECPAL. Las comparaciones se realizaron mediante la chi al cuadrado de Pearson para variables cualitativas y el test de Mann-Whitney para variables numéricas. Los test se definieron estadísticamente significativos cuando el correspondiente valor de p fue inferior a 0,05. Para el análisis de los datos se utilizó el programa Epidat 4.0.
Variables de estudio y definición de las mismas- 1.
Descripción de la población: edad: años que tiene el paciente; sexo: 1) varón y 2) mujer; personas que viven en la misma casa: número de personas que conviven habitualmente con el paciente, en la misma casa.
- 2.
Motivo de inmovilización: razón por la que el paciente recibe la asistencia sanitaria en su domicilio: 1) encamado; 2) vida cama-sillón; 3) incapacidad para desplazarse fuera del domicilio; 4) enfermedad muy evolucionada (demencia/5, EPOC/6, IC/7, esclerosis múltiple (EM)/8, cáncer/9, problema social/10; criterios de inmovilización del SERGAS).
- 3.
Número de diagnósticos. Comorbilidad: para facilitar el manejo estadístico de los datos, hemos agrupado los datos obtenidos en 3 categorías: número total de enfermedades: 1) presenta 3 o menos diagnósticos; 2) de 4 a 9 diagnósticos; 3) tiene 10 o más diagnósticos.
- 4.
Tratamiento actual: número total de fármacos que toma actualmente.
- 5.
Utilización de recursos sanitarios en el último año: 1) número de consultas médicas, de enfermería de AP y atención por PAC; 2) número de veces que acudió a urgencias en el último año, y 3) número de ingresos en el último año.
Definición de «consulta»: al entrar en la historia clínica informatizada de AP del paciente, nos encontramos con los «episodios». Contabilizamos los episodios correspondientes a un mismo profesional y en un mismo día, como «una consulta». Si hay varios episodios de distintas personas en un mismo día, cada profesional equivaldrá a una consulta (un episodio de enfermería y otro de medica/o, por ejemplo para un control de Sintrom®, suponen 2 consultas).
- 6.
Valoración funcional, mediante el test de Barthel.
- 7.
NECPAL: instrumento de valoración de necesidad de CP. Se considera que la identificación es positiva (NECPAL positivo) cuando la pregunta sorpresa con respuesta negativa y al menos otra pregunta (2, 3 o 4) con respuesta positiva7.
Durante el periodo de estudio, se identificó a 98 pacientes como inmovilizados. De ellos, 9 fallecieron en los primeros días y 2 eran pacientes desplazados, por lo que el número total de pacientes incluidos en el estudio fue de 87.
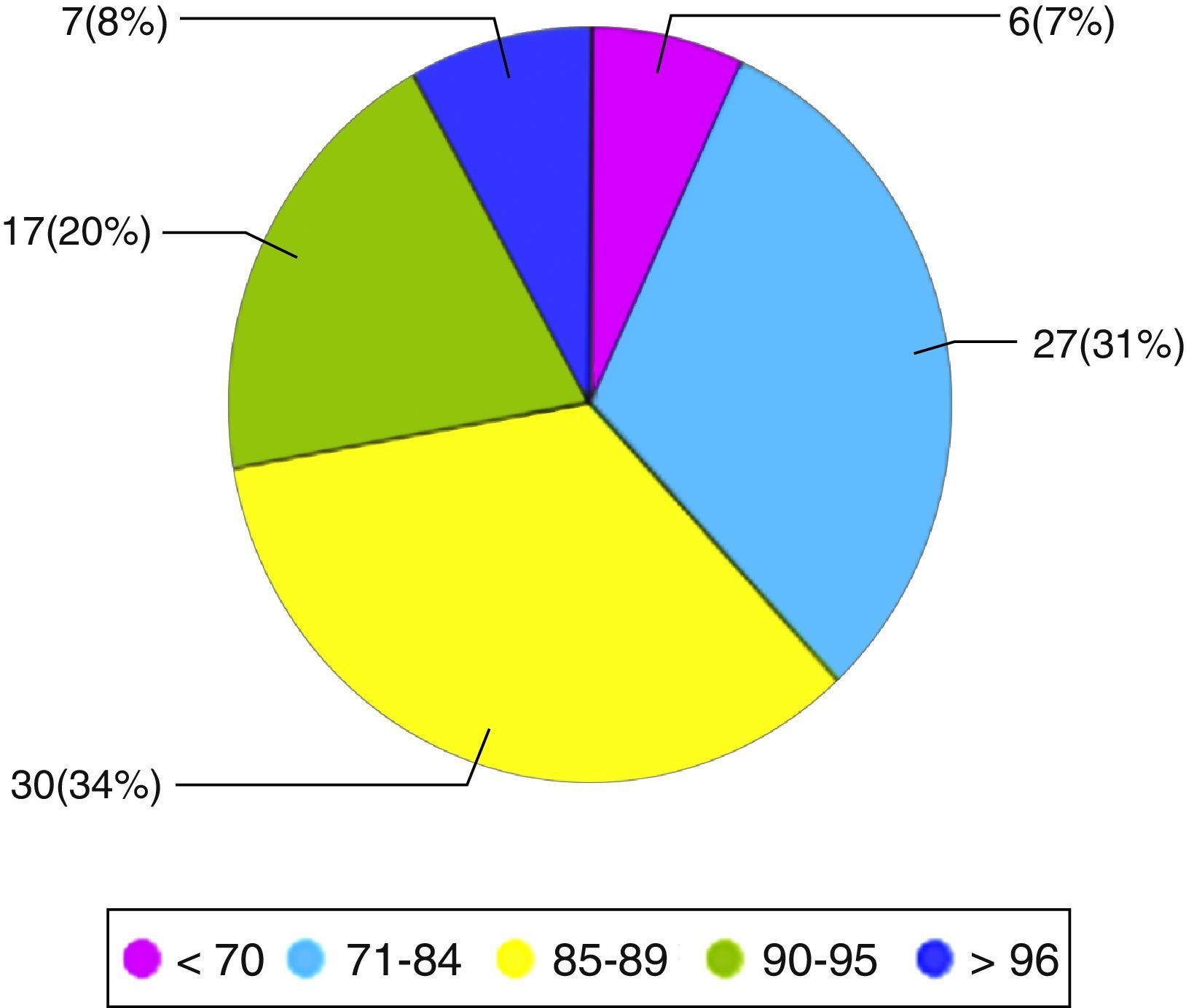
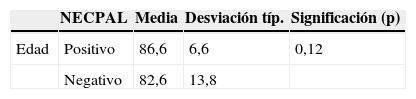
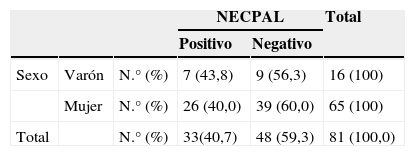
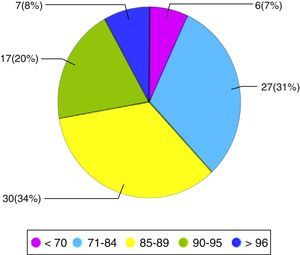
La media de edad es de 84,34. El 93% de nuestros pacientes era mayor o igual a 75 años, y un 62% mayor o igual a 85 años. De ellos, un 82% son mujeres (figs. 1–5).
- –
De los motivos de inmovilización, en un 64% de los casos era debido a la incapacidad de desplazarse fuera del domicilio, incluyendo la vida cama-sillón. En un 12,6% era debido a una demencia evolucionada y un 1,15% debido a un cáncer.
- –
Número de diagnósticos en la historia clínica: un 63% tenía entre 4 y 9 diagnósticos. Un 16%, más de 10 diagnósticos.
- –
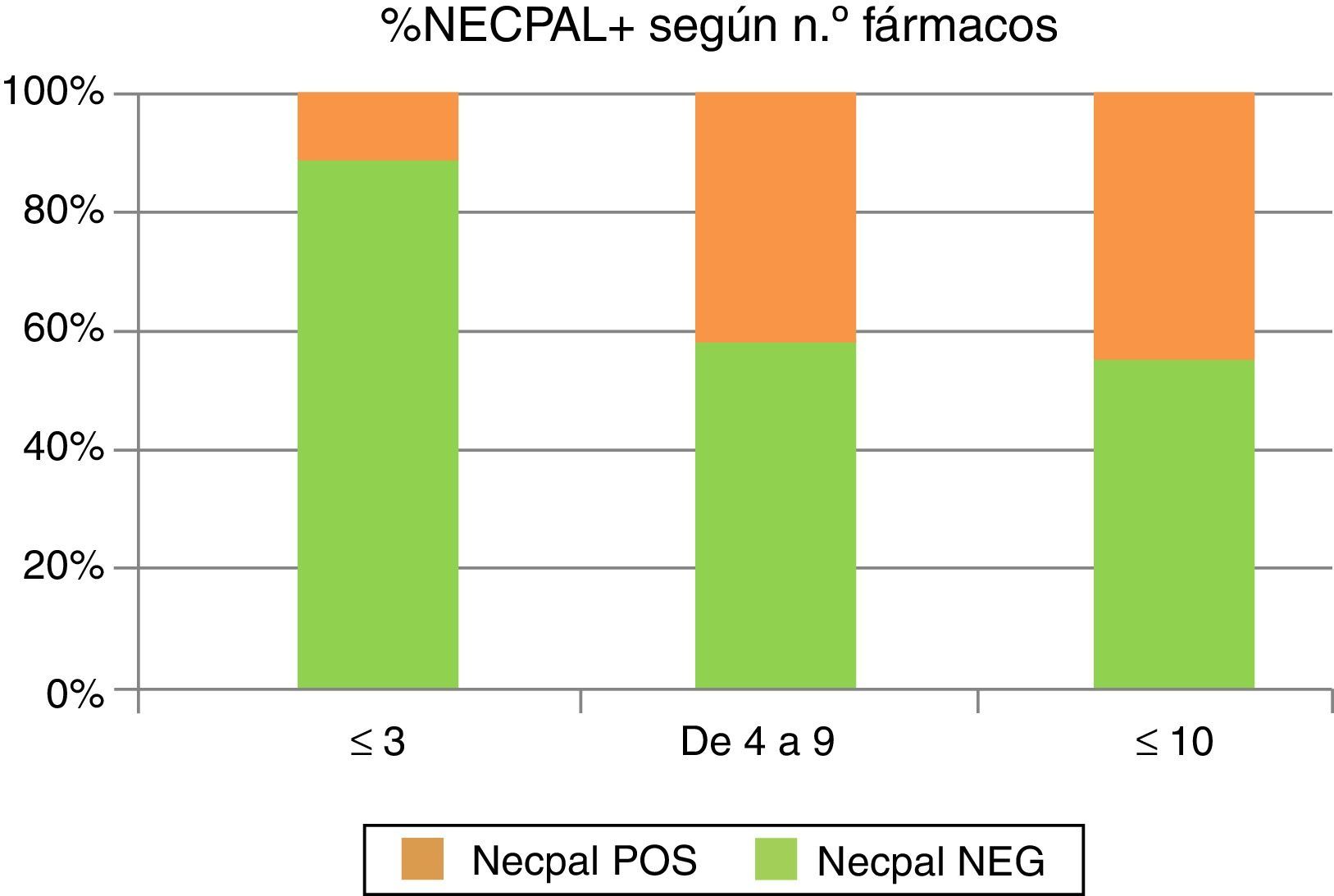
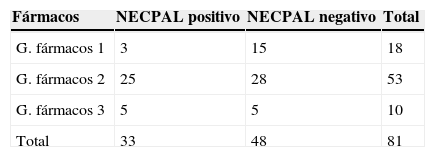
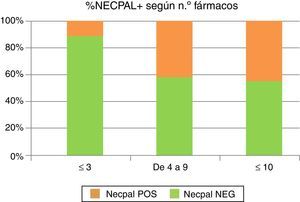
Número de fármacos: un 64% de los pacientes tenía prescritos entre 4 y 9 fármacos. Un 13% tomaba más de 10 fármacos. En un 23%, el número de fármacos era menor de 3.
- –
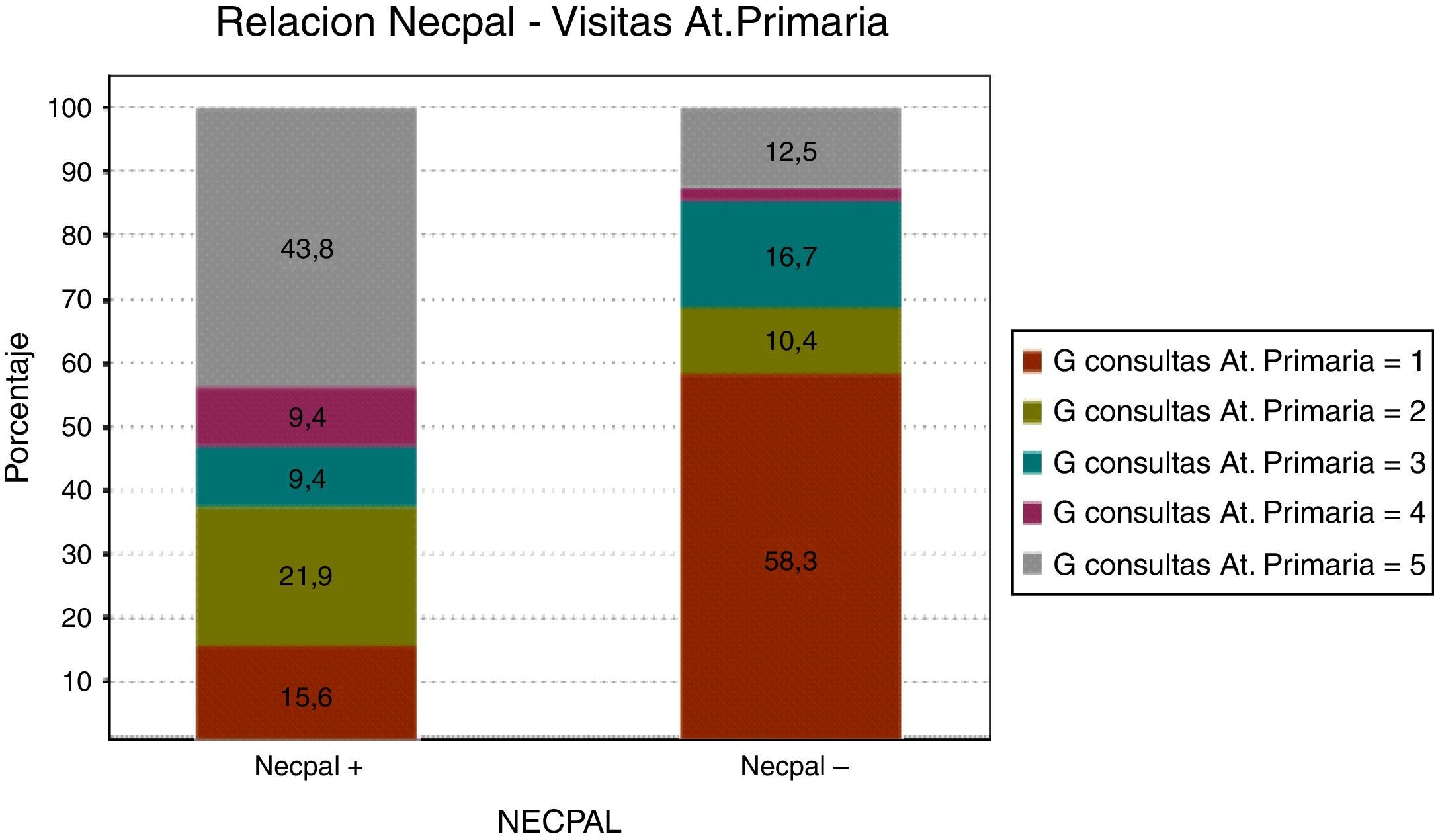
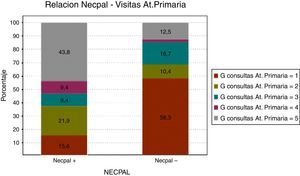
Consultas de AP: un 40% tenía entre 0 y 10 consultas de AP en el último año. Un 23% tenía más de 41 consultas de AP en el último año. Casi un 30% más de 30 consultas. Trece pacientes tenían más de 50 consultas en un año.
- –
Urgencias: un 57,5% no fue a Urgencias en el último año. Un 18% fue 2 o más veces.
- –
Ingresos: el 68% no tuvo ningún ingreso en el último año. Un 13,8% tuvo al menos 2 ingresos en un año.
- –
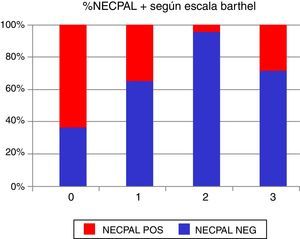
De los resultados del test Barthel, destaca que en el 31% de los casos la puntuación resultante es < 20, lo que equivale a una dependencia total del paciente a nivel funcional. Y en un 70% de los casos es < 55, o sea, la dependencia va de moderada a totalmente dependiente.
- –
El resultado del test NECPAL fue positivo en el 38% de los casos (33 pacientes).
Si comparamos los resultados de las distintas variables en el grupo NECPAL positivo respecto al grupo NECPAL negativo, obtenemos:
- –
Con respecto a la edad y el sexo: no hay diferencias significativas entre pacientes con test NECPAL positivo o negativo. Prueba de la chi al cuadrado de Pearson: 0,784.
- –
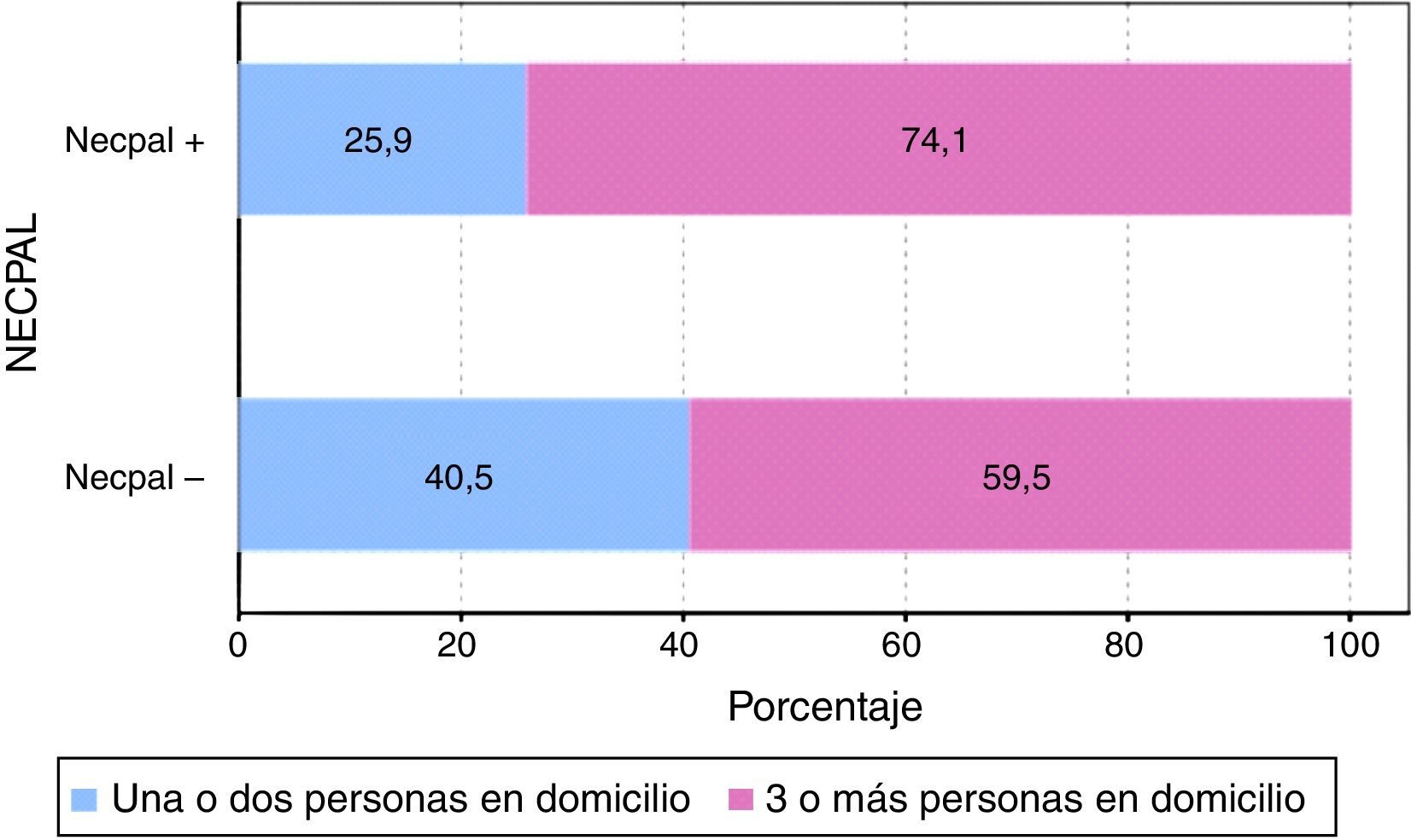
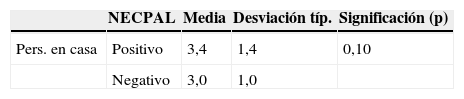
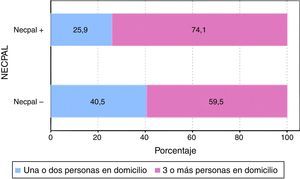
Con respecto al número de convivientes: no hay diferencias en el número medio de convivientes domiciliarios en función del resultado del test.
- –
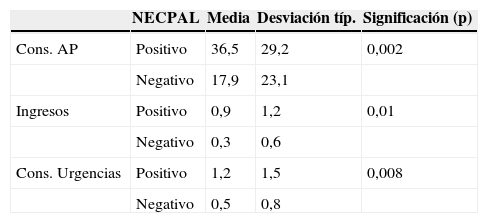
Respecto a la utilización de recursos, se observan diferencias importantes de frecuentación hospitalaria y en AP en función del resultado del test, resultando la diferencia estadísticamente significativa con relación a las consultas de AP y urgencias.
- –
Respecto a la utilización de fármacos se observa una tendencia lineal al realizar la chi al cuadrado. Existe una asociación positiva, significativa, entre el número de fármacos consumidos y la proporción de positivos al test. Chi al cuadrado, p=0,04 (tendencia lineal).
- –
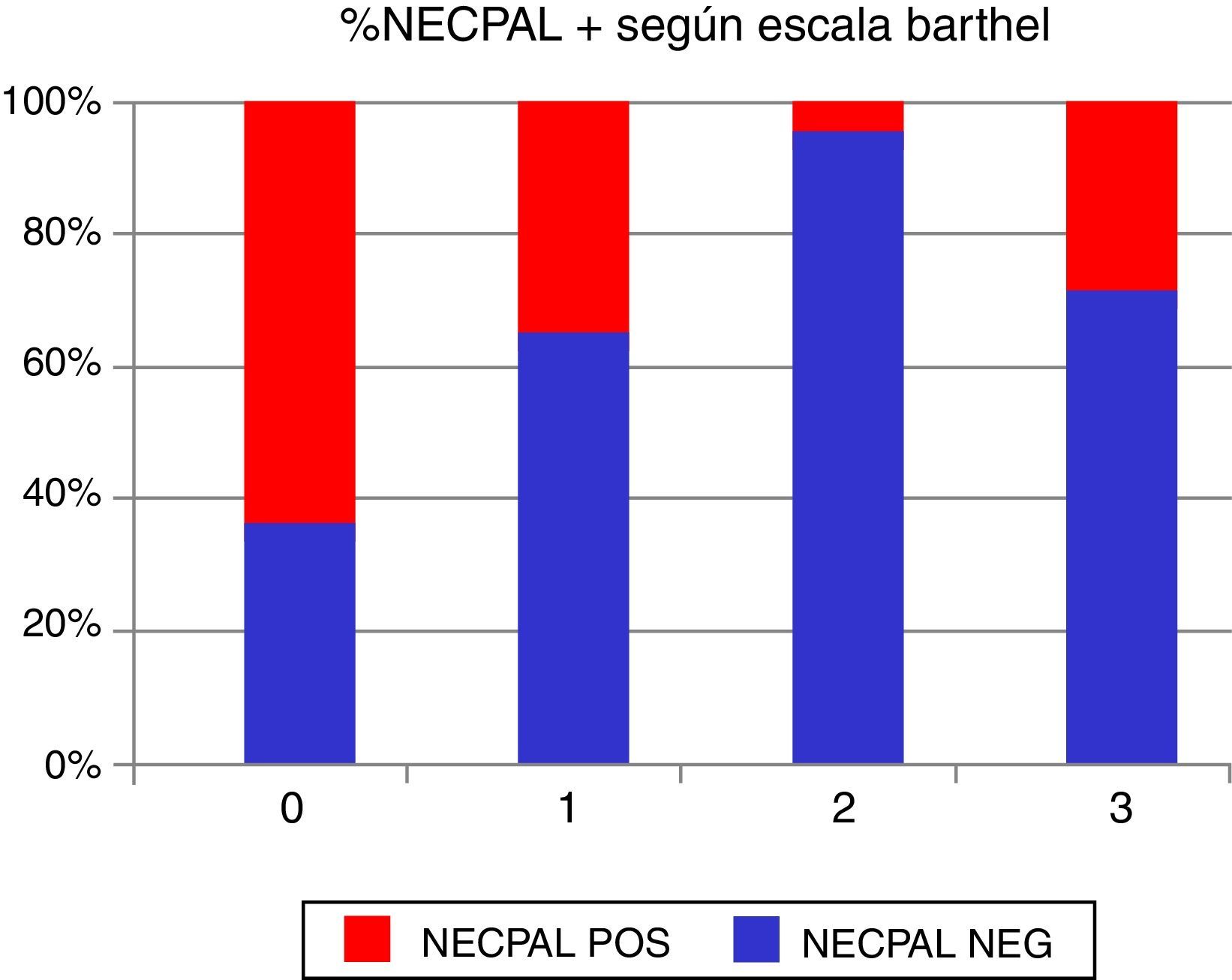
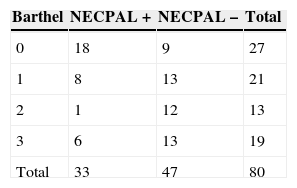
Si relacionamos los resultados del test NECPAL con el Barthel: existe una asociación negativa, significativa, entre la puntuación obtenida en la escala de Barthel y la proporción de positivos al test NECPAL. Chi al cuadrado, p=0,004 (tendencia lineal) (tablas 1–6).
Tabla 4.Utilización de recursos (consultas de atención primaria, ingresos hospitalarios y consultas de urgencias)
NECPAL Media Desviación típ. Significación (p) Cons. AP Positivo 36,5 29,2 0,002 Negativo 17,9 23,1 Ingresos Positivo 0,9 1,2 0,01 Negativo 0,3 0,6 Cons. Urgencias Positivo 1,2 1,5 0,008 Negativo 0,5 0,8 Tabla 6.Relación entre NECPAL y escala de Barthel
Barthel NECPAL + NECPAL – Total 0 18 9 27 1 8 13 21 2 1 12 13 3 6 13 19 Total 33 47 80 Barthel: 0: dependencia total (0 puntos), 1: dependencia grave (20-35 puntos), 2: dependencia moderada (40-55 puntos), 3: dependencia leve (60 o más puntos), 4: independiente (100 puntos).
El objetivo de nuestro estudio era identificar cuántos de nuestros pacientes inmovilizados podían ser incluidos en un protocolo de CP. Para ello, debíamos de introducir un instrumento de cribado validado, que pudiera adaptarse a AP, de fácil y rápido manejo, y que pudiera aplicarse a los pacientes con enfermedades crónicas avanzadas, como el instrumento NECPAL (anexo). Podríamos haber utilizado otras herramientas, como la valoración multidimensional, que en nuestro caso aplicaríamos a los pacientes una vez incluidos en el protocolo de CP12,14,15.
Nuestros pacientes inmovilizados se caracterizan por ser una población muy envejecida, la mayoría son mayores de 85 años y la mayoría mujeres. Es probable que esta edad tan elevada esté en relación con la población estudiada, todos pacientes inmovilizados, ya que en el estudio PALIAR la edad media era de 81,5 y en otro estudio publicado en 2008 sobre la atención domiciliaria, la edad media de las personas era de 68 años, pero incluyeron todos los domicilios del centro de salud, no solo de los inmovilizados. Igual que en nuestro caso, la mayoría eran mujeres12,17.
Con respecto al motivo de inmovilización, hemos seguido los criterios de inmovilización del SERGAS, que son los que figuran en la historia clínica, pero los 2 más frecuentes, incapacidad para desplazarse fuera del domicilio y vida cama-sillón, han resultado ser un cajón de sastre en el que posiblemente están incluidas otras enfermedades crónicas muy evolucionadas, como EPOC, IC, etc. Parece que el motivo de inmovilización de nuestros pacientes está más relacionado con la edad y con las enfermedades crónicas que ello conlleva que con otras enfermedades como el cáncer. Al igual que otros estudios publicados, la mayoría tiene insuficiencias orgánicas y enfermedades degenerativas y muchos están al final de sus vidas, pero no están incluidos en los programas de CP. Varios son los motivos: la dificultad para predecir su supervivencia, la tendencia de los médicos a sobrestimar el tiempo de supervivencia de los pacientes con enfermedades avanzadas, la escasez de herramientas predictivas y de escalas de valoración, y la falta de formación específica en medicina paliativa por parte de los profesionales sanitarios5,12,13,16.
Llama la atención que entre nuestros inmovilizados solo haya una persona diagnosticada de cáncer, por lo que es posible que los pacientes oncológicos no estén inmovilizados o, si lo están, son atendidos por HADO o servicio de soporte de CP de la unidad contra el cáncer.
Entre los factores que aumentan la probabilidad de atención en el domicilio figuran la elección del paciente, el estado funcional bajo y la capacidad de soporte familiar11; por ello nosotros hemos considerado que el número de personas que viven en la misma casa (viviendas unifamiliares en las que conviven distintos miembros de la misma familia) nos da una idea de la red social que tiene el paciente, aunque sabemos de la existencia de alguna escala que aporta más información, como el OARS. No encontramos diferencias significativas respecto al número de convivientes.
Para algunos autores, el número de pacientes no oncológicos incluidos en los diferentes programas de CP es todavía muy pequeño5. En nuestro caso, ninguno de nuestros pacientes está incluido en un programa de CP, aunque un 38% resultó ser NECPAL positivo, por lo que están en la necesidad de CP.
Como hemos comentado, en la bibliografía se habla de situación de «abandono sanitario» por falta de organización y deficiente tratamiento, mientras otros trabajos demuestran mayor efectividad en el control de los síntomas cuando un equipo de soporte domiciliario se hace cargo de la asistencia11. Nosotros solo podemos concluir, de momento, que las consultas de AP son un número importante al año, siendo los pacientes NECPAL positivos los que tienen una media más alta de consultas, significativamente superior a los NECPAL negativos, lo que nos lleva a pensar que hemos dedicado mucha más atención y cuidados a los pacientes en necesidad de CP. Por otra parte, los pacientes con más de 40 visitas en AP son los que más visitas a urgencias tienen (2 o más), que aun así son pocas en comparación con la demanda en AP.
Coincidiendo con otros estudios que objetivaron una relación entre el deterioro funcional de las personas mayores y la mala evolución5, nosotros también encontramos una relación entre la situación funcional de los pacientes, evaluada por medio de la puntuación obtenida en el test de Barthel y los resultados del test NECPAL. De esta forma, encontramos una clara relación entre los pacientes con la puntuación más baja del test de Barthel (grupo 0=< 20), o los pacientes más deteriorados a nivel funcional, y los pacientes NECPAL positivo.
Al observar los resultados de este estudio, debemos tener en cuenta distintos sesgos que no hemos podido evitar: la recogida de algunos datos, por ejemplo, «número de consultas de AP», no ha sido todo lo objetiva que es deseable, y puede estar influida por el observador, a pesar de haber intentado definir lo mejor posible la variable. El recuento del número de consultas en AP no equivale al número de episodios contabilizados en el programa informático del SERGAS. Porque una consulta puede dar lugar a comentar distintos problemas de salud, y en ocasiones un único problema puede requerir ser atendido por distintos profesionales, cada uno de los cuales abre y escribe en un episodio distinto.
El libro blanco de los CP nos recuerda la necesidad urgente de prepararse para el gran incremento de población de mayores, que sobrevivirán más tiempo con una enfermedad crónica que los limita, por lo que necesitarán CP durante más tiempo18.
ConclusionesPaciente inmovilizado no es sinónimo de paciente con necesidad de CP; la herramienta utilizada se muestra útil para detectar esta necesidad, que supone un tercio de los pacientes.
Los resultados del cuestionario de NECPAL se relacionan bien con la puntuación de la escala de actividades básicas de la vida diaria (Barthel) y con indicadores de utilización de servicios sanitarios (consultas de AP, fármacos consumidos).
En el momento del estudio, el porcentaje de pacientes oncológicos entre nuestros inmovilizados era bajo, aunque es un parámetro que debe monitorizarse para detectar cambios.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.