INTRODUCCIÓN
Las patologías oclusivas de la vena central de la retina (OVCR) afectan a 50 de cada 100.000 pacientes1 con edad media de 60 años e igual distribución en ambos sexos, siendo la afectación vascular retiniana más frecuente tras la retinopatía diabética. La clínica típica comienza con pérdida de la agudeza visual (AV), más progresiva que en la oclusión de la arteria central de la retina, con visión borrosa indolente que afecta a un solo ojo. En menos del 15% de los casos es bilateral; cuando esto sucede o se manifiesta en pacientes jóvenes se deben descartar estados de hipercoagulabilidad2.
EXPOSICIÓN DEL CASO
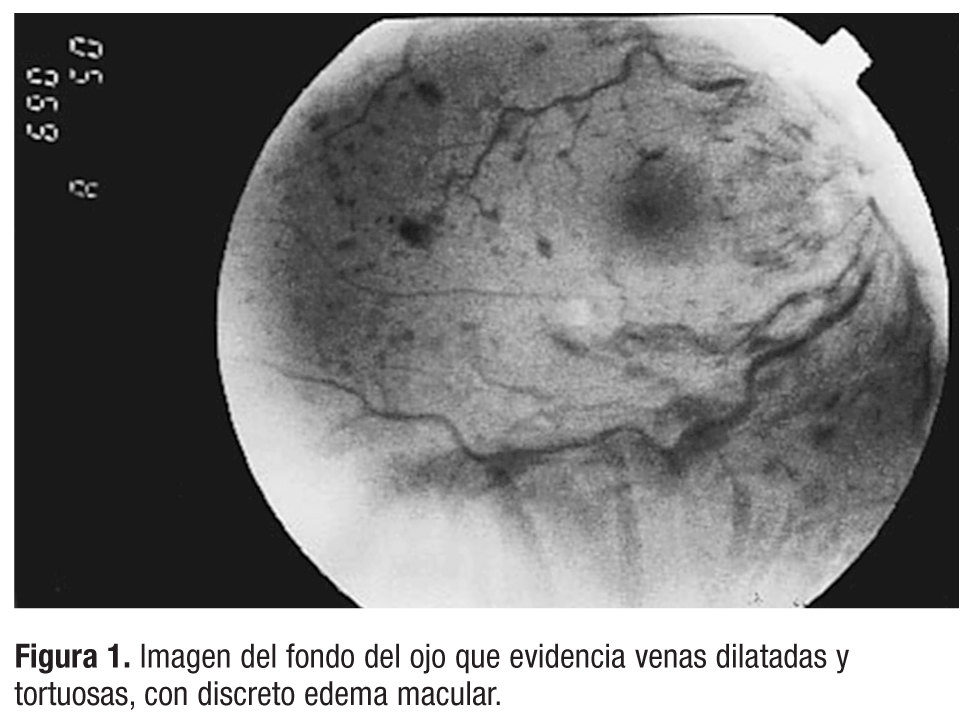
Presentamos el caso de un paciente de 42 años, sin antecedentes de interés, que presentó disminución de la AV unilateral e indolora, comenzando con visión borrosa en ojo derecho de instauración progresiva en 48-72 horas. Acudió a un Servicio de Urgencias hospitalario, donde fue visto por el especialista en Oftalmología; la analítica con hemograma, coagulación y bioquímica básica, el electrocardiograma (ECG), así como la exploración física no revelaron hallazgos significativos. Se realizó un examen oftalmoscópico completo para determinar la AV, que estaba disminuida más de 10 dioptrías en el ojo derecho, determinación de la presión intraocular (PIO) que resultó normal e inspección del fondo de ojo, donde se constató en las fotografías retinianas, hemorragias punteadas y difusas en llamarada, microaneurismas y exudados algodonosos. Se observó edema retiniano, venas dilatadas y tortuosas con discreto edema macular (fig. 1).
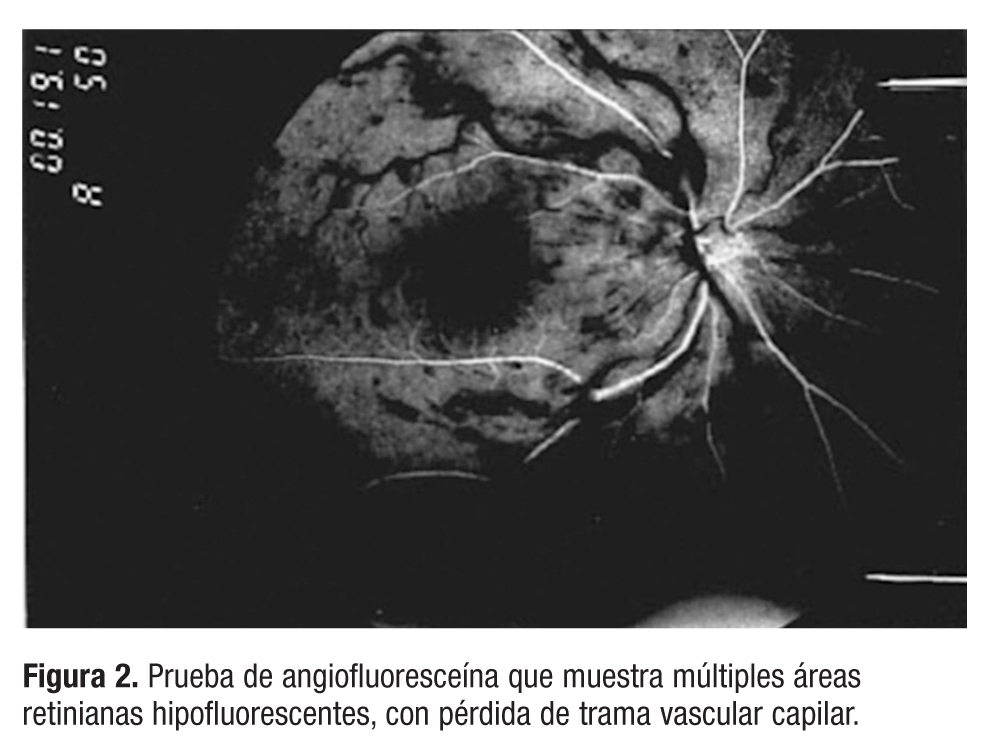
Se confirmó la existencia de múltiples áreas retinianas hipofluorescentes de manera permanente a lo largo de todo el angiograma, con pérdida de trama vascular capilar a su nivel, como muestra la prueba de angiofluoresceína3 (fig. 2). El fondo de ojo izquierdo no mostró alteraciones de interés (fig. 3). Con la clínica y los hallazgos obtenidos en la exploración oftalmoscópica, se concluyó con el diagnóstico de OVCR. Posteriormente se realizó cribado de hipertensión arterial (HTA) y diabetes mellitus (DM) con resultado negativo, analítica completa con lípidos, pruebas reumáticas, velocidad de sedimentación globular (VSG), proteinograma y estudios de hipercoagulabilidad que no evidenciaron alteraciones.
DISCUSIÓN
La OVCR es mucho más frecuente que la arterial, estimándose como la segunda causa de disminución de la AV tras la retinopatía diabética4. Suele producirse a nivel de la lámina cribosa; como factores etiológicos predisponentes se han descrito principalmente la edad avanzada, la HTA y el glaucoma de ángulo abierto5. En menor medida interviene la arteriosclerosis, hipermetropía, DM, flebitis retiniana subyacente, disproteinemias, vasculitis, policitemias, hemoglobinopatías, o estados de hipercoagulabilidad; la toma de anticonceptivos (ACO), síndrome antifosfolipídico y portadores del factor V de Leiden6.
El diagnóstico se hace en función de la clínica compatible; pérdida de visión no dolorosa más lenta que en la obstrucción arterial7 en relación con los hallazgos de la exploración oftalmoscópica, que incluye AV, gonioscopia en busca de neovascularización en el iris, angiofluoresceína y estudio del fondo de ojo con hemorragias retinianas difusas y edema de papila. En pacientes seleccionados, jóvenes y sin factores de riesgo conocidos, con antecedente familiar de trombosis a edad temprana y aquellos con oclusión venosa bilateral hay que investigar estados de hipercoagulabilidad (proteína S y C, anticuerpos antinucleares, portadores del factor V de Leiden, antitrombina III, fibrinógeno, homocisteinemia y anticuerpos antifosfolipídico8), vasculitis o toma de anticoagulantes orales (ACO). Completar el estudio con perfil lipídico y VSG.
En cuanto al tratamiento el único fármaco eficaz es el ácido acetilsalicílico (AAS) 60-360 mg /día vía oral7 y la fotocoagulación con láser ante los primeros signos del desarrollo de neovascularización del polo anterior9, siendo esencial la corrección de la patología subyacente encontrada.
En la mitad de los casos se produce una resolución espontánea tras varios meses. Con una AV inicial superior a 0,5 es probable una buena recuperación visual, sin embargo si la AV inicial es inferior a 0,1, probablemente no mejorará. En el grupo intermedio puede producirse empeoramiento en aproximadamente un 30% de los casos, y mejoría en un 20%, mientras que el resto se mantendría10.
Correspondencia: D. Cruz Niesvaara.
C/ Antonio Jorge, 5 1.o B.
35600 Puerto del Rosario. Fuerteventura.
Islas Canarias. España.
Correo electrónico: cruzniesvaara@yahoo.es
Recibido el 26-05-05; aceptado para su publicación el 20-06-06.