INTRODUCCIÓN
Presentamos una situación clínica, paraparesia espástica en paciente joven, que aunque infrecuente, puede encontrase en una consulta de Atención Primaria. Con ese caso, queremos destacar la importancia de una adecuada anamnesis y exploración física que ayude a orientar el diagnóstico y las exploraciones complementarias posteriores. Una adecuada selección y valoración de estas exploraciones, en este caso, la radiología convencional, puede identificar el origen de la patología y de esta manera agilizar el manejo del paciente, evitando demoras en el diagnóstico y mejorando, por tanto, su pronóstico funcional.
CASO CLÍNICO
Se trata de un paciente varón de 19 años que no tiene antecedentes personales ni familiares de interés. Consulta por dorsalgia, que aumenta con los movimientos posturales, de un mes de evolución, acompañada de dificultad progresiva para la marcha y de dificultad para iniciar la micción con retención urinaria. En la exploración el paciente está afebril, con buen estado general. La auscultación cardiorrepitatoria es normal. El abdomen es blando, depresible, sin otros hallazgos. En extremidades inferiores no hay edemas ni signos de trombosis venosa profunda. En la exploración neurológica, está consciente, orientado, el lenguaje es normal. Los pares craneales son normales. La exploración de la fuerza, así como de los reflejos miotáticos y el tono es normal en miembros superiores. En miembros inferiores, se aprecia una debilidad 3/5 con reflejos miotáticos patelar y aquíleo vivos y respuestas plantares extensoras (signo de Babinski). Presenta también un nivel sensitivo en D6. No hay dismetrías dedo-nariz.
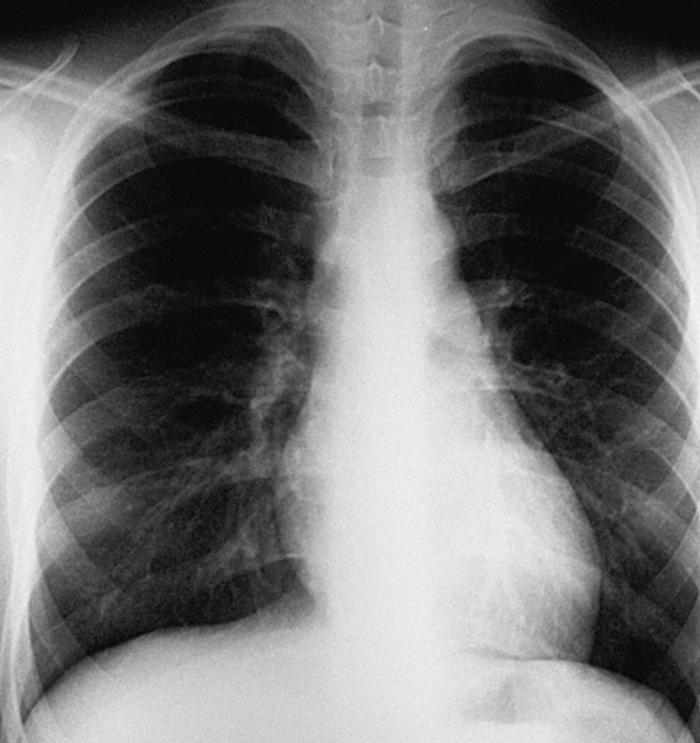
La radiografía de tórax (fig. 1) muestra una masa en mediastino posterior paravertebral izquierda.
Figura 1. Radiografía de tórax en proyección posteroanterior donde se aprecia una masa extrapleural paravertebral izquierda por encima de la clavícula.
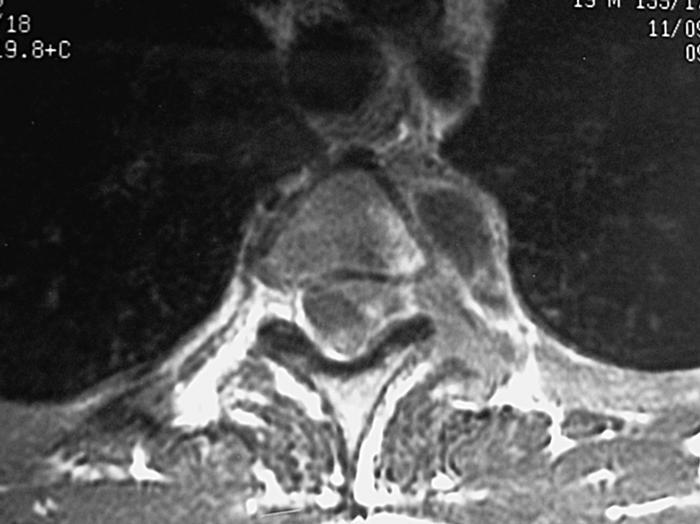
Con el diagnóstico de sospecha inicial de paraparesia espástica con nivel sensitivo en D6, se solicita una resonancia magnética dorsal (fig. 2), apreciándose una lesión ósea que afecta al pedículo y al cuerpo vertebral de la vértebra D3 con extensión extradural, que engloba la médula en los segmentos D2-D4.
Figura 2. Incidencia axial de resonancia magnética potenciada en T1 tras la administración de gadolinio, apreciándose una masa que capta contraste con afectación ósea, de médula espinal y de región paravertebral izquierda.
El paciente es intervenido quirúrgicamente, realizándose laminectomía D2-D4 con resección parcial tumoral, seguida de radioterapia y quimioterapia.
La anatomía patológica indicó que se trataba de un tumor neuroectodérmico primitivo periférico (pPNET).
Diagnóstico
Mielopatía dorsal compresiva por tumor neuroectodérmico primitivo periférico (pPNET).
DISCUSIÓN
Hemos presentado un paciente de 19 años, con una paraparesia espástica con nivel sensitivo en D6 de instauración subaguda, compatible con una mielopatía transversa. Esta semiología clínica únicamente puede estar presente en lesiones medulares. La presencia de un nivel sensitivo en D6 indica que la lesión está situada en el nivel metamérico medular D6 o superior.
En la tabla 1 se presentan las mielopatías más frecuentes que pudieran ocasionar una paraparesia espástica.
Dada la edad, los antecedentes y la clínica del paciente, las causas a considerar inicialmente son las mielitis transversas, los tumores intramedulares como el ependimoma, los tumores extramedulares e intradurales como el meningioma y el schwanoma y las lesiones extradurales como los tumores óseos, el hematoma epidural y la herniación discal aguda. Consideramos que las demás causas pueden ser razonablemente descartadas1,2.
Dentro de las mielitis transversas, las frecuentes son las de origen desmielinizante. También pueden ser de origen vírico o posvacunal. Las mielitis bacterianas son raras y se asocian a fiebre. Las de origen tóxico-metabólico pueden descartarse por ausencia de antecedentes, salvo la degeneración combinada subaguda de la médula espinal, que precisaría una determinación sérica de vitamina B12. En este caso, suele predominar el déficit sensitivo y el tiempo de instauración es más prolongado. Pueden descartarse también las asociadas a enfermedades sistémicas, por ausencia de este antecedente, aunque la mielitis podría ser también la forma de inicio de la misma1,2.
Entre las causas extramedulares, las lesiones intradurales como el meningioma y el schwanoma no pueden descartarse. Las lesiones extradurales más frecuentes son los tumores óseos, los tumores neurogénicos y la herniación discal. El hematoma epidural espontáneo, aunque infrecuente, tampoco puede excluirse3.
En la radiografía de tórax se aprecia una lesión en mediastino posterior, que orienta hacia la presencia de un tumor neurogénico o lesión ósea de la columna ver-
tebral4.
Los tumores neurogénicos (neurofibroma, ganglioneuroma, paraganglioma, etc.) constituyen el grupo más numeroso de las masas de mediastino posterior5. La edad es la característica clínica más importante a considerar en el diagnóstico diferencial. En pacientes menores de un año, una masa mediastínica posterior es casi con toda certeza un neuroblastoma, siendo raros después de los 10 años de edad. El ganglioneuroma aparece típicamente entre los 6 y 15 años. Se originan en las raíces nerviosas, los nervios intercostales y los ganglios simpáticos. Radiológicamente, la mayoría de ellos se presentan como una masa densa y homogénea en mediastino posterior4.
Los tumores óseos vertebrales son lesiones extradurales que en su crecimiento pueden comprimir a la médula espinal. Son primarios o más frecuentemente metastásicos. Los tumores óseos primarios más frecuentes para la edad del paciente son el osteoblastoma, el tumor de células gigantes y el sarcoma de Ewing. Los tumores que más frecuentemente metastatizan en la columna vertebral para la edad del paciente son el sarcoma de Ewing, el sarcoma osteogénico y los tumores de células germinales3.
Se realiza una resonancia magnética de columna dorsal que confirma la presencia de una lesión ósea sobre la vértebra D3 que está comprimiendo la médula espinal en los segmentos D2 a D4.
Se realiza laminectomía descompresiva. La anatomía patología es informada como pPNET.
El pPNET es un tumor óseo poco frecuente, que pertenece a la familia del sarcoma de Ewing6. Predomina en varones en la segunda década de la vida7. En general, es un tumor agresivo con una tasa libre de enfermedad a los cinco años que oscila entre el 45% y el 55%, pese al uso de cirugía, radioterapia y quimioterapia agresiva8.