El médico de atención primaria suele ser el primero en atender a pacientes con dolor neuropático. Se pretende evaluar la prevalencia del dolor neuropático, su manejo terapéutico y la caracterización clínica de estos pacientes.
Material y métodosEstudio epidemiológico, observacional y transversal realizado en centros de atención primaria de España. Registro de los primeros 25 pacientes ≥ 18 años con dolor de cualquier tipo (total 16.115) e inclusión de los 5 primeros con alto componente neuropático identificados mediante DN4 y confirmados clínicamente (3.836 evaluables). Se valoró la intensidad e impacto del dolor sobre las actividades diarias y la satisfacción con el tratamiento.
ResultadosEl 45,7% de los pacientes presentaron dolor neuropático según DN4. La edad media era 59 años y un 60% eran mujeres. Los pacientes utilizaban una media global de 2,4 fármacos los 3 meses previos al estudio, principalmente antiinflamatorios no esteroideos (AINE) (53%) y analgésicos no opioides (51%). Las puntuaciones de la intensidad del dolor e interferencia sobre las actividades diarias fueron ambas 6,2. La opinión general del SATMED-Q fue 47,3/100 que está 1,4 puntos por debajo de la obtenida por la población general española.
ConclusionesEl dolor neuropático, según cuestionario DN4, es muy prevalente en los centros de atención primaria españoles. El manejo de estos pacientes con AINE y analgésicos no opioides no es adecuado, ya que no están recomendados para este tipo de dolor, y aun siendo tratados con más de 2 fármacos, los pacientes continúan presentando un dolor moderado con interferencia sobre sus actividades.
Primary Care Physicians are usually the first to see patients with neuropathic pain. The aim of this study is to assess the prevalence of neuropathic pain, its therapeutic management, and to clinically characterize these patients.
Material and methodsAn epidemiological, observational, cross-sectional study was carried out in Spanish Primary Care settings. The first 25 patients older than 18 years with any type of pain (a total of 16,115) were registered, and the first 5 with a high neuropathic pain component according to the NP4 test, and was clinically confirmed (n= 3,836) were included in the study. Pain intensity and impact on daily activities, as well as overall satisfaction with treatment were assessed.
ResultsA total of 45.7% of patients had neuropathic pain according to NP4 test. The median age was 59 years, and 60% were women. Patients took a mean of 2.4 drugs, with NSAIDs (53%) and non-opioid analgesics (51%) being the most common. The scores for Pain intensity and interference in daily activities were both 6.2. The overall opinion of the SATMED-Q test was 47.3/100, which was 1.4 points lower than the standardised score according to Spanish population.
ConclusionsNeuropathic pain according to NP4 test is highly prevalent in Spanish Primary Care settings. The management of these patients with NSAIDs and non-opioid analgesics is not appropriate, as they are not recommended for this kind of pain. Although they were being treated with more than 2 analgesics, they still referred to high pain intensity, interference in daily activities, and a low general opinion of the treatment.
El dolor neuropático es un dolor desencadenado o causado por una lesión o disfunción primaria del sistema nervioso (central o periférico)1. Un 20% de la población europea sufre dolor crónico2, siendo el dolor neuropático (DN) una de las causas más frecuentes, ya que suele persistir después de curada la lesión o disfunción del sistema nervioso central o periférico causante1,3.
El diagnóstico de DN es difícil4 y se basa en síntomas y signos clínicos, como dolor espontáneo y/o producido por estímulos anormales y déficit sensoriales5,6, más una serie de cuestionarios o tests de cribado3. Además, este tipo de dolor es difícil de tratar3 y se asocia frecuentemente con ansiedad, depresión y alteraciones del sueño7,8, que influyen negativamente en la respuesta al tratamiento analgésico. Por ello, la terapia, además de reducir el dolor, debe mejorar las comorbilidades mencionadas9, tal y como hacen anticonvulsivantes y antidepresivos tricíclicos, que son la terapia principal recomendada en el DN10,11. Sin embargo, a pesar de la existencia de estas terapias, un 40-70% de los pacientes siguen presentando un control insuficiente del dolor2,12; un dolor que interfiere con las actividades diarias y funcionalidad del paciente13,14, y que supone unos costes elevados para el sistema sanitario3,14.
El dolor neuropático afecta al 2-3% de la población3. Una encuesta en atención primaria estimó cifras de prevalencia del 7,5% en el Reino Unido, el 6,4% en Francia, el 6% en Alemania y el 7,7% en España15, y un estudio nacional reciente realizado en centros de atención primaria (AP)16 ha mostrado una prevalencia (entre DN puro y mixto) del 25,2% entre los pacientes cuya causa de la visita era el dolor. Los médicos de atención primaria suelen ser a quien primero acuden los pacientes aquejados de dolor crónico y neuropático1,15,16 por lo que deberían poder identificar correctamente el DN e implicarse en su manejo. Sin embargo, la encuesta paneuropea de dolor crónico encontró cierta dificultad para evaluar a estos pacientes por parte de los médicos de AP2 y otra encuesta en España recogió que estos médicos trataban el 75% de los casos de DN con fármacos no recomendados15.
Así pues, el objetivo del presente estudio es estimar la prevalencia de esta enfermedad en AP para mejorar su diagnóstico, evaluar su manejo terapéutico actual y caracterizar a estos pacientes en función de la intensidad del dolor, la interferencia del dolor sobre las actividades diarias y el grado de satisfacción con el tratamiento.
Material y métodosSe llevó a cabo un estudio epidemiológico, observacional, transversal y multicéntrico para estimar la prevalencia del dolor neuropático en atención primaria y se seleccionó una muestra representativa de pacientes con DN, para evaluar la etiología, intensidad e impacto del dolor sobre las actividades diarias, el manejo actual y grado de satisfacción del paciente con el tratamiento. Este estudio acata todas las consideraciones éticas concernientes a seres humanos tal como se establece en la Declaración de Helsinki. Todos los pacientes firmaron un consentimiento informado antes de ser incluidos en el estudio.
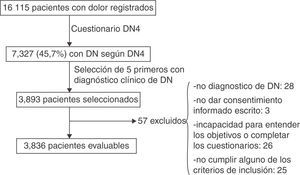
De marzo a noviembre de 2008, 792 médicos de centros españoles de AP registraron cada uno los primeros 25 pacientes, de 18 años o más, que acudían a su consulta quejándose de dolor de cualquier origen, registrando un total de 16.115 pacientes (fig. 1).
Se recogieron los datos sociodemográficos y las respuestas del cuestionario DN4 de todos los pacientes registrados. Entre los que presentaban una puntación DN4 ≥ 4, se describieron las características de los 5 primeros pacientes con alto componente diagnóstico de DN confirmado por juicio clínico y que dieron su consentimiento informado. De estos pacientes, se anotaron las características del dolor (etiología, duración y cuestionario Brief Pain Inventory-short form [BPI-SF]): intensidad e interferencia en las actividades de la vida diaria), el tratamiento farmacológico y no farmacológico y la satisfacción con el tratamiento analgésico (SATMED-Q). Este porcentaje de pacientes supone ∼20% de los pacientes registrados y se consideró una muestra suficientemente representativa para describir las características de los pacientes sin que se sobrecargasen las consultas de AP.
Escalas y cuestionariosEl cuestionario Douleur Neuropathique-4 items (DN4)17,18, validado al castellano, consta de 10 ítems, que consiste en descripciones y signos de dolor que se evalúan con 1 (sí) o 0 (no) para identificar a pacientes que tienen una gran probabilidad de tener componente de dolor neuropático. Las puntuaciones de los ítems individuales se suman para obtener una puntuación total máxima de 10, con un punto de corte≥4.
La escala BPI19,20 es un instrumento autoadministrado por el paciente para evaluar la intensidad del dolor y su impacto en sus actividades diarias. La versión española ha sido validada21 y en este estudio se utiliza el formulario abreviado BPI-SF (BPI-short form) que consta de 11 ítems evaluados en una escala numérica del 0 (sin dolor/sin interferencia) al 10 (el peor dolor posible/interferencia total), agrupados en 2 dimensiones: intensidad del dolor (la media de los 4 primeros ítems: dolor peor, menor y medio durante la semana anterior y dolor ahora) e interferencia con las actividades de la vida diaria (la media de los 7 últimos: interferencia con la actividad general, el estado de ánimo, la capacidad para caminar, el trabajo normal, las relaciones con otros y el disfrute de la vida). La intensidad del dolor se clasifica como leve o sin dolor (0-3), moderada (4-6) e intensa (≥ 7).
El cuestionario genérico Treatment Satisfaction for Medication Questionnaire (SATMED-Q)22 es un instrumento autoadministrado por el paciente que valora su satisfacción con el tratamiento recibido. Este cuestionario consta de 17 ítems evaluados en una escala tipo Likert de 0 a 4 puntos (0=no, en absoluto; 1=algo; 2=así-así; 3=bastante; 4=sí, mucho), siendo la puntuación total la media de los 17 ítems, cuyas puntuaciones se estandarizan a un rango del 0 (ninguna satisfacción) al 100 (satisfacción total o máxima). Los 17 ítems se agrupan en 6 dominios o dimensiones (cada una con 2-3 ítems). La dimensión Opinión general, compuesta de los ítems: 15, intención de continuar el tratamiento; 16, satisfacción general con el tratamiento, y 17, sentirse a gusto o no con dicho tratamiento, es la que se analiza en este estudio. Su puntuación se obtuvo de la media de los 3 ítems, y se transformó al rango 0-100. Además, estas puntuaciones se estandarizaron (Z) según los baremos normativos de la población española.
EstadísticaSe estimó un tamaño de muestra de 20.000 pacientes para evaluar la prevalencia de DN con un error estándar ≤ 0,7% en una distribución normal para muestras amplias con un test a 2 colas y un intervalo de confianza del 95% (IC 95%). Para estimar la prevalencia de DN, se determinó el porcentaje de pacientes con DN, según el cuestionario DN4, con un IC 95% entre los pacientes con dolor que acuden a los centros de AP. Se registraron 16.115 pacientes, lo que significa que el error estándar fue del 0,8% para la prevalencia observada de 45,7%.
Para la descripción de las características del paciente se estimó un tamaño de muestra de 4.000 pacientes con DN como suficiente para obtener estimaciones fiables con un error estándar no más alto del 1,5% para un IC 95%. La muestra final fue de 3.836 pacientes, lo que significa un error estándar < 1,6%.
Se utilizó la estadística descriptiva en los pacientes seleccionados, que incluía medidas de tendencia central y de dispersión para las variables cuantitativas, y frecuencias absolutas y relativas para las variables cualitativas, con un IC bilateral del 95% para ambos tipos de variables.
Los resultados mostrados son los obtenidos de pacientes con datos disponibles, por lo que los tamaños de muestra pueden diferir entre variables y ser menores que el tamaño de muestra de la población evaluable.
Se utilizó el programa estadístico SAS® versión 8.2 y todos los análisis estadísticos fueron bilaterales con niveles de significación del 5%.
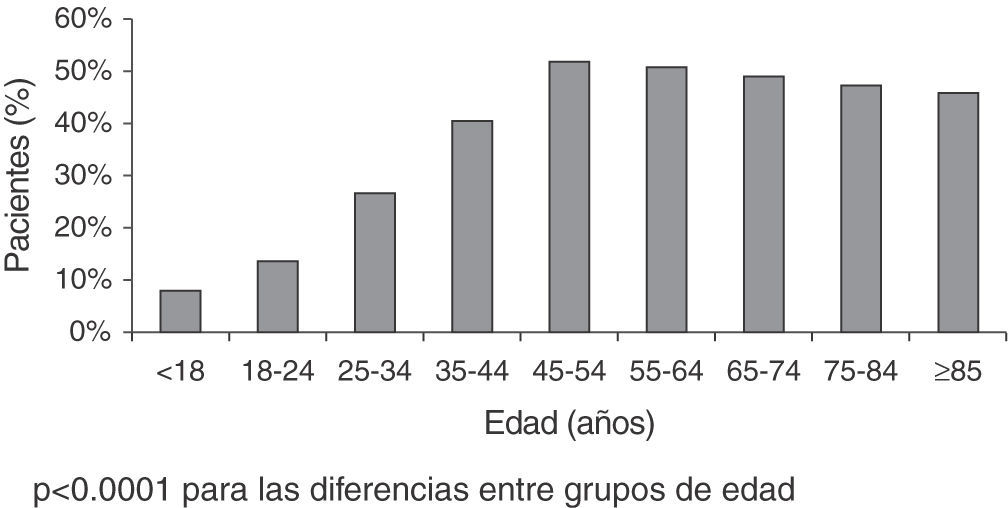
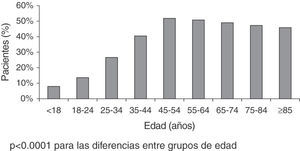
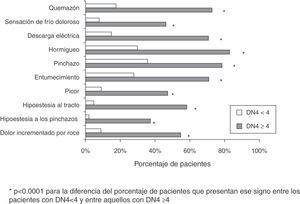
ResultadosSe registraron 16.115 pacientes con 55,7 años de media y 55,6% mujeres. De 16.020 pacientes con el dato del DN4 disponible, 7.327 pacientes obtuvieron una puntuación DN4 ≥ 4; luego, la prevalencia del DN según el cuestionario DN4 fue del 45,7%, siendo significativamente (p<0,0001) más prevalente en mujeres (47,7 vs. 43,1%) y diferente según la edad, mostrando los grupos de edades ≥ 45 años prevalencias más altas (fig. 2). Entre los pacientes con DN4 ≥ 4, los síntomas más frecuentes fueron el hormigueo, quemazón, pinchazos, descarga eléctrica y entumecimiento (fig. 3).
Características y signos específicos de DN entre los pacientes registrados con cualquier tipo de dolor según su puntuación DN4 sea < 4 o ≥ 4: * p<0.0001 para la diferencia del porcentaje de pacientes que presentan ese signo entre los pacientes con DN4<4 y entre aquellos con DN4 ≥ 4.
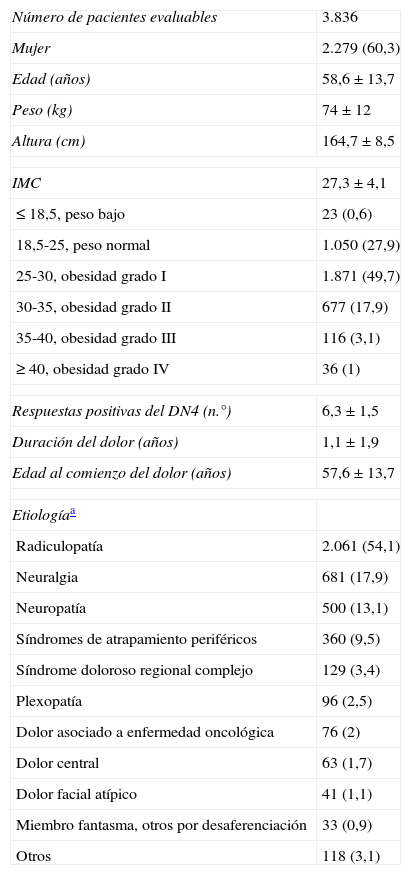
De los 7.327 pacientes con DN4 ≥ 4, se seleccionaron 3.893 cuyo diagnóstico había sido confirmado por juicio clínico. Se excluyeron 57 pacientes por no cumplir los criterios de selección, quedando 3.836 pacientes evaluables, en los que se realizó una descripción de sus características sociodemográficas y clínicas (tabla 1). El 60,3% eran mujeres, la edad media era de 58,6±13,7 años, siendo la edad media de inicio del dolor de 57,6±13,7, y el 72% presentaba algún grado de obesidad. La causa más frecuente de DN fue la radiculopatía (54%) y el diagnóstico de DN más frecuente, los trastornos de la columna lumbar y radicular (22%).
Características de los pacientes con diagnóstico clínico de DN4 seleccionados
| Número de pacientes evaluables | 3.836 |
| Mujer | 2.279 (60,3) |
| Edad (años) | 58,6±13,7 |
| Peso (kg) | 74±12 |
| Altura (cm) | 164,7±8,5 |
| IMC | 27,3±4,1 |
| ≤ 18,5, peso bajo | 23 (0,6) |
| 18,5-25, peso normal | 1.050 (27,9) |
| 25-30, obesidad grado I | 1.871 (49,7) |
| 30-35, obesidad grado II | 677 (17,9) |
| 35-40, obesidad grado III | 116 (3,1) |
| ≥ 40, obesidad grado IV | 36 (1) |
| Respuestas positivas del DN4 (n.°) | 6,3±1,5 |
| Duración del dolor (años) | 1,1±1,9 |
| Edad al comienzo del dolor (años) | 57,6±13,7 |
| Etiologíaa | |
| Radiculopatía | 2.061 (54,1) |
| Neuralgia | 681 (17,9) |
| Neuropatía | 500 (13,1) |
| Síndromes de atrapamiento periféricos | 360 (9,5) |
| Síndrome doloroso regional complejo | 129 (3,4) |
| Plexopatía | 96 (2,5) |
| Dolor asociado a enfermedad oncológica | 76 (2) |
| Dolor central | 63 (1,7) |
| Dolor facial atípico | 41 (1,1) |
| Miembro fantasma, otros por desaferenciación | 33 (0,9) |
| Otros | 118 (3,1) |
Valores expresados como n (%) o media±DE.
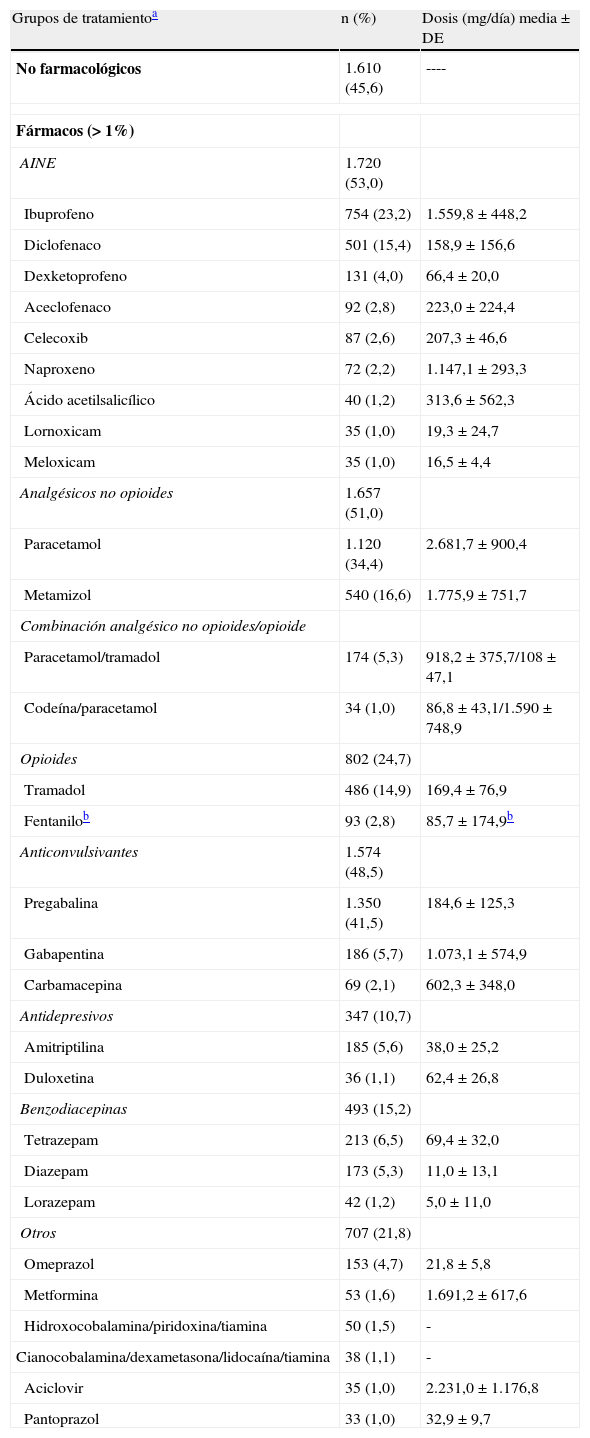
La media global de fármacos utilizados en los 3 meses previos al estudio fue de 2,4, siendo los más utilizados los antiinflamatorios no esteroideos (AINE) y analgésicos no opiodes (tabla 2), y el 46% de los pacientes había realizado tratamiento no farmacológico.
Tratamientos utilizados en los 3 meses previos al estudio
| Grupos de tratamientoa | n (%) | Dosis (mg/día) media±DE |
| No farmacológicos | 1.610 (45,6) | ---- |
| Fármacos (> 1%) | ||
| AINE | 1.720 (53,0) | |
| Ibuprofeno | 754 (23,2) | 1.559,8±448,2 |
| Diclofenaco | 501 (15,4) | 158,9±156,6 |
| Dexketoprofeno | 131 (4,0) | 66,4±20,0 |
| Aceclofenaco | 92 (2,8) | 223,0±224,4 |
| Celecoxib | 87 (2,6) | 207,3±46,6 |
| Naproxeno | 72 (2,2) | 1.147,1±293,3 |
| Ácido acetilsalicílico | 40 (1,2) | 313,6±562,3 |
| Lornoxicam | 35 (1,0) | 19,3±24,7 |
| Meloxicam | 35 (1,0) | 16,5±4,4 |
| Analgésicos no opioides | 1.657 (51,0) | |
| Paracetamol | 1.120 (34,4) | 2.681,7±900,4 |
| Metamizol | 540 (16,6) | 1.775,9±751,7 |
| Combinación analgésico no opioides/opioide | ||
| Paracetamol/tramadol | 174 (5,3) | 918,2±375,7/108±47,1 |
| Codeína/paracetamol | 34 (1,0) | 86,8±43,1/1.590±748,9 |
| Opioides | 802 (24,7) | |
| Tramadol | 486 (14,9) | 169,4±76,9 |
| Fentanilob | 93 (2,8) | 85,7±174,9b |
| Anticonvulsivantes | 1.574 (48,5) | |
| Pregabalina | 1.350 (41,5) | 184,6±125,3 |
| Gabapentina | 186 (5,7) | 1.073,1±574,9 |
| Carbamacepina | 69 (2,1) | 602,3±348,0 |
| Antidepresivos | 347 (10,7) | |
| Amitriptilina | 185 (5,6) | 38,0±25,2 |
| Duloxetina | 36 (1,1) | 62,4±26,8 |
| Benzodiacepinas | 493 (15,2) | |
| Tetrazepam | 213 (6,5) | 69,4±32,0 |
| Diazepam | 173 (5,3) | 11,0±13,1 |
| Lorazepam | 42 (1,2) | 5,0±11,0 |
| Otros | 707 (21,8) | |
| Omeprazol | 153 (4,7) | 21,8±5,8 |
| Metformina | 53 (1,6) | 1.691,2±617,6 |
| Hidroxocobalamina/piridoxina/tiamina | 50 (1,5) | - |
| Cianocobalamina/dexametasona/lidocaína/tiamina | 38 (1,1) | - |
| Aciclovir | 35 (1,0) | 2.231,0±1.176,8 |
| Pantoprazol | 33 (1,0) | 32,9±9,7 |
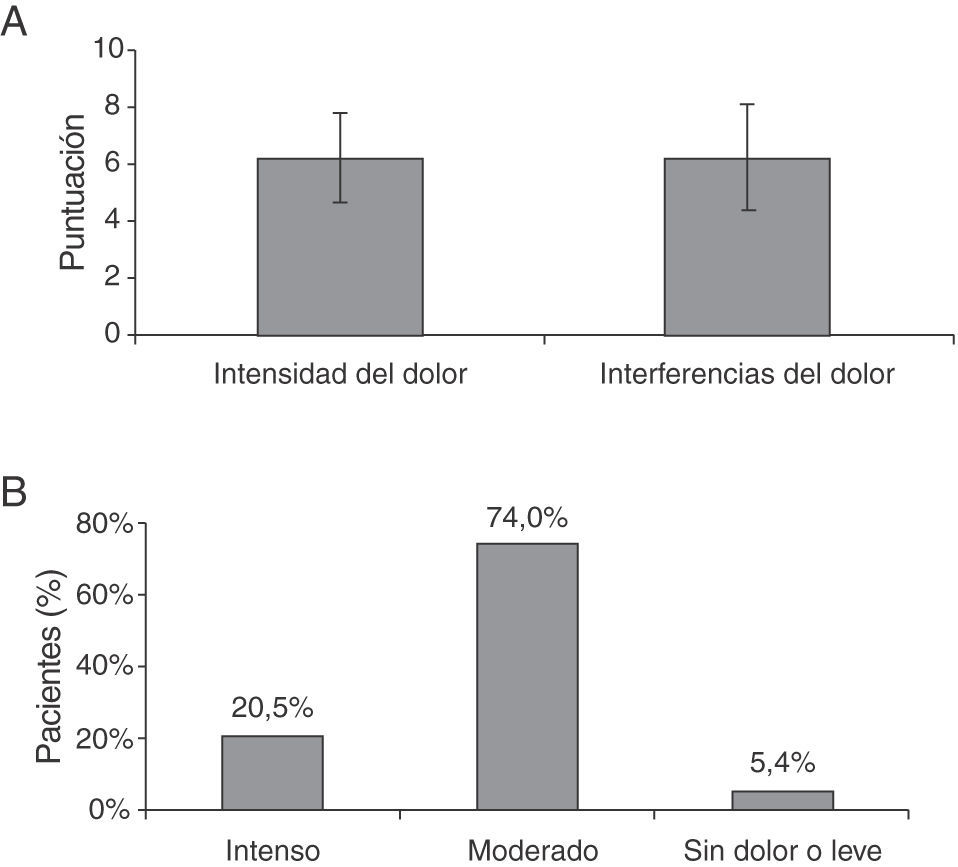
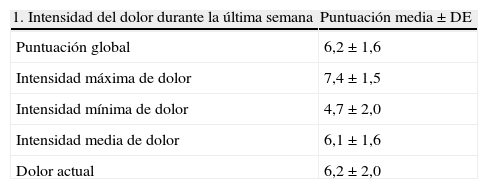
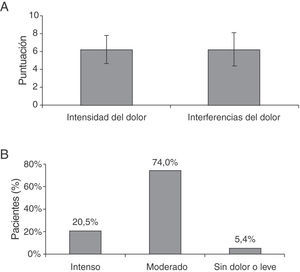
La caracterización del dolor está representada en la figura 4 y tabla 3. Los valores medios ajustados de los dominios del BPI-SF intensidad del dolor e interferencia sobre las actividades de la vida diaria fueron respectivamente 6,2±1,6 y 6,2±1,9 (fig. 4A, tabla 3) y tan solo hubo medio día sin dolor o de dolor leve en la semana previa. Tres cuartas partes de los pacientes presentaron un dolor moderado, un 20% leve y un 5% intenso (fig. 4B); y un 82% de los pacientes presentaron una puntuación ≥ 5 en la interferencia con las actividades (dato no mostrado).
Puntuaciones de la intensidad de dolor y de su interferencia con las actividades diarias, y los días sin dolor o con dolor leve durante la última semana
| 1. Intensidad del dolor durante la última semana | Puntuación media±DE |
| Puntuación global | 6,2±1,6 |
| Intensidad máxima de dolor | 7,4±1,5 |
| Intensidad mínima de dolor | 4,7±2,0 |
| Intensidad media de dolor | 6,1±1,6 |
| Dolor actual | 6,2±2,0 |
| 2. Interferencias del dolor con las actividades diarias durante la última semana | Puntuación media±DE | N.° (%) de pacientes afectados |
| Puntuación global | 6,2±1,9 | |
| A. Actividad | 6,7±2,1 | 3.279 (85,7%) |
| B. Estado de ánimo | 6,6±2,1 | 3.220 (84,3%) |
| C. Capacidad de caminar | 5,2±3,0 | 2.420 (63,5%) |
| D. Trabajo habitual | 6,6±2,3 | 3.141 (82,5%) |
| E. Relaciones con otros | 5,5±2,5 | 2.632 (69,0%) |
| F. Sueño | 6,2±2,3 | 2.956 (77,4%) |
| G. Disfrute de la vida | 6,5±2,3 | 3.109 (81,4%) |
| 3. Días sin dolor o con dolor leve durante la última semana | N.° de días |
| 0,5 |
Respecto a la satisfacción con el tratamiento analgésico, la dimensión opinión general obtuvo una puntuación de 47,3±27,1, que está 1,4 puntos por debajo de la obtenida por la población general (datos no mostrados).
DiscusiónEl dolor crónico produce un impacto negativo sobre la funcionalidad y actividades de la vida diaria del paciente y supone un alto coste social y económico, siendo un gran problema de salud en la Unión Europea (UE)2. En la mayoría de los casos, el dolor subyacente es de tipo neuropático y son los médicos de atención primaria, aquellos que suelen encontrar dificultades en evaluar y tratar a los pacientes con DN2,15, los primeros en atender a estos pacientes14.
En nuestro estudio, de los pacientes con dolor que visitaron los centros de AP, más de la mitad eran mujeres y la edad media era de 56 años, concordando con los datos del estudio paneuropeo de dolor crónico realizado en 20052. Respecto al cuestionario DN4, para un valor de corte mayor o igual a 4, la sensibilidad y especificidad son del 79,8 y 78% respectivamente y la validación está en concordancia con el diagnóstico de referencia (kappa=0,56). La prevalencia de DN según el mismo cuestionario (DN4 ≥ 4) en los centros de AP fue del 45,7%, siendo superior al 30,7% (IC 95% 29,5, 31,7) observado en otro estudio previo realizado por Pérez et al.16 en AP. Sin embargo, en dicho estudio, el dolor se clasificaba como DN de acuerdo a un diagnóstico clínico, mientras que en este estudio la prevalencia se ha estimado según el cuestionario DN4; un cuestionario que incluye casos «posibles» de componente neuropático y que por tanto puede sobreestimar la prevalencia de DN.
La edad media de los pacientes con DN confirmado fue de 59 años y el 60% eran mujeres, de forma similar a estudios previos españoles y europeos que han demostrado que las mujeres y los pacientes de edad media son los que más frecuentemente sufren de este tipo de dolor8,14,23. Los síntomas más frecuentes en estos pacientes con DN4 ≥ 4 eran quemazón, hormigueo y pinchazos, coincidiendo con el estudio de Pérez et al.16. En más de la mitad de los pacientes la etiología era la radiculopatía, que también fue la etiología más frecuente (44%) en un estudio de DN realizado en unidades de dolor nacionales14. En dicho estudio, como en el nuestro, a las radiculopatías les seguían por orden de frecuencia las neuralgias (21%), neuropatías (11%) y síndromes de atrapamiento periféricos (7%).
Los pacientes no parecen estar adecuadamente tratados, ya que incluso en los casos con más de 2 fármacos analgésicos, el dolor no estaba siendo controlado (intensidad e interferencia sobre las actividades de 6,2). Los fármacos utilizados más frecuentemente fueron AINE y analgésicos no opioides (53 y 51%, respectivamente), que no se recomiendan para el DN, mientras que anticonvulsivantes y antidepresivos, recomendados como primera línea en las guías clínicas de DN10,11,24, se administraban en un 49 y 11% de los pacientes, respectivamente, y los opioides, recomendados como segunda línea24, en un 25%.
La intensidad de dolor de 6,2 fue similar a la observada6,7 mediante una escala visual analógica (EVA) en el estudio de Pérez et al.16, y la interferencia del dolor sobre las actividades diarias fue igualmente de 6,2, ya que el impacto del DN sobre las actividades es proporcional a su intensidad7, estando el sueño especialmente afectado por la intensidad del dolor8. La presencia de este dolor moderado, con su correspondiente interferencia sobre las actividades diarias, en pacientes tratados con más de 2 fármacos sugiere que los pacientes eran resistentes. Estos pacientes no estaban satisfechos con el tratamiento, como indica la opinión general del SATMED-Q de 47, en una escala de 0 a 100 (1,4 puntos por debajo de la población general); lo que concuerda, como hemos mencionado, con que el manejo no era adecuado. En efecto, no todos los pacientes recibían uno de los tratamientos recomendados para el dolor neuropático. Apenas la mitad (49%) era tratado con anticonvulsivantes, la mayoría con pregabalina, que es uno de los fármacos de elección para el DN según las directrices de varias guías clínicas de DN y asociaciones25–27, además de un tratamiento con demostrada eficacia y seguridad en pacientes resistentes28, y solo un 11% con antidepresivos, sobre todo amitriptilina y duloxetina.
Aunque la utilización del cuestionario DN4 resultase en una prevalencia mayor de DN de la esperada, que parece estar sobreestimada, la caracterización de los pacientes se hizo sobre 3.836 pacientes que presentaban un diagnóstico clínico y por tanto representan a la población con dolor neuropático. Así pues, el estudio describe a los pacientes con DN que son atendidos en las consultas de atención primaria y el dolor que experimentan.
En resumen, la prevalencia de DN es elevada en los centros de atención primaria españoles (del 45,7% según el cuestionario DN4) y su manejo no es adecuado, ya que más de la mitad de los pacientes están en tratamiento con AINE y analgésicos no opioides, que no están recomendados para este tipo de dolor, presentando los pacientes un dolor moderado con interferencia sobre sus actividades, aun siendo tratados con más de 2 fármacos.
Responsabilidades ÉticasProtección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesEste estudio ha sido financiado por Pfizer España y Maria Pérez y Vanessa López son empleados de Pfizer.