Mujer de 55 años de edad, gallega, con antecedentes personales de enfermedad de Wilson, linfocitosis crónica de células de Killer CD3− y colecistectomía, que consultó por la presencia de lesiones asintomáticas en ambas rodillas, de 4 meses de evolución, que no había tratado.
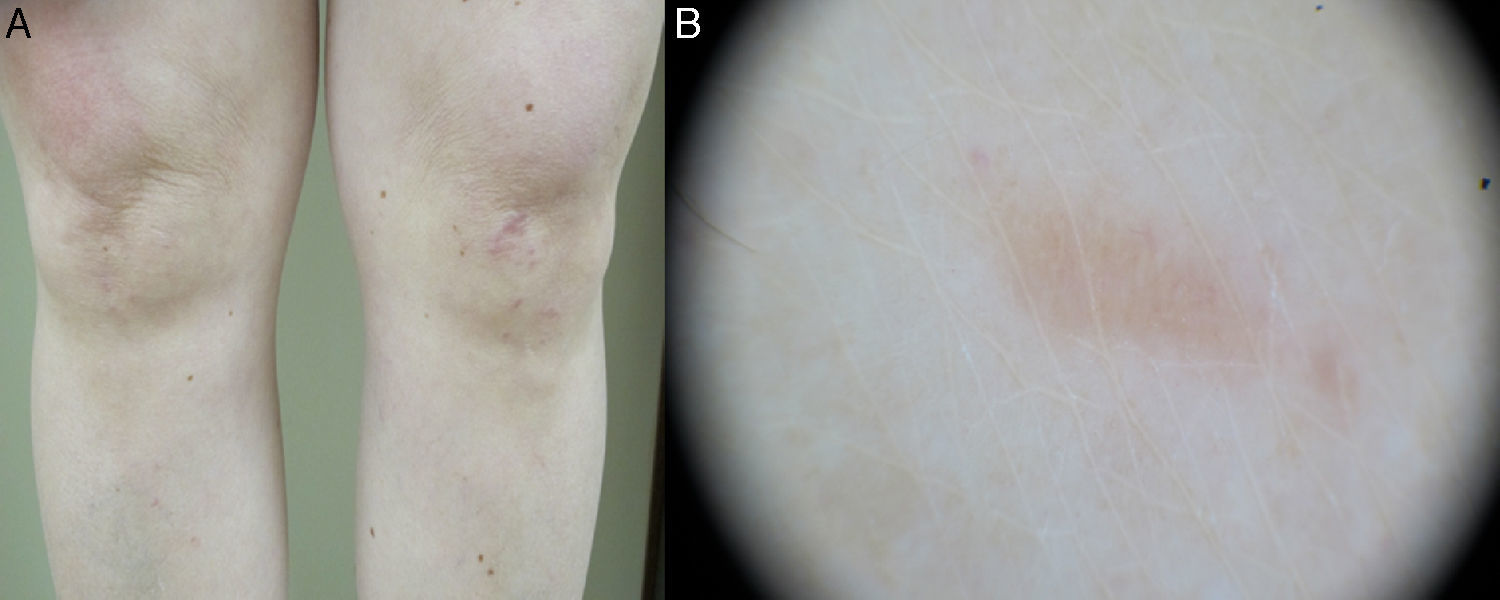
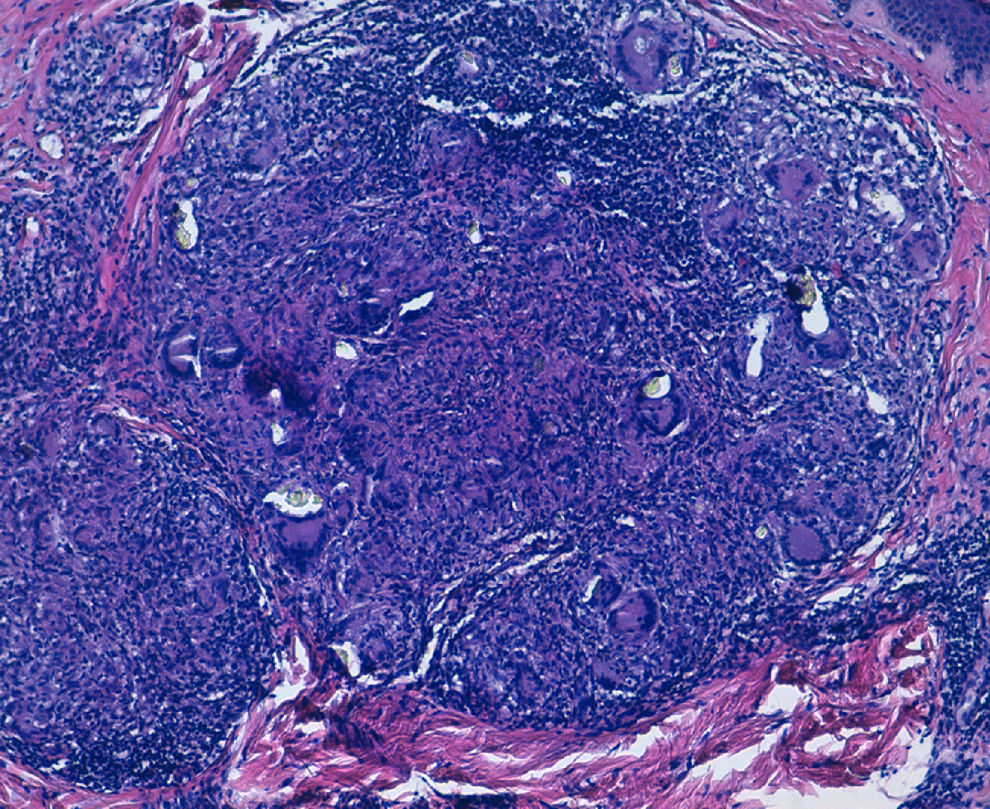
A la exploración física observamos, en ambas rodillas, múltiples pápulas eritematosas de 2-5mm de tamaño, algunas de morfología lineal (fig. 1A). A la dermatoscopia presentaba una coloración homogénea amarillenta (fig. 1B). Realizamos una biopsia en sacabocados de 4mm de una de las lesiones de la rodilla izquierda, cuyo estudio anatomopatológico evidenció a nivel de tejido dérmico superficial una inflamación granulomatosa no necrosante con granulomas, constituidos por histiocitos epitelioides y células gigantes multinucleadas, que fagocitaban material cristalino birrefringente (inflamación granulomatosa de tipo cuerpo extraño) (fig. 2). Con el diagnóstico de sarcoidosis papulosa de rodillas, solicitamos una analítica completa con los niveles séricos de la enzima convertidora de la angiotensina (ECA) y el calcio en orina de 24h, la prueba de tuberculina y una radiografía de tórax.
Los resultados de pruebas complementarias como el test de Mantoux y QuantiFERON® resultaron negativos, radiografía de tórax sin alteraciones, analítica y calcio en orina de 24h con valores normales excepto elevación de la ECA.
Se indica revisión en un mes, con parcial remisión de las lesiones sin tratamiento.
Sarcoidosis sistémica y cutáneaLa sarcoidosis es una enfermedad sistémica granulomatosa de carácter autoinmune y de etiología desconocida. Se sugiere como la hipótesis más aceptada, que se desencadena por una respuesta inflamatoria exagerada, como respuesta a factores ambientales, probablemente infecciosos en individuos genéticamente predispuestos (HLA-DRB1, HLA-DQB1, HLA-B8)1,2.
La característica histopatológica esencial es la aparición de granulomas no necrosantes, con acúmulo de linfocitos T y fagocitos mononucleares con niveles séricos elevados de ECA1.
La incidencia es mayor en el Norte de Europa, siendo el sexo femenino y la raza negra las más afectadas. Aunque puede presentarse a cualquier edad, tiene un pico de incidencia entre los 20-40 años. Su curso es variable, desde asintomática (37%), hasta crónica (5%), con una mortalidad del 1-6% de los casos. En general, tiene un buen pronóstico, con una tasa de curación espontánea del 60%. Los factores de riesgo de progresión son raza negra, edad mayor de 40 años, la forma clínica lupus pernio, afectación cutánea extensa, afectación de mucosa nasal, uveítis crónica, hipercalcemia crónica, lesiones óseas, niveles séricos de elevados de ECA, alteraciones en el lavado bronquioalveolar (CD4/CD8>3,5 y linfocitos>28%), neurosarcoidosis y afectación cardiaca3.
Las manifestaciones clínicas más frecuentes son la afectación pulmonar (90%), la cutánea (35%), la hepatoesplénica y la ocular4. Los criterios diagnósticos son4:
- 1.
Síndrome clínico y/o radiológico y/o gammagráfico sugestivo de sarcoidosis.
- 2.
Confirmación histológica: granulomas epitelioides no caseosos en uno o más órganos o tejidos.
- 3.
Test Kveim positivo: En desuso. Procedimiento diagnóstico en casos donde no se puede demostrar histológicamente la presencia de granulomas. Consiste en la inoculación intradérmica de una suspensión obtenida de tejido esplénico de pacientes diagnosticados de sarcoidosis y, posteriormente, se biopsia a las 4-6 semanas donde se aprecian granulomas sarcoides bien desarrollados5.
- 4.
Exclusión clínica o microbiológica de otras enfermedades granulomatosas.
Las lesiones cutáneas son más frecuentes en mujeres y en la raza negra. Estas pueden aparecer a lo largo de la evolución de la enfermedad sistémica, aunque en un 30% de los casos es la manifestación inicial. Presenta una gran variabilidad clínica (gran imitadora). La biopsia y su estudio anatomopatológico nos permitirán realizar un diagnóstico precoz3.
Las lesiones cutáneas se clasifican en6:
EspecíficasSuelen aparecer al inicio de la enfermedad. Su aparición no tiene valor pronóstico en la evolución o no hacia enfermedad sistémica.
Las lesiones maculopapulosas son la variedad más frecuente de lesión cutánea específica, y se suelen relacionar con formas agudas de la enfermedad. Son de coloración eritematomarronáceas, y en la dermatoscopia presentan color en jalea de manzana, característico de las lesiones granulomatosas. Suelen localizarse en cara, generalmente a nivel periorbitario, pliegues nasolabiales y cuero cabelludo.
Las pápulas pueden evolucionar hacia lesiones anulares o placas. Estas pueden aparecer en extremidades, tronco y espalda.
Los pacientes con lesiones en placa suelen cursar con sarcoidosis de curso crónico (actividad superior a 2 años).
Otras lesiones específicasEl lupus pernio, caracterizado por la presencia de nódulos y placas rojo-violáceas, de consistencia dura, dolorosas, simétricas, localizadas en región facial. Es la lesión cutánea más característica, se asocia con sarcoidosis evolucionada, y es uno de los marcadores de enfermedad pulmonar fibrótica crónica.
La sarcoidosis de las cicatrices es la infiltración granulomatosa de cicatrices antiguas.
La sarcoidosis subcutánea se caracteriza por la presencia en extremidades de nódulos subcutáneos, móviles, no dolorosos, coloración normal y sin afectación en epidermis.
InespecíficasSuelen asociarse con sarcoidosis sistémica. La más frecuente es el eritema nudoso. Generalmente es la manifestación inicial, y suele asociarse a evolución de enfermedad benigna y autolimitada.
En un estudio de Mañá et al., sobre factores clínicos que predicen la persistencia de la actividad de la enfermedad7: Se demostró que la ausencia de eritema nudoso es un factor de riesgo para la persistencia de la actividad de la enfermedad.
Otras lesiones inespecíficas, aunque menos frecuentes son prurigo, calcificaciones y eritema multiforme.
DiscusiónLa sarcoidosis papulosa de rodillas se caracteriza por la presencia de lesiones papulosas en ambas rodillas, en ocasiones con disposición lineal y aspecto liquenoide. Es una variante clínica, que normalmente se asocia al eritema nudoso. Puede ser vista como una entidad clínica de transición entre la sarcoidosis papular y la sarcoidosis de las cicatrices8.
En la mayoría de los casos se demuestra la presencia de cuerpos extraños en las lesiones localizadas en rodillas, generalmente por traumatismos menores que pueden introducir partículas exógenas en la dermis. En el caso de nuestra paciente, no se encontró la existencia de material exógeno8.
La reacción a cuerpo extraño se caracteriza por granulomas cuyo contenido está formado por material exógeno o endógeno, alrededor de él se localizan histiocitos, células multinucleadas y otras células inflamatorias. Clínicamente, se observan pápulas eritematosas o purpúricas, nódulos o placas, que generalmente evolucionan hacia fibrosis9.
Se debe establecer el diagnóstico diferencial con sarcoidosis de las cicatrices. Entidad clínica poco frecuente, caracterizada por la infiltración granulomatosa de cicatrices antiguas de diversas etiologías, secundarias a traumatismos, vacunas, tatuajes, cirugías, herpes zoster, etc.
Afecta a mujeres de mediana edad, con un periodo entre traumatismo o punción, y transformación sarcoidea amplio de 17-20 años.
Clínicamente las cicatrices son eritematosas o purpúricas e induradas al tacto. El diagnóstico es mediante biopsia e histológicamente se caracteriza por la presencia de granulomas. La localización típica es en las rodillas4,10.
Se debe descartar sarcoidosis en toda cicatriz antigua que sufra cambios, puede ser el primer signo de sarcoidosis sistémica. La infiltración de las cicatrices es directamente proporcional a la actividad de la enfermedad sistémica.
En los últimos años se ha descrito la presencia de material exógeno en una alta proporción de pacientes con lesiones específicas de sarcoidosis4,10.
La principal indicación para el tratamiento es la afectación sistémica y las lesiones cutáneas desfigurantes o sintomáticas.
El tratamiento tradicional de la sarcoidosis cutánea son los esteroides tópicos, intralesionales o sistémicos.
Otros tratamientos empleados: Antimaláricos (mejor perfil de seguridad que los esteroides, debe realizarse seguimiento oftalmológico por riesgo de toxicidad retiniana, principalmente tras usar cloroquina), metotrexato, tetraciclinas o anti-TNF.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.