INTRODUCCIÓN
Paciente de 46 años de edad, con antecedentes personales de episodios de lumbalgia aguda, que acude a consulta de Atención Primaria por dolor de seis días de evolución localizado en la región glútea izquierda e irradiado al miembro inferior ipsilateral por la cara posteroexterna, llegando a los dedos del pie. El dolor persiste todo el día y lo describe como profundo, punzante, sordo, quemante, pulsátil, eléctrico y lancinante. A veces, asocia parestesias.
Refiere mejoría clínica con la sedestación y al inclinar el tronco hacia delante; asimismo, presenta empeoramiento con la deambulación, la bipedestación y la extensión del miembro afecto.
En la exploración se observan arcos de extensión y lateralización lumbar dolorosos, Lasségue y Bragard positivos a 45° en miembro inferior izquierdo, hipoestesia en dermatoma L5 y S1 izquierdo, hiporreflexia rotuliana y aquílea izquierda, presenta dificultad para caminar de puntillas y sobre los talones, EVA: 10/10.
Ante el cuadro descrito, nos planteamos diversas patologías como causa de la lumbociatalgia: lesiones que comprimen el nervio ciático (infecciones, tumores), quiste de grasa en el sacro, síndrome piramidal, hernia discal, síndromes facetarios, sacroileítis. Se pauta un tratamiento con diclofenaco, paracetamol, omeprazol, calor local en la zona y reposo relativo.
El paciente acude posteriormente a consulta, casi a diario, por presentar un dolor intenso. Refiere que persiste todo el día e incluso le impide conciliar el sueño; por ello, se solicita una radiografía lumbo-sacra, no observándose lesión alguna. Se le añade tramadol al tratamiento inicial y, a pesar de ello, consulta de nuevo por ausencia de mejoría, por lo que se remite a la paciente a la unidad del dolor para su valoración.
OBSERVACIÓN CLÍNICA
El paciente es evaluado en la unidad del dolor y tras la anamnesis y la exploración clínica es diagnosticado de dolor agudo mixto (neuropático/nociceptivo) compatible con síndrome piramidal.
Inicia un tratamiento con diversos analgésicos, miorrelajantes, antiepilépticos y co-analgésicos: tramadol, clonazepam, pregabalina, capsaicina tópica y TENS.
A pesar del tratamiento descrito, persiste la sintomatología, por lo que se suspende tramadol y se inicia el tratamiento con fentanilo.
No observándose mejoría tras un mes, se le realiza una radiografía con contraste de la articulación sacroilíaca izquierda, apreciándose captación a nivel del músculo piramidal (fig. 1).
Figura 1. Radiografía con contraste de articulación sacroilíaca.
Se propone la realización de bloqueo del músculo piramidal con bupicavaína y triamcinolona depot que alivia parcialmente la sintomatología.
DISCUSIÓN
El síndrome del piramidal se produce debido la compresión o pinzamiento del nervio isquiático por hipertrofia o contractura del músculo piriforme, constituyendo un conjunto de signos y síntomas que se caracterizan por alteraciones sensitivas, motoras y tróficas en el área de inervación del nervio isquiático1.
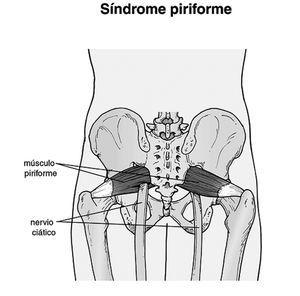
Desde el punto de vista anatómico, el músculo "piramidal" o "piriforme" de la pelvis es un conjunto de fibras musculares que se extiende desde el hueso sacro, por debajo del glúteo mayor, hasta insertarse en el trocánter mayor de la cabeza del fémur (fig. 2)2.
Figura 2. Síndrome piriforme. El nervio ciático pasa por o cerca del músculo piriforme.
Es una zona muy requerida en el gesto de la zancada amplia y también en los impactos que por irregularidades del terreno o por fuerte ritmo de entrenamiento sufre el corredor de fondo. Todas las tensiones del final de la columna se transmiten hacia las piernas a través de la pelvis y la cadera y es aquí donde precisamente reina el músculo protagonista de nuestro artículo.
En posición erecta o de pie este músculo rota la cadera hacia afuera y separa el muslo del centro del cuerpo, por lo que una excesiva tensión de la columna puede sobrecargar su base, el hueso sacro que es como "el cimiento" del caquis3.
Es esencial una exploración física meticulosa para realizar el diagnóstico; En la palpación, encontramos invariablemente una gran contractura que recorre de dentro a afuera y en oblicuo la nalga de un lado y hay un "punto gatillo" desencadenante de los síntomas ya indicados; también se puede producir dolor durante la exploración pélvica o rectal4.
Existen diversas maniobras que reproducen el dolor al comprimir el nervio ciático por la contracción del piramidal, entre ellas destacamos: la maniobra de Freiberg (rotación medial forzada del muslo extendido) pone en tensión el músculo piriforme produciendo dolor; la maniobra de Pace (abducción de la extremidad afectada) despierta el dolor en el paciente sentado. Para la maniobra de Beatty, el paciente yace en una camilla sobre el lado no afectado, se coloca la pierna afectada por detrás de la no afectada con la rodilla flexionada sobre la camilla y al elevar la pierna unos centímetros, separándola de la camilla, se produce dolor en la nalga. Para la prueba de Mirkin, el paciente debe estar en bipedestación, manteniendo las rodillas rectas e inclinándose lentamente hacia el suelo5.
Desde el punto de vista clínico, lo más característico es el dolor y la paresia en la región glútea, que se puede irradiar siguiendo el trayecto del nervio ciático por toda la cara posterior del muslo y la tibia, y por la cara anterior de la tibia. También observaremos alteración de la postura y biomecánica de la cintura pélvica, pudiendo llevar a la incapacidad para la locomoción.
El dolor suele ser crónico y empeora cuando se presiona el piriforme contra el nervio ciático (por ejemplo, mientras se está sentado en el asiento del coche o un sillín de bicicleta estrecho, o durante la carrera). A diferencia del dolor piriforme, la compresión del nervio ciático por material discal suele acompañarse de dolor lumbar, en especial durante la extensión lumbar6.
Para su diagnóstico, el médico de familia realizará una exploración manual en profundidad de la zona de las nalgas, a través del músculo glúteo mayor y, si es necesario, por dentro de la pelvis mediante la exploración rectal o vaginal (fig. 3). Para completar el estudio (no necesariamente) puede que proceda realizar una radiografía en carga para eliminar la posible causa de una dismetría de las extremidades inferiores o asimetría en la columna lumbar, o incluso con una gammagrafía ocasionalmente nos puede mostrar la zona donde tenemos activado ese dolor.
Figura 3. Algoritmo de activación ante lumbalgia. RMN: resonancia magnética nuclear; Rx: radiografía; TAC: tomografía axial computarizada; VSG: velocidad de sedimentación globular. EEF: electrofisiología; RxC.L.: radiografía de columna lumbar.
Es más fácil de diagnosticar cuando el dolor está localizado en la nalga y parte posterior de la cadera, como un mordisco o molestia fuerte, que cuando va hacia la pierna o zona lumbar.
Esta "pseudociática" del músculo piramidal es menos molesta y dolorosa que una verdadera ciática, que tendría como origen una hernia discal a nivel lumbar. El proceso de éste síndrome es totalmente reversible, a condición de que el tratamiento sea el correcto.
Como medidas de tratamiento, el paciente debe dejar de correr, montar en bicicleta o realizar cualquier actividad que produzca el dolor. Un paciente cuyo dolor empeora al estar sentado debe levantarse de inmediato. Asimismo, está indicado aplicar calor seco en la zona afecta y el uso de analgésicos y antiinflamatorios no esteroideos (AINE). Los analgésicos y los antiinflamatorios son útiles para aliviar el dolor y mejoran la capacidad funcional. Debemos pensar en ellos como agentes de alivio mientras la evolución natural permite la recuperación. Podemos usar paracetamol o ibuprofeno a intervalos regulares (no a demanda). No parecen existir diferencias significativas entre ambos7. Los tratamientos físicos (masajes, ultrasonidos, calor local y onda corta) se recomiendan habitualmente para aliviar el dolor agudo. Sin embargo, no existen pruebas de que tengan efecto alguno sobre los resultados ni utilidad clara en el manejo de la lumbalgia crónica. Tampoco tienen efectos secundarios significativos. La tracción no es efectiva en ningún tipo de dolor. El uso de corsés u otro tipo de sujeción lumbar puede ser perjudicial por la atrofia muscular secundaria y no es útil en la lumbalgia.
Los ejercicios de estiramiento, aunque se recomiendan con frecuencia, son beneficiosos en pocas ocasiones, y cualquier movimiento que eleve la rodilla contra resistencia suele empeorar los síntomas. La inyección de corticoides8 en la región donde el músculo piriforme cruza el nervio ciático suele producir mejoría, presumiblemente por reducción de la grasa que rodea el músculo, reduciendo la probabilidad de compresión del nervio. Si el resultado no es satisfactorio, puede someterse a un bloqueo más duradero mediante la toxina botulínica9.
CONCLUSIÓN
El dolor lumbar es una de las causas más frecuentes de consulta en Atención Primaria y de ausentismo laboral; generalmente, solemos pensar que es debido a esfuerzos físicos, contracturas de los músculos paravertebrales y protusiones discales.
La finalidad de este artículo es que tengamos presente la posibilidad, ante un paciente que acude por dolor lumbar y ciático, de que se trate de un síndrome piramidal, sobre todo si el paciente realiza zancadas amplias con la deambulación o un fuerte ritmo de entreno.
Es imprescindible, ante la duda, hacer una exploración completa de caderas, sacroilíacas y musculatura glútea y de ambos muslos. En una gran mayoría de las personas aquejadas de ciática no se detecta un problema discal, en muchos casos son provocados por síndrome piramidal u otro tipo de problemas ocasionados por la compresión del nervio ciático en la pelvis. Saber reconocerlo nos ayudará a tratarlo correctamente y ahorrar numerosas pruebas complementarias innecesarias.
Correspondencia: N. Correa González.
C/ Agustina de Aragón n.o 2, 1.o B.
06004 Badajoz.
Correo electrónico: nacorrea7@hotmail.com
Recibido el 16-02-2007; aceptado para su publicación el 13-09-2007.