INTRODUCCIÓN
En la consultas de Atención Primaria podemos encontrarnos de forma casual en un examen radiológico con la presencia de un nódulo pulmonar. Debemos tener una primera aproximación en cuanto a la sospecha de benignidad o malignidad del mismo, si bien el estudio será completado por el especialista.
Presentamos el caso de una paciente sin factores de riesgo en la que se halló un nódulo pulmonar. Tras una serie de pruebas se consiguió descartar la malignidad de la lesión. Con este caso recordamos los medios diagnósticos de que se dispone en la actualidad para de forma ordenada alcanzar un diagnóstico.
Los nódulos pulmonares solitarios (NPS) son imágenes radiológicas de un tamaño inferior a 3 cm bien delimitados, que en la mitad de los casos corresponden a lesiones malignas. Por ello, se ha de aplicar un protocolo de actuación de manera consensuada que identifique de manera precoz al nódulo pulmonar. Con ello se consigue realizar un tratamiento precoz en caso de malignidad y secundariamente alcanzar una tasa de supervivencia mayor.
CASO CLÍNICO
Paciente mujer de 61 años sin alergias medicamentosas y con antecedentes de rinitis estacional. Sin hábitos tóxicos y sin tratamiento actual. Es remitida al Servicio de Urgencias por presentar una reagudización bronquítica con episodio de expectoración hemoptoica leve. La paciente refería haber presentado en alguna otra ocasión algún episodio de hemoptisis leve por la que no había consultado. Se encuentra con buen estado general, eupneica, normotensa, consciente y orientada. En la auscultación pulmonar se encuentran escasos sibilantes aislados y la auscultación cardíaca es rítmica sin soplos, con una frecuencia de 85. No presenta fiebre.
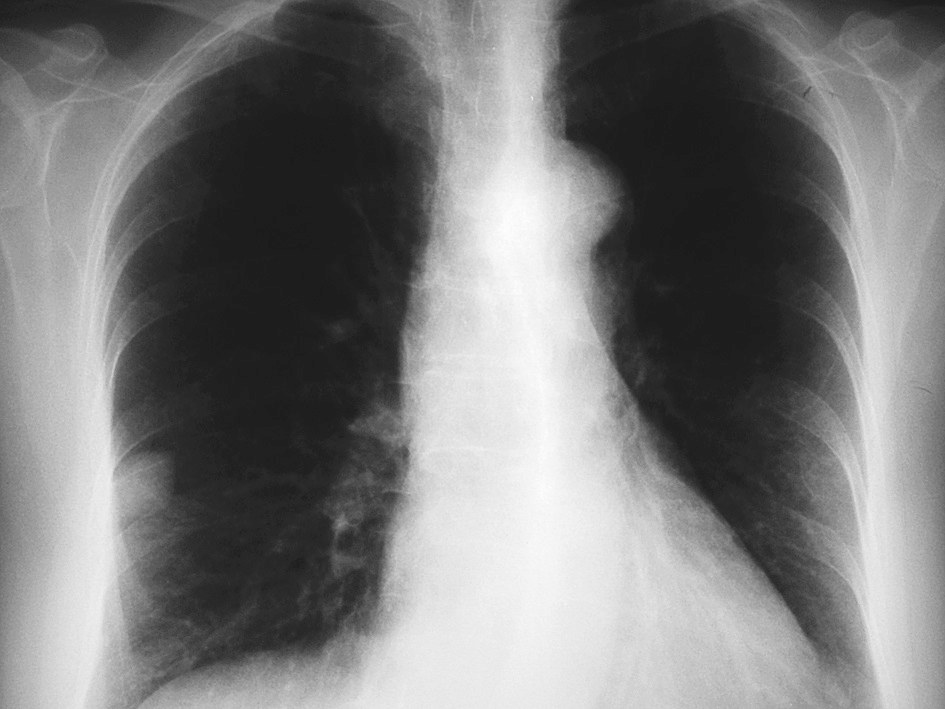
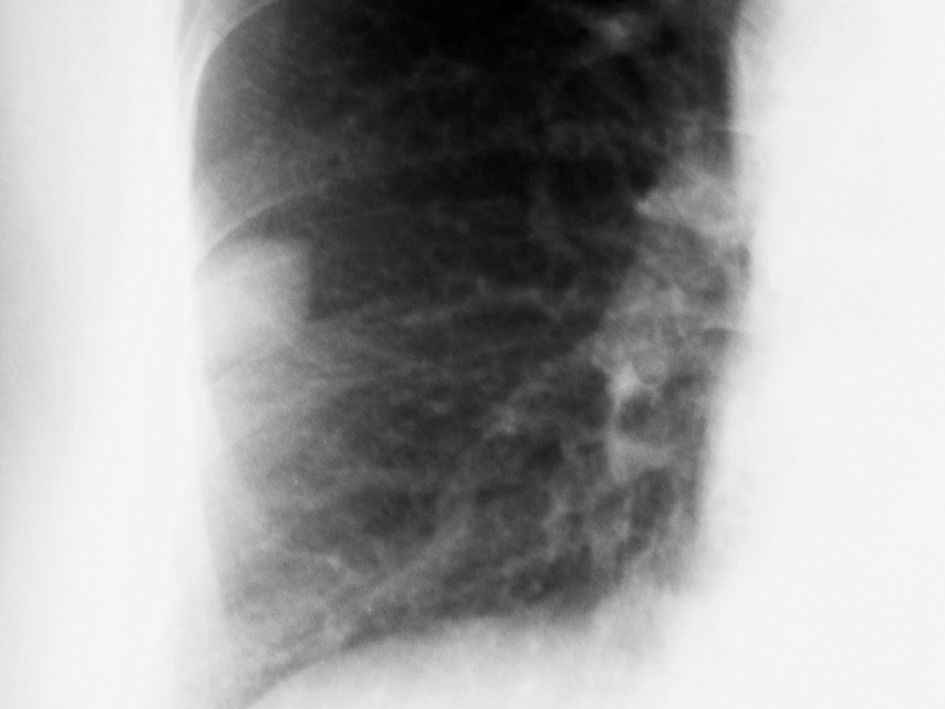
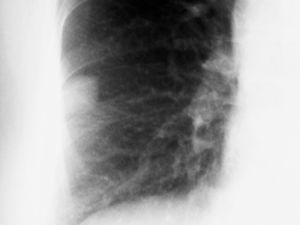
En las pruebas complementarias la analítica (bioquímica, hemograma y coagulación) es normal. Electrocardiograma muestra ritmo sinusal. En la radiografía de tórax (figs. 1 y 2) se aprecia una imagen nodular de 2-2,5 cm localizada en el lóbulo medio derecho (LMD). Con el diagnóstico de bronquitis se cita en la consulta de neumología a la paciente para estudiar la imagen nodular pulmonar de forma preferente, instaurándose un tratamiento broncodilatador y antibiótico.
Figura 1. Radiografía de tórax.
Figura 2. Detalle de radiografía de tórax.
Desde la consulta de neumología se realizan una serie de pruebas complementarias cuyos resultados se exponen a continuación. La espirometría no mostró ninguna alteración y el cultivo de esputo presentaba flora habitual. La tomografía axial computarizada (TAC) mostraba un nódulo ovalado, periférico en el segmento lateral del LMD, denso, de 20 x 15 x 21 mm. No presenta adenopatías mediastínicas. El hígado, suprarrenal, páncreas y bazo no mostraban alteraciones.
Como siguiente paso, se realizó una fibrobroncoscopia, en la que se observó que las cuerdas y la tráquea presentaban una morfología normal. El árbol bronquial derecho e izquierdo mostraba signos de broncopatía crónica sin ninguna otra alteración. Se recogió una muestra para citología por aspirado bronquial que también dio un resultado normal.
Se envió a la paciente a nuestro hospital de referencia para la realización de una punción-aspiración por aguja fina (PAAF) eco dirigida, obteniendo un material hemático sin otros elementos formes. Ante el resultado negativo de la PAAF se realizó una tomografía por emisión de positrones (PET) con 2-flúor-18-fluoro-2-deoxi-D-glucosa (FDG). Con la PET no se apreciaba el nódulo que aparecía en la radiografía de tórax. La lesión no captaba FDG, por lo que metabólicamente se comportaba como una lesión benigna. La glucosa sigue un patrón de biodistribución y eliminación normal. Por ello, ante la ausencia de factores de riesgo en la paciente y dado que las pruebas realizadas mostraban un patrón benigno se etiquetó definitivamente el nódulo pulmonar como benigno, no realizándose técnicas de diagnóstico invasivas.
DISCUSIÓN
Presentamos el caso de una paciente en la que se encuentra como hallazgo casual una imagen nodular solitaria en el pulmón al realizarle una radiografía de tórax.
Definimos con el término de NPS a una imagen radiológica única de mayor densidad, de forma más o menos redondeada, de bordes bien delimitados y rodeada de tejido pulmonar normal. Su tamaño debe ser inferior a 3 cm, puesto que por encima de este tamaño tienen una alta posibilidad de ser lesiones malignas. Aproximadamente el 50% de los NPS corresponden a lesiones malignas, de ellas un 70-80% son carcinomas broncogénicos. En cuanto al 50% de los nódulos benignos, la mayoría corresponden a procesos inflamatorios1,2.
En el abordaje primario del NPS hemos de realizar una buena anamnesis, edad, historia previa del paciente en cuanto a exposición a tóxicos, (fundamentalmente tabaco, número de cigarrillos y años de consumo), antecedentes patológicos (tuberculosis, enfermedades micóticas) antecedentes de neoplasias previas (melanoma, adenocarcinoma de colon) y una exhaustiva exploración, todo ello, junto con una radiografia de tórax, nos puede dar una sospecha inicial del nódulo en cuanto a su benignidad.
Clásicamente se consideran como criterios de benignidad: la edad del paciente (la probabilidad de malignidad en menores de 35 años es muy baja), antecedentes de factores de riesgo como el tabaco o historia de malignidad previa, la ausencia de crecimiento de la lesión durante al menos dos años de seguimiento y la presencia de un patrón radiológico de benignidad (contorno con bordes nítidos, presencia de calcificaciones homogéneas o "en palomitas de maíz")3.
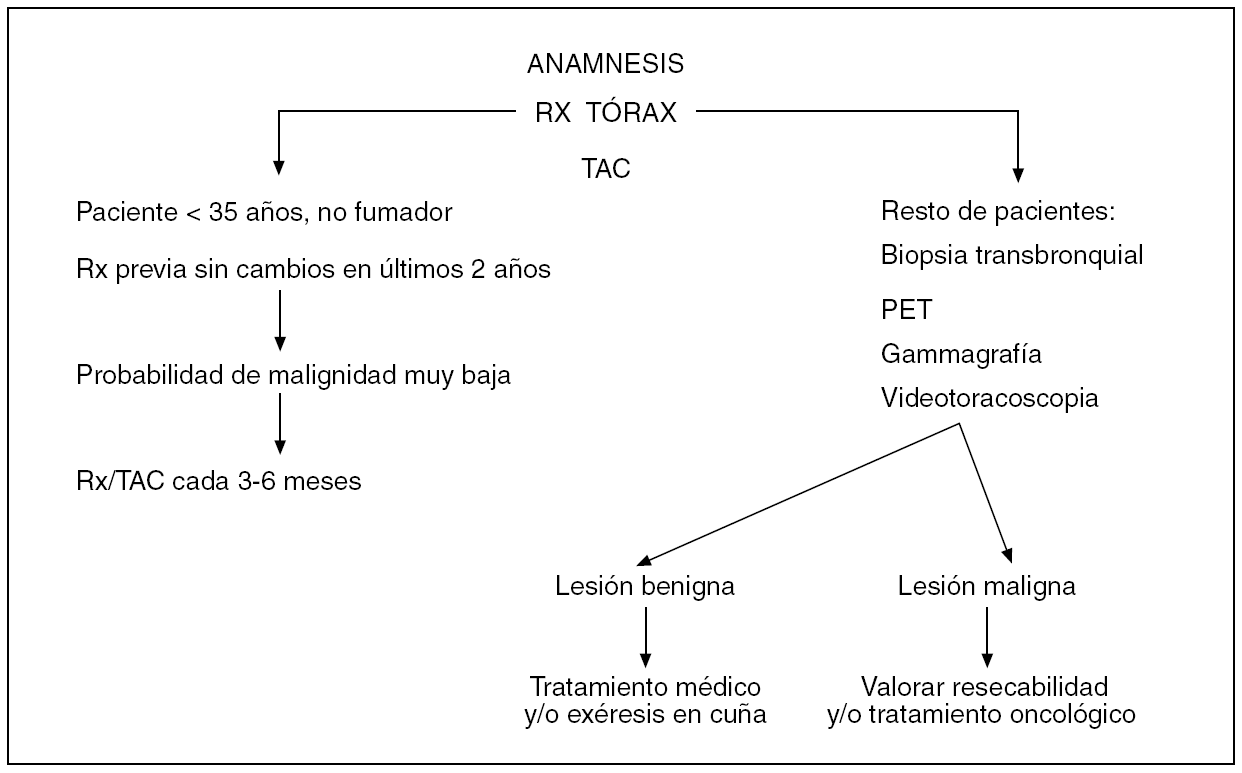
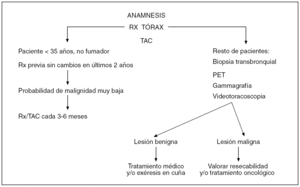
La realización de la TAC y especialmente la TAC de alta resolución nos informa con más detalle de las características del nódulo (márgenes, tamaño, cavitación, calcificaciones y existencia de grasa, que es típico de los hamartomas). En la figura 3 presentamos un posible algoritmo de actuación en la evaluación del NPS.
Figura 3. Algoritmo del nódulo pulmonar. PET: tomografía por emisión de positrones; Rx: radiografía; TAC: tomografía axial computarizada.
La PET con FDG ha demostrado ser una prueba con una especificidad y sensibilidad alta para identificar lesiones tumorales. Es una técnica no invasiva que no presenta complicaciones, pero con un alto coste4,5. La fibrobroncoscopia tiene un rendimiento diagnóstico bajo, especialmente en nódulos inferiores a 2 cm.
En cuanto a la PAAF su rentabilidad en el diagnóstico de malignidad difiere según el nódulo sea periférico o central y dependiendo de su tamaño (mayor rentabilidad para los nódulos periféricos de más de 2 cm). Además, la no existencia de células malignas en la punción no asegura su benignidad. Por todo ello, se cuestiona el papel de la PAAF en el diagnóstico del NPS6.
La cirugía por videotoracoscopia (CVT) y cirugía por toracotomía son las técnicas definitivas invasivas para determinar las características anatomopatológicas del nódulo. La CVT permite obtener un diagnóstico histológico sin tener que realizar una toracotomía, y además aplicar un tratamiento mediante exéresis de la lesión. Tiene también una menor morbi-mortalidad frente a la toracotomía7. Por otra parte, la toracotomía permite ampliar los márgenes de resección junto con una linfadenectomía si se dispone del resultado de la biopsia intraoperatoria.
Correspondencia: C.E. Colás Orós.
Hospital Comarcal de Alcañiz.
C/ Domingo Andrés 2- 2.o D.
44600 Alcañiz. Teruel.
Recibido el 14-02-2007; aceptado para su publicación el 13-09-2007.