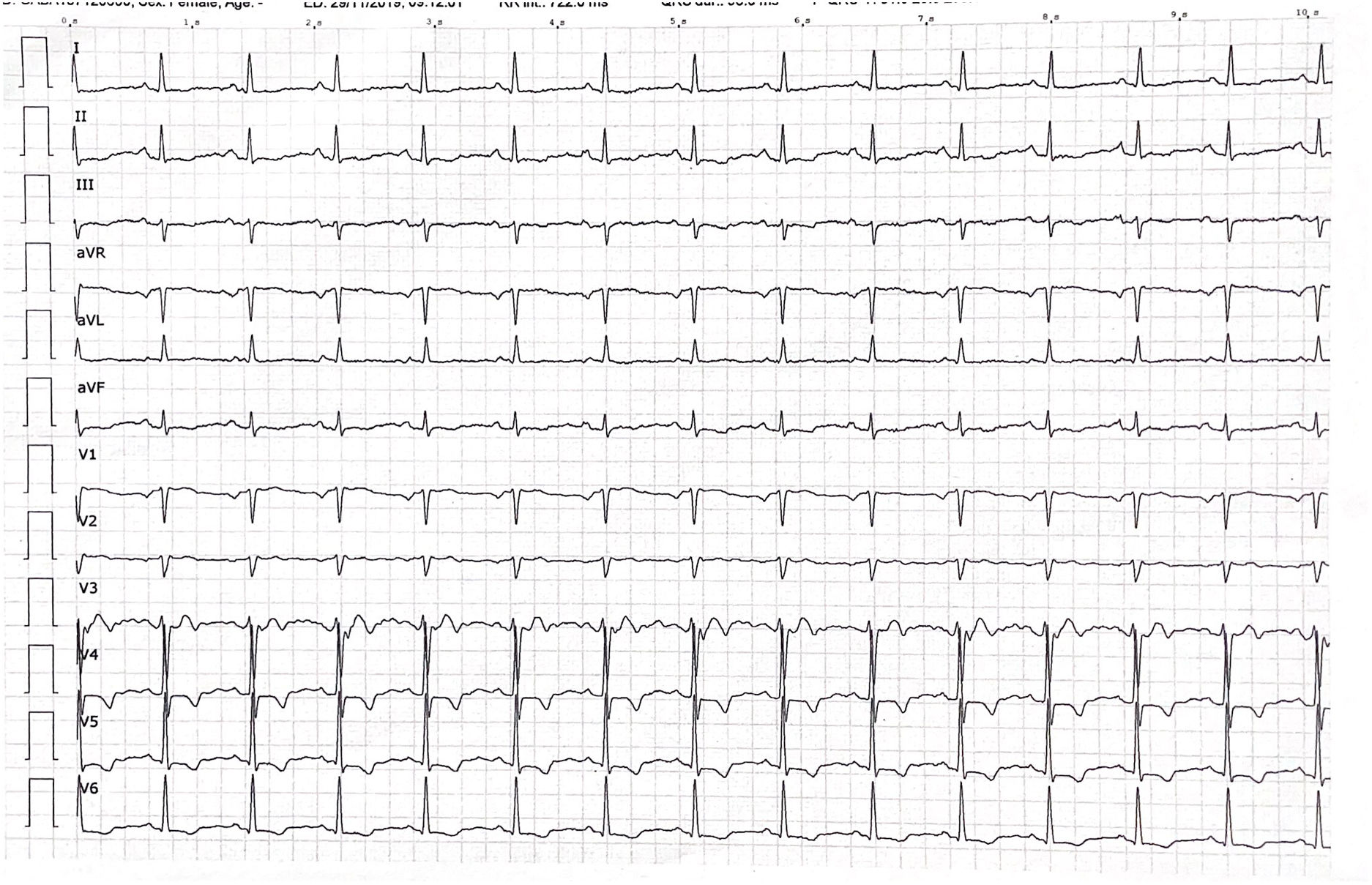
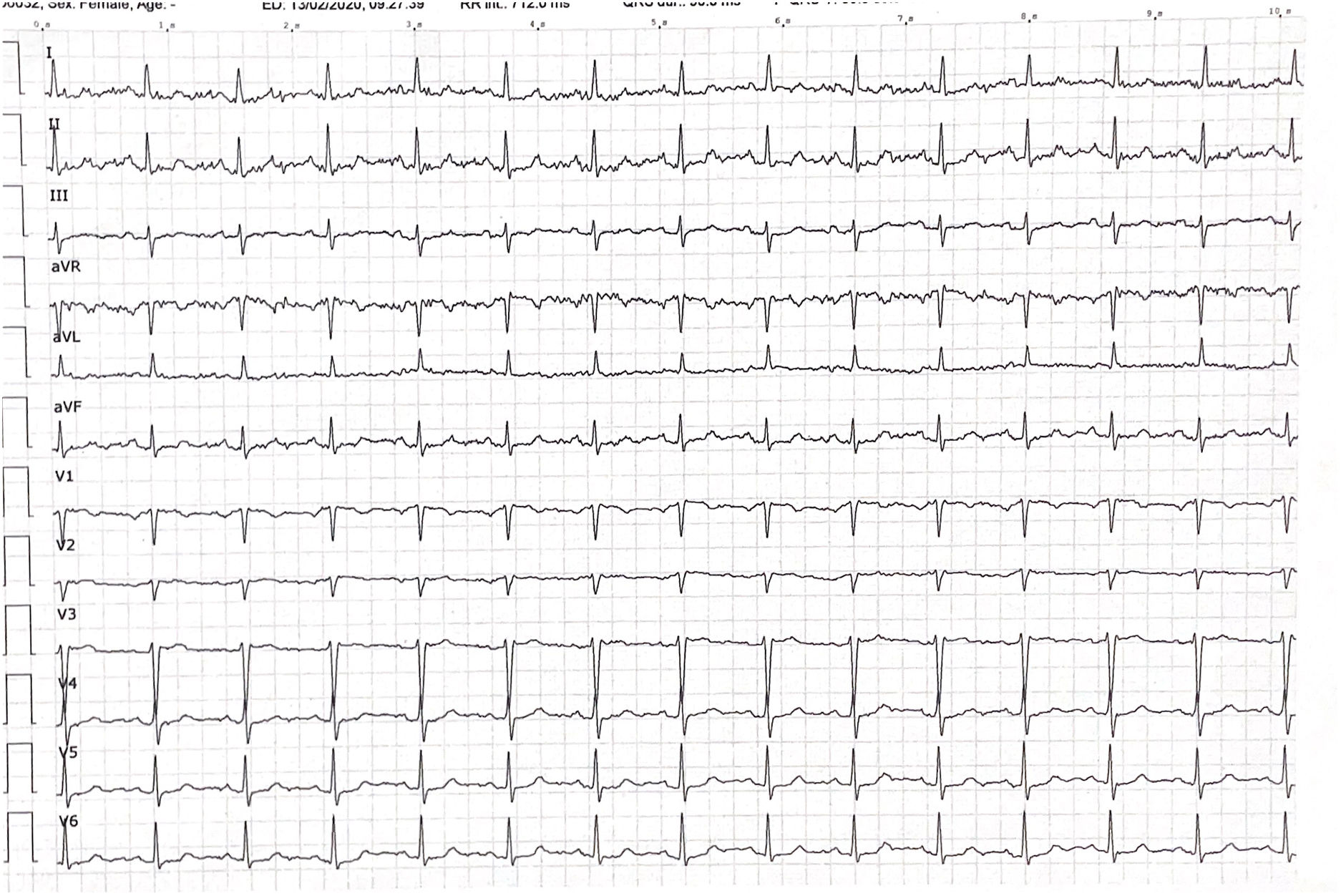
Presentamos el caso de una mujer de 62 años, sin hábitos tóxicos, sin historia previa de cardiopatía isquémica, con antecedentes de hipercolesterolemia y asma bronquial. Acudió a nuestra consulta de urgencias por presentar dolor torácico atípico (no opresivo, sin irradiación ni vegetatismo) en el contexto de clínica respiratoria con tos y expectoración. No había tenido fiebre y negaba disnea. A la exploración física la paciente estaba hemodinámicamente estable, destacando la presencia de espiración alargada sin taquipnea y con saturación del 96% basal. El dolor torácico se reproducía a la palpación de la musculatura costal. Se realizó electrocardiograma (ECG) donde observamos una elevación del punto J en precordiales de V3-V5 con T negativas, no había ECG previo para comparar trazado. Decidimos derivar al servicio de urgencias del hospital de referencia. En el hospital, se administró analgesia convencional (paracetamol), cediendo completamente el dolor; sin embargo, en la analítica presentó elevación de troponinas y en ecocardiografía a pie de cama se observó la presencia de aquinesia apical. Se realizó traslado a un centro de mayor complejidad para realizar coronariografía, la cual descartó lesiones coronarias. La ventriculografía izquierda mostró el ventrículo izquierdo no dilatado con discinesia apical compatible con síndrome de Takotsubo. Como antecedente de interés en el interrogatorio dirigido, la paciente refirió defunción de su hermano 6 meses previos al episodio. Al alta hospitalaria el ECG mostraba ligera elevación del ST en V3 y ondas T negativas en cara anterolateral y en el ecocardiograma se evidenciaba ventrículo izquierdo no dilatado con aquinesia apical, FEVI en el límite de la normalidad sin valvulopatías asociadas. Dos meses después del ingreso se mantenía asintomática y el ECG aún mostraba alteraciones en la repolarización (fig. 1). Seis meses después, en el control cardiológico se observó normalidad tanto del ECG (fig. 2) como del ecocardiograma.
El síndrome de Takotsubo, descrito por primera vez en 19901, es una miocardiopatía aguda con síntomas y signos parecidos al de un síndrome coronario agudo en ausencia de enfermedad coronaria que la justifique y con alteraciones reversibles en la función ventricular. Una característica de este síndrome es la forma que adquiere el corazón por la aquinesia apical en el ventrículo izquierdo y que puede observarse en la ventriculografía. Esta morfología se asemeja a la forma de un recipiente que era utilizado por pescadores japoneses para capturar pulpos, de allí el nombre de Takotsubo2.
Epidemiológicamente es más frecuente en mujeres posmenopáusicas, de hecho, hay estudios que han observado quintuplicarse el riesgo de esta patología en mujeres mayores de 55 años en comparación con mujeres de menos edad3. La sintomatología es similar a la de un infarto agudo de miocardio (IAM) con dolor torácico acompañado de alteraciones del ECG y elevación de troponinas, llegando a describirse una prevalencia del Takotsubo de un 5-6% en mujeres con sospecha de IAM4. Durante la fase aguda pueden ocurrir muchas complicaciones, tales como el fallo cardiaco y el edema pulmonar, siendo raras en la fase tardía porque el síndrome es reversible2.
En relación con la fisiopatología, aún hay muchos aspectos de los cuales no se tiene una comprensión absoluta, sin embargo, una de las hipótesis para explicar este síndrome se basa en el rol de las catecolaminas producidas por un estrés inesperado (p. ej., enfermedad o muerte de un familiar cercano) o por una enfermedad física mayor o un trauma2,5,6. De esta forma, las catecolaminas cumplen un papel fundamental en la interacción entre los centros cognitivos cerebrales y el eje hipotálamo hipofisario adrenal en la respuesta al estrés sin dejar a un lado las diferentes vías a nivel celular5. En este sentido, se ha descrito un mayor aumento de los niveles de catecolaminas plasmáticas en sujetos con Takotsubo en comparación con aquellos que sufrieron un IAM7. Asimismo, se ha observado la presencia de este síndrome en sujetos con niveles elevados de catecolaminas, tales como en el feocromocitoma, en la administración iatrogénica de catecolaminas y en sujetos con hemorragia subaracnoidea7–9. Y aunque la estimulación simpática parece ser la causa del exceso de catecolaminas, aún no se sabe con certeza el mecanismo por el cual ocurre el aturdimiento miocárdico. Otras hipótesis incluyen la posibilidad de que la obstrucción del tracto de salida del ventrículo izquierdo favorezca el incremento de la presión ventricular y el estrés de la pared, lo cual podría predisponer al aturdimiento miocárdico10. Por otro lado, la fisiopatología en mujeres posmenopáusicas tampoco está del todo clara. Una de las hipótesis señala que la disminución de estrógenos favorecería el incremento de la actividad simpática, así como la disfunción endotelial4. Con lo cual, la alteración del sistema nervioso autónomo en la menopausia podría estar relacionada con la susceptibilidad de determinadas mujeres a desarrollar este síndrome teniendo como desencadenante la exposición al estrés emocional y físico2,4–6. En relación con el tratamiento, debido a que inicialmente es indistinguible del síndrome coronario agudo, el tratamiento inicial debería ser el de la isquemia coronaria en función de la situación clínica del paciente, y una vez realizado el diagnóstico, el tratamiento será de soporte2.
El síndrome de Takotsubo es una entidad clínica compleja, aunque poco frecuente, incluye muchos aspectos los cuales aún no se han comprendido por completo y sin embargo no por esto ausentes en nuestras consultas de atención primaria. Hemos sido testigos de la evolución de este síndrome en una paciente de nuestra consulta. A la fecha en la que hemos enviado esta carta, la paciente a quien hace referencia este caso clínico se mantiene asintomática y sin recurrencias. Fue dada de alta del servicio de Cardiología del hospital de referencia y sigue controles en nuestra consulta.
Hemos contado con el consentimiento del paciente y hemos seguido los protocolos de nuestro centro de trabajo sobre el tratamiento de la información de los pacientes.