Buscar síntomas residuales en pacientes mayores de 65 años diagnosticados de depresión. Averiguar si existen más síntomas residuales en relación a la comorbilidad física y la hiperfrecuentación.
Material y métodoEstudio observacional, transversal, aleatorizado y multicéntrico.
La muestra se obtuvo de 3 cupos de Atención Primaria de 3C.S. urbanos (población aproximada 5.200 habitantes). Se seleccionó a pacientes mayores de 65 años con diagnóstico de depresión, que hubieran recibido más de 3 meses de tratamiento.
Se administraron cuestionarios mediante entrevista personal que incluyen variables universales, tiempo de evolución y de tratamiento, recurrencias, comorbilidad, síntomas residuales, Escala de Yesavage, EQ-5D y EVA.
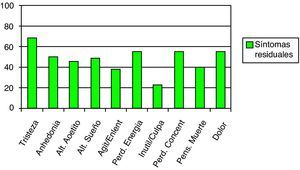
Resultadosde 100 registros estudiados, encontramos un 99% con presencia de síntomas residuales. El 22% presentaba 4 síntomas (de los 10 preguntados). El síntoma más frecuente fue tristeza (68%) seguida de dolor (55%) y pérdida de energía (55%).
ConclusionesPrevalencia de depresión encontrada en nuestro estudio fue 13,8%. El 99% presenta algún síntoma residual. Los pacientes que viven en pareja y los varones (realizan más actividades de ocio) presentan menor número de síntomas residuales. No se halló relación entre presencia de comorbilidad e hiperfrecuentación con mayor número de síntomas residuales. La mayoría de los pacientes padecen una depresión crónica (> 2 años). El 18% se encuentra a tratamiento exclusivamente con benzodiacepinas.
To look for residual symptoms in patients older than 65 years diagnosed with depression, and to find out if there are more residual symptoms in relation to physical comorbidity and the number of visits made to a Primary Care Centre.
MethodsA descriptive, randomised and cross-sectional multicentre study, with a sample of patients attending 3 urban Health Primary Care Centres. Patients older than 65 years with a diagnosis of depression and who had received more than 3 months treatment were selected.
Data was collected by means of questionnaires during personal interviews, which included universal data, time of onset, treatment recurrence, comorbidity, and residual symptoms. The Yesavage questionnaire, EQ-5D and VAS were also used.
ResultsOf 100 patients studied, 99% had residual symptoms, with 22% with 4 symptoms (from 10 asked). The most frequent symptom was the sadness (68%), followed by pain (55%), and loss of energy (55%).
ConclusionsThe prevalence of depression found in our study was 13.8%, and a 99% had at least one residual symptom. Patients who lived as a couple and men (who performed more recreational activities) had a lower number of residual symptoms. No relationship was found between comorbidity and frequent use of Primary Care Centres with a higher number of residuals symptoms. The majority of patients suffered chronic depression (> 2 years). Benzodiazepines only were used as treatment in 18% of the patients.
La depresión es una de las patologías psiquiátricas más prevalentes en la población general. En la población anciana (mayor de 65 años), es el trastorno psiquiátrico más frecuente a pesar de estar infradiagnosticada e infratratada. Se estima una morbilidad depresiva en los ancianos no institucionalizados del 10-15%1 dependiendo de la metodología empleada (el estudio EURODEP detectó una prevalencia global de depresión en el anciano del 12,3%)2.
Es en esta población donde cobra mayor importancia debido a la comorbilidad, la polimedicación y la situación social de muchos de ellos (soledad, pérdida de autonomía, institucionalización…). Su presencia disminuye la calidad de vida, aumenta las enfermedades físicas (y con ello la hiperfrecuentación a los centros de salud) y acorta la vida elevando el riesgo de muerte prematura tanto por el incremento del número de suicidios como de enfermedades somáticas y disminución de las defensas3. La hiperfrecuentación se relaciona con un patrón de usuario que precisa necesidades a nivel físico y psicosocial, existiendo asociación evidente entre este tipo de paciente y trastornos mentales, estrés y factores sociodemográficos4–7; siendo más vulnerables a los eventos vitales, ocasionándoles estos más síntomas y más enfermedades, por lo que consultarían más.
La depresión no solo origina un problema a nivel sanitario al empeorar el grado funcional sino también económico por el elevado gasto de recursos sanitarios (ya que prolonga las estancias hospitalarias y aumenta la hiperfrecuentación)8,9 y social al suponer un deterioro en la calidad de vida de los pacientes. Según la OMS, es una de las enfermedades más incapacitantes, especialmente en las mujeres3.
Los pacientes con diagnóstico de depresión presentan, en ocasiones, síntomas residuales a pesar de recibir tratamiento, es decir, no se alcanza una remisión completa de la patología. Estos síntomas son incluso más frecuentes en la población mayor de 65 años10 tratada de depresión en quienes la causa puede ser multifactorial (pluripatología, soledad, interacciones farmacológicas, tratamiento pautado…). Los síntomas depresivos residuales se han relacionado significativamente con un elevado riesgo de recaída tras el tratamiento antidepresivo11–13.
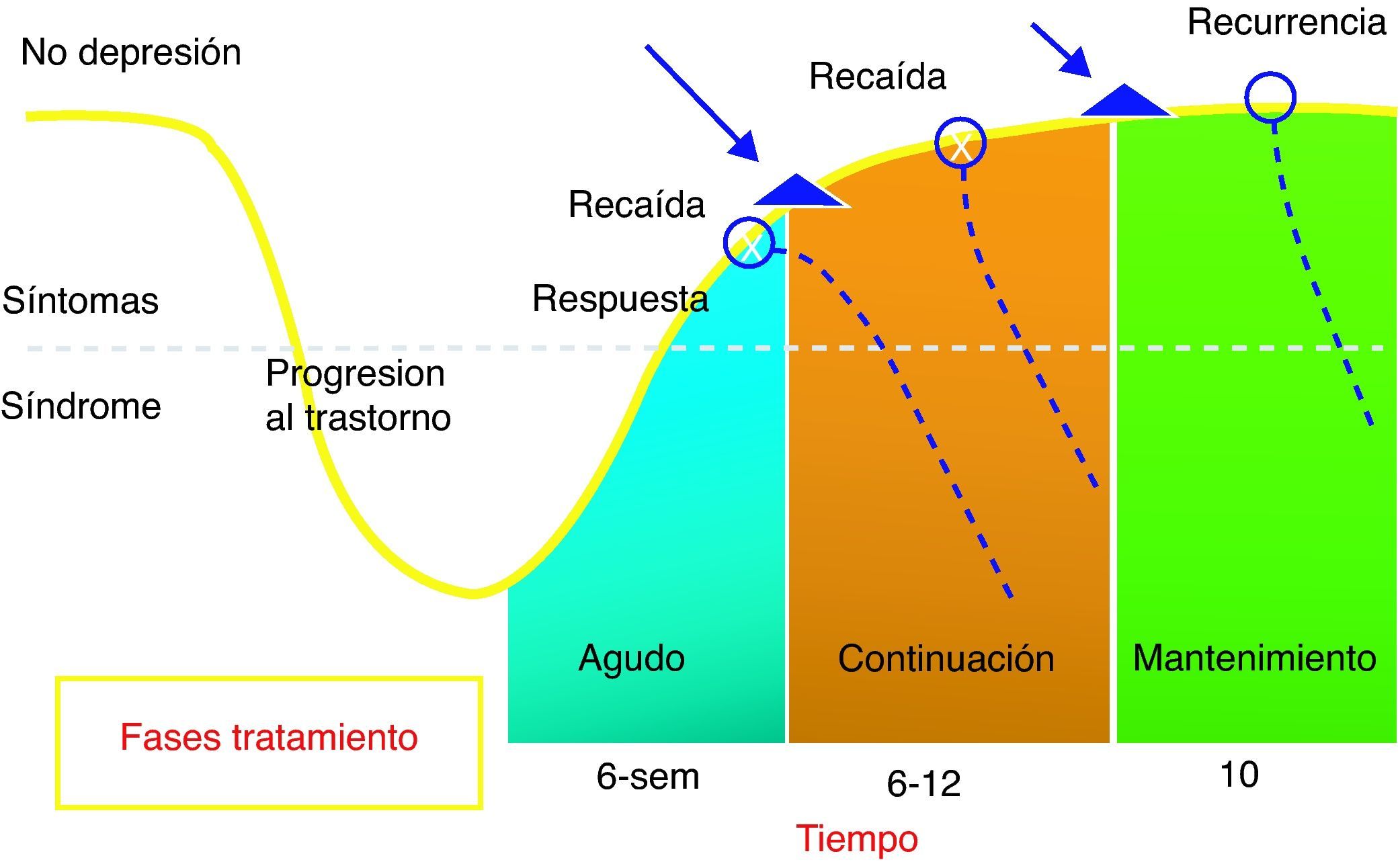
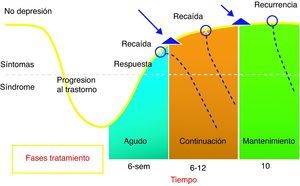
En el presente estudio pretendemos averiguar la sintomatología residual de la depresión en pacientes mayores de 65 años, que hubieran recibido tratamiento durante al menos 3 meses (y se encuentren en fase de remisión) (fig. 1). La persistencia de estos síntomas es un factor de riesgo para una posible recurrencia (episodio clínico separado del previo por más de 6 meses) y muchos de los ancianos que se recuperan de un episodio depresivo mayor continúan con alteraciones del sueño, humor depresivo y ansiedad12. Además se sabe que el riesgo de recurrencia en el paciente anciano es aún mayor que en la población general, objetivándose que hasta el 61% de los pacientes ancianos tienen una recurrencia dentro de los 2 años posteriores a su episodio depresivo14. Llegar a conseguir la remisión total debería ser el objetivo del tratamiento de la depresión también en el paciente mayor15. Este estudio pretende también determinar si esta sintomatología residual aumenta la hiperfrecuentación a las consultas de atención primaria o si la comorbilidad física asociada puede favorecer su persistencia.
Material y métodoSe trata de un estudio observacional descriptivo de tipo transversal.
La población a estudio corresponde a 3 cupos de Atención Primaria urbanos de Oviedo (Asturias), con un nivel socioeconómico mayoritariamente medio-bajo, que atienden a una población de 5.195 personas, siendo mayores de 65 años 1.178 pacientes.
Se incluyeron pacientes mayores de 65 años con diagnóstico de depresión (establecido por psiquiatría o bien por el médico de Atención Primaria), que hubieran recibido tratamiento farmacológico y/o psicoterapéutico durante los 3 meses previos al inicio del estudio. Se excluyeron de la muestra los pacientes con patología psiquiátrica no ansioso-depresiva asociada y los pacientes con deterioro cognitivo o que no fueran capaces de responder y/o comprender la encuesta por nivel cultural o dificultades en el idioma.
Del total de la muestra, 163 pacientes cumplían los criterios de inclusión por lo que el estudio se llevó a cabo sobre la población completa.
Para ello, se diseñó una hoja de recogida de datos que incluyó variables sociodemográficas (edad, sexo, nivel estudios, estado civil, actividades de ocio) y otras variables de interés para el estudio, como son datos sobre los tratamientos (tiempo, tipo [farmacológico y/o psicoterapéutico], efectos adversos), tiempo de evolución del cuadro, recurrencias, número de visitas al centro de salud, comorbilidad, polifarmacia, existencia o no de síntomas residuales. Dado que no existen escalas validadas para su medición, lo realizamos mediante cuestionario con 10 síntomas: tristeza, anhedonia, alteración apetito, alteración sueño, agitación/enlentecimiento, pérdida de energía, sentimiento inutilidad/culpa, pérdida de concentración, pensamientos de muerte y dolor, Escala de Depresión Geriátrica Yesavage16 (15 ítems), Escala de Calidad de Vida EQ-5D17 y Escala Visual Analógica (EVA). Respecto a la interpretación de la Escala de Calidad de Vida EQ-5D se asumió que, a menor puntuación mejor calidad de vida, basándonos en los ítems que recoge. La recogida se realizó en forma de entrevista personal. Todos los pacientes fueron informados verbalmente y realizaron la encuesta voluntariamente en un día elegido por ellos. Se les asignó un código individual en cada cuestionario para preservar su confidencialidad en todo el proceso, incluso entre los propios investigadores.
Los datos fueron recogidos entre los meses de junio y agosto de 2009.
En el análisis, las variables cualitativas se muestran como porcentajes, las cuantitativas como medias y desviación estándar. Para el cálculo de los intervalos de confianza (IC) del 95% de una proporción se utilizó la aproximación cuadrática de Fleiss. Para comparar medias se ha empleado la prueba de la «t»de Student (en los casos de 2 categorías) o el ANOVA (para más de 2 categorías) y en caso necesario se han utilizado las pruebas no paramétricas correspondientes («U» de Mann Whitney y Kruskal-Wallis).
Para comparar 2 variables cualitativas se utilizó la prueba de Chi-cuadrado. Para evaluar la asociación de 2 variables cuantitativas se utilizó el coeficiente de correlación de Pearson. Se utilizó como programa estadístico el SPSS versión 12.0.
ResultadosA partir de una muestra inicial de 163 pacientes que cumplían los criterios de inclusión previamente descritos, obtuvimos un total de 100 cuestionarios (61,3%). Las pérdidas se debieron fundamentalmente a no poder localizar a los pacientes(43), imposibilidad para desplazarse al centro de salud(11) y otras causas(9).
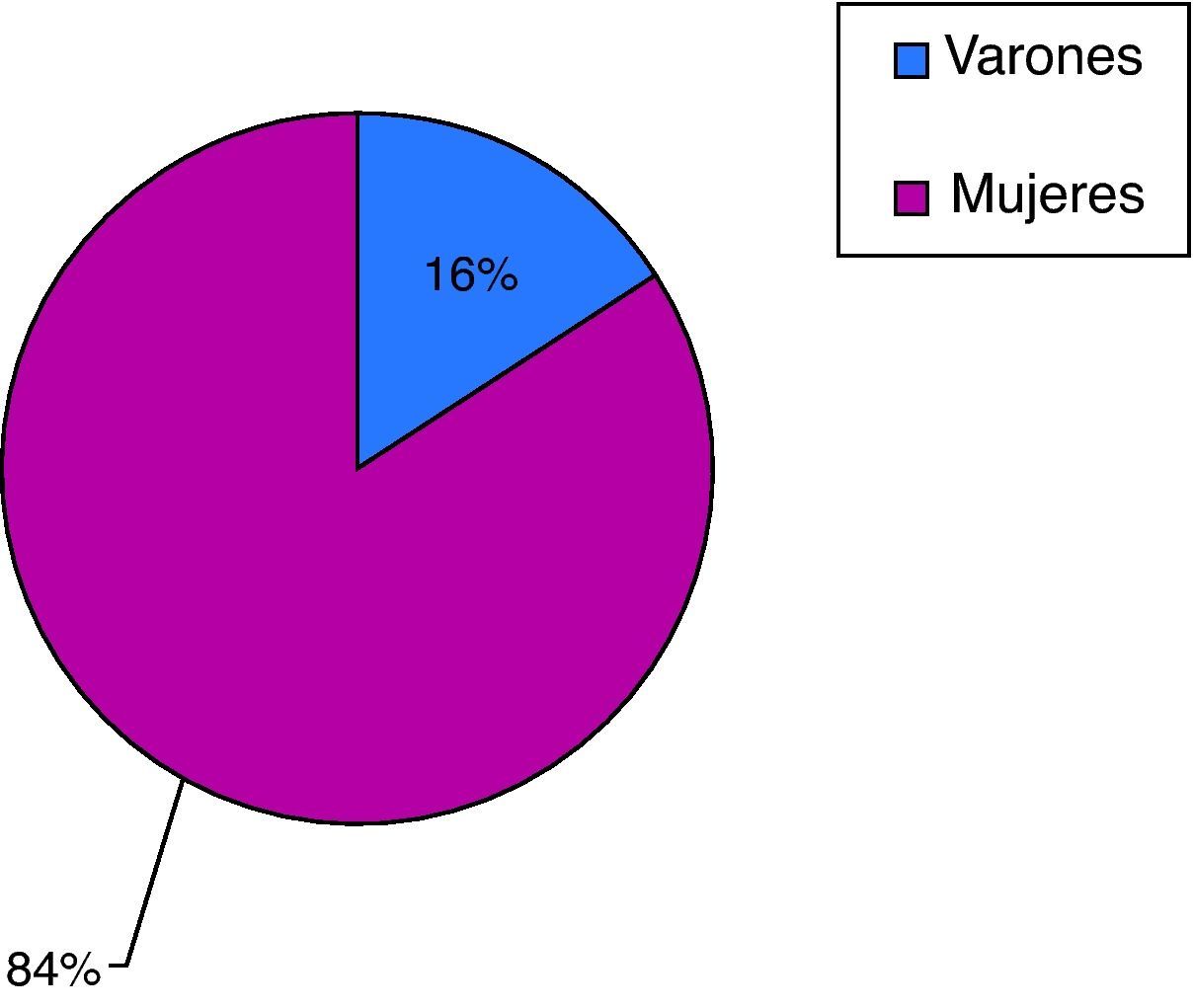
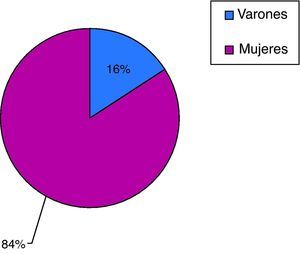
La prevalencia de depresión en pacientes mayores de 65 años fue de 13,8% (IC 95%: 4,95-14,26). La edad media de los pacientes a estudio fue de 74,88 años (σ=5,87), siendo un 84% mujeres y el 16% hombres (fig. 2).
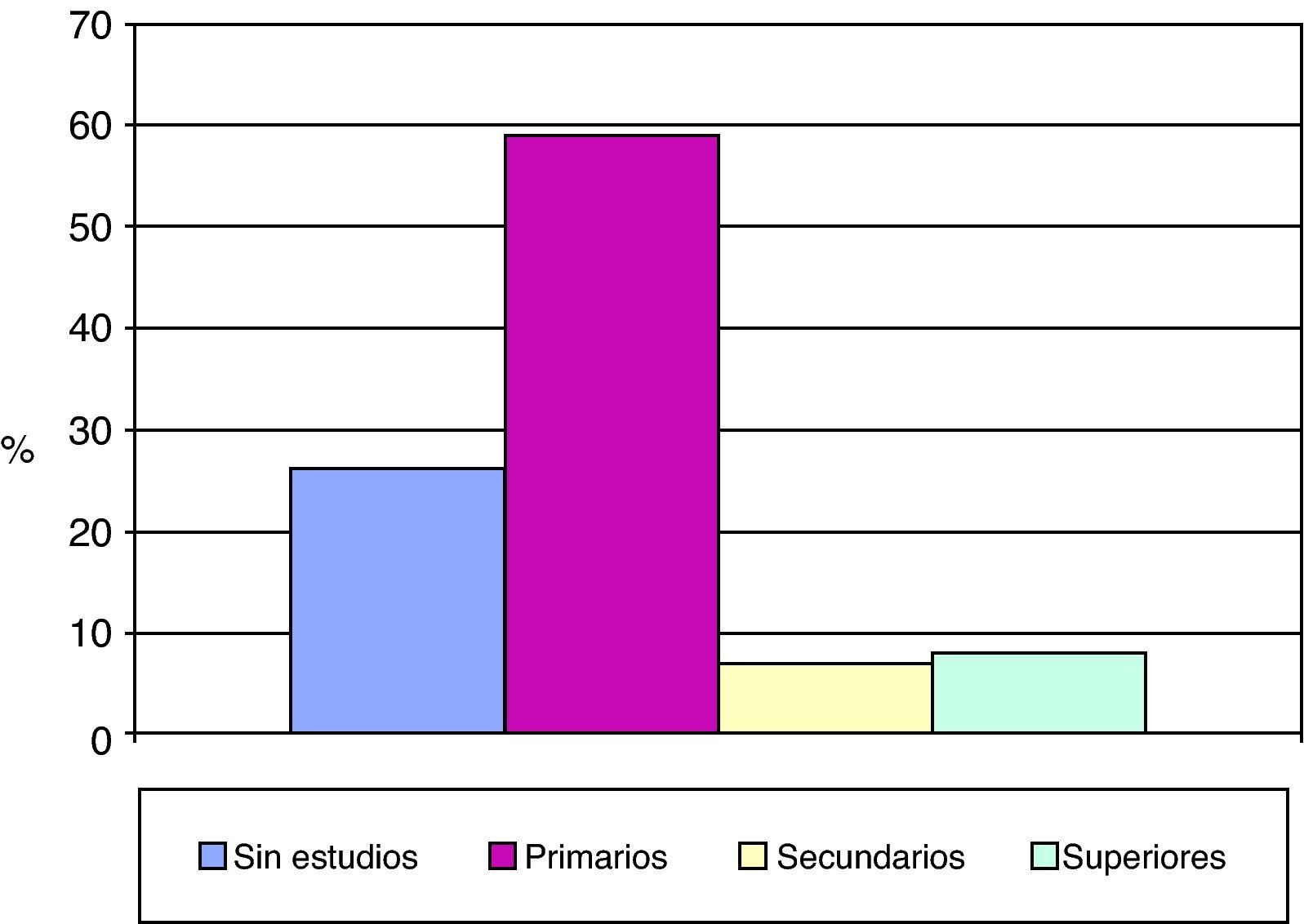
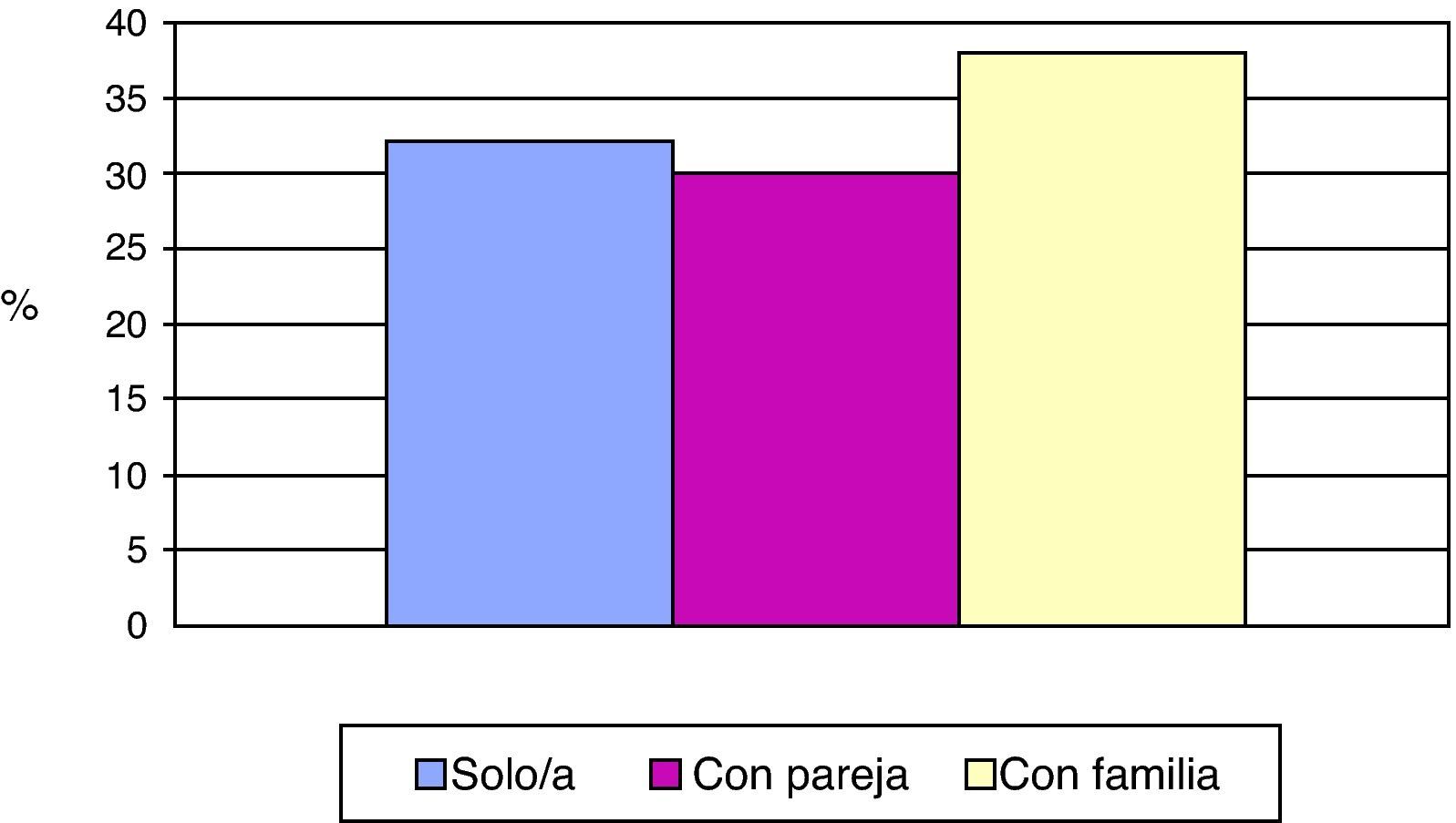
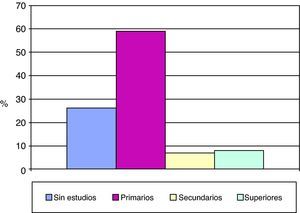
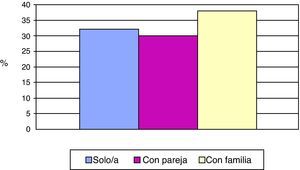
En cuanto al nivel de estudios, el 26% no había cursado ningún tipo de estudios y un 59% tenía estudios primarios (IC 95%: 48,70-68,59) (fig. 3). El 42% de los pacientes estaban casados, mientras que el 46% eran viudos. Un 32% de los encuestados vivía solo en su domicilio (IC 95%: 23,22-42,17), mientras que el 30% residía con su pareja y un 38% acompañado por su familia (fig. 4). En referencia a la ocupación durante su vida activa laboral, el 26% no trabajó fuera de casa. Además, menos del 10% poseía un nivel sociocultural elevado. A la pregunta de si realizaban algún tipo de actividad de ocio, un 43% contestó afirmativamente, mientras que el 57% no tenía ningún tipo de ocupación en su tiempo libre (IC 95%: 46,72-66,73).
Si nos fijamos en el número de visitas al centro de salud en el último año, obtuvimos una media de 27,23 visitas totales (σ=23,25) y 15,98 visitas al médico (σ=12,94).
En relación al cuadro depresivo, el 95% llevaba más de un año de evolución y a su vez el 90% más de un año a tratamiento para esta patología. Un 85% tenía una depresión crónica, entendiendo como tal aquella con una duración superior a 2 años. El 68% (IC 95%: 57,82-76,77) tuvo al menos una recurrencia de su cuadro depresivo, y un 32% sufrió más de 3.
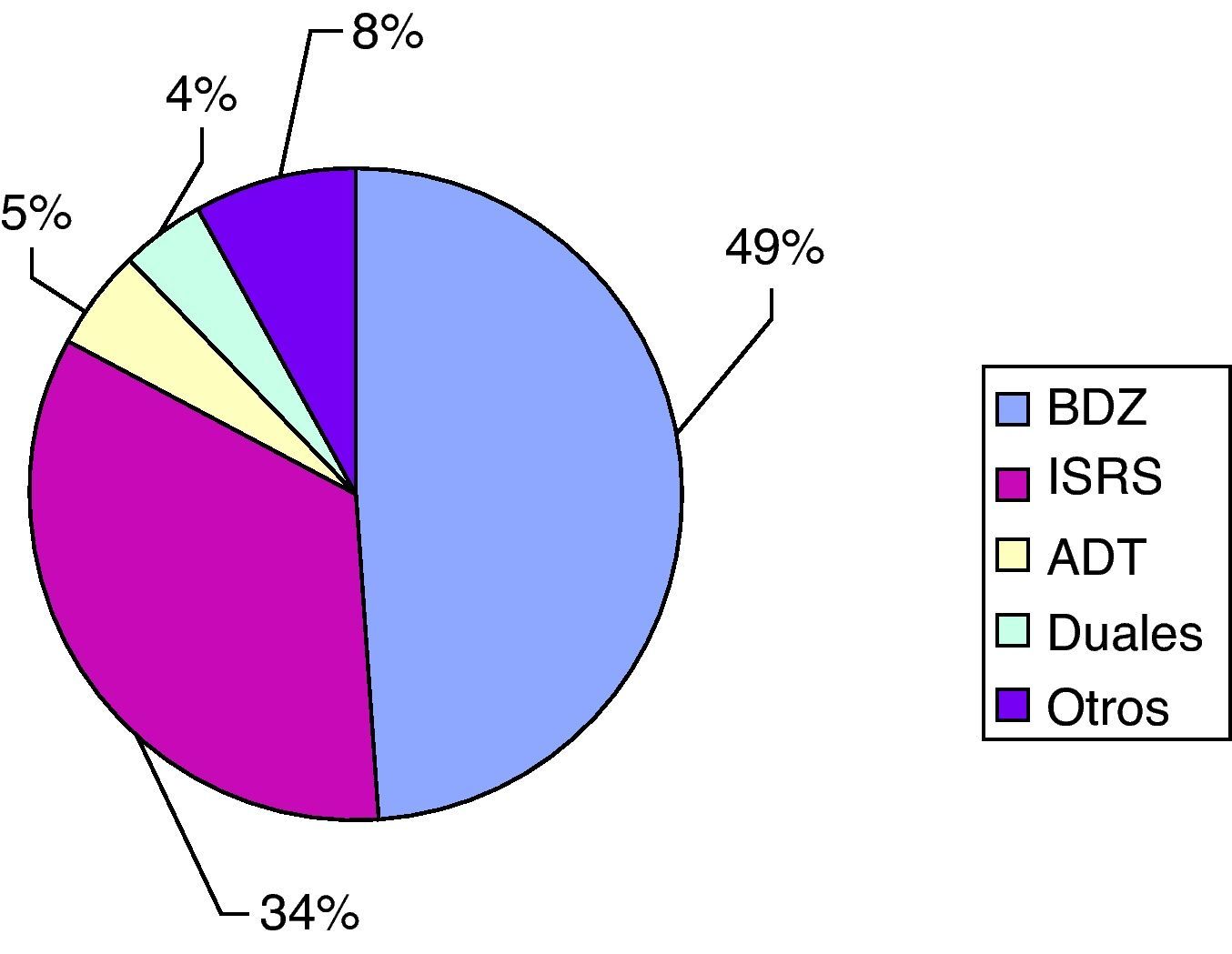
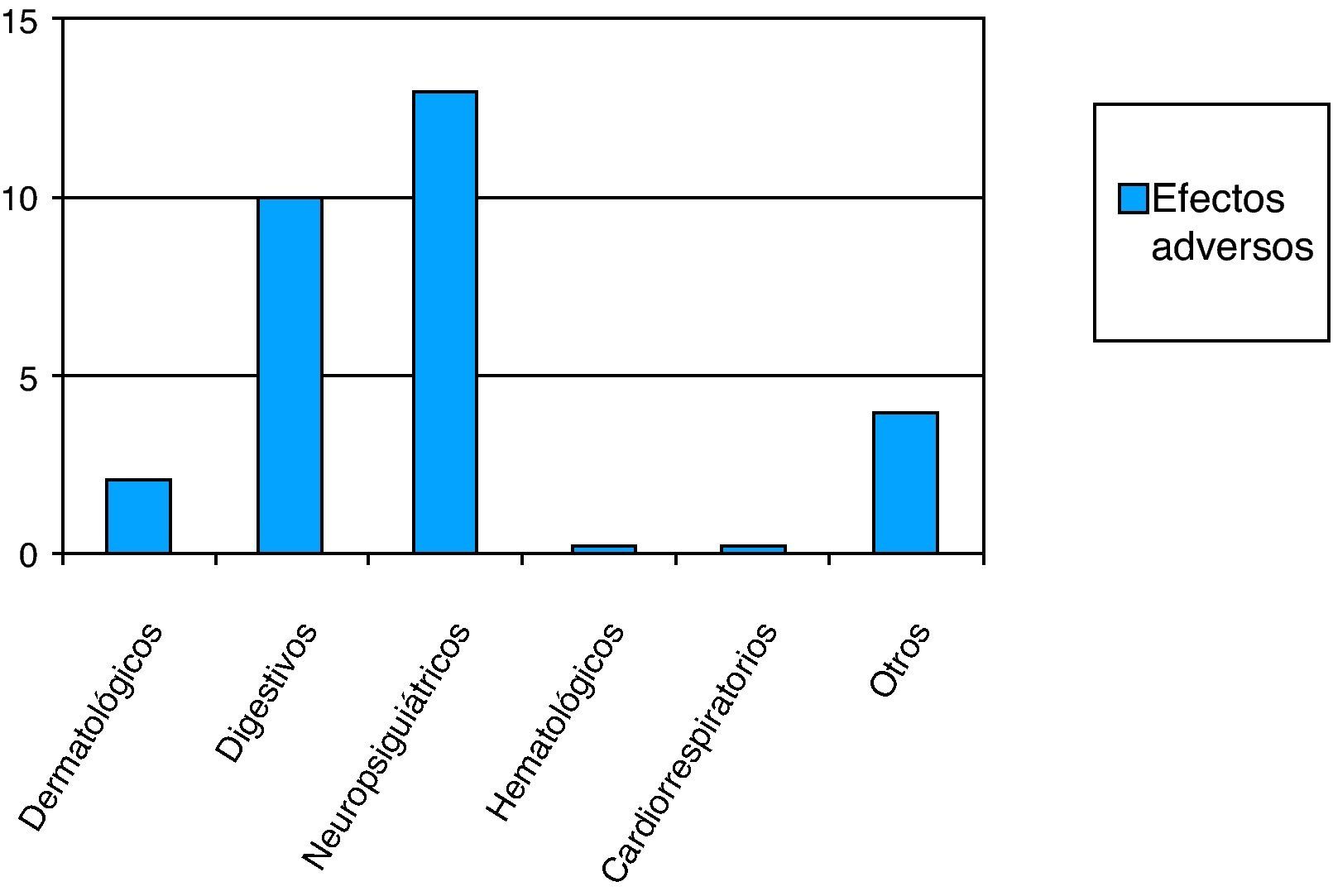
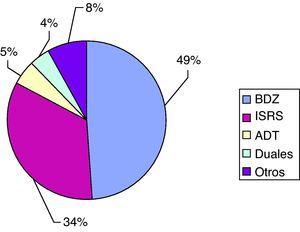
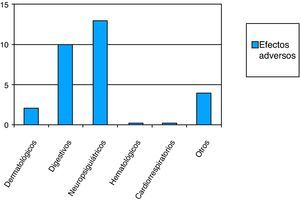
En cuanto al tipo de tratamiento utilizado el 84% (IC 95%: 75,01-90,30) tomaba fármacos exclusivamente, frente al 14% que recibía además un apoyo psicoterapéutico. Respecto a los fármacos en el tratamiento de la depresión de estos pacientes, tomaban una media diaria de 1,71 medicamentos (σ=0,60). El 33,9% pertenecen al grupo de los Inhibidores Selectivos de la Recaptación de Serotonina (ISRS) y el 49,1% son benzodiacepinas (fig. 5). Entre todos los pacientes, el 18% (IC 95%: 11,29-27,22) está a tratamiento exclusivamente con benzodiacepinas en la actualidad. Un 23% (IC 95%: 15,42-32,69) presentó algún tipo de efecto secundario con la toma del tratamiento antidepresivo, siendo más frecuentes los efectos adversos neuropsiquiátricos (fig. 6). El 97% de los pacientes tenía algún otro tipo de tratamiento crónico, diferente del antidepresivo. Un 44% (IC 95%: 34,20-54,26) tomaba más de 5 fármacos.
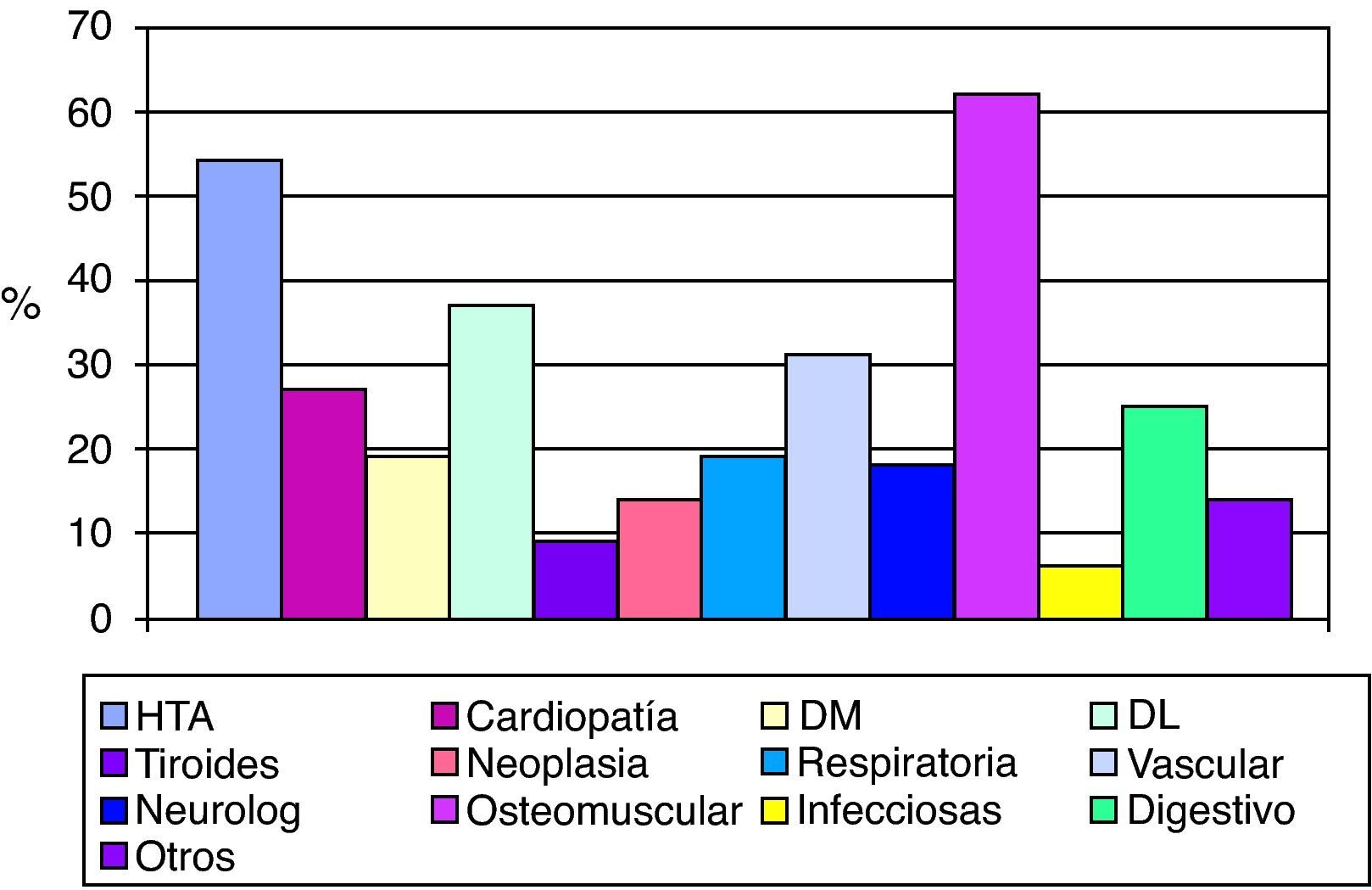
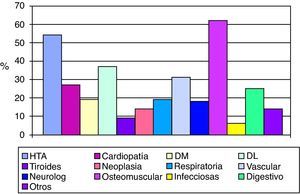
En cuanto a la comorbilidad, las enfermedades que padecían más frecuentemente son: patología osteomuscular, HTA y dislipemia, siendo la media de patologías concomitantes 2,96 (σ=1,37) (fig. 7).
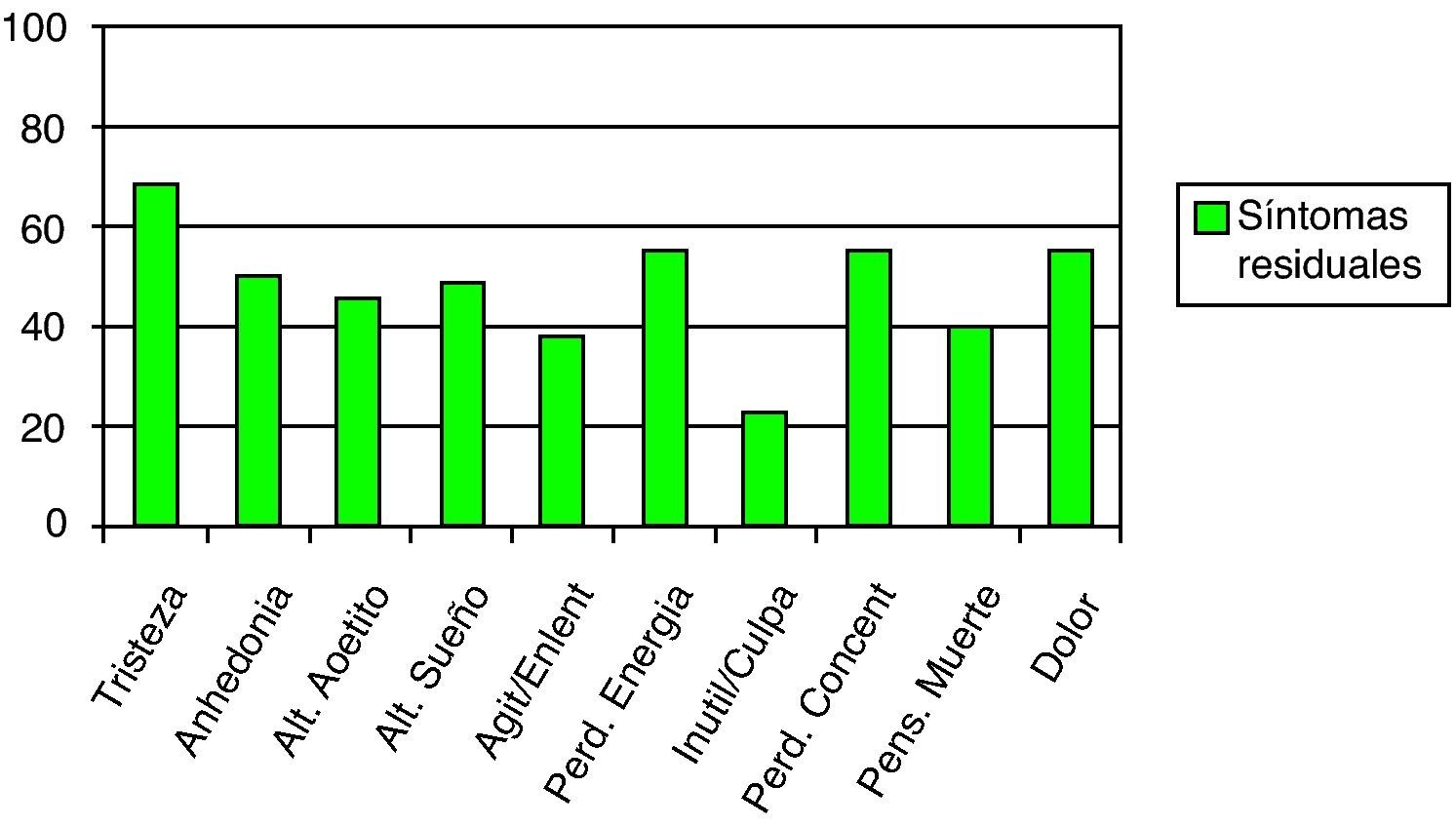
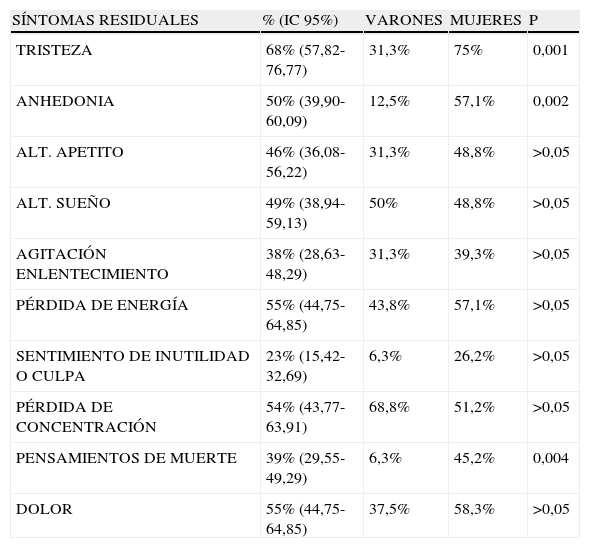
El 99% de los pacientes tenía algún síntoma residual, siendo la media 4,77 síntomas (σ=2,41). El síntoma más frecuente fue la «tristeza», seguido de la «pérdida de energía» y el «dolor» (fig. 8). Según la Escala Geriátrica de Yesavage, el 54% (IC 95%: 43,77-63,91) obtuvo una puntuación compatible con depresión (entre 6 y 15 puntos). La media de puntuación resultó ser de 6,60 (σ=3,77). En la Escala de Calidad de Vida EQ-5D (con puntuación mínima posible de 5 y máxima de 15) obtuvimos una media de puntuación de 7,66 (σ=1,85). La Escala Visual Analógica (EVA), en la que es el propio paciente quien evalúa su estado de salud (considerando el «100» como la situación óptima), ofreció una media de 55,38 (σ=24,72).
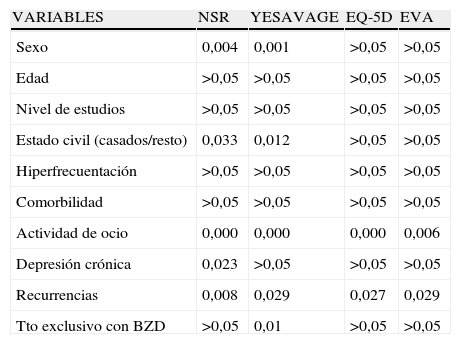
En cuanto al análisis inferencial, el sexo masculino se relacionó con un menor número de síntomas residuales y puntuaciones más bajas en la Escala de Yesavage (p=0,004 y p=0,001, respectivamente) (tabla 1). Si nos fijamos en su situación sociodemográfica, los pacientes que vivían en pareja presentaban menor número de síntomas residuales y menor puntuación en la Escala de Yesavage respecto a los que vivían solos o en familia (p=0,019 y p=0,015). Los pacientes casados en relación al resto de encuestados presentaban también significación en cuanto a los síntomas residuales y Escala Geriátrica de Yesavage (p=0,033 y p=0,012, respectivamente). Observamos que los pacientes varones realizaban más actividades de ocio que las mujeres (p=0,02), y que estas actividades se relacionaban a su vez con un mejor estado de ánimo según las 3 escalas empleadas, además de la presencia de un menor número de síntomas residuales (p<0,005).
Distribución de los síntomas residuales en relación al sexo (n=100)
| SÍNTOMAS RESIDUALES | % (IC 95%) | VARONES | MUJERES | P |
| TRISTEZA | 68% (57,82-76,77) | 31,3% | 75% | 0,001 |
| ANHEDONIA | 50% (39,90-60,09) | 12,5% | 57,1% | 0,002 |
| ALT. APETITO | 46% (36,08-56,22) | 31,3% | 48,8% | >0,05 |
| ALT. SUEÑO | 49% (38,94-59,13) | 50% | 48,8% | >0,05 |
| AGITACIÓN ENLENTECIMIENTO | 38% (28,63-48,29) | 31,3% | 39,3% | >0,05 |
| PÉRDIDA DE ENERGÍA | 55% (44,75-64,85) | 43,8% | 57,1% | >0,05 |
| SENTIMIENTO DE INUTILIDAD O CULPA | 23% (15,42-32,69) | 6,3% | 26,2% | >0,05 |
| PÉRDIDA DE CONCENTRACIÓN | 54% (43,77-63,91) | 68,8% | 51,2% | >0,05 |
| PENSAMIENTOS DE MUERTE | 39% (29,55-49,29) | 6,3% | 45,2% | 0,004 |
| DOLOR | 55% (44,75-64,85) | 37,5% | 58,3% | >0,05 |
Al estudiar las recurrencias del cuadro depresivo, encontramos de nuevo significación estadística al relacionarlas con los síntomas residuales (p=0,008) y las Escalas de Yesavage (p=0,029), EQ-5D (p=0,027) y EVA (p=0,029). El 44% de los varones y el 73% de las mujeres tuvieron alguna recurrencia (p=0,03).
Los pacientes que tomaban exclusivamente benzodiacepinas tenían menor puntuación en la Escala de Yesavage con respecto a aquellos que tomaban algún fármaco antidepresivo asociado o no a benzodiacepinas, con una diferencia de medias de 2,49 en dicha escala (p=0,01).
Al relacionar la hiperfrecuentación o la comorbilidad que tenían los pacientes, con el número de síntomas residuales y las Escalas utilizadas, no observamos la existencia de significación estadística (tabla 2).
Grado de significación estadística (p) entre variables y escalas o síntomas residuales
| VARIABLES | NSR | YESAVAGE | EQ-5D | EVA |
| Sexo | 0,004 | 0,001 | >0,05 | >0,05 |
| Edad | >0,05 | >0,05 | >0,05 | >0,05 |
| Nivel de estudios | >0,05 | >0,05 | >0,05 | >0,05 |
| Estado civil (casados/resto) | 0,033 | 0,012 | >0,05 | >0,05 |
| Hiperfrecuentación | >0,05 | >0,05 | >0,05 | >0,05 |
| Comorbilidad | >0,05 | >0,05 | >0,05 | >0,05 |
| Actividad de ocio | 0,000 | 0,000 | 0,000 | 0,006 |
| Depresión crónica | 0,023 | >0,05 | >0,05 | >0,05 |
| Recurrencias | 0,008 | 0,029 | 0,027 | 0,029 |
| Tto exclusivo con BZD | >0,05 | 0,01 | >0,05 | >0,05 |
NSR: número de síntomas residuales.
La prevalencia de depresión encontrada en nuestra población es similar a los estudios consultados2. También lo es la distribución entre sexos, siendo más frecuente en las mujeres; no obstante los investigadores se plantean si podría existir un peor reconocimiento de los síntomas en los varones y por tanto cierto nivel de infradiagnóstico.
En base a nuestros resultados, podríamos afirmar que la realización de actividades de ocio se considera un factor de protección para la persistencia de síntomas residuales.
Según la Escala Geriátrica de Yesavage más de la mitad de los pacientes de nuestra muestra cumple aún criterios suficientes para ser diagnosticados de depresión (entre 6-15 puntos), por lo que nos planteamos si estos se encuentran realmente en fase de remisión y podemos por tanto, interpretar sus síntomas como residuales o son pacientes que aún padecen depresión. También podríamos afirmar que existe relación entre sintomatología residual y número de recurrencias; pero en la misma línea de análisis, podría deberse a una no remisión del cuadro.
La prevalencia de síntomas residuales en los ancianos de nuestro estudio es prácticamente total (99%). Esto puede deberse a lo ya comentado previamente (que no se encuentren realmente en la fase de remisión) o a que estos pacientes respondan peor a sus tratamientos, sean objeto de un peor seguimiento (atribuyendo a la edad muchos de sus síntomas), a que estén erróneamente tratados o a otras causas, que sería susceptible de un análisis para otro estudio.
En el estudio se objetiva que son pacientes hiperfrecuentadores, pero es difícil analizar si es debido a la presencia de síntomas residuales, a la no remisión de su estado depresivo o a otros motivos (ya que no hallamos significación en el análisis estadístico).
Encontramos que los fármacos más empleados son las benzodiacepinas y los ISRS. El 44% de los pacientes de nuestro estudio tomaba más de 5 fármacos (además del antidepresivo o BZD). Sabiendo que los antidepresivos más utilizados en ellos son los ISRS (de primera elección), que inhiben en mayor o menor medida las CYP 450, nos hace plantearnos si dichos fármacos serían en todos los pacientes el tratamiento más indicado. Existen fármacos con menores interacciones farmacológicas e incluso con nuevas indicaciones ajustadas a la situación de cada paciente mayor (más eficacia clínica en el dolor, prevención de recaídas18 y en pacientes con deterioro cognitivo)19.
En este trabajo no hallamos relación entre comorbilidad y número de síntomas residuales. Podría ser debido a que en nuestros pacientes la depresión fuera previa a la patología comórbida o a que tenga más relación con el debut de la enfermedad que con su respuesta al tratamiento.
Sabemos que la depresión en el paciente anciano tiende a manifestarse con un mayor grado de sintomatología física y menor componente afectivo, pero en nuestro estudio el síntoma residual más frecuente fue «tristeza». Podría deberse a que al recibir tratamiento, afloren más los síntomas psíquicos y mejoren los físicos (manifestación principal); a la aparición de síntomas emergentes tras el tratamiento farmacológico, como se describe en el estudio realizado por Hybels CF et al.20.
En nuestro estudio, los pacientes que toman únicamente benzodiacepinas presentan un menor número de síntomas residuales; muy probablemente sea debido a la tendencia a mantener dicho tratamiento tras la mejoría clínica.
En nuestro estudio no recogimos datos sobre los antecedentes familiares de trastornos depresivos, personalidad previa, ni tampoco el tiempo que tardaron en recibir tratamiento farmacológico desde el diagnóstico, porque nuestro objetivo era conocer la prevalencia.
Respecto a las limitaciones del estudio queremos mencionar (aparte del tamaño muestral, de un posible sesgo de selección por la variabilidad en la captación de los pacientes, las fechas; y la debida al instrumento de medida utilizado) la limitación a la hora de interpretar algunos de los resultados que se deriva del desconocimiento por parte de los investigadores de los síntomas presentes en el momento del diagnóstico, ya que no se realizó necesariamente con las escalas utilizadas para el estudio. Es la limitación que consideramos de mayor relevancia y creemos que puede condicionar los resultados y la extrapolación de conclusiones. En este sentido nos parece clave para próximos estudios contemplar como criterio de inclusión la utilización de las mismas escalas para la definición de «caso» o que conste en la historia clínica el número de síntomas presentes en el momento del diagnóstico. Hacer mención también a que una parte pequeña de las pérdidas de la muestra (n=11) fueron debidas a la gran dificultad de esos pacientes para desplazarse (por dolor, discapacidad, falta de ganas…). Sería lógico asumir que la evolución y presencia de síntomas residuales en estos pacientes sería alta. Podría plantearse en próximos estudios realizar la investigación mediante encuesta telefónica para no perder a una parte de la población que presumiblemente estaría más afectada o considerar el desplazamiento al domicilio de dichos pacientes del personal sanitario para realización de la encuesta. Los investigadores no contemplaron ninguna de las opciones en el protocolo, por los probables sesgos y su posible impacto en la homogeneidad de la muestra, ya que los pacientes sin movilidad podrían pertenecer al grupo de pacientes institucionalizados (que no era el objetivo de este estudio). No obstante, dados los resultados obtenidos, sería razonable pensar que su impacto sobre la prevalencia no sería significativo (posiblemente sí el número de síntomas que presenten o el tipo de síntomas).
ConclusionesObservamos que la prevalencia de depresión en mayores de 65 años de la población a estudio fue de 13,8%. El 99% de los pacientes tenía algún síntoma residual, siendo el más frecuente la «tristeza», seguido de la «pérdida de energía» y el «dolor». La presencia de comorbilidad y la hiperfrecuentación no se relacionaron con un mayor número de síntomas residuales. Los pacientes que vivían en pareja y los varones (que a su vez realizaban más actividades de ocio), presentaban menor número de síntomas residuales. La mayoría de los pacientes de nuestro estudio padecía una depresión crónica (superior a 2 años de evolución) y más de la mitad de ellos tuvo alguna recurrencia de su cuadro depresivo. El 18% recibía tratamiento exclusivamente con benzodiacepinas en el momento del estudio.
RESPONSABILIDADES ÉTICASProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesEste trabajo de investigación se realizó como parte de un curso de Experto Universitario en Salud mental avalado por la Universidad de Alcalá de Henares y patrocinado por la Farmacéutica Lilly. No obstante, los autores declaran que no existió conflicto de intereses en ningún momento ya que las fuentes de financiación no han tenido participación en el diseño del estudio, la colección de datos, el análisis o la interpretación de estos, en la redacción del manuscrito o en la decisión de enviarlo para su publicación.
Agradecer en primer lugar al Dr. Ricardo Manzanera (director del proyecto) la oportunidad y la confianza depositadas en nosotros para la realización de este trabajo, así como su apoyo constante, su sabiduría y sus ánimos. Al Dr. José A. Arbesú su tutorización, ayuda y aportaciones en todas las fases del trabajo. Agradecer también al Dr. Luís Díaz su tiempo y conocimientos en estadística. Y a la Dra. Estela Vallejo, Mª Dolores Álvarez, Dra. Firelli Stalina Oblitas Bejar, Dra. Aida Iglesias, Dra. Mercedes Fernández y Maria Paz Noriega su ayuda a la hora de contactar con algunos de los pacientes y en la realización de encuestas.
Extender también nuestro agradecimiento a la Universidad de Alcalá de Henares (Madrid) y al Dr. Melchor Álvarez de Mon por apoyar nuestro trabajo y permitir que nuestra aportación se realice ligada a una institución y a un profesional de tanto prestigio.
Y por último, agradecer también a la Farmacéutica Lilly su apoyo e inversión en la formación de profesionales.
A todos, gracias por creer en nosotros.