La pandemia por COVID-19 ha puesto de manifiesto que las enfermedades cardiovasculares conllevan mayor riesgo de mortalidad. Han surgido dudas en cuanto a la terapia lipídica en estos pacientes. Nuestro objetivo en esta revisión es analizar la eficacia y la seguridad de la terapia hipolipemiante en los pacientes con COVID-19.
Material y métodosSe realizó una revisión de la literatura científica en PubMed, informes CDC, NIH y NCBI SARS-CoV-2 utilizando las palabras clave: COVID-19, statins, ezetimibe, PCSK9 inhibitors, hypercholesterolemia and hypolipidemic drugs.
ResultadosLas estatinas se deben seguir utilizando en los pacientes con COVID-19 en base a su eficacia, seguridad, efectos inmunosupresores, antiinflamatorios, disponibilidad y accesibilidad. En función de los niveles de riesgo cardiovascular de estos pacientes puede ser necesario el empleo de estatinas de alta potencia y/o ezetimiba y/o inhibidores de la proproteína convertasa subtilisina (iPCSK9) en pacientes de alto y muy alto riesgo cardiovascular. Los pacientes tratados con iPCSK9 deben seguir con el tratamiento por sus efectos beneficiosos sobre la prevención de la enfermedad cardiovascular. Los pacientes con hipercolesterolemia familiar y COVID-19 son especialmente vulnerables a la enfermedad cardiovascular precoz y deben seguir recibiendo el tratamiento hipolipemiante intensivo.
ConclusionesEn los pacientes con COVID-19 la mayoría de las enfermedades cardiovasculares basales son de origen aterosclerótico, con peor pronóstico para los pacientes con alto riesgo y muy alto riesgo de enfermedad cardiovascular. En estos pacientes el tratamiento intensivo con estatinas y/o combinación fija con ezetimiba y/o iPCSK9 juega un papel fundamental.
The COVID-19 pandemic has shown that cardiovascular diseases carry a higher risk of mortality. Doubts have been raised regarding lipid therapy in these patients. The objectives are to analyze the efficacy and safety of lipid lowering therapy in patients with COVID-19.
Material and methodsA review of the scientific literature was conducted in PubMed, CDC Reports, NIH, and NCBI SARS-CoV-2 using the keywords: COVID-2, statins, ezetimibe, PCSK9 inhibitors, hypercholesterolemia, and hypolipidemic drugs.
ResultsThe statins should continue to use patients with COVID-19 based on their efficacy, safety, immunosuppressive effects, anti-inflammatory availability and accessibility. Depending on the cardiovascular risk levels of these patients, the use of high potency statins and/or ezetimibe and/or iPCSK9 may be necessary in patients with high and very high cardiovascular risk. Patients treated with iPCSK9 should continue treatment for its beneficial effects in preventing cardiovascular disease. Patients with familial hypercholesterolemia and COVID-19 are especially vulnerable to cardiovascular disease and should continue to receive severe lipid lowering therapy.
ConclusionsIn patients with COVID-19, the majority of baseline CVDs are of atherosclerotic origin, with the worst prediction for patients with high risk and very high risk of CVD. In these patients, intensive treatment with statins and/or fixed combination with ezetimibe and/or iPCSK9 plays a fundamental role.
La infección por SARS-CoV-2 produce una enfermedad leve en la mayoría de las personas, pero en algunas la enfermedad progresa a un cuadro respiratorio agudo y severo caracterizado por un síndrome hiperinflamatorio, disfunción multiorgánica y muerte, pudiendo desestabilizar a la enfermedad cardiovascular (ECV) preexistente1. Desde el comienzo de la pandemia por la COVID-19 los sujetos más afectados eran típicamente hombres de 40 a 60años con varias comorbilidades, y el 25% de los pacientes tratados en una unidad de cuidados intensivos tenían antecedentes de ECV2. La ECV subyacente previa se asoció con un mayor riesgo de muerte en el hospital entre los pacientes hospitalizados con COVID-193,4.
Se ha informado que la disminución de los niveles de colesterol de baja densidad (cLDL) es un predictor potencial de mal pronóstico en pacientes con enfermedad por COVID-19 en un pequeño estudio retrospectivo con 21pacientes5. Otro estudio que evaluó la relación entre la ECV y la COVID-19 mostró que el sexo femenino, el uso de inhibidores de la enzima convertidora de angiotensina y el uso de estatinas se asoció a mayor supervivencia en estos pacientes6, si bien las dudas sobre la calidad de las bases de datos utilizadas en este estudio obligaron a los autores del artículo a retractarse7; serán necesarios ensayos clínicos aleatorizados que evalúen el papel de estos fármacos antes de llegar a una conclusión sobre un beneficio potencial en pacientes con COVID-19 para evitar las dudas sobre la calidad de información de bases de datos.
Una declaración de posición del Consejo de la Sociedad Europea8, así como de otras sociedades nacionales e internacionales, resaltan los efectos beneficiosos de las estatinas sobre la inflamación, la función vascular, cardíaca y pulmonar que apoyan fuertemente la continuación de su uso. Debido a su efecto significativo sobre la prevención de ECV, los inhibidores de la proproteína convertasa subtilisina (iPCSK9) también deben continuarse. Los médicos deben disponer de ensayos clínicos aleatorizados y recomendaciones de sociedades científicas nacionales e internacionales contundentes antes de alterar la terapia farmacológica de sus pacientes en la era COVID-19.
En esta revisión se analizan los efectos beneficiosos del tratamiento hipolipemiante, su seguridad en los pacientes con COVID-19 y el enfoque terapéutico de la hipercolesterolemia familiar en este contexto clínico.
Para ello se llevó a cabo una revisión de la literatura científica publicada desde la aparición de la pandemia en PubMed, informes del centro para el control y prevención de las enfermedades (CDC) (https://www.coronavirus.gov), del Instituto Nacional de Salud (NIH) (https://www.nih.gov/coronavirus) y del Centro Nacional para la información Biotecnológica (NCBI) SARS-CoV-2 de Estados Unidos (https://www.ncbi.nlm.nih.gov/sars-cov-2/) utilizando las palabras clave: COVID-19, statins, ezetimibe, PCSK9 inhibitors, hypercholesterolemia e hypolipidemic drugs.
Beneficios adicionales de la terapia con estatinasAunque esto aún debe confirmarse con más investigaciones sobre el SARS-CoV-2, van surgiendo estudios que pueden indicar los efectos beneficiosos y protectores del tratamiento hipolipemiante en los pacientes con COVID-19.
Se sabe que los coronavirus, al igual que otros virus, requieren balsas lipídicas de las membranas para la entrada celular. En un estudio con coronavirus de bronquitis infecciosa (IBV-CoV) se demostró que las balsas lipídicas sirven como factores de fijación durante las primeras etapas de la infección por IBV, especialmente durante la etapa de fijación. La supresión de las balsas lipídicas inducida por el tratamiento hipolipemiante en células Vero evitaba la unión del coronavirus con las células huésped y redujo significativamente la infección por IBV-CoV9.
En otro estudio con deltacoronavirus porcino (PD-CoV) se observó que el colesterol presente en la membrana celular y la envoltura viral contribuyó a la replicación del virus al actuar como un componente clave en la entrada viral. Por lo tanto, la reducción farmacológica del colesterol celular o viral con terapia hipolipemiante eficaz podría bloquear tanto la unión del virus como su internalización10.
La nueva pandemia de coronavirus del SARS-CoV-2 puede ser particularmente perjudicial para los pacientes con ECV previa. El mecanismo para la infección es la unión necesaria del virus a la forma unida de la membrana de la enzima convertidora de angiotensina2 (ACE2) y la internalización del complejo por la célula huésped, lo que produce una expresión reducida de la ACE2 que exacerbará la ECV de forma aguda y posiblemente a largo plazo11. En modelos experimentales las estatinas inhiben la vía proinflamatoria respuesta de diferenciación mieloide primaria (MYD88) – factor nuclear (NF-kB) y promueven la regulación positiva de ACE212 aumentando la expresión del ACE2, lo que podría tener un efecto beneficioso para atenuar el riesgo de infección13.
Estudios experimentales informaron de un aumento en la proteína ACE2 tanto en el corazón como en el riñón (aproximadamente 2veces) de conejos ateroscleróticos tratados con atorvastatina que se asoció con modificaciones epigenéticas del gen ACE214. El tratamiento con fluvastatina mejoró significativamente los efectos de la insulina para aumentar la expresión de la proteína ACE2 cardíaca en ratas diabéticas15.
La proteasa principal del SARS-CoV-2 (Mpro), una enzima clave del coronavirus, se ha convertido en un posible objetivo farmacológico. Hay evidencia que sugiere que las estatinas ejercen actividad antiviral y pueden bloquear la infectividad de los virus envueltos. Datos de un estudio de acoplamiento molecular mostraron que pitavastatina, rosuvastatina, lovastatina y fluvastatina podrían ser inhibidores eficientes de la proteasa principal del SARS-CoV-216.
Todas estas evidencias experimentales, aunque son muy prometedoras, requieren ser estudiadas en mayor profundidad en pacientes humanos en ensayos clínicos aleatorizados en faseIII.
Debido a los efectos inmunomoduladores, antiinflamatorios y otros efectos pleiotrópicos de las estatinas17-19, podrían mejorar las defensas y suprimir la inflamación de forma adyuvante al tratamiento dirigido a las personas infectadas con virus20.
Las estatinas también pueden prevenir un síndrome coronario agudo inducido por virus en pacientes con COVID-19 al estabilizar las placas ateroscleróticas21, así como prevenir la lesión renal aguda22.
A través de estos mecanismos, que necesitan un mayor número de estudios, las estatinas pueden resultar beneficiosas en pacientes con COVID-19.
En base a todo lo expuesto está justificado el uso de estatinas en los pacientes que ya las tenían prescritas antes de la infección, en base a su protección cardiovascular, su amplia disponibilidad, su perfil de tolerabilidad óptimo y como tratamiento complementario para pacientes con COVID-19 por sus propiedades inmunomoduladoras y antinflamatorias conocidas. Adicionalmente contribuyen a reducir los aumentos del cLDL que inducen los agentes antiretrovirales e inmunosupresores utilizados en el tratamiento de la COVID-19.
En los pacientes con COVID-19 la mayoría de las ECV basales son de origen aterosclerótico, con peor pronóstico para los pacientes con alto riesgo y especialmente los de muy alto riesgo de ECV23. El tratamiento intensivo con estatinas y/o combinación fija con ezetimiba y/o iPCSK9 parece ser crítico, adecuando la terapia del tratamiento y su dosis al tratamiento concomitante que esté recibiendo el paciente para la COVID-19. De hecho, debemos hacer todo lo posible para mejorar al máximo la adherencia al tratamiento y el pronóstico para los pacientes con ECV infectados24.
Beneficios adicionales de la terapia con ezetimiba e iPCSK9En el contexto clínico de la infección por COVID-19 no existen evidencias de que el tratamiento con iPCSK9 se deba suspender, aunque sean anticuerpos monoclonales y exista una tormenta de citoquinas en los pacientes infectados, por lo que se aconseja que los iPCSK9 deben continuar administrándose para lograr una mayor disminución del cLDL y reducir el riesgo de eventos cardiovasculares y la inflamación en estos pacientes25.
En pacientes que no cumplen el objetivo terapéutico para cLDL con terapia de estatinas de alta intensidad, así como en aquellos con intolerancia a las estatinas, se recomienda la terapia con ezetimiba e iPCSK926.
Los iPCSK9 reducen el cLDL, disminuyen los niveles de lipoproteína(a) [Lp(a)], poseen efectos antiinflamatorios y previenen los eventos coronarios agudos. Pueden reducir la inflamación por la regulación negativa de los receptores de LDL, la reducción de mediadores proinflamatorios, la infiltración reducida de monocitos en la capa subendotelial, la migración de monocitos y la mejora de la inflamación vascular27,28. Estos mecanismos son muy relevantes en el contexto de la COVID-19 debido a que la enfermedad provoca una tormenta de citoquinas en pacientes susceptibles, lo que se esperaría que promueva la inestabilidad de la placa aterosclerótica y el consecuente infarto de miocardio, que sería neutralizada en parte con la administración de iPCSK9 mejorando el pronóstico de estos pacientes4,29. Finalmente, se ha demostrado una acción antiinflamatoria local directa de los iPCSK9, independiente de la reducción de cLDL, en modelos animales, aunque este hecho debe seguir investigándose con estudios aleatorizados en humanos27,29.
Estos fármacos deben reservarse para los pacientes de muy alto riesgo cardiovascular que no alcancen los objetivos terapéuticos con estatinas de alta intensidad con ezetimiba.
Los iPCSK9 tienen un buen perfil de seguridad; sin embargo, la experiencia de su uso en pacientes con COVID-19 gravemente enfermos es limitada y debe seguir evaluándose a medida que tengamos mayor conocimiento de la enfermedad25,29.
Seguridad de los fármacos hipolipemiantes en pacientes con COVID-19Las infecciones por coronavirus pueden inducir anormalidades a largo plazo en el metabolismo de los lípidos, con claras implicaciones adversas para los pacientes con hipercolesterolemia. Los pacientes con hipercolesterolemia que tienen niveles más altos de Lp(a) en comparación con la población general30 pueden tener mayor riesgo de un evento aterotrombótico durante la infección por COVID-19 e incluso después de la recuperación.
Existen varias consideraciones importantes al tratar a un paciente dislipémico con COVID-19, incluida la necesidad de intensificar el tratamiento para reducir el colesterol debido a la posible disfunción endotelial causada por la infección viral.
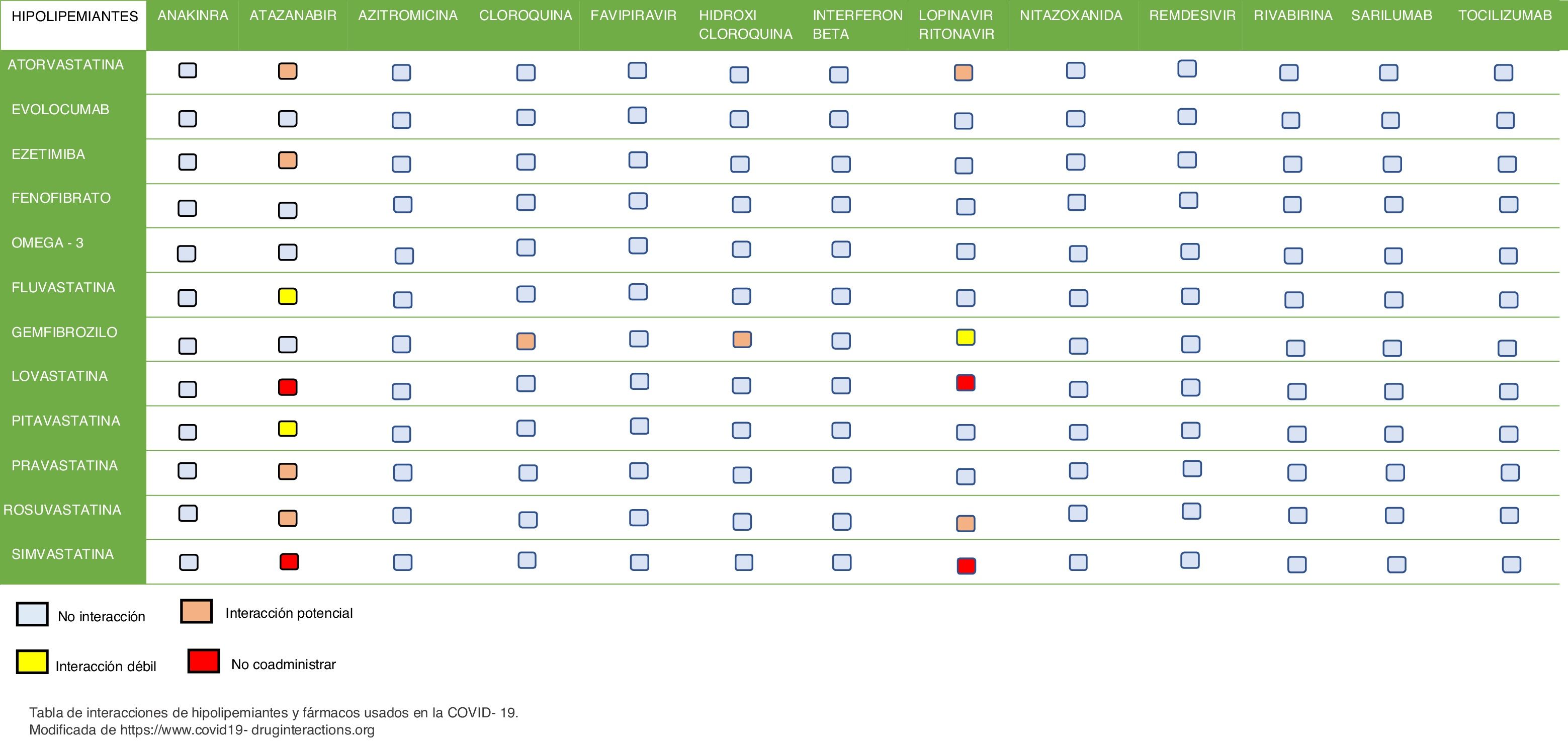
Las estatinas son generalmente seguras en pacientes con infecciones por coronavirus y deben continuarse. Cuando se trata con medicamentos antirretrovirales (lopinavir/ritonavir) se recomienda suspender los tratamientos con atorvastatina, simvastatina y lovastatina. Es posible continuar la terapia con rosuvastatina, con preferencia para comenzar una dosis baja (5-10mg) y aumentar la dosis (con un control cuidadoso de los síntomas musculares y los niveles de creatina quinasa [CPK]). También es razonable reducir la dosis de rosuvastatina y prescribirla en combinación fija con ezetimiba o continuar la terapia con pravastatina o fluvastatina (con o sin ezetimiba, según sea necesario)31,32.
Es necesario tener precaución al tratar pacientes con algunos de los siguientes macrólidos (eritromicina, claritromicina y telitromicina)26,31. Sin embargo, no hay datos sobre interacciones graves de rosuvastatina y fluvastatina con azitromicina33. En caso de aparición de síntomas musculares, los pacientes deben tratarse según las recomendaciones disponibles para la intolerancia a las estatinas34.
No hay contraindicaciones para usar estatinas con cloroquina e hidroxicloroquina26. Tampoco hay datos sobre las interacciones de las estatinas con remdesivir35. En caso de terapia con tocilizumab, se recomienda rosuvastatina, ya que las concentraciones de simvastatina y atorvastatina pueden reducirse cuando se usan concomitantemente con este medicamento36.
No hay datos sobre las interacciones de ezetimiba e iPCSK9 con ningún medicamento que pueda usarse durante las infecciones por coronavirus26,31. Observamos en la figura 1 las principales interacciones con diferentes tratamientos hipolipemiantes y fármacos que se usan en la actualidad en la COVID-19.
Tratamiento de la hipercolesterolemia familiar en pacientes con COVID-19La predisposición a complicaciones cardíacas agudas relacionadas con la ECV aterosclerótica subyacente puede aumentar significativamente la gravedad de la COVID-19 en individuos susceptibles. Los pacientes con hipercolesterolemia familiar (HF) tienen ECV prematura. Por otro lado, existe una alta proporción de enfermos con COVID-19 menores de 55años que están gravemente enfermos. Cuando se produce una infección por COVID-19 en los pacientes con HF, los hace más vulnerables a sufrir eventos cardiovasculares más graves y de forma más precoz debido a la posible disfunción endotelial vascular, alteraciones lipídicas, niveles más elevados de Lp(a) y mayor riesgo aterotrombótico causados por el coronavirus durante la enfermedad e incluso después de la recuperación30,37.
Los objetivos de control para los pacientes con HF sin ECV (alto riesgo cardiovascular) consisten en lograr niveles de cLDL <70mg/dl y reducción del 50% del cLDL basal, y en los pacientes con HF con ECV (muy alto riesgo cardiovascular): cLDL <55 y reducción del 50% del cLDL basal. En ellos es muy importante estabilizar e incluso reducir la placa ateromatosa y el riesgo de eventos cardiovasculares26.
El tratamiento hipolipemiante en pacientes afectos de HF con COVID-19 no debe suspenderse durante la infección38, y debido al posible exceso de riesgo de ECV incluso podría intensificarse después de la recuperación de la COVID-19, recomendando mantener las estatinas de alta intensidad, combinaciones fijas de estatinas con ezetimiba y/o triple terapia y/o iPCSK9, para estabilizar las placas ateromatosas y prevenir la aparición de nuevos eventos26.
ConclusionesEn los pacientes con COVID-19 la mayoría de las ECV basales son de origen aterosclerótico, con peor pronóstico para los pacientes con alto riesgo y muy alto riesgo de ECV. En estos pacientes el tratamiento intensivo con estatinas y/o combinación fija con ezetimiba y/o iPCSK9 juega un papel fundamental.
Es importante conocer los diferentes tratamientos hipolipemiantes para continuar la adherencia y la intensificación de las terapias hipolipemiantes y reducir adecuadamente su riesgo cardiovascular antes, durante y post COVID-19.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.