El modelo de toma de decisiones éticas en el área de atención primaria difiere de otras áreas asistenciales. Desde la perspectiva ética es relevante incorporar estas particularidades al método de deliberación. El presente artículo justifica la necesidad de un procedimiento de deliberación ética propio para la atención primaria y realiza una propuesta metodológica. Este proceso de decisión es flexible y requiere un sistema de salud participativo. Esta propuesta tiene la finalidad de facilitar la adquisición de responsabilidad sobre la salud personal y colectiva, e implica a profesionales y ciudadanos de igual manera.
The clinical decision making process with ethical implications in the area of primary healthcare differs from other healthcare areas. From the ethical perspective it is important to include these issues in the decision making model. This dissertation explains the need for a process of bioethical deliberation for Primary Healthcare, as well as proposing a method for doing so. The decision process method, adapted to this healthcare area, is flexible and requires a more participative Healthcare System. This proposal involves professionals and the patient population equally, is intended to facilitate the acquisition of responsibility for personal and community health.
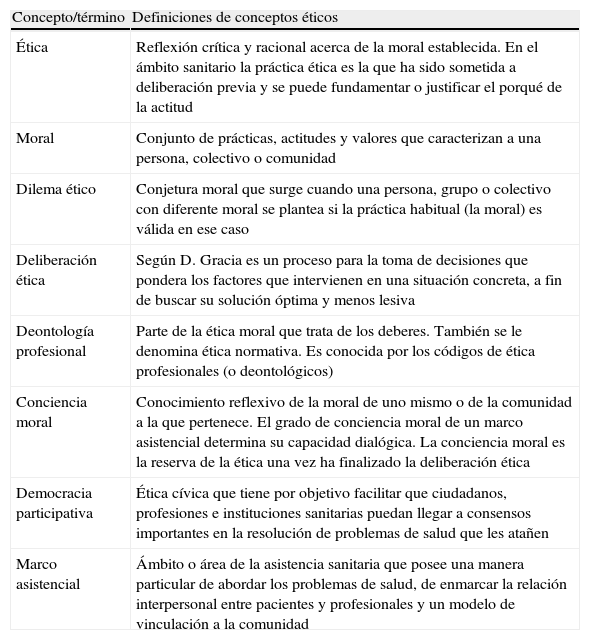
La bioética clínica es el estudio interdisciplinario orientado a la toma de decisiones éticas de los problemas planteados a los diferentes sistemas éticos1. Como ética aplicada se centra en los actos de las personas que tienen el objetivo de curar o guarecer. Desde una perspectiva profesional busca esclarecer las consecuencias de las acciones que ocurren en la interacción entre pacientes, profesionales y el sistema sanitario. Desde su aparición en los años sesenta la bioética clínica ha contribuido a aproximar los principios y normas generales de la ética a la realidad de las consultas. Para estudiar las decisiones se analiza cada caso, se tiene en cuenta el sistema moral en el que acontece el problema y se utiliza el razonamiento argumentativo2. A modo de resumen en la tabla 1 se encuentran definidos algunos de los conceptos más relevantes.
Definiciones de conceptos éticos
| Concepto/término | Definiciones de conceptos éticos |
| Ética | Reflexión crítica y racional acerca de la moral establecida. En el ámbito sanitario la práctica ética es la que ha sido sometida a deliberación previa y se puede fundamentar o justificar el porqué de la actitud |
| Moral | Conjunto de prácticas, actitudes y valores que caracterizan a una persona, colectivo o comunidad |
| Dilema ético | Conjetura moral que surge cuando una persona, grupo o colectivo con diferente moral se plantea si la práctica habitual (la moral) es válida en ese caso |
| Deliberación ética | Según D. Gracia es un proceso para la toma de decisiones que pondera los factores que intervienen en una situación concreta, a fin de buscar su solución óptima y menos lesiva |
| Deontología profesional | Parte de la ética moral que trata de los deberes. También se le denomina ética normativa. Es conocida por los códigos de ética profesionales (o deontológicos) |
| Conciencia moral | Conocimiento reflexivo de la moral de uno mismo o de la comunidad a la que pertenece. El grado de conciencia moral de un marco asistencial determina su capacidad dialógica. La conciencia moral es la reserva de la ética una vez ha finalizado la deliberación ética |
| Democracia participativa | Ética cívica que tiene por objetivo facilitar que ciudadanos, profesiones e instituciones sanitarias puedan llegar a consensos importantes en la resolución de problemas de salud que les atañen |
| Marco asistencial | Ámbito o área de la asistencia sanitaria que posee una manera particular de abordar los problemas de salud, de enmarcar la relación interpersonal entre pacientes y profesionales y un modelo de vinculación a la comunidad |
Una de las características que define a los sistemas sanitarios actuales es la diversidad de marcos asistenciales. Son ejemplos el hospital, la atención primaria o los servicios sociosanitarios. Aunque los principios y las normas de la ética biomédica son generales, cada marco asistencial tiene unas características propias que caracterizan las relaciones interpersonales entre profesionales y pacientes. Asimismo cada uno tiene unos objetivos asistenciales que determinan la intervención sanitaria se realiza3. Por este motivo, el análisis pormenorizado es necesario para establecer qué actitudes éticas son las más adecuadas en los profesionales y en los pacientes.
Tradicionalmente el marco asistencial que ha contribuido con más ejemplos a la bioética clínica ha sido el hospital4. En este marco se ha descrito que el enfermo se halla en un medio despersonalizado, toma contacto con muchos profesionales y se le practican pruebas técnicamente complejas5. El modelo hospitalario tiende a crear departamentos de especialidades médicas centradas en una sola enfermedad o proceso. Es habitual que las fuentes de dilemas éticos se circunscriban a conflictos que comprometen los principios de autonomía y beneficencia6. Históricamente la contribución de la bioética clínica en este entorno ha enfatizado el valor de la dignidad de la persona enferma.
Un marco asistencial que habitualmente se ha diferenciado del hospital es la atención primaria de salud (AP). La actividad asistencial en la AP es muy amplia, no circunscrita a una sola enfermedad o sistema orgánico, y se caracteriza por el seguimiento de la salud del paciente en un sentido general. Los pacientes que se visitan en los centros de AP habitualmente poseen una autonomía muy elevada y su continuum vital de salud no se halla interrumpido de manera abrupta, tal como pasa tras un ingreso en el hospital4. Se ha descrito que en AP los profesionales tienen una mejor predisposición a evitar el reduccionismo del tratamiento por enfermedad7. En particular, el valor que se concede a las cuestiones relacionadas con la justicia social, el derecho a la asistencia universal o a la participación de la comunidad en la salud, es mayor que otros contextos asistenciales8. El enfoque de la salud comunitaria que posee la AP busca mejorar la salud de las personas mediante actividades de promoción de la salud llevadas a cabo dentro y fuera de los centros sanitarios9. La prevención de la enfermedad y la mejora de la salud se concreta en actividades, como la promoción del cambio de hábitos relacionados con el estilo de vida10. Otra característica única en AP es la voluntariedad con la que los ciudadanos pueden acudir a los servicios, las propuestas de seguimiento y prevención no dejan de ser una cuestión de elección para el paciente.
La singularidad del marco asistencial de AP ha sido referida en diversas ocasiones3,4,11, sin embargo, el análisis diferenciado desde la bioética clínica no ha sido ampliamente elaborado. El presente artículo examina la definición y el modelo de salud de la AP en relación con las características de la AP. El objetivo es hacer una propuesta dialógica que facilite el debate bioético y ayude a interpretar la realidad desde la particularidad de este marco asistencial.
Equidad e igualdad en atención primariaLos conceptos de equidad, igualdad y justicia social son sustantivos en la definición de AP7. Algunas de las formas que toman en la práctica estos atributos son el derecho a la prestación sanitaria y la implicación de los agentes sanitarios en la comunidad. El objetivo que persiguen es disminuir las diferencias sociales relacionadas con la salud8. En la práctica, el resultado se puede apreciar en los indicadores de bienestar: los países que han implementado sistemas de AP han logrado reducir la marginación y mejorar la situación de los colectivos más desfavorecidos12,13. Cualquier estrategia de cambio que pueda comprometer las anteriores premisas puede poner en riesgo la razón de ser del mismo marco asistencial. Un ejemplo que pone de relieve la magnitud de estos valores es la tensión que se genera en los países con sistemas de AP desarrollados el cambio de las estrategias políticas de la gestión de la AP o establecer cuotas de pago por el uso de los servicios sanitarios característicos de la AP14.
En la práctica diaria el profesional se encuentra con frecuencia en situaciones relacionadas con el principio de justicia: la demanda de acceso a servicios, a tratamientos o la necesidad de continuidad en la asistencia. En las situaciones que implican la equidad y la igualdad, el profesional ha de calibrar rápidamente las necesidades y las consecuencias, y contrastarlas con la eficiencia de la intervención10,14. Encontrar respuesta a estas cuestiones requiere aproximarse a la persona que consulta teniendo en cuenta todos estos condicionantes sociales de la salud.
Si bien es cierto que la justicia es un principio igualmente exigible a todos y cada uno de los marcos asistenciales, en AP la continuidad en la relación y la vinculación de los profesionales con la comunidad para la que trabajan el contenido de este valor es mayor y más rico en matices particulares. Por este motivo obviar la dimensión de la Justicia social pone en riesgo el valor intrínseco del marco asistencial.
Multidisciplinariedad y participaciónLa transversalidad del objetivo de salud en AP lleva a una mayor necesidad de colaboración entre cada una de las profesiones sanitarias15. Las propuestas que abordan el modelo de colaboración entre los profesionales coinciden en evitar sistemas de gestión excesivamente jerarquizados (como sucede en el hospital) o con una marcada división entre los diferentes estamentos profesionales (médicos de familia, enfermeras, trabajo social, etc.). Una estrategia de gestión acorde con la visión asistencial puede ser establecer puentes de diálogo entre los profesionales. El objetivo es incrementar la participación de cada profesión sanitaria sin caer en el relativismo profesional6,10. Lejos de impedir liderazgos, la participación implica a los profesionales en una dinámica común.
Por coherencia, esta estrategia debería extenderse también a los ciudadanos: buscando sistemas para incrementar la participación de la comunidad en las cuestiones que atañen a la salud y así incrementar la responsabilidad por el cuidado de la salud.
Relación interpersonal en atención primariaEn AP la relación interpersonal se caracteriza por la continuidad de la relación profesional-paciente a lo largo del tiempo11. Se ha señalado que los pacientes viven esta relación como de amistad más que de ayuda. Este sentimiento de igualdad y reciprocidad indica la alta percepción de autonomía que tienen los pacientes que utilizan estos servicios. Cuando el profesional de AP trata a una persona se ve obligado a modular el grado de acompañamiento que cada paciente requiere a lo largo de su continuum vital, según los problemas de salud que vaya teniendo. Un matiz que ya proponen algunas cartas éticas es sustituir el término paciente por el de ciudadano16. Este concepto no es excluyente, implica la igualdad, la equidad, la solidaridad y el ejercicio de responsabilidad del paciente con su salud y con el servicio que utiliza.
Deliberación ética en el marco asistencial de atención primariaLas características señaladas anteriormente, resumidas en la tabla 2, sugieren que es necesario esbozar un modelo dialógico particular para el área de AP. Puesto que en la deliberación ética de este contexto las cuestiones relacionadas con la justicia social implican a muchos actores, puede ser válido el modelo basado en la democracia deliberativa17. La deliberación es una propiedad de la reflexión ética. Se caracteriza por la prudencia, indaga antes de asumir cualquier premisa y mantiene una distancia prudencial entre las partes y el problema. En la deliberación ética el esclarecimiento debe realizarse de manera unánime y por consenso18. Este método de diálogo no oculta las responsabilidades de ningún agente y evita los relativismos morales. El resultado esperado después de llevar a cabo este proceso es la toma de conciencia y cambios en la actitud personal. La integración del método deliberativo en el proyecto de democracia participativa pone en valor la responsabilidad del cuidado de la salud y desestima la actitud paternalista. El efecto pretendido es la transición de una cultura sanitaria basada en lo moral a una asentada en la reflexión ética y de excelencia.
Ideas clave
| Ideas clave |
| Los principios de la ética biomédica son válidos siempre que exista una relación terapéutica entre un profesional y un paciente, sin embargo la interpretación de estos puede diferir según el marco asistencial |
| El proceso de deliberación ética en atención primaria requiere tener en cuenta las características de este ámbito: la multidisciplinariedad, la relación de los profesionales con las personas que se visitan, la vinculación con la comunidad y el valor de la justicia social |
| La toma de decisiones éticas en atención primaria ha de tener en cuenta a todos los agentes a los que pueden afectar las decisiones, tanto cuando se dan en la relación profesional-paciente, como cuando repercuten en el funcionamiento de la comunidad |
| Un método para la deliberación útil en atención primaria es la propuesta de democracia participativa aplicada al ámbito de la salud |
| Es importante conocer la ética que guía las acciones para poder implicar a profesionales y a pacientes en una dinámica común que conduzca al consenso |
El modelo de debate bioético en AP puede integrar elementos utilizados habitualmente en el debate bioético. Entre otros, los 4 principios bioéticos enunciados por Beauchamp y Childress19. Aunque su utilización de los principios es habitual en la bioética clínica, en AP para la resolución de dilemas su papel es complementario. Uno de los inconvenientes que presentan es la poca concreción a la que se llega cuando se trata de discernir la mejor decisión para la comunidad. En respuesta a este problema algunos autores han sugerido que la ética en el marco de AP ha de ser de corte utilitarista. Este tipo de ética promueve maximizar el bien común mediante acciones que beneficien al máximo número de personas20. Sin embargo, para el profesional de AP tener una ética para las decisiones en consulta y otra para las decisiones colectivas puede llevar al conflicto moral: la doble normativa afecta la integridad moral y es una forma de dualismo incoherente21.
Entre las normas válidas que pueden integrarse en el modelo de diálogo se hallan los códigos y cartas éticas de cada profesión. Estas directivas forman parte de la ética normativa o deontológica. El valor que aportan es delimitar la responsabilidad de los profesionales y su aportación a la sociedad. Sin embargo, en un contexto de deliberación colectiva y multidisciplinaria, su carácter uniprofesional merma la utilidad. En AP los profesionales han de alinearse dentro de un mismo esquema normativo, superando las fronteras establecidas por el esquema de estamentos profesionales.
La propuesta dialógica en AP puede recurrir a todas las éticas válidas con la condición de no renunciar a los principios y al modelo de salud que la AP promueve. Ante el conflicto, la comprensión del significado del marco de AP es fundamental para aportar coherencia a las decisiones.
ConclusionesEn AP las características de los pacientes que se visitan y la gran accesibilidad de la población al servicio requieren un análisis ético propio acorde con esta realidad clínica. El contenido ético de la deliberación ética ha de considerar la aproximación social y comunitaria. Adoptar esta visión conlleva asumir decisiones que tienen que ver con el principio de justicia social. Para ello, se ha de tener en cuenta que una actitud implica de igual manera el derecho a la asistencia y la exigencia del cuidado de la salud propia. Por este motivo, cualquier decisión requiere la participación ciudadana y de la proactividad de los profesionales. El método de deliberación y la toma de decisiones en un sistema de democracia participativa se ajusta a los valores y visión que tiene la AP. Asimismo es aconsejable no prescindir del conjunto de métodos válidos.
Concretar y profundizar en las particularidades de la AP puede ser de ayuda para esclarecer los interrogantes que se presentan a los profesionales en práctica asistencial diaria.
Conflicto de interesesEl autor declara que este trabajo no ha recibido ninguna fuente de financiación externa.
Al Dr. Francesc Abel i Fabre S.J. (1933-2011), fundador del Instituto Borja de Bioética, por los conocimientos enseñados, al Dr. Antoni Sisó i Almirall, del Centro de Atención Primaria de les Corts (Barcelona) y a la Dra. M. Dolors Navarro Rubio, de la Universitat Internacional de Catalunya, por su ayuda para generar nuevas maneras de comprender la AP en el contexto del sistema sanitario. Finalmente, a la Dra. Eva Peguero, del Institut Català de la Salut, por colaborar en la revisión del manuscrito.