Varón de 82 años, con antecedentes de diabetes y fibrilación auricular, en tratamiento con anticoagulantes orales. Consultó por cefalea hemicraneal izquierda, tipo punzadas de segundos de duración. El examen físico general y neurológico fue anodino y se inició tratamiento sintomático con mala evolución del dolor, motivo por el cual tuvo que ser derivado en varias ocasiones al servicio de urgencias hospitalarias, siguiendo los criterios de derivación expuestos en el consenso entre neurología y atención primaria1, en dicho servicio fue diagnosticado de neuralgia del trigémino.
Tras semanas de evolución, presentó aumento de su cefalea, asociado a dolor periorbitario izquierdo con mareos y náuseas. Al examen físico destacó lesiones dérmicas vesiculosas en región frontal izquierda, edema blando palpebral izquierdo, hiperemia bulbar y queratitis. Bajo el diagnóstico de infección por virus del herpes zoster (VHZ), con afectación oftálmica (primera rama del trigémino), se inició tratamiento con antivirales.
Presentó buena evolución de las lesiones herpéticas tras 2 semanas de tratamiento con antivirales, pero se intensificó su cefalea, a la que además se le asoció dolor intenso y punzante en ojo izquierdo. En la exploración física presentó: ptosis palpebral, abducción extrema permanente a la mirada neutra, imposibilidad para aducción superior e inferior, limitación para realizar la infraaducción, midriasis del ojo ipsilateral, así como disestesia de territorio cutáneo de V1. Por todo ello precisó ingreso hospitalario bajo el diagnóstico probable de parálisis del III par craneal2, secundario a infección por VHZ.
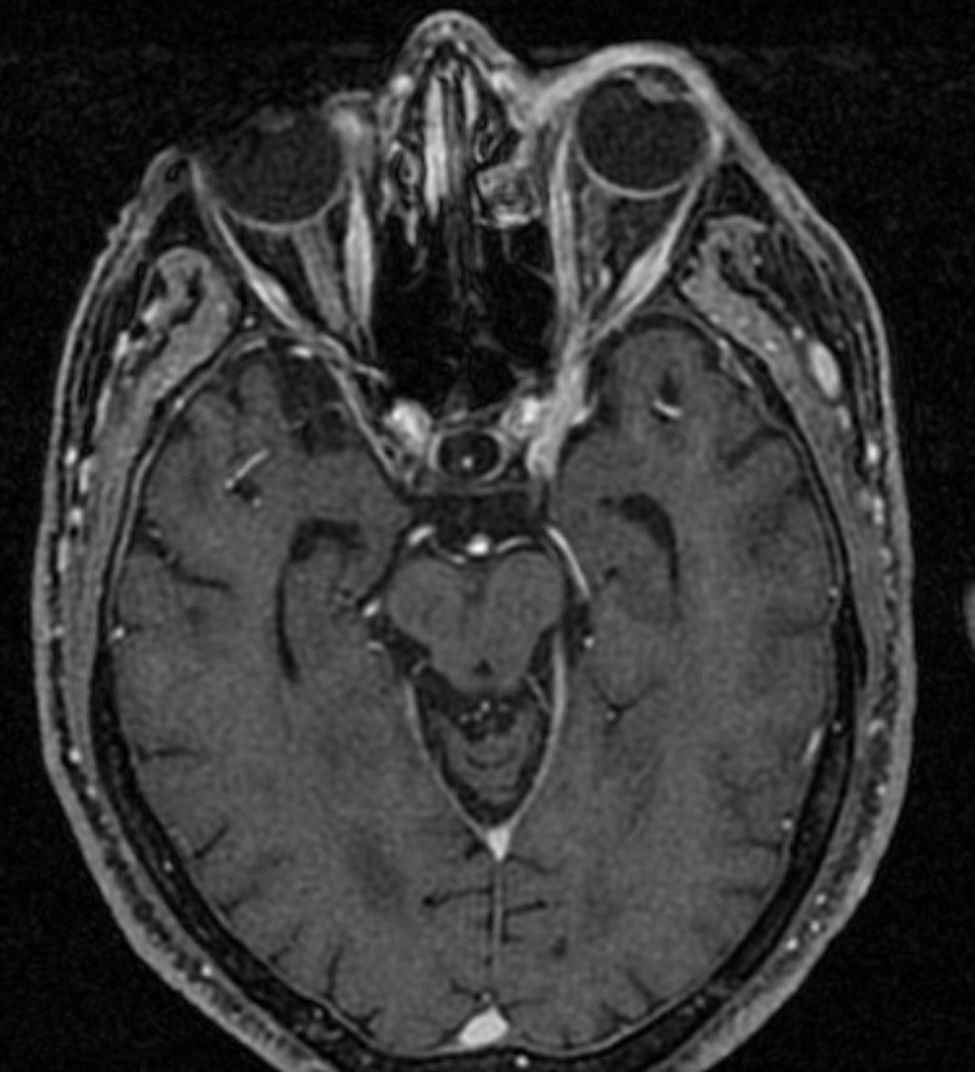
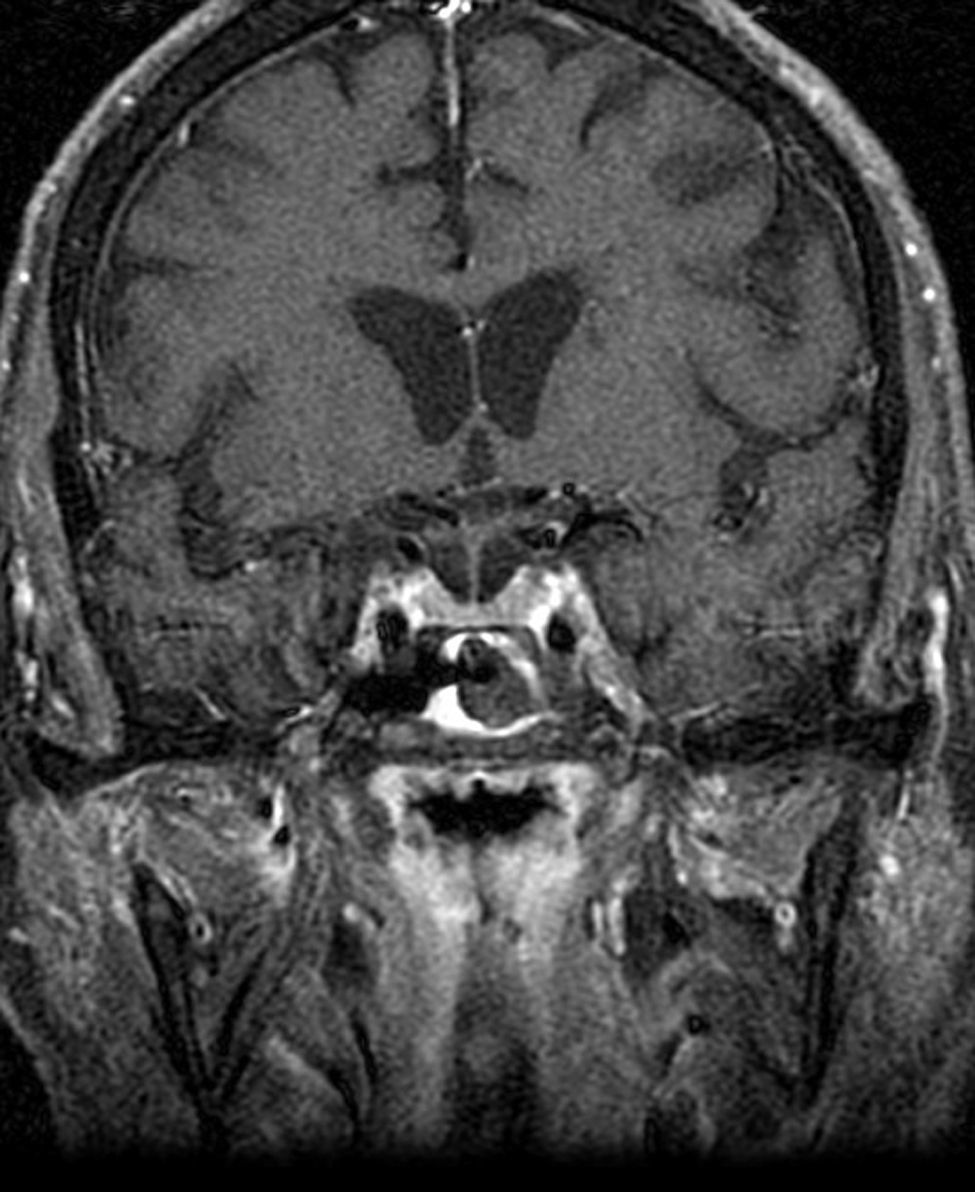
Durante su ingreso, entre las principales pruebas complementarias realizadas destacaron; Ac IgG anti-virus herpes simplex 1 y 2 positivo, Ac IgG anti-VHZ positivo y Ac IgM anti-VHZ negativo. La tomografía cerebral fue informada como: ocupación de seno esfenoidal izquierdo, con engrosamiento de la cortical, sin poder valorar los senos venosos. Dada la sospecha clínica, se realizó RMN cerebral, informada como: leve aumento de grosor del seno cavernoso izquierdo, que podría estar en relación con cambios inflamatorios/infecciosos locorregionales (figs. 1 y 2).
Se realizó punción lumbar que descartó infección por VHZ, así como la ausencia de enfermedades granulomatosas-inflamatorias. Con toda la información disponible se llegó al diagnóstico de síndrome de Tolosa-Hunt (STH) y se pautó tratamiento con corticoides con evolución favorable de la clínica a partir del tercer día de inicio del tratamiento.
Durante los siguientes 4 meses, la evolución fue favorable con mejoría importante de los signos y síntomas. En la actualidad el paciente se encuentra asintomático y sin recurrencias.
El síndrome de Tolosa-Hunt, fue descrito por primera vez en 1954 por un neurocirujano español llamado Eduardo Tolosa y el epónimo «síndrome de Tolosa-Hunt» se aplicó en 1966 por Smith3,4. Es una entidad infrecuente, puede presentarse a cualquier edad y es una causa importante de oftalmoplejia dolorosa5,6. Caracterizada por una inflamación granulomatosa dentro del seno cavernoso. El compromiso de los pares craneales es variable, siendo la afectación del III y IV par los más frecuentes, seguidos por el VI par y la rama oftálmica del V par craneal6.
El diagnóstico de esta entidad, se realiza mediante una anamnesis exhaustiva y el examen físico característico, configurando la primera aproximación para la sospecha diagnóstica4. Los criterios diagnósticos del STH fueron descritos en la clasificación internacional de las cefaleas (ICDH-II) del 2004 y fueron modificados en el 2013 en la nueva clasificación internacional de las cefaleas (ICDH-3 beta) y las detallamos a continuación6:
- A.
Cefalea unilateral que cumple el criterio C.
- B.
Las 2 características siguientes:
- 1.
Inflamación granulomatosa del seno cavernoso, la fisura orbitaria superior o la órbita demostrada por RMN o biopsia.
- 2.
Paresia de uno más de los pares craneales III, IV y/o VI homolaterales.
- 1.
- C.
La causalidad queda demostrada mediante los 2 criterios siguientes:
- 1.
La cefalea es simultánea o antecede la paresia de los pares craneales III, IV y/o VI en un plazo inferior o igual a 2 semanas.
- 2.
La cefalea se localiza en torno al párpado y el ojo homolaterales.
- 1.
- D.
Sin mejor explicación por otro diagnóstico de la ICHD-III.
En estos nuevos criterios diagnósticos se incluye la localización de la cefalea que tiene que ser en torno al parpado y ojo ipsilateral, aunque en el estudio de Rui H. et al. se debate esta inclusión porque en una serie de casos fue difícil describir la localización exacta del dolor en este síndrome; no obstante recomendaron realizar más estudios al respecto6.
Para el diagnóstico de certeza de STH, es necesario que se cumplan los 4 criterios anteriormente descritos; tal y como ocurre en el caso clínico que describimos, ya que el paciente presentó cefalea hemicraneal izquierda y dolor periorbitario que precedió a la lesión de los pares craneales ipsilaterales. También se demostró inflamación del seno cavernoso en la RMN realizada (figs. 1 y 2) y se excluyó otras posibles causas como procesos tumorales, infecciosos, vasculares o traumáticos, siendo esto esencial para el diagnóstico de STH4,6.
Es de especial relevancia destacar que en los criterios diagnósticos antiguos se consideraba como criterio la respuesta completa al tratamiento con corticoides a las 72h de inicio de este6,7. A pesar que nuestro caso clínico tuvo respuesta favorable a las 72h de tratamiento con corticoides, consideramos que esto no puede ser un criterio diagnóstico, puesto que, el tratamiento con esteroides no consiguió una remisión completa de la sintomatología del paciente. La eliminación de este criterio diagnóstico está también avalada por múltiples estudios en los que se evidenciaron una mejoría de la sintomatología, pero no su resolución completa a las 72h en pacientes con diagnóstico de STH y tratados con corticoides4,6,7.
La etiología de este síndrome es desconocida6,8. En el caso que nos ocupa, el paciente presentó una infección por VHZ previo al desarrollo de STH, aunque esta relación no se pudo comprobar en su totalidad, puesto que, la serología para infección aguda para el VHZ resultó negativa tanto en el suero del paciente como en el LCR. Se sabe que, una de las complicaciones de una infección por VHZ es la oftalmoplejia por afectación de los pares craneales III-IV y VI, y que esta se presenta independiente de la edad y de la severidad de las manifestaciones cutáneas9; no obstante, la infección por VHZ no cumple los demás criterios diagnósticos del STH.
En la bibliografía consultada no se ha demostrado una clara relación entre el STH y una posible etiología de origen infecciosa, salvo en la publicación realizada por Okawa S et al. en el que, relaciona una infección respiratoria de un paciente con serología positiva para citomegalovirus, previa al desarrollo de STH5.
También se describió una posible relación infecciosa en un caso clínico, pero esta vez la infección fue posterior al diagnóstico de STH, donde se realizó una biopsia de seno cavernoso y se aisló en dicho cultivo Actinomyces israelii10.
Otra posible relación, pero esta vez de etiología inflamatoria, fue publicada por Prakash P. et al., en el que el diagnóstico de STH fue secundario a una diseminación sistémica de un linfoma3.
Lo novedoso e interesante del caso clínico que presentamos, es el comienzo tan infrecuente del STH tras una infección por VHZ con compromiso oftalmológico, ya que esta asociación como explicamos anteriormente, no se ha descrito en la bibliografía consultada.
Todos los autores, han contribuido intelectualmente al trabajo, reúnen las condiciones de autoría, declaran la no existencia de conflicto de interés, no se cuenta con ningún tipo de financiación y han aprobado la versión final del mismo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.