Paciente varón de 58 años, con antecedentes personales de hipotiroidismo subclínico, fumador de 20 cigarros al día y cazador en contacto con perros, acudió a nuestra consulta por molestias de 10 días de evolución en el codo izquierdo, con dolor a la movilización, así como cierta limitación para la flexoextensión del mismo, con aumento del volumen local y rubefacción, sin presentar fiebre o síndrome constitucional asociado.
En la exploración física se apreció una tumefacción de unos 3×5cm de extensión en la región medial de la articulación afecta, no dolorosa a la palpación, fluctuante al tacto y no adherida a planos profundos. No se evidenciaron heridas ni hematomas, y la exploración de los puntos óseos del codo resultó normal. Sí se evidenció dolor a la flexión completa y limitación de la extensión en los últimos 30̊ en dicha articulación.
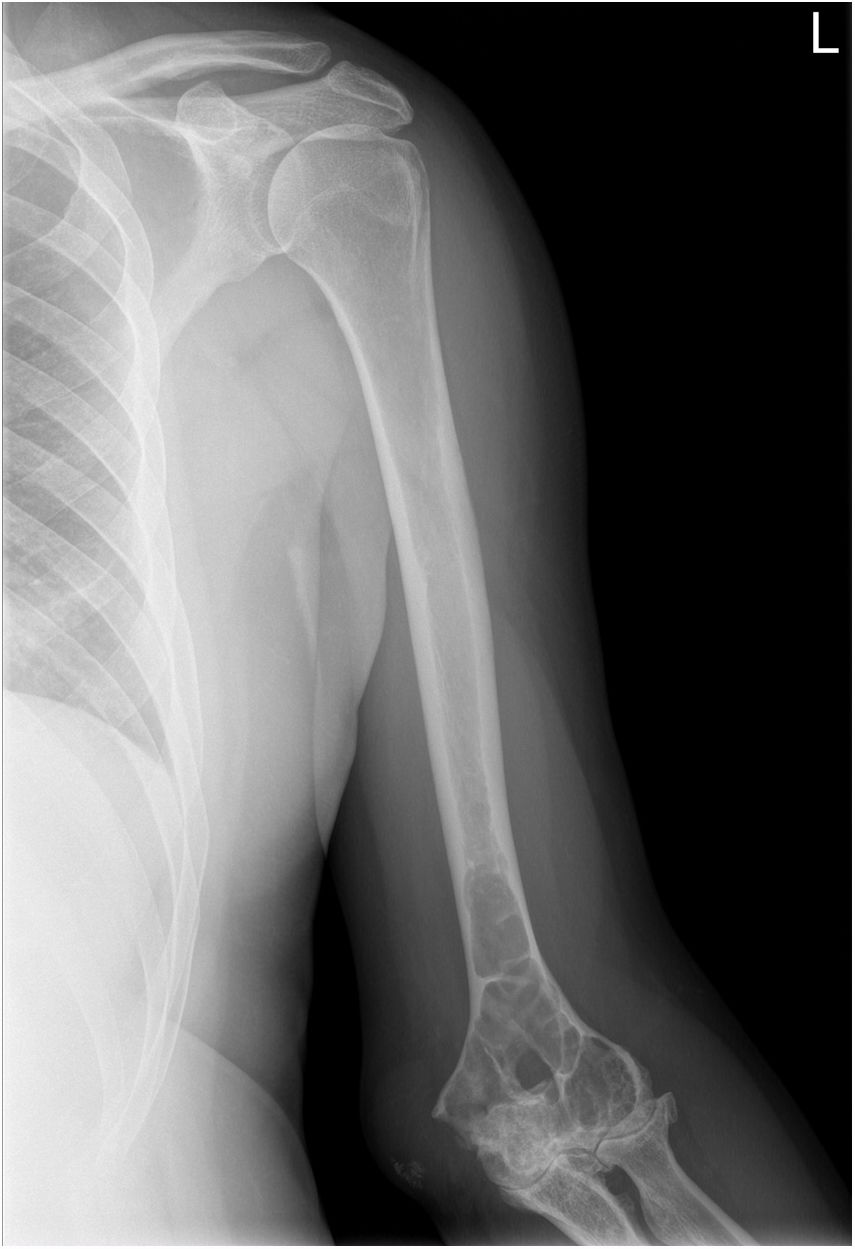
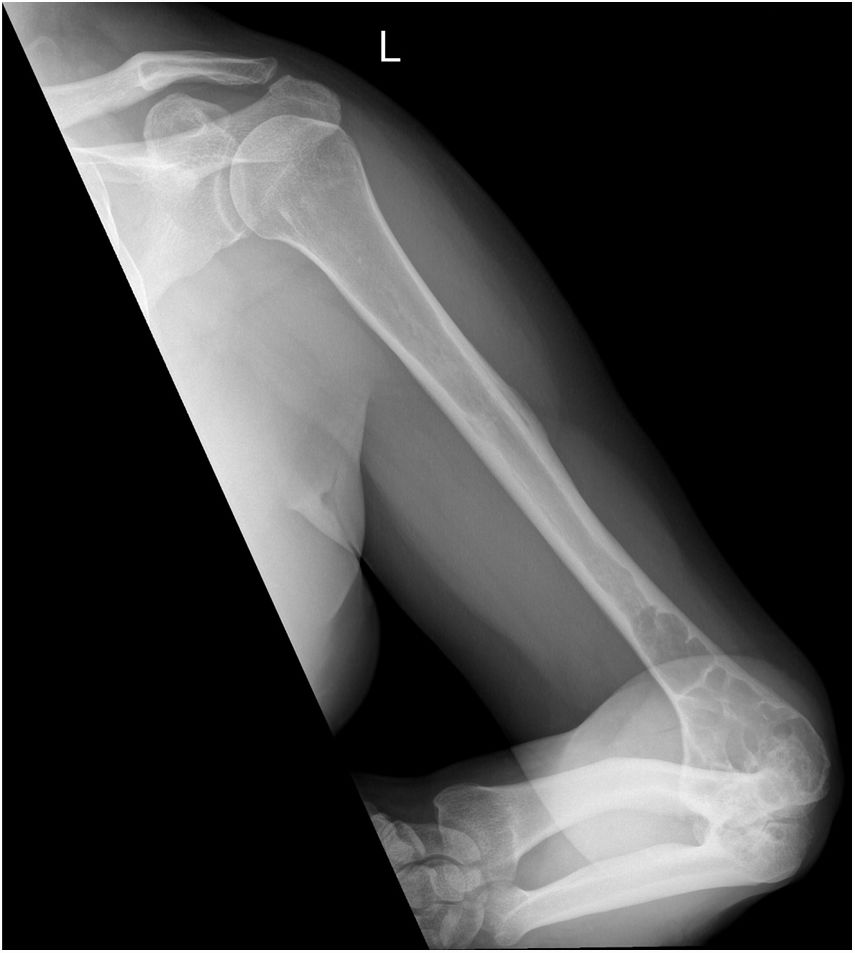
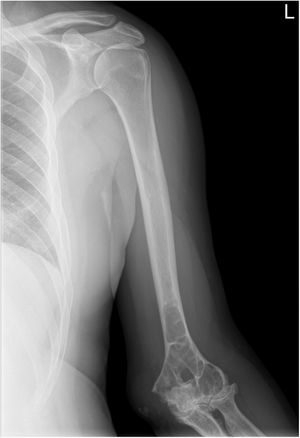
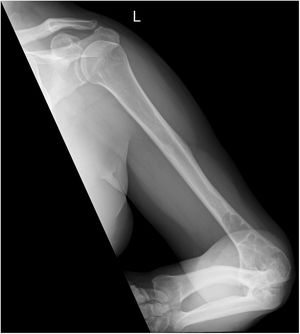
Ante dicho cuadro, se solicitó radiografía de la extremidad superior izquierda de forma preferente, y citamos al paciente en 24h para ver los resultados. En la radiografía (figs. 1 y 2) se observó una lesión lítica en el tercio inferior del húmero y el tercio superior del radio y el cúbito. Es entonces cuando se decidió realizar interconsulta preferente a traumatología y citar para ver la evolución en una semana; no obstante, a las 48h el paciente acudió de nuevo a nuestra consulta por drenaje espontáneo por la cara posterior del codo y parestesias en la mano izquierda. Se colocó drenaje en gasa y se derivó a urgencias hospitalarias para la valoración por parte de traumatología.
Radiografía anteroposterior de la extremidad superior izquierda en la que se aprecia una lesión lítica que afecta al tercio distal del húmero, cambios degenerativos en las interlíneas húmero-cubital y húmero-radial, y nódulo de 2,4×5cm en la vertiente posterior de la epitróclea, compatible con absceso.
En el Servicio de Traumatología se realizó una punción sinovial, en la que se observó material de aspecto purulento, presencia de neutrófilos en citología y cultivo negativo. Decidieron ingreso a su cargo y completaron el estudio con una resonancia magnética de la extremidad, en la que se describió una lesión lítica que ocupaba totalmente la cavidad medular de la epífisis y el tercio distal del húmero izquierdo, de aproximadamente 12cm de eje longitudinal, con remodelación de la cortical interna. En la vertiente posterior de la epitróclea se apreció rotura cortical y de la fascia superficial con extensión de la lesión al tejido celular subcutáneo y formación de un nódulo de 2×4,5cm con fístula que drenaba al exterior. Se observaron, además, cambios degenerativos en las interlíneas húmero-cubital y húmero-radial.
Mediante anestesia general se realizó drenaje quirúrgico, con toma de biopsias del contenido quístico, muestras para serología y legrado de las lesiones. La biopsia mostró tejido óseo con fibrosis y reacción granulomatosa a cuerpo extraño (membranas multilaminares discontinuas compatibles con estructuras parasitarias de Echinococcus), indicativo de reacción secundaria a rotura de quiste hidatídico. La serología confirmó el diagnóstico de hidatidosis.
Ante dicho diagnóstico, se planteó tratamiento quirúrgico radical, siendo este denegado por el paciente, por lo que se inició tratamiento con albendazol 400mg cada 12h durante 28 días y pasó a cargo de Medicina Interna, donde completaron el estudio con una ecografía abdominal y un TAC de cuerpo, ambos normales. A día de hoy se encuentra en tratamiento discontinuo con albendazol y es seguido tanto en consultas externas de Medicina Interna como por nuestra parte, en el centro de salud.
La hidatidosis es una enfermedad parasitaria producida por la tenia Echinococcus, de la cual se conocen 12 especies diferentes y solo 2 afectan al hombre: la Echinococcus granulosus y la Echinococcus multilocularis1. Esta dolencia es endémica en determinadas áreas geográficas: países del Mediterráneo, Australia y Sudamérica. España, por su parte, se encuentra entre los países de Europa con mayor incidencia de la enfermedad en humanos, especialmente en áreas rurales2.
Puede afectar a cualquier órgano, siendo las localizaciones más frecuentes el hígado (70%) y el pulmón (20%). Otras localizaciones, como la ósea, la cutánea o la renal, son excepcionales, de ahí lo curioso del cuadro clínico que nos atañe3. En nuestro medio, el ciclo biológico de este parásito se mantiene fundamentalmente entre perros y ungulados domésticos (principalmente ovejas), siendo el hombre intermediario accidental al ingerir los huevos del Echinococcus con el agua o los alimentos contaminados por el material fecal de perros u ovejas, o más frecuentemente por el contacto con perros infectados2.
La hidatidosis ósea, aunque es una enfermedad rara, constituye una de las presentaciones clínicas más severas de esta parasitosis. Representa el 1-4% de todas las hidatidosis humanas. Para que tenga lugar, el Echinococcus debe pasar la primera barrera hepática, llegando a los pulmones y, una vez en ellos, debe alcanzar la circulación arterial y así poder afectar otros tejidos, entre los que se incluyen los huesos4. Suele afectar a un solo hueso, aunque puede afectar también a los huesos adyacentes. Dentro de los huesos, el más afectado es la columna vertebral (35%), seguida de la pelvis y el fémur. Conviene destacar que esta afectación ósea no adopta una forma quística, sino que provoca una afectación multivesicular sin delimitación clara2,3.
Las manifestaciones clínicas son inespecíficas; lo más frecuente es que las lesiones sean asintomáticas y se diagnostiquen de forma incidental. Cuando son sintomáticas, el dolor suele ser el síntoma principal, así como la impotencia funcional3.
El diagnóstico de una hidatidosis ósea puede resultar difícil, y la mejor manera de llegar a él es pensar en esta enfermedad. En zonas endémicas, resulta interesante recordarla como opción en el diagnóstico diferencial de las lesiones líticas óseas, entre las que se encuentran lesiones tanto tumorales como inflamatorias. Una vez diagnosticada una hidatidosis ósea, debemos descartar enfermedad visceral concomitante1.
La técnica diagnóstica de elección es la tomografía axial computarizada, aunque en la afectación ósea la resonancia magnética puede ser de gran utilidad3.
Las opciones terapéuticas son:
- •
Observación en casos asintomáticos o quistes inactivos, o ante la negativa del paciente a ser intervenido quirúrgicamente.
- •
Tratamiento con albendazol para estabilizar la enfermedad o como paso previo a la cirugía.
- •
Drenaje percutáneo y aspiración combinados con albendazol.
- •
Cirugía radical.
Aunque la escisión completa de la lesión ósea es el tratamiento de elección y además previene las recidivas en gran cuantía, si la afectación ósea es muy extensa o la cirugía resulta altamente invalidante se optaría por un tratamiento quirúrgico o médico conservador5.
Dado que el pronóstico y la morbimortalidad de la hidatidosis ósea son malos, creemos conveniente presentar el caso clínico que nos atañe, puesto que la sospecha de esta dolencia y, por tanto, su diagnóstico y tratamiento precoz podrían cambiar de forma favorable el curso de esta enfermedad.
Responsabilidades éticasSolo se han utilizado datos clínicos e imágenes de un paciente, no realizando intervenciones sobre el mismo, y se ha recogido el consentimiento informado y seguido los protocolos del centro de trabajo.