Principal: valorar la evolución del tabaquismo tras usar el Vitalograph COPD-6 en los fumadores que acuden a una consulta de medicina familiar (CMF) a lo largo de 3 años (3/2011-2/2013). Secundarios: valorar si se producen nuevos diagnósticos de EPOC y comparar los datos de abandono tabáquico con los de una consulta específica de tabaquismo (CET) de otro CS.
MetodologíaSe ha utilizado el vitalograph (medidor manual electrónico de la función pulmonar) y el cooxímetro en 176 fumadores (búsqueda activa). Variables: nivel de consumo (paquetes/año), grado dependencia tabáquica (test de Fageström breve), CO exhalado en partes por millón (ppm), antecedentes personales de EPOC o enfermedad cardiovascular (ECV). El paciente realiza 3 maniobras de espiración forzada y el vitalograph registra la función pulmonar (FEV1, FEV6, FEV1/FEV6) y la edad pulmonar estimada (EPE). Valoramos la actitud del paciente (fases: precontemplación, contemplación y preparación) antes y después de realizar la prueba e indicarle los resultados. Valoración de la evolución tabáquica de los pacientes.
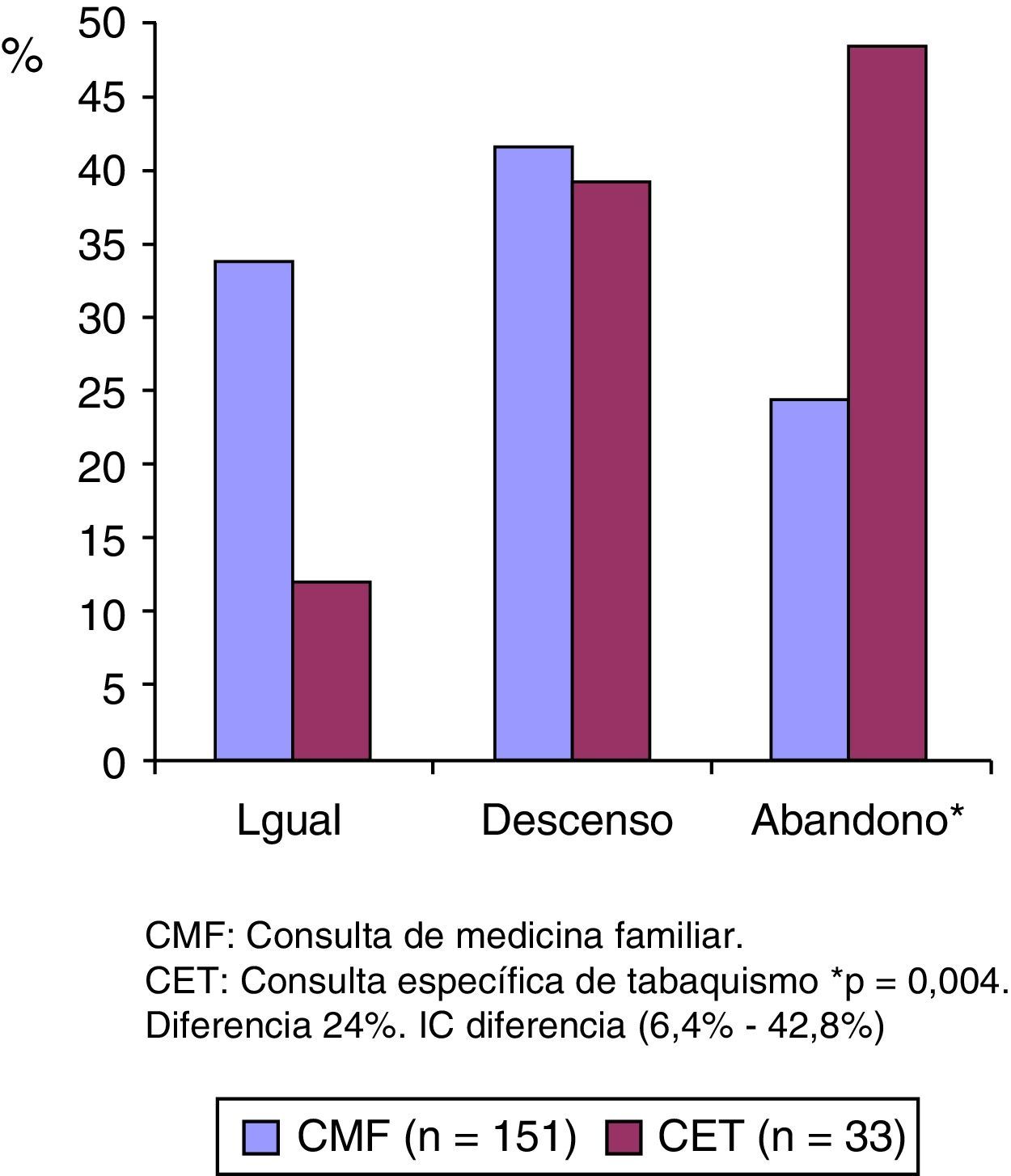
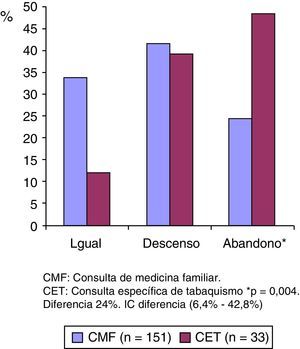
ResultadosEn la CMF se han evaluado 176 fumadores y en la CET 33. CMF/CET: edad 45,9/51,6 años (p=0,042); paquetes año 25,5/39,3 (p=0,0001); pacientes que abandonan tabaquismo que utilizan fármacos para deshabituación 2/9. En CMF: edad-EPE 45,9/57,4 (p=0,000). En CET: edad-EPE 51,6/74,3 (p=0,000). Evolución consumo CMF/CET: abandono 24,5%/48,5% (p=0,004). IC diferencia (6,4-42,8%). En CMF nuevo diagnóstico EPOC en 6 fumadores.
ConclusionesEl Vitalograph COPD-6 es un instrumento fácil y rápido de usar en la consulta diaria. El porcentaje de abandono tabáquico en la CMF (búsqueda activa) el abandono logrado es alto.
Primary objective: To assess the evolution of smoking cessation process after using a COPD-6 Vitalograph in smokers that came to a primary care practice (PCP) during a three year period (March 2011- February 2013). Secondary objectives: To assess if there are any new COPD diagnoses and to compare the smoking cessation outcomes to those of a specific smoking cessation practice (SSCP) from another healthcare centre.
MethodologyTwo devices were used: Vitalograph (electronic device measuring the lung function) and the CO-oximeter, in 176 patients (active search of smokers). Variables: tobacco pack–years, tobacco dependence (shortened Fagerström test), CO in exhaled breath (in parts per million-ppm), personal history of COPD or cardiovascular disease (CVD). The patients performed three forced exhalations and the Vitalograph registered the lung function (FEV1, FEV6, FEV1/FEV6) and the estimated lung age (ELA). Patient attitude was assessed (phases: pre-contemplation, contemplation, preparation) before and after the test, informing them of the outcomes. Patient progress in the smoking cessation process was also recorded.
ResultsA total of 176 smokers were studied in PCP and 33 in SSCP. PCP/SSCP: age: 45.9/51.6 years old (p=042); pack-years 25.5/39.3 (p=0001); patients who quit smoking and used medicines for it 2/9. In PCP: age–ELA 45.9/57.4 (p=0.000). In SSCP: age-ELA 51.6/74.3 (p=000). Smoking habit evolution PCP/SSCP: cessation 24.5%/48.5% (p=004). Difference 24%. CI difference (6.4-42.8%). In PCP new COPD diagnosis in 6 smokers.
ConclusionsCOPD-6 Vitalograph is a fast and easy to use tool in day-to-day practice. The percentage of smoking cessation is better in SSCP, although a high smoking cessation rate was obtained in PCP (active search).
Desde hace muchos años se conoce que el tabaco es el principal factor de riesgo para el desarrollo de la enfermedad pulmonar obstructiva crónica (EPOC), habiendo quedado establecida su relación causa-efecto1. El estudio EPI-SCAN, publicado hace pocos años2, recoge que la prevalencia real de la EPOC en España en personas de 40-80 años es del 10,2%, de las cuales las 3 cuartas partes no están diagnosticadas3,4. Según la Encuesta Nacional de Salud casi el 30% de los adultos son fumadores5 y aunque evolutivamente se ha detectado un descenso del consumo tabáquico, también entre adolescentes, se estima que entre una tercera y una cuarta parte de las personas fumadoras desarrollarán una EPOC6. Por un lado es importante seguir insistiendo que en cualquier nivel asistencial y sobre todo en atención rrimaria (AP), que es donde son atendidos la mayoría de los pacientes, se debe intervenir en la deshabituación tabáquica7, pero también es preciso implantar estrategias para que la prevalencia conocida y registrada de la EPOC vaya acercándose a la real. Una de las estrategias posibles puede ser la utilización sistemática, en los fumadores que acuden a la consulta diaria por cualquier motivo, del Vitalograph COPD-6, medidor manual electrónico que determina el flujo espiratorio en los primeros 6 segundos (FEV6)8–10, y la edad pulmonar estimada (EPE)11, método rápido, sencillo y barato que nos ayude a discriminar12 aquellos pacientes que presentan un riesgo elevado de padecer una EPOC, que serían candidatos a realizar una espirometría13, mejorando así su rendimiento, y al mismo tiempo utilizar los resultados obtenidos con dicha técnica para ayudar al fumador a abandonar su hábito.
El objetivo principal del presente trabajo es determinar la evolución del consumo tabáquico de los pacientes fumadores, que acuden a una consulta de medicina familiar (CMF) por cualquier motivo, a los que se realiza la determinación del flujo espiratorio de 6 segundos con el Vitalograph COPD-6. Objetivos secundarios: valorar si se ha producido un incremento en el diagnóstico de EPOC y comparar los datos de abandono tabáquico en nuestra consulta de MF con los de una consulta específica de tabaquismo (CET) de otro centro de salud (CS).
Pacientes y métodoNuestro CS está compuesto por 8 CMF que atienden a una población urbana media de 1.400-1.500 pacientes adultos cada una.
El estudio se ha realizado en una de las CMF cuya prevalencia de tabaquismo en 2010 era del 28,6%. Criterio de inclusión: pacientes que han acudido por cualquier motivo a nuestra consulta durante 3 años (marzo 2011-febrero 2014) entre los que se ha realizado una búsqueda activa de tabaquismo. Tras atender la demanda por la que el paciente había solicitado cita, se le interrogaba por su hábito tabáquico.A los pacientes que se declaraban fumadores:
- 1.
Se les preguntaba:
- a.
Existencia de antecedentes personales de EPOC o de enfermedad cardiovascular (ECV).
- b.
Características del hábito tabáquico (número de cigarrillos/día, número de paquetes/año, grado dependencia tabáquica [test de Fageström breve: número de cigarrillos/día y tiempo transcurrido desde que se levanta por la mañana hasta el primer cigarrillo]).
- c.
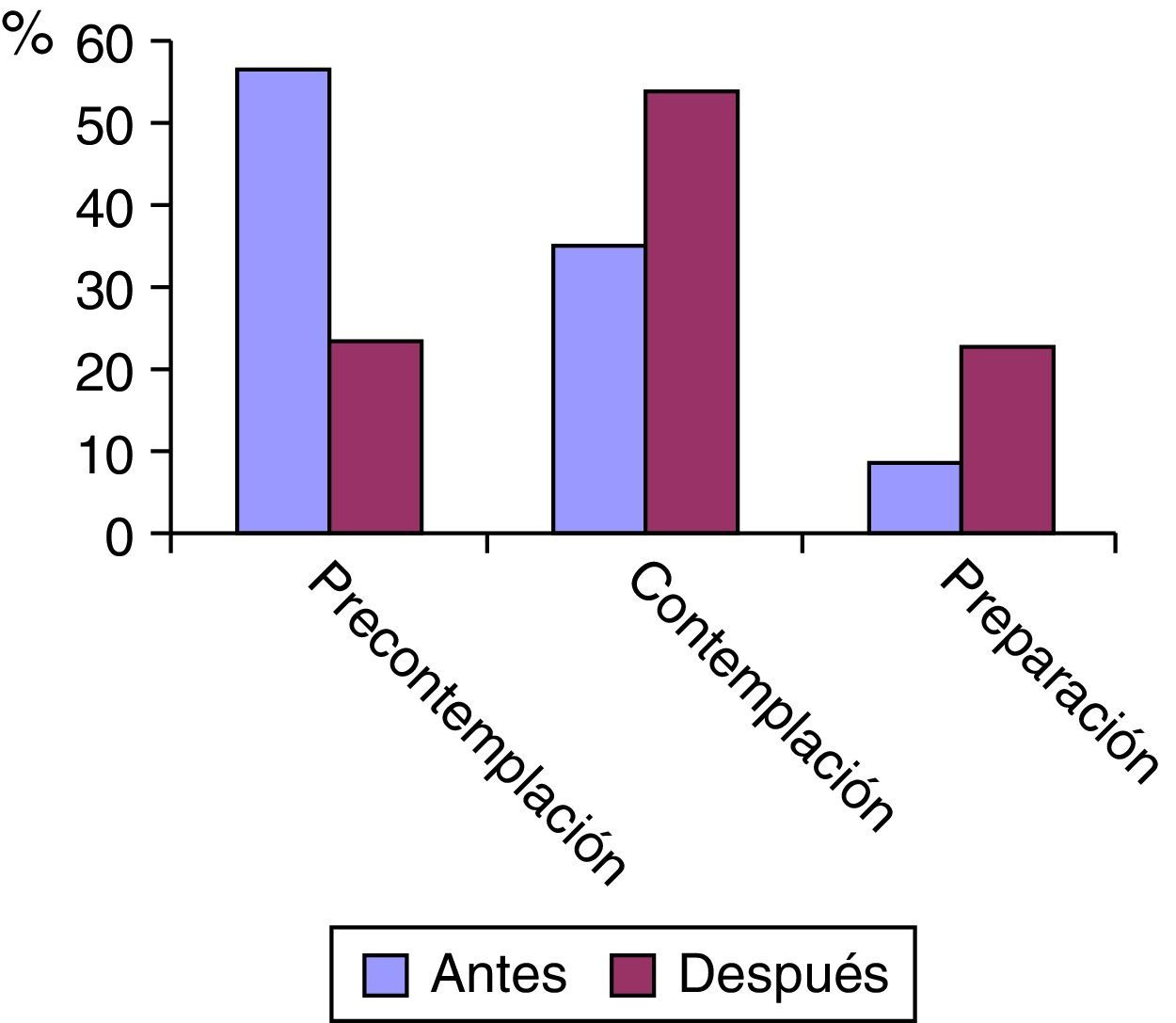
La situación en que se encontraban sobre su hábito tabáquico (precontemplación, contemplación o preparación).
- a.
- 2.
Se les invitaba a realizar una cooximetría. Tras realizar una apnea de 20 segundos el paciente hace una espiración profunda en un cooxímetro micro monóxido de carbono (CO), determinando la cantidad de CO en partes por millón (ppm) en el aire exhalado. El tabaco es la principal causa de altos niveles en las personas, relacionándose los resultados alcanzados con el patrón de consumo.
- 3.
Hemos utilizado el Vitalograph COPD-6 (medidor manual electrónico de la función pulmonar) que utiliza para su programación, el sexo, la edad y la talla del paciente: el paciente realiza 3 maniobras de espiración forzada y este medidor registra la función pulmonar: FEV1, FEV6, FEV1/FEV6, estableciendo si la función pulmonar es normal o estableciendo cuándo hay obstrucción el estadio I-IV de EPOC; también indica la EPE.
- 4.
Una vez realizadas ambas pruebas, y comprobado que la técnica había sido correcta, al paciente se le explicaban los resultados obtenidos, volviendo a valorar si se producía un cambio de actitud (precontemplación, contemplación o preparación) y se ofertaba ayuda, en una consulta de enfermería, para la deshabituación.
- 5.
A los pacientes que el vitalograph indicaba la presencia de una obstrucción bronquial se les solicitaba una espirometría confirmatoria.
- 6.
Posteriormente, cuando el paciente acudía de nuevo a la consulta por cualquier motivo, se le interrogaba por la situación en ese momento de su hábito tabáquico (igual, descenso, aumento, abandono con o sin la ayuda de fármacos, recaída); si indicaba que lo había abandonado le volvíamos a realizar una nueva cooximetría.
Hemos valorado el incremento de nuevos diagnósticos de EPOC entre nuestros pacientes fumadores. Los datos de deshabituación alcanzados en nuestra CMF los hemos comparado con los alcanzados en una CET de otro CS a la que acudían los fumadores que solicitaban ayuda (desde su creación en febrero del 2013 hasta mayo del 2014). En la consulta específica del otro CS se han valorado las mismas variables que en nuestra consulta salvo la cooximetría (no disponen de cooxímetro) y la actitud frente al tabaquismo, puesto que todos los pacientes estaban ya en fase de preparación.
Criterio de exclusión: pacientes que no han conseguido realizar una técnica correcta del vitalograph.
El análisis de datos lo hemos realizado con un paquete estadístico SPSS: para las variables cuantitativas determinación de las medias y la t-student para comparación de medias y para las variables cualitativas la Chi-cuadrado para comparación de porcentajes. El nivel de significación estadística ha sido p<0,05 con los correspondientes intervalos de confianza al 95% (IC).
ResultadosGlobalmente se han evaluado 209 fumadores, con una edad media de 47,03 años (DE 13,61), siendo varones el 60,3%, presentando antecedentes personales de EPOC y/o ECV el 12,9%, con un consumo medio de 27,69 paquetes/año, realizando la técnica del vitalograph correctamente el 86,6%. En la CMF se han evaluado, a lo largo de los 3 años, 176 pacientes fumadores (95 el primer año, 51 el segundo y 30 el tercero); de los cuales el 59,7% eran varones. La edad media era de 46,2 años (DE 14,07) sin diferencias entre sexos. El 9,7% presentaban antecedentes personales de EPOC y/o ECV. El consumo global fue de 25,49 paquetes/año (DE 20,63). La cantidad de CO exhalada fue de 18,1ppm (DE 12,3). El 88,1% (155 pacientes) realizaron correctamente la técnica del COPD-6.
En la CET han sido atendidos 33 pacientes, 63,6% varones (p=NS comparada con los datos de la CMF) con una edad media 51,5 años (DE 1,7) (p=0,042), un consumo global de 39,34 paquetes/año (DE 22,3) (p=0,001) y con antecedentes personales de EPOC y/o ECV en el 30,3% de los pacientes (p=0,003), realizando la técnica del vitalograph correctamente el 78,8% (p=NS).
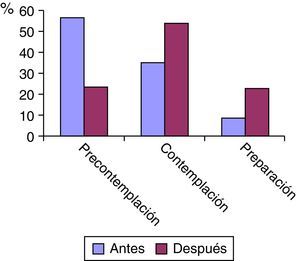
En la CMF observamos un aumento de los pacientes en fase de contemplación y preparación tras explicarles los resultados obtenidos con la cooximetría y el Vitalograph COPD-6 (fig. 1).
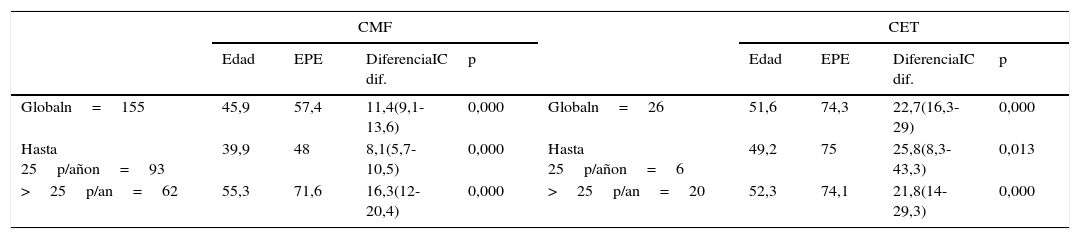
Hemos observado diferencias significativas entre la edad cronológica y la EPE en los pacientes que habían realizado bien la técnica del vitalograph en ambos CS, diferencias que en la CMF se incrementan en los más fumadores (tabla 1).
Edad cronológica y edad pulmonar esperada (EPE) de los pacientes con técnica del Vitalograph correcta en ambas consultas, según nivel tabaquismo
| CMF | CET | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| Edad | EPE | DiferenciaIC dif. | p | Edad | EPE | DiferenciaIC dif. | p | ||
| Globaln=155 | 45,9 | 57,4 | 11,4(9,1-13,6) | 0,000 | Globaln=26 | 51,6 | 74,3 | 22,7(16,3-29) | 0,000 |
| Hasta 25p/añon=93 | 39,9 | 48 | 8,1(5,7-10,5) | 0,000 | Hasta 25p/añon=6 | 49,2 | 75 | 25,8(8,3-43,3) | 0,013 |
| >25p/an=62 | 55,3 | 71,6 | 16,3(12-20,4) | 0,000 | >25p/an=20 | 52,3 | 74,1 | 21,8(14-29,3) | 0,000 |
CET: consulta específica de tabaquismo; CMF: consulta de medicina familiar; p/año: paquetes tabaco/año.
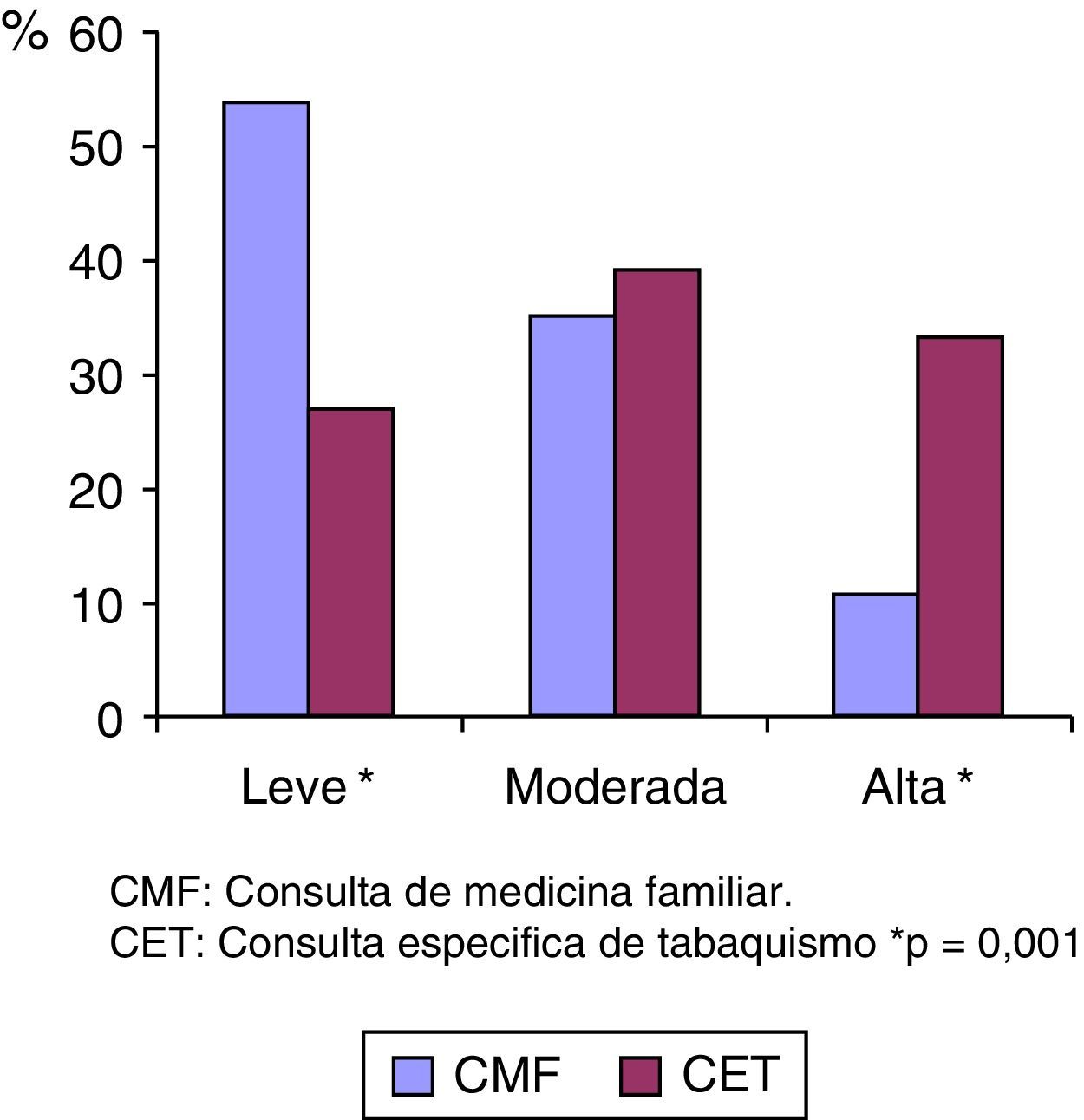
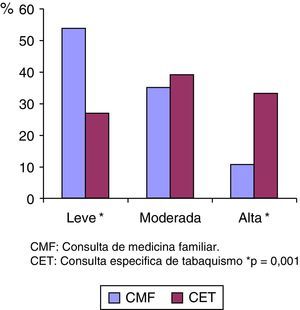
El grado de dependencia tabáquica es superior en los fumadores que han acudido a la CET (fig. 2).
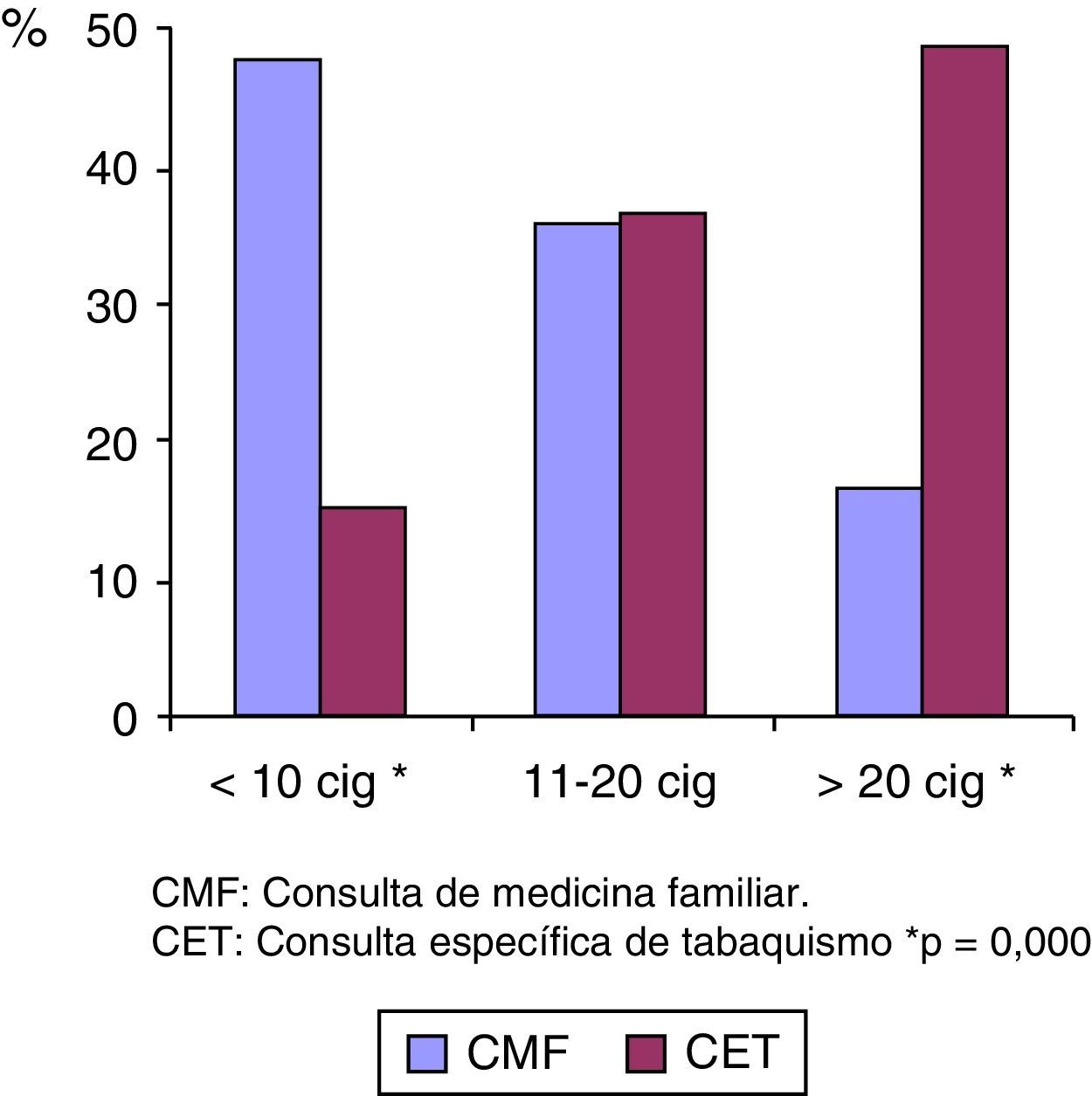
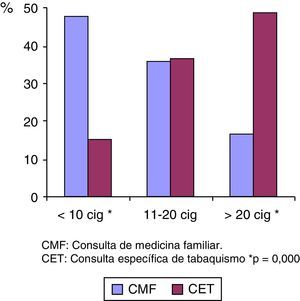
También en la CET el porcentaje de grandes fumadores (más de 20 cigarrillos/día) en el momento de acudir a la consulta era superior al de la CMF (fig. 3).
De los 155 pacientes que han realizado correctamente la técnica del Vitalograph COPD-6 en la CMF el vitalograph ha catalogado 131 (84,5%) normales (sin obstrucción bronquial) y 24 con algún grado de obstrucción bronquial: 10 (6,5%) con obstrucción leve, 12 (7,7%) con obstrucción moderada y 2 (1,3%) con obstrucción grave.
Resultados del objetivo principal: en la CMF de los 151 pacientes (85,8%) que tenemos datos evolutivos, un 24,5% han dejado de fumar, un 41,7% han disminuido su consumo y el resto (33,8%) mantienen el mismo hábito tabáquico (fig. 4).
Resultados de los objetivos secundarios:
De los 24 pacientes de la CMF con datos de obstrucción bronquial con el vitalograph se ha realizado una espirometría en 16 pacientes, confirmándose la obstrucción bronquial solo en 9, generándose un nuevo diagnóstico de EPOC en 6 de los mismos.
En la CET casi el 50% de los pacientes que han acudido han abandonado el hábito tabáquico.
De los 37 pacientes que en la CMF han abandonado el tabaquismo solo 2 (5,4%) han utilizado algún fármaco de ayuda, mientras que en la CET, de los 16 pacientes que indican que ya no fuman han utilizado fármacos de ayuda en 9 ocasiones (56,3%) (p=0,000).
En la CMF hemos podido volver a realizar una determinación del CO exhalado en 31 de los 37 fumadores que indican haber abandonado el tabaco, pasando de 14,6ppm cuando fumaban a 3,1ppm después (p=0,000; IC 7,3-15,7).
DiscusiónEn ambos centros, el predominio de tabaquismo se ha dado en varones, si bien los pacientes de la CMF son más jóvenes, fuman menos en la actualidad y globalmente, siendo su dependencia del tabaco menor y cuentan con menores antecedentes personales de ECV y/o EPOC lo que hace que en nuestro CS predomine la prevención primaria mientras que en la CET predomina la prevención secundaria14.
En estudios anteriores15 se ha observado que a un mayor consumo de tabaco la diferencia entre la edad cronológica y la EPE es mayor, dato que coincide con nuestros resultados, viéndose que tras el abandono del tabaco esta EPE se reduce. Aunque hay estudios16,17 que indican que comentar los resultados obtenidos con el vitalograph, sobre todo la EPE, no influye en la decisión que toma posteriormente el paciente con respecto a su hábito de fumar, en otros estudios sí que se ha observado su influencia en un mayor abandono18. En la CMF parece, según información verbal de los pacientes, que lo que más ha influido a nuestros fumadores para modificar su hábito ha sido conocer su EPE. En nuestro estudio, los pacientes de la CMF tras explicarles los resultados, han incrementado significativamente los que han pasado a una fase de preparación, datos muy superiores a los referidos por otros autores tras explicarles los resultados de la espirometría19 a sus pacientes.
Ya que los pacientes han acudido a la CET por propia iniciativa, quizás motivados por su situación actual de salud, el porcentaje de pacientes que han abandonado el tabaquismo ha sido mayor en dicha consulta que en la CMF, en la que se ha realizado una búsqueda activa de fumadores cuando acudían por cualquier motivo. Sin embargo, el porcentaje de abandono en nuestro caso (24,5%) podemos considerarlo muy bueno, ya que se ha producido integrando en la consulta diaria la utilización del vitalograph, técnica que es rápida y sencilla, sin precisar ser remitidos a una CET, lo que podría abaratar el coste de la deshabituación. Nuestros datos de abandono del tabaquismo son discretamente inferiores a los referidos en diversos trabajos16,20,21 que utilizan una intervención intensiva en una CET, pero superiores a los que refieren los mismos autores cuando se realiza la práctica del consejo mínimo en la consulta diaria, e incluso a otros trabajos de nuestro entorno, que utilizan una intervención intensiva22–24.
Aunque la información dada a los pacientes sobre el CO que han exhalado no parece influir en la determinación de abandonar el hábito de fumar25, y aunque existe un porcentaje de falsos positivos y negativos26,27 en nuestro estudio, en la CMF hemos utilizado como confirmación del abandono tabáquico la determinación del CO exhalado, comparando los resultados con los obtenidos previamente alcanzando un descenso significativo del mismo, por lo que tenemos una cierta seguridad de que lo que nos refieren los pacientes sobre su abandono del tabaquismo es verdad, confirmación que no se ha realizado en la CET.
El porcentaje de fármacos utilizados28 en la ayuda del abandono del tabaquismo ha sido ostensiblemente menor en la CMF con respecto al de la CET, quizás en parte debido a que el nivel de dependencia en nuestros pacientes era menor.
Un beneficio adicional que hemos obtenido en nuestra CMF es el aumento de nuevos diagnósticos de EPOC tras la realización de la espirometría en aquellos pacientes con unos datos de obstrucción bronquial en el vitalograph. En la actualidad está en marcha el estudio FUMEPOC29 para valorar la influencia del uso del vitalograph en el diagnóstico precoz de la EPOC.
Hay que tener en cuenta que en los resultados de deshabituación que presentamos tanto en la CMF como en los de la CET no hablamos de pacientes ex-fumadores, sino de pacientes que han abandonado el hábito al menos durante varios meses, no sabiendo en la actualidad cuántos de ellos conseguirán dicho abandono durante más de un año. De todas maneras, en nuestro caso, cada vez que el paciente acude de nuevo a la consulta por cualquier motivo le interrogamos sobre la evolución del hábito, por lo que el porcentaje de pacientes que persisten en el abandono es bastante fiable, máxime cuando lo objetivamos con la medición del CO exhalado.
Entre los pacientes hay un elevado porcentaje (42,3%) que reconocen haber disminuido el consumo de cigarrillos tras haberles explicado los resultados de las pruebas realizadas, lo cual como indican algunos autores30 mejora a la larga el abandono tabáquico.
Entre las principales limitaciones de este trabajo es que sus resultados, al ser solo de una consulta, no pueden ser extrapolados a otras, además, dichos resultados no hacen referencia a la duración del abandono. Sin embargo, dado que en la CMF se ha introducido una actitud sistemática proactiva frente al tabaquismo, la reiteración de los mensajes a los pacientes fumadores (sobre todo de la EPE) cada vez que vuelven a pasar por la consulta, les ayuda en su decisión de cambio de hábito en aquellos que se encuentran en una fase de precontemplación o contemplación. Otra limitación es el reducido número de pacientes que se han atendido en la CET, influenciado lógicamente porque el periodo evaluado (15 meses desde su puesta en funcionamiento) es menor que en la CMF, aunque, hay que tener en cuenta que la comparación de resultados entre las
2 consultas ha sido solo un objetivo secundario del presente trabajo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.