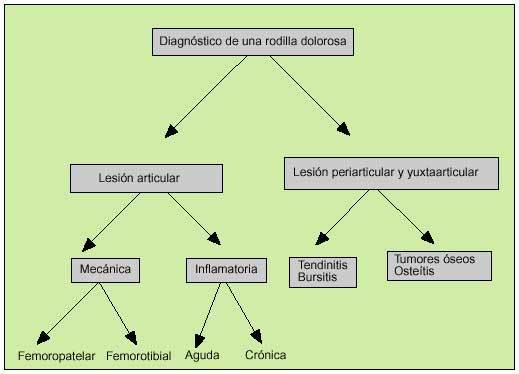
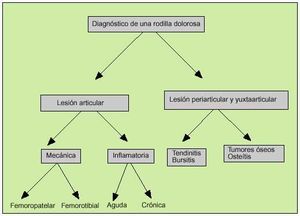
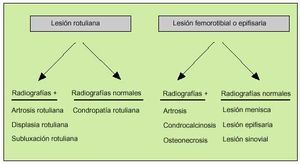
Como consecuencia de la gran diversidad de lesiones que pueden asentar en las rodillas, el diagnóstico de una rodilla dolorosa puede llegar a ser difícil (fig. 1). La causa más frecuente a partir de los 50 años es la gonartrosis (tabla 1). Podemos distinguir tres compartimientos: el femoropatelar, el femorotibial interno y el femorotibial externo. Se trata de una afección bilateral en las dos terceras partes de los casos y en el 75% de pacientes afecta al compartimiento femorotibial interno.
Fig. 1. Algoritmo para el diagnóstico de una rodilla dolorosa.
El diagnóstico positivo se basa, en primer lugar, en la historia clínica, con un dolor de características mecánicas, de diferente localización según el compartimiento afectado (tablas 2 y 3). Se deben precisar las circunstancias que desencadenan la sintomatología (marcha, subidas o bajadas, escaleras, dolor tras una posición mantenida, chasquidos...) y buscar signos asociados (derrame articular, seudobloqueos dolorosos...). Son importantes los antecedentes traumáticos (fracturas articulares y lesiones ligamentosas o meniscales), profesionales, deportivos, y la obesidad, ya que pueden orientarnos hacia la artrosis.
Exploración clínica
Debemos valorar la alineación del miembro inferior, que puede hacerse por la simple inspección. En condiciones normales, la alineación del miembro inferior permite que la carga que pasa a través de la rodilla se distribuya equilibradamente entre ambos cóndilos y los platillos tibiales correspondientes. Esta correcta alineación del miembro inferior puede observarse en el paciente que, al mismo tiempo que junta sus tobillos, junta también sus rodillas.
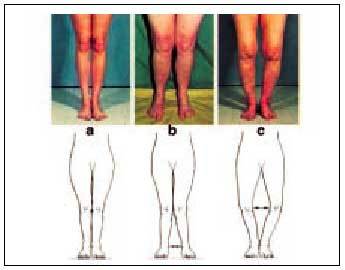
Existen dos situaciones, en el plano frontal de la rodilla, en que el eje mecánico está desplazado: el genu varo y el genu valgo.
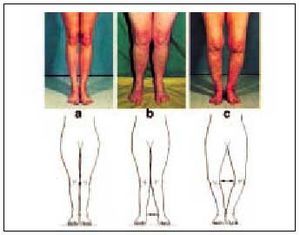
En el genu varo, el aspecto del paciente es característico. Al juntar sus tobillos, las rodillas permanecen separadas (piernas arqueadas o de jinete). En estos casos el eje mecánico se desplaza medialmente dependiendo del grado de la deformidad. Al contrario, en el genu valgo, al juntar el paciente sus rodillas, los tobillos permanecen separados. En estos casos el eje mecánico se desplaza lateralmente (fig. 2).
Fig. 2. Visión anteroposterior. a) rodilla normal; b) genu valgo; c) genu varo.
Esta variación del eje mecánico origina una mala repartición de la presión entre ambos compartimientos, de manera que se produce la sobrecarga de uno y la descarga del otro. La sobrecarga origina una degeneración meniscal y cartilaginosa y evoluciona hacia la artrosis unicompartimental.
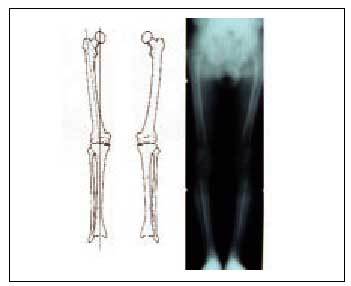
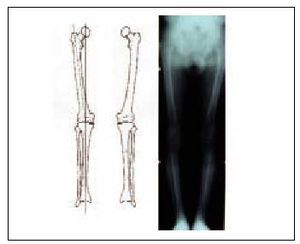
La orientación diagnóstica que suministran la clínica y la presencia de la deformidad debe complementarse con un estudio del eje mecánico mediante la práctica de una telerradiometría (TRM), sobre la cual confirmaremos el diagnóstico y mediremos el grado de la desviación, que nos servirá luego para plantear el tratamiento correspondiente (fig. 3).
Fig. 3. Telerradiometría de las extremidades inferiores.
A continuación, deberá valorarse la movilidad activa y pasiva de la rodilla. Es frecuente hallar una disminución del arco de movilidad con relación a la flexión, que no alcanza los 130° normales. No es infrecuente constatar también la limitación de la extensión, en sus últimos grados, lo que origina una situación de genu flexo que dificulta la correcta deambulación.
En la gonartrosis suele coincidir la limitación activa y la pasiva de la movilidad articular.
Asimismo, la movilización articular provoca una serie de crujidos que traducen el desgaste cartilaginoso, la presencia de meniscos degenerados e incluso la existencia de condromas articulares secundarios a la artrosis (tabla 4).
Debe investigarse el trofismo del cuádriceps y la presencia de derrame articular. La artrosis evoluciona con episodios de derrame articular que suelen resolverse espontáneamente al cabo de algunos días. El derrame suele ser de presentación brusca y está situado en el fondo de saco cuadricipital, que representa el gran reservorio de líquido sinovial de la rodilla. Puede existir dolor añadido, que suele ser continuo y depende fundamentalmente de la tensión del derrame existente.
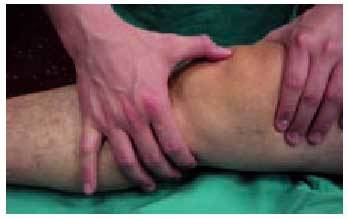
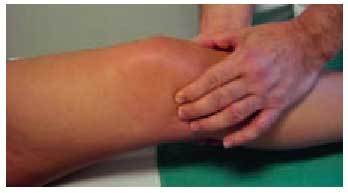
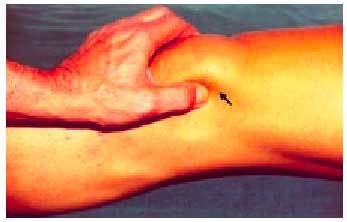
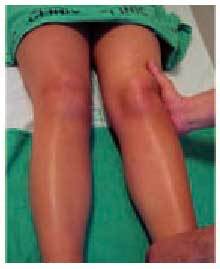
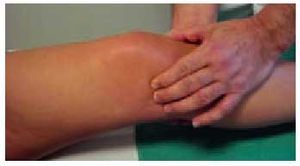
El signo fundamental de la existencia de una colección líquida articular es la presencia del choque rotuliano, que se explora con la rodilla en extensión, presionando con una mano el fondo de saco cuadricipital, para lograr una acumulación de líquido distalmente y, después, empujar la rótula contra la tróclea femoral (fig. 4). En caso de existir un derrame importante, se percibirá la sensación de que la rótula choca contra el fémur.
Fig. 4. Exploración del «choque rotuliano» con la rodilla en extensión.
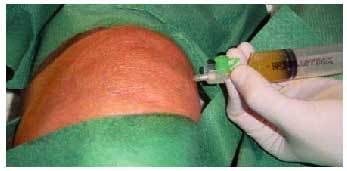
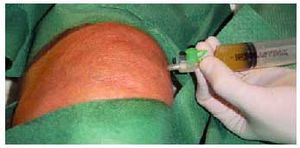
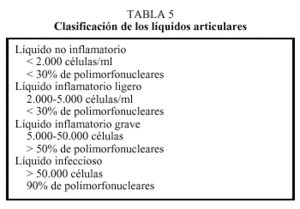
Ante un derrame en la rodilla, debe procederse a la punción, por vía externa, del fondo de saco cuadricipital (fig. 5) y al aspirado del líquido (artrocentesis), el cual será remitido para examen bacteriológico, bioquímico (glucosa, proteínas) (tabla 5) y citológico. Este examen podrá diferenciarnos si el líquido es mecánico, inflamatorio o infeccioso o contiene sangre (hemartrosis), grasa, o ambas mezcladas. El líquido de la artrosis suele ser mecánico, es decir, de características y composición similares al líquido normal.
Fig. 5. Artrocentesis de un derrame articular de rodilla.
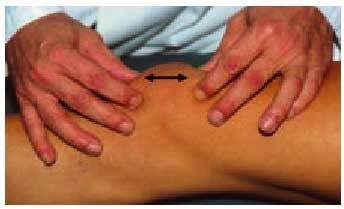
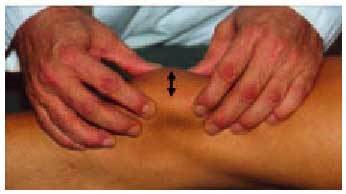
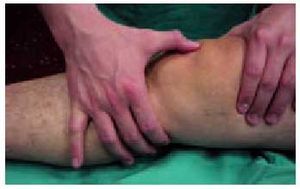
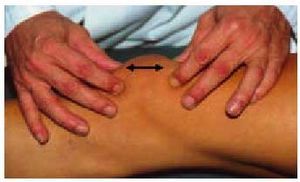
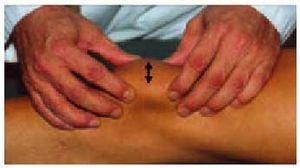
En la articulación femorotibial deben explorarse los puntos dolorosos, que suelen corresponder a las interlíneas y, en ocasiones, pueden palparse los osteófitos del platillo tibial subcutáneamente, que resultan dolorosos (fig. 6).
Fig. 6. Exploración de la movilidad y de los puntos dolorosos de la rodilla.
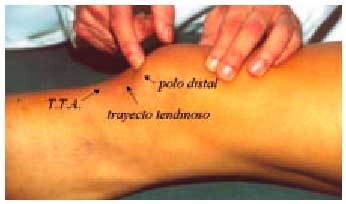
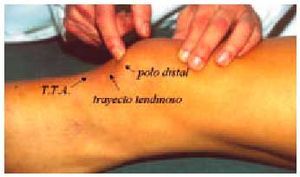
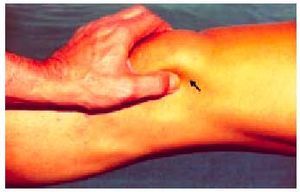
En la articulación femoropatelar después de identificar las referencias anatómicas rotulianas (fig. 7) deberemos proceder a una serie de maniobras que detectan la participación rotuliana en el proceso artrósico. Estas maniobras despiertan dolor y su valor diagnóstico reside en que evocan al paciente el mismo dolor que experimenta normalmente.
Fig. 7. Localización de las referencias anatómicas en la exploración de la lesión rotuliana.
Las maniobras son:
Maniobra del cepillo y del balanceo
Consiste en despertar dolor o sensación de frotamiento áspero entre las superficies articulares de la rótula y la tróclea femoral al desplazar la rótula manualmente en el sentido del eje del miembro (cepillo) (fig. 8) y perpendicularmente al mismo (balanceo) (fig. 9), estando la rodilla en extensión y con el cuádriceps relajado.
Fig. 8. Signo del cepillo.
Fig. 9. Signo del balanceo.
Palpación de las facetas rotulianas
En caso de existir una afección condral, será especialmente dolorosa aunque depende siempre de la sensibilidad del paciente y de la brusquedad de la exploración (fig. 10). Al igual que las maniobras anteriores, su índice de fiabilidad es muy alto para detectar la lesión rotuliana.
Fig. 10. Palpación de las facetas rotulianas.
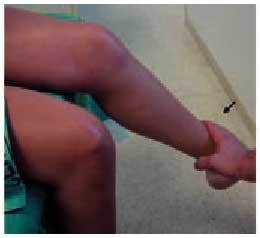
Extensión contrariada
Se realiza invitando a que el paciente extienda la rodilla cuando se encuentra sentado contra una resistencia que le oponemos (fig. 11). Con ella se aumenta la fuerza del cuádriceps y la presión femoropatelar. La maniobra es positiva si en un pasaje de la extensión se provoca dolor. Esta maniobra confirma la lesión condral si es positiva, pero es inconstante. Tiene el mismo significado que cuando el paciente se agacha y tiene dificultad y dolor para levantarse.
Fig. 11. Maniobras de extensión de la rodilla contra resistencia.
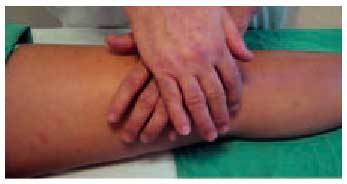
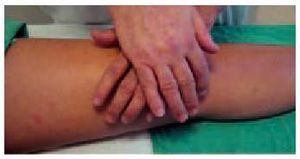
Presión continua femoropatelar
Se basa en el sufrimiento cartilaginoso que se produce cuando se aplica presión sobre la rótula. Para hacer esta prueba se aplica con fuerza ambas manos sobre la cara anterior de la rótula con intención de provocar dolor (fig. 12).
Fig. 12. Maniobra de presión continua fermoropatelar.
Esta maniobra es diagnóstica en algunas escuelas, pero nosotros hemos constatado que también es inconstante, por lo que no le damos un valor definitivo.
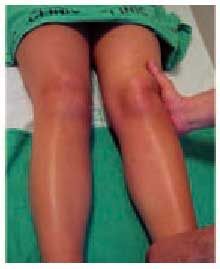
En la gonartrosis debe investigarse la estabilidad lateral de la articulación, mediante la provocación del bostezo lateral en extensión (fig. 13), para detectar insuficiencias ligamentosas que condicionan un agravamiento de la estática articular y una orientación hacia un tipo de terapéutica u otro.
Fig. 13. Exploración de la estabilidad ligamentosa de la rodilla.
Estudio radiológico
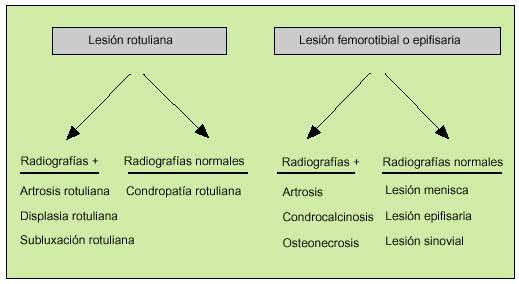
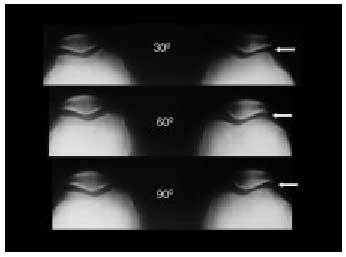
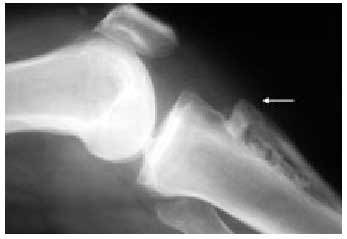
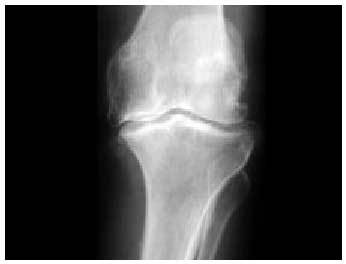
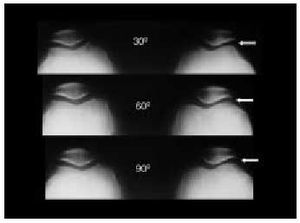
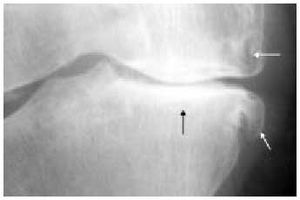
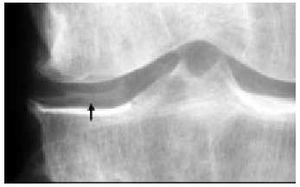
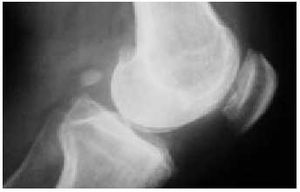
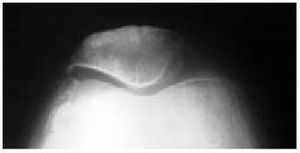
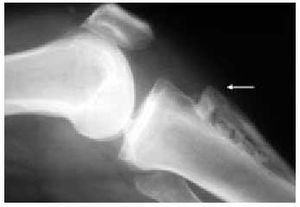
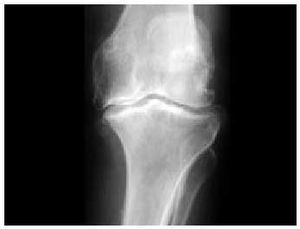
El estudio radiológico no debe servir más que para confirmar las sospechas clínicas (fig. 14). En primer lugar, debemos contar con unas proyecciones anteroposteriores de la rodilla en carga y en flexión a 30º (fig. 15). Para la objetivación de las desviaciones axiales en genu varo (fig. 16) o en genu valgo (fig. 17), precisaremos una telemetría de ambas extremidades (fig. 4). El estudio específico de la articulación femoropatelar se realiza con las proyecciones axiales a 30, 60 y 90º (fig. 18) para comprobar todo el recorrido de dicha articulación y poder valorar las variaciones y la estabilidad rotulianas, así como determinar cuál de las dos facetas rotulianas está más afectada. Radiológicamente, la artrosis de los diferentes compartimientos de la rodilla presenta los mismos signos que en las otras localizaciones: adelgazamiento de la interlínea articular, presencia de osteófitos, y esclerosis y quistes subcondrales (fig. 19). En los casos de condrocalcinosis asociada se podrán objetivar las calcificaciones meniscales (fig. 20).
Fig. 14. Lesión mecánica articular según la radiología.
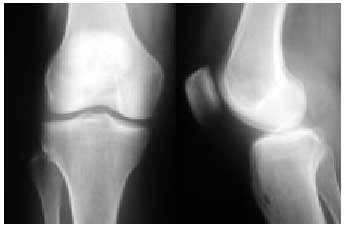
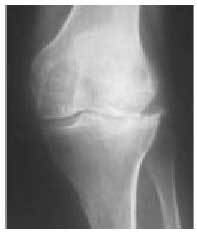
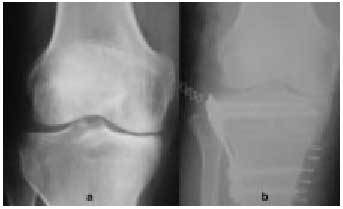
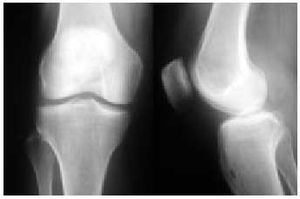
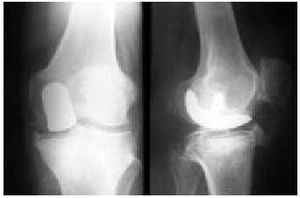
Fig. 15. Radiografía anteroposterior y lateral de una rodilla normal.
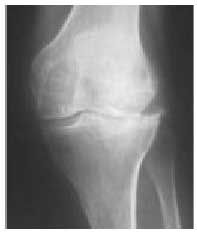
Fig. 16. Radiografía anteroposterior de una rodilla con genu varo.
Fig. 17. Radiografía anteroposterior de una rodilla con genu valgo.
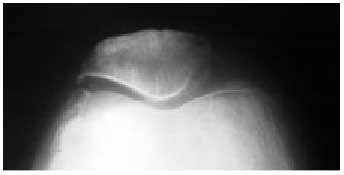
Fig. 18. Desfiladero femoropatelar a 30, 60 y 90º.
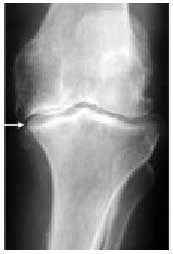
Fig. 19. Radiografía anteroposterior de la rodilla en la que se aprecian los diferentes signos de artrosis: pinzamiento articular, esclerosis, geodas y osteófitos.
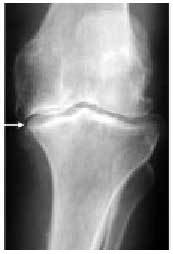
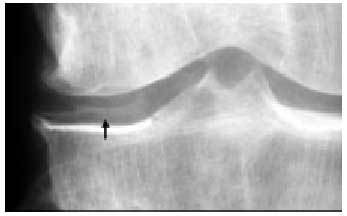
Fig. 20. Calcificación meniscal en una rodilla con condrocalcinosis.
Para el estudio de la gonartrosis, en general, no deberían ser necesarias más exploraciones complementarias que las radiografías; sin embargo, en algunos casos pueden ser precisas para confirmar o descartar otras causas de dolor de rodilla. El estudio analítico sanguíneo puede ser compatible con la normalidad. La gammagrafía ósea es una exploración muy sensible, aunque inespecífica, que permite valorar algunas entidades, como osteonecrosis, fracturas por fatiga o algodistrofias. La ecografía es útil para la búsqueda de lesiones quísticas o vasculares. La resonancia magnética (RM) descarta lesiones asociadas de partes blandas, como ligamentos y meniscos. Por último, la artroscopia ya no debería incluirse entre las pruebas diagnósticas del dolor de rodilla, sino que ha de corresponder exclusivamente al grupo de medidas terapéuticas.
Tratamiento
Aunque debe individualizarse el tratamiento según la localización y la evolución de la gonartrosis, existen unas medidas generales útiles para todos los casos. En primer lugar, es imprescindible, en los casos que exista una sobrecarga ponderal, la corrección de la misma; otras medidas higiénicas son: evitar la bipedestación prolongada, las largas caminatas, la sedestación mantenida con las piernas cruzadas y llevar grandes pesos; es útil la reeducación muscular para fortalecer, especialmente, el cuádriceps.
Tratamiento farmacológico
El tratamiento farmacológico inicial que debe prescribirse en los casos de gonartrosis son los analgésicos, aunque cuando éstos fracasan se pueden administrar antiinflamatorios no esteroides de forma discontinua en los períodos críticos. Los fármacos condroprotectores por vía sistémica tienen una eficacia dudosa, si bien su inocuidad hace que, en algunos pacientes, sea importante su prescripción como soporte psicológico. Últimamente, la utilización de condroprotectores intraarticulares parece que puede enlentecer el proceso evolutivo de la gonartrosis, aunque deben realizarse más estudios al respecto. La fisioterapia antiinflamatoria puede utilizarse como coadyuvante en los períodos más dolorosos.
Tratamiento quirúrgico
En referencia al tratamiento quirúrgico, éste se realizará cuando se hayan agotado las medidas incruentas. Para la decisión de la técnica a utilizar debemos, en primer lugar, determinar el o los compartimientos afectados, y si se trata de una gonartrosis secundaria.
La artroscopia no tiene indicación en la artrosis evolucionada; su utilidad puede encontrarse en pacientes con una gonartrosis en su fase inicial, en la que se realiza una limpieza articular, retirando los restos de detritus artrósicos y cuerpos libres, se regularizan las superficies articulares y meniscales y se realiza un mapa de las lesiones condrales, lo que permite en caso de dudas diagnósticas la realización de una biopsia sinovial.
Los pacientes con alteraciones axiales en el plano frontal (genu varo o genu valgo) que presentan únicamente sintomatología del compartimiento femorotibial que sufre la consiguiente sobrecarga mecánica, y con indemnidad del contralateral, pueden ser tributarios de una osteotomía correctora; ésta podrá ser femoral o tibial, según dónde se encuentre la desaxación (habitualmente tibial en el genu varo y femoral en el genu valgo), siendo el objetivo final obtener un eje con 3-5º de valgo y mantener la interlínea horizontal. Las osteotomías se pueden practicar de adición en el lado de la concavidad (con aporte de una cuña ósea corticosponjosa), o bien de sustracción en la zona de la convexidad (resección de la cuña ósea); la decisión dependerá de la estabilidad de la rodilla, la edad del paciente y, sobre todo, de las preferencias del cirujano. Las osteotomías se realizan habitualmente con localización metafisaria con el fin de facilitar la consolidación de la mismas; se trata de intervenciones extraarticulares a las que se puede asociar en el mismo tiempo quirúrgico una artroscopia para realizar una limpieza articular. El resultado clínico de las osteotomías es tanto mejor cuanto menor es la edad del paciente, más ajustada la corrección axial conseguida y mayor la indemnidad de los demás compartimientos (fig. 21).
Fig. 21. Radiografía anteroposterior de una rodilla: a) con artrosis; b) en la que se ha practicado una osteotomía de valguización con una placa.
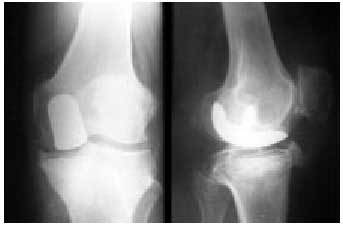
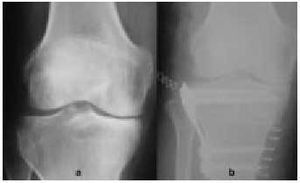
Otra alternativa para el tratamiento de las artrosis femorotibiales de un único compartimiento es la prótesis unicompartimental (fig. 22). Se trata de una artroplastia en la que únicamente se sustituyen las superficies articulares de la zona afectada y en la que la estabilidad debe estar asegurada por las formaciones capsuloligamentosas del paciente. Sus resultados son dispares, aunque los diseños son cada vez mejores.
Fig. 22. Radiografía anteroposterior y lateral de una rodilla con una prótesis unicompartimental.
El tratamiento quirúrgico de los casos de artrosis femoropatelar (fig. 23) es muy controvertido, y no existe ninguna técnica que pueda asegurar un resultado fiable y duradero. En general, existe una afección predominante de la faceta externa, con una subluxación rotuliana externa (fig. 24). La realineación del aparato extensor tiene como objetivo liberar la contractura de las estructuras externas y centrar la rótula en la tróclea femoral. La simple liberación del alerón rotuliano externo es, generalmente, insuficiente en los casos de artrosis establecida; sin embargo, es un gesto que debe asociarse en toda intervención sobre esta articulación. Las diversas opciones de realineación proximal (plastias musculares) o distal (transposición de la tuberosidad tibial anterior) estarán indicadas según el tipo de desaxación. Con el fin de disminuir o modificar las zonas de presión patelar existen también diversas posibilidades. El adelantamiento de la tuberosidad tibial anterior conseguido mediante una osteotomía de adición de la misma (fig. 25) es útil tanto en los casos de afección centrada como en los de afección predominante de cualquiera de las dos facetas. Las osteotomías rotulianas de cierre o adelgazamiento de las facetas, e incluso su espongialización, también buscan el mismo objetivo. La patelectomía ha sido una técnica frecuentemente utilizada en épocas anteriores, pero aún conserva algunas indicaciones; de hecho, suprime de forma radical el conflicto doloroso entre la rótula y la tróclea, y disminuye la fuerza de extensión del cuádriceps. Las prótesis de rótula aisladas tienen resultados funcionales discutibles, a pesar de que existen series con evoluciones favorables; en cuanto a la técnica, la resección rotuliana debe ser suficiente para no aumentar la presión femoropatelar, y económica para no fragilizarla.
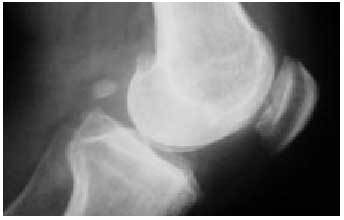
Fig. 23. Radiografía de perfil de una rodilla con artrosis femoro-patelar.
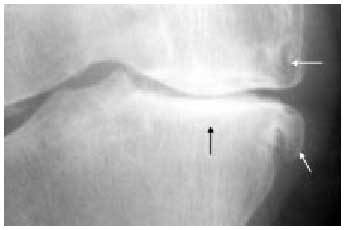
Fig. 24. Radiografía axial de rótula con signos de artrosis y subluxación externa.
Fig. 25. Radiografía de perfil de una rodilla en la que se ha practicado un adelantamiento de la tuberosidad anterior de la tibia.
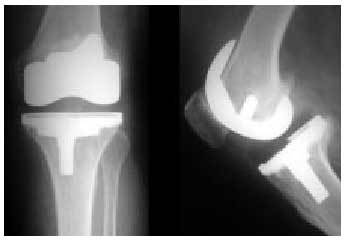
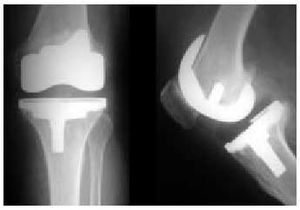
La última opción quirúrgica para las artrosis evolucionadas con afección de dos o más compartimientos (fig. 26) es la prótesis total de rodilla (PTR). Su objetivo es eliminar el dolor, aumentar el arco de movilidad y corregir las desviaciones axiales mediante la sustitución de ambas superficies femorotibiales, y la femoropatelar (fig. 27). Existen diversas posibilidades según el caso y las preferencias del cirujano: las prótesis no constreñidas, en las que se sacrifica el ligamento cruzado anterior, pero se conserva el ligamento cruzado posterior; las prótesis semiconstreñidas, en las que se eliminan ambos ligamentos cruzados, pero cuyo diseño permite aumentar la estabilidad intrínseca del dispositivo, y las constreñidas, que proporcionan una estabilidad tanto en el plano frontal como sagital, por lo que prescinde de los ligamentos cruzados y no requiere la integridad de los ligamentos colaterales. Otro tema controvertido es el sistema de fijación: con o sin ce mento acrílico (polimetilmetacrilato); el cemento permite asegurar la fijación durante los primeros años, aunque no puede asegurarla a largo plazo, siendo la sustitución de la prótesis más dificultosa en estos casos; por este motivo, se tiende a realizar la técnica cementada en pacientes de edad avanzada, y sin cementar en jóvenes con buena calidad del lecho óseo receptor. Los resultados son difíciles de comparar entre las diferentes series por sus diversos criterios de valoración; globalmente, son buenos o muy buenos en un 85% de casos.
Fig. 26. Radiografía anteroposterior de una rodilla con genu varo y claros signos de artrosis.
Fig. 27. Radiografía anteroposterior y lateral de la rodilla anterior con una prótesis total.
Complicaciones
Como se ha señalado anteriormente, la PTR se ha convertido en los últimos años en una técnica de rutina en el tratamiento de la artrosis avanzada y otras artropatías graves e incapacitantes y, como en toda cirugía, está expuesta a una serie de complicaciones.
Las complicaciones más habituales en la cirugía de la PTR son la hemorragia importante en el postoperatorio inmediato con el consiguiente hematoma en la zona de la rodilla, la necrosis cutánea, las tromboembólicas (aunque en la mayoría de las ocasiones son asintomáticas), y las propias de la prótesis, como la movilización de la misma, ya sea por mala fijación, inestabilidad, defectos del posicionamiento inicial, o bien por osteólisis en relación con la reacción macrofágica a los detritus.
Un capítulo aparte merece la infección en los diferentes estadios del postoperatorio. La infección de una prótesis total (IPT) es la complicación más grave, importante y temible, pues en muchos casos necesitará varias intervenciones. Sus consecuencias pueden ser desastrosas debido a que, en ocasiones, comporta la pérdida de la prótesis, ya que es prácticamente imposible la curación del proceso séptico sin la extracción de la totalidad del material protésico.
Conclusión
La gonartrosis es una entidad muy frecuente. Para su diagnóstico, generalmente, es suficiente la historia clínica, la exploración física y un estudio radiológico convencional. Las maniobras realizadas en el paciente permiten orientar el diagnóstico, y las distintas técnicas complementarias deben utilizarse para puntualizar y confirmar dicha orientación diagnóstica. Para el tratamiento de la artrosis existen diversas opciones terapéuticas, tanto incruentas como quirúrgicas, dependiendo del tipo y la localización.
Bibliografía general
Aglietti P, Baldini A.Total knee replecement. General principles. En: Surgical techniques in ortopaedics and traumatology. París: Editions Scientifiques et Medicales Elsevier SAS, 2000; p. 55-550-C-10.
Cazalis P. Diagnostic et traitement d'un genou doloreux. Apareil Locomoteur. Encycl Méd Chir 1994;14-325-A-10.
Celaya F. Patelectomía. En: Josa S, Palacios y Carvajal J, editores. Cirugía de la rodilla. Barcelona: JIMS S.A., 1995; p. 317-23.
Cervelló S. Prótesis de rodilla infectada: opciones de tratamiento. Rev Orthop Traumatol 1995;39:396-9.
Coventry MB. Proximal tibial varus osteotomy for osteoathritis of the lateral compartment of the knee. J Bone Joint Surg 1987; 69 (Suppl A): 32-8.
Insal J. Osteotomía. En: Insal J, editor. Cirugía de la rodilla. Buenos Aires: Ed. Panamericana, 1986; p. 592-629.
Insal J. Reemplazo total de la rodilla. En: Insal J, editor. Cirugía de la rodilla. Buenos Aires: Ed. Panamericana, 1986; p. 629-755.
Josa S. Osteotomías de adelantamiento de la tuberosidad tibial anterior. Operación de Maquet. En: Josa S, Palacios y Carvajal J, editores. Cirugía de la rodilla. Barcelona: JIMS S.A., 1995; p. 291-726.
Olivier H, Guire C. Traitement chirurgical des gonarthroses. Encycl Méd Chir 1994;14-326-A-10.
Rudan JF, Simurda MA. High tibial osteotomy. A prospective clinical and roentgenographic review. Clin Orthop 1990;255:251-9.
Vilalta C. Tratamiento quirúrgico de la condropatía degenerativa de la rótula. En: Josa S, Palacios y Carvajal J, editores. Cirugía de la rodilla. Barcelona: JIMS S.A., 1995; p. 293-302.
Vilalta C, Ferrer O. Regeneration of the articular cartilage. An experimental work. Acta Orthop Belgica 1979;45:79-83.
Vilalta C, Moyá J, Segura M, Ramón R. Condropatía degenerativa de la rótula: revisión de 75 casos. Rev Orthop Traumatol 1978;22: 213-26.