La astenia en el paciente con cáncer es definida como una sensación abrumadora y persistente de cansancio o agotamiento relacionado con el cáncer o el tratamiento de este, que disminuye o impide la capacidad para el trabajo mental o físico en el contexto de su actividad diaria y a pesar de un buen descanso.
Es uno de los primeros síntomas que puede presentarse en el paciente con cáncer, afectando de manera importante a la calidad de vida. El objetivo de esta revisión es detallar las diferentes causas que influyen en la astenia y describir las escalas de medida que más frecuentemente se utilizan para estudiarla. La metodología empleada en esta revisión es narrativa.
En esta revisión describimos cómo la astenia es un concepto multidimensional, ya que casi siempre está provocada o influenciada por múltiples causas. Esta multidimensionalidad interviene también en la comprensión de la fisiopatología. Por esta razón en esta revisión diferenciaremos entre astenia primaria y secundaria definiendo y detallando cada una de ellas. Por otro lado, también analizamos el tipo de escalas empleadas para medir la astenia diferenciando entren las que miden la astenia de forma primaria o las que la miden desde un punto de vista multidimensional.
Fatigue in cancer patients is defined as an unusual, persistent, subjective sense of tiredness related to cancer or cancer treatment that interferes with usual functioning, despite good rest.
Fatigue is one of the first symptoms that can appear in patients with cancer and quality of life is severely impacted by it. The main goal of this review is to describe the different causes that influence fatigue and the different ways to asses this symptom. The methodology we have used for this review is narrative.
In this work we describe fatigue as a multidimensional concept that it is caused by multiple mechanisms. This multidimensionality is also involved in understanding the pathophysiology. For that reason we are going to define fatigue as primary and secondary, and we are going to describe each of them. We are also going to analyse the type of scales used to measure fatigue; describing the differences between the ones that measure only fatigue and the ones that are used to asses fatigue from a multidimensional perspective.
La astenia es uno de los síntomas más comunes en el cáncer, afectando hasta al 90% de los pacientes en estadio avanzado1. Es necesario resaltar que la astenia influye en gran medida en la calidad de vida de todos estos pacientes2, y que pese a su frecuencia las opciones de tratamiento son limitadas o ineficaces3. Una de las causas por la que es difícil identificar la astenia y establecer su posterior tratamiento es porque alrededor del 45% de los pacientes no la mencionan, al considerar que esta forma parte de la propia enfermedad y que no existe ningún tratamiento para aliviarla4. Además es conveniente recordar que la astenia es uno de los primeros síntomas que puede aparecer en el paciente con cáncer5.
Es conveniente diferenciar la astenia en personas sanas de la astenia relacionada con el cáncer (ARC). La primera, según el Diccionario de la Real Academia de la Lengua Española, es falta o decaimiento de fuerzas caracterizado por apatía, fatiga física o ausencia de iniciativa. Mientras que la ARC se define como una sensación abrumadora y persistente de cansancio o agotamiento, relacionada con el cáncer o el tratamiento de este y que disminuye o impide la capacidad para el trabajo mental o físico en el contexto de su actividad diaria a pesar de un buen descanso6. Comparando ambos tipos de astenia se observa que la ARC es mucho más severa y angustiosa. Es importante recordar que la astenia afecta al paciente a nivel físico, mental y emocional y que, además, es una sensación subjetiva, es decir, que es proporcionada por el paciente. Por tanto, los distintos modos de expresarse del paciente afectarán a la percepción que nosotros tengamos de la astenia con respecto a un paciente concreto7.
La astenia ha sido incluida como parte de los «symptom cluster»8. Este es definido como 2 o más síntomas que están relacionados y que acaecen a la vez. Por lo tanto, un «symptom cluster» está compuesto por un grupo de síntomas que son relativamente independientes y que comparten una dimensión común en la mayoría de los pacientes. Los síntomas que conforman un «cluster» (en castellano, grupo o agrupación) pueden tener o no la misma etiología9. El reconocimiento de «symptom cluster» es fundamental para el tratamiento de los síntomas que lo componen debido a que el tratamiento de uno de ellos puede afectar a otros componentes del mismo grupo («cluster»)10, lo que es muy relevante a la hora de diseñar la evaluación de la astenia. Por lo tanto, el tratamiento de la astenia deberá hacerse en función de los síntomas. De todo ello se desprende que la multifactorialidad del origen de la astenia es la causante de la dificultad de establecer el concepto de astenia.
El objetivo de esta revisión es detallar las diferentes causas que influyen en la astenia y describir las escalas de medida más frecuentemente utilizadas para estudiarla.
EpidemiologíaLa astenia está reconocida como un síntoma muy frecuente, aunque no está claro cuál es la frecuencia de esta entidad en función de los distintos tipos de cáncer.
En primer lugar, Deshields et al. aportan alguna luz en un estudio sobre una muestra de 558 pacientes con distintos tipos de cáncer (mama, próstata, pulmón, colorrectal y ginecológico) en tratamientos activos. Estos pacientes completaron las escalas Memorial Symptom Assessment Survey y Functional Assessment of Cancer Therapy (FACT), observándose que la frecuencia de astenia medida con el Memorial Symptom Assessment Survey era del 71% en cáncer de mama, del 41% en próstata, del 74% en pulmón, del 72% en ginecológico y, por último, del 79% en colorrectal11.
Por otro lado, Schmidt et al., en un estudio realizado sobre un grupo de 1.928 pacientes supervivientes al cáncer de mama, que habían recibido tratamiento radioterápico con o sin quimioterapia (el 35,1% con quimioterapia), observaron una incidencia de astenia del 61,4%. Los autores destacaron, además, que la quimioterapia tenía mayor impacto sobre la astenia que la radioterapia12. En la misma línea, Zucca et al., sobre una muestra de 837 pacientes supervivientes, que completaron la escala European Organization for Research and Treatment of Cancer Quality of Life Questionnarie–C30 (EORTC QLQ-C30), observaron que la astenia era más frecuente en los cánceres de mama, colorrectal y pulmón, aunque las muestras de cada tipo de cáncer eran muy heterogéneas13. Estos estudios subrayan la necesidad de tener en cuenta que la astenia es un síntoma que puede mantenerse hasta 10 años después de finalizar el tratamiento14.
Queremos destacar un estudio reciente de Calle Cruz et al. En una muestra de 61 pacientes con cáncer utilizaron 2 escalas, la clasificación ICD-10 adaptada para astenia tumoral y el índice de Karnofsky graduado, para medir la astenia tumoral. Los autores observaron que el 70,5% de los pacientes fue diagnosticado de astenia tumoral detectada con ICD-10 (moderada en un 32%) y un 78,7% utilizando el índice de Karnofsky15.
Por último, en el caso de pacientes con cáncer en cuidados paliativos, se ha demostrado la elevada frecuencia de la presencia de este síntoma (en torno al 95%), sin que tengamos datos concretos para los distintos tipos de cáncer16.
FisiopatologíaComo se ha dicho, la astenia es un concepto multidimensional, al estar casi siempre provocada o influenciada por diferentes causas. En la figura 1 se muestra un ejemplo de 2 pacientes con el mismo grado de intensidad de astenia. En el primer paciente se muestran 3 diferentes causas de astenia y cómo el tratamiento ha de adecuarse a esas causas. En el segundo paciente la intensidad de astenia es la misma si bien las causas son distintas. Debido a la cantidad de factores que influyen en ella, el mecanismo fisiopatológico que se esconde detrás de la astenia no está totalmente aclarado17.
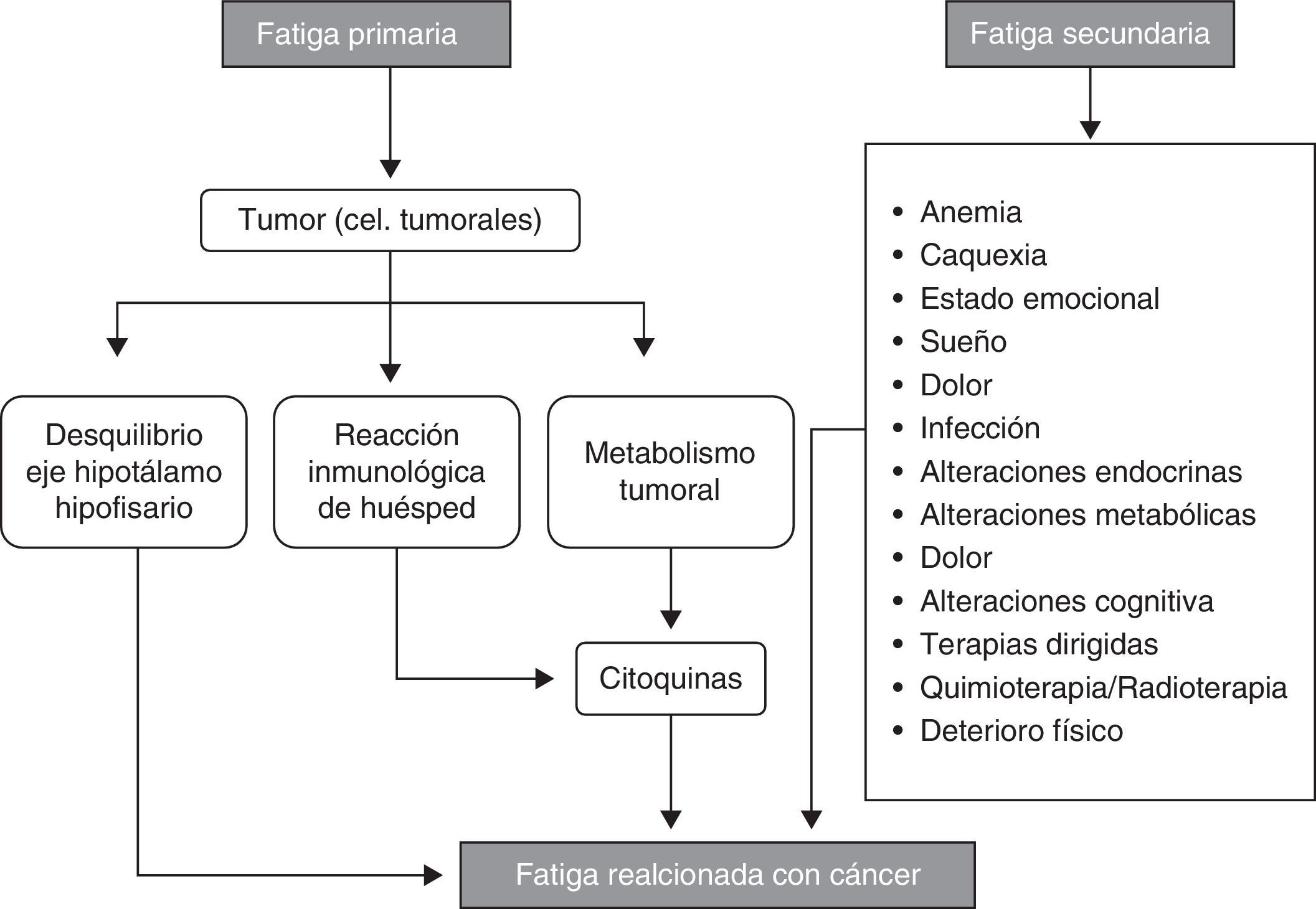
Algunos autores describen la fisiopatología de esta entidad diferenciando una astenia primaria de una secundaria. La primaria es aquella provocada por la interacción directa entre el tumor y el resto del organismo. Esta interacción puede explicarse o bien mediante del metabolismo tumoral o bien a través del desequilibrio del eje hipotalámico-hipofisario-adrenal. La alteración de dicho eje provoca distintas alteraciones a nivel sistémico que pueden ocasionar astenia. La astenia secundaria es ocasionada por alteraciones que no han sido inducidas directamente por el tumor, sino que son secundarias a este, como, por ejemplo, la anemia, una infección o la fiebre de origen tumoral, que afectan al organismo causando astenia7.
Astenia primariaLa astenia primaria, así descrita, se asocia fundamentalmente con la presencia de un tumor primario o metastásico, provocando un aumento del nivel de las citoquinas. Las citoquinas son moléculas elaboradas por las células del sistema inmunitario. Algunas citoquinas pueden estimular la respuesta inflamatoria, son las llamadas citoquinas proinflamatorias, entre las que se encuentran interleuquinas (IL)-1, TNF-alfa, IL-6 o IL-7. Otras, las denominadas citoquinas antiinflamatorias, pueden suprimir la respuesta inflamatoria, y entre ellas encontramos la IL-4, IL-5 o IL-1018,19. El microambiente tumoral es rico en citoquinas y otros agentes inflamatorios20, y las interacciones entre la célula tumoral y el microambiente facilita el crecimiento y avance tumoral.
Se han realizado numerosos estudios analizando la relación existente entre las citoquinas y la fisiopatología de la astenia, aunque es conveniente recordar que el aumento de estas moléculas no solamente se produce en enfermedades como el cáncer. En este sentido, existen estudios que relacionan la astenia de origen no tumoral con niveles altos de determinadas citoquinas (TNF-alfa, IL-6…) como la fibromialgia21, el síndrome de Sjögren22, la enfermedad pulmonar obstructiva crónica23 o enfermedades cardiacas24,25. En el caso de la enfermedad pulmonar obstructiva crónica se ha descrito una relación entre los niveles altos de TNF-alfa y la astenia23. Igualmente, en el síndrome de astenia crónica se ha descrito una relación entre la astenia y niveles altos de TNF-alfa26.
En el caso de pacientes con cáncer, Schubert et al. publicaron un metaanálisis, en 2007, con 1.037 pacientes, en el que describen una relación estadísticamente significativa entre los niveles de IL-6, IL-1-ra y la astenia. Sin embargo, no encontraron asociación entre la astenia y los niveles de IL-1 beta y TNF-alfa19.
En algunos casos la astenia producida por un tratamiento oncológico también se relaciona con los niveles de citoquinas. Así, cuando se utiliza como tratamiento las propias citoquinas, como en el caso del interferón–alfa o IL-2, se observa que la astenia es muy prevalente27. Otros tratamientos de quimioterapia también pueden producir un incremento de la astenia. Pusztai et al. sobre una muestra de 105 pacientes (90 con cáncer de mama y 15 control) tratados con 2 esquemas de Taxol midieron (en el día 0, 3 y al final del tratamiento) los niveles de 6 citoquinas. Los investigadores observaron que 2 de ellas (IL-8 e IL-6) correlacionaban bien con síntomas gripales que presentaban estos pacientes como efecto secundario del Taxol, entre los que se incluía la astenia28.
A pesar de los estudios, no se ha podido demostrar de forma concluyente que exista una relación entre los niveles en sangre de las citoquinas y el grado de astenia. Esto puede ser debido, por una parte, a que las citoquinas son múltiples y redundantes, y por otra, a que no son factores que actúen solo de forma sistémica, sino que lo hacen también a nivel local29.
Por último, añadir que empiezan a aparecer estudios en los que se relaciona la astenia con alteraciones a nivel molecular. Un buen ejemplo es el estudio realizado por el grupo de Fang en el que analizan el síndrome de astenia crónica no oncológica identificando 24 genes y 11 vías moleculares, relacionadas con la astenia. Sus autores señalan la importancia de dichas vías y genes para el futuro estudio de esta entidad a nivel molecular30.
Astenia secundariaEn esta sección describiremos el resto de los factores capaces de producir o aumentar la astenia.
AnemiaEs una complicación muy frecuente en los pacientes con cáncer asociada a la astenia31,32. Esta asociación es debida a los niveles bajos de hemoglobina que disminuyen el trasporte de oxígeno a las células y en particular al tejido muscular33.
Cella et al. analizan si el aumento de los niveles de hemoglobina disminuye la astenia. Para ello utilizaron los datos de 5 estudios clínicos aleatorizados con darbopoetin-alfa, considerando respuesta una mejoría en los niveles de hemoglobina de 2g/dl o más. En este estudio se describe que al aumentar 2g/dl la hemoglobina mejoran los valores del FACT. Se observa también una diferencia en los valores de la astenia antes y después de iniciar el tratamiento, siendo mayor la diferencia en el grupo de pacientes (clasificados como hemopatías no-mieloides) que no recibieron quimioterapia34.
Sin embargo, en otro estudio, Munch et al. no encontraron correlación directa entre los valores de hemoglobina y la astenia en pacientes de cuidados paliativos, lo que les lleva a pensar que la anemia no es ni el único factor ni el principal causante de la astenia. Estos autores puntualizan que los pacientes con niveles bajos de hemoglobina sí se benefician de las transfusiones35. Otros estudios que también demuestran esta falta de relación son, por ejemplo, el del grupo de Geinitz que en 41 pacientes que recibieron radioterapia como tratamiento adyuvante en cáncer de mama no encontraron evidencia que relacionara la disminución de los niveles de hemoglobina con la astenia36. Por último, un estudio más reciente de Cabanillas et al., estudia si el epoetin-alfa disminuye el número de transfusiones y afecta a la calidad de vida del paciente. En lo referente a la calidad de vida, tras analizar a 74 pacientes, 40 de ellos con el tratamiento con epoetin-alfa, utilizando las escalas FACT-Anemia y la escala Edmonton Symptom Assesment System (ESAS), no encontraron diferencias significativas entre los 2 grupos. Tampoco observaron una relación significativa entre los valores de la hemoglobina y la astenia37.
Esta ausencia de correlación entre anemia y astenia lleva a algunos autores a buscar el origen de la astenia, más que en el nivel de hemoglobina, en una diferencia en la curva de disociación de la oxihemoglobina. De esa forma, la capacidad de la hemoglobina para liberar oxígeno sería más relevante que el nivel total de hemoglobina. En esta línea, Stone et al. han realizado un estudio en el que comparan a 22 pacientes con cáncer frente a 28 sanos, encontrando diferencias en el nivel de astenia entre ambos grupos. Sin embargo, no observan evidencias que soporten la hipótesis planteada, es decir la relación entre astenia relacionada con el cáncer y la disociación de la oxihemoglobina38.
Por tanto, podemos concluir que no siempre existe una asociación entre el nivel de hemoglobina y la astenia, por lo que es conveniente buscar otras posibles causas.
CaquexiaEs un síndrome que influye en la astenia. No se debe definir como una simple pérdida de peso, sería simplista. La caquexia es la pérdida de peso y de masa muscular o atrofia de esta, asociada a náuseas crónicas, anorexia y/o astenia39. En los últimos años se ha comenzado a identificar factores que causan un metabolismo anormal (hipercatabolismo). Las citoquinas, como TNF-alfa, IL-1 e IL-6, producidas por el cuerpo en respuesta a la enfermedad, provocan un metabolismo anormal y anorexia asociada40,41. De forma breve y resumida, la caquexia de los pacientes puede deberse a alteraciones de la digestión y/o absorción de nutrientes, aumento de las necesidades y alteraciones en el metabolismo de los nutrientes.
Varios estudios demuestran que solo con el aporte nutricional no se soluciona el problema de la caquexia42. Es posible, por tanto, que la caquexia sea el resultado de alteraciones más graves y difíciles de resolver. Por eso, si solo tratamos la parte más «visible» del problema, probablemente no atacaremos la causa del mismo. Esto nos lleva a subrayar la necesidad de investigar en tratamientos que actúen no solamente en la parte nutricional, sino también en la acción de las citoquinas y en el resto de los factores que influyen en la caquexia.
DepresiónHemos hablado antes del aspecto emocional que la astenia tiene sobre el paciente. La depresión es un síntoma que aparece entre el 15-24% de los pacientes dependiendo del tipo de cáncer y de su localización43–45.
Respini et al., con una muestra de 77 pacientes diagnosticados de distintos tipos de cáncer, con tratamiento de quimioterapia y mayores de 60 años, demuestran una correlación positiva entre la astenia severa y la depresión. Asimismo explican cómo la depresión influye de manera negativa en la astenia y calidad de vida de los pacientes46. Por otro lado, en el estudio del grupo de Visser observan en un grupo de 250 pacientes tratados con radioterapia que al final de la misma la astenia aumentaba mientras que la depresión no. Nueve meses después, la astenia disminuía pero los valores de la depresión se mantenían, concluyendo finalmente que la relación entre ambos parámetros era moderada, sin que existiera una fuerte evidencia en la relación causa-efecto47. Rhondali et al. llevaron a cabo un estudio prospectivo con 146 pacientes. Observan una asociación entre la depresión medida con la Brief Edinburgh Depression Scale y la astenia medida con la ESAS, encontrando correlación significativa entre las dos escalas para astenia con un valor estadísticamente significativo (p=0,008)48. Es importante destacar que en ambos estudios no establecen la relación para el diagnóstico de astenia; es decir, que un paciente con astenia tenga que tener depresión, o al contrario. Otro estudio que mide la relación entre ansiedad, depresión y astenia es el de Delgado-Guay et al. En una muestra de 216 pacientes (79 con depresión y 94 con ansiedad) a los que pidieron que completaran la ESAS (para analizar los síntomas físicos) y el Hospital Anxiety and Depression Scale (para medir depresión y ansiedad), los autores describen una relación directa y estadísticamente significativa entre astenia y depresión49.
DescansoLa falta de descanso o la incapacidad para conciliar el sueño influyen negativamente en la astenia, afectando a un 23-61% de los pacientes50. Los propios tratamientos quimioterápicos, hormonales o corticoideos dificultan el descanso44. Es necesario mantener el ritmo circadiano para conseguir un buen descanso nocturno, especialmente en los periodos en los que el paciente está con astenia. En un trabajo reciente, Liu et al. estudian la relación entre el descanso y la astenia en 97 mujeres diagnosticadas de cáncer de mama que recibieron tratamiento con quimioterapia. Los autores, utilizando una escala subjetiva (índice de calidad del sueño de Pittsburg, encuentran que existe una relación estadísticamente significativa entre la astenia y el descanso. También utilizan un método objetivo para monitorizar el descanso (actígrafo). Mediante el uso de este aparato describen una relación estadísticamente significativa entre la astenia y el sueño diurno51. Sin embargo, utilizando este mismo método de medición no encuentran relación entre el sueño nocturno y la astenia52. Por último, en el año 1999, Miaskowski y Lee, sobre una muestra de 24 pacientes en tratamiento radioterápico, estudian la relación entre las siestas y la astenia. En dicho trabajo los autores consideran que existe relación entre la astenia y las siestas, no recomendando el sueño diurno para aliviar la astenia. Probablemente sea la alteración del ritmo circadiano durante esas siestas diurnas lo que dificulte un descanso nocturno reparador53.
Con respecto al descanso, llaman la atención 2 artículos de Bruera et al. donde, en el contexto de un ensayo clínico con metilfenidato en pacientes con cáncer y astenia, y de un estudio piloto abierto también con metilfenidato, describen cómo la intensidad de la astenia tiende a aumentar al principio del día para ir disminuyendo conforme avanza el mismo, siendo este dato contrario a lo que se podría pensar con respecto a la astenia y el descanso54,55.
Alteraciones endocrinasAlgunas endocrinopatías, como por ejemplo, el hipogonadismo y el hipo e hipertiroidismo, y las alteraciones de iones, como el magnesio y calcio, están relacionadas con la astenia7. La disminución de calcio y magnesio, producida por tratamientos como cetuximab o cisplatino, influyen en la astenia, aunque no se sabe con exactitud la intensidad de esta relación56,57. Las alteraciones del tiroides, como el hipotiroidismo, provocan también astenia, estando también relacionadas con un desequilibrio en los niveles de las citoquinas58. También el sorafenib, un inhibidor tirosinquinasa, utilizado en carcinoma de células renales y hepatocarcinoma, se asocia con la presencia de hipotiroidismo (83%) y describe la astenia como efecto secundario59,60.
Por otro lado, Strasser et al. llevaron a cabo un estudio analizando el impacto que tiene el hipogonadismo sobre la astenia. Sobre una muestra de 48 pacientes, sin tratamiento en las 2 semanas previas, midieron la alteración del sistema nervioso autónomo (mediante el test de Ewing) y los niveles de testosterona y lo relacionaron mediante análisis multivariable con distintos cuestionarios de síntomas y calidad de vida (FACT, Functional Assessment of Chronic Illness: Fatigue [FACIT-F], Hospital Anxiety and Depression Scale, ESAS, Sexual Desire Inventory y un cuestionario de función sexual). Los autores demuestran una relación entre el hipogonadismo y la astenia así como con otros síntomas relacionados con anorexia/caquexia61.
DolorEl dolor está presente en el 24-60% de los pacientes con tratamiento activo y en un 62%–86% en pacientes en estadio avanzado62. Hay numerosos estudios que relacionan el dolor y la astenia. En ellos se incluyen tanto los pacientes oncológicos como los que sufren artritis reumatoide, fibromialgia, cefaleas o dolor de espalda y de cervicales63. Con respecto al dolor ha de tenerse en cuenta que, en algunos casos, su propio tratamiento induce la astenia, como puede suceder con el uso de opioides o de radioterapia17,64. Barray et al. se preguntaron si la astenia, el dolor y la depresión conformaban un «symptom cluster». Para resolver esa pregunta, sobre una muestra de 654 pacientes con caquexia evaluaron dichos síntomas con el EORTC QLQ-30. Al analizar los datos observaron que, de forma significativa, en muchos de los pacientes los 3 síntomas se encontraban presentes al mismo tiempo, por lo que concluyen que en esta muestra de pacientes con caquexia, el dolor, la depresión y la astenia conforman un «symptom cluster»65.
Estado cognitivoLas alteraciones del estado cognitivo (entre ellas el delirium) son referidas muchas veces por los pacientes con síndrome de astenia crónica 66. Se conoce que el efecto producido por las citoquinas en la función cerebral puede influir en el comportamiento y en el ánimo67 y también hay estudios que correlacionan niveles de citoquinas con alteraciones cognitivas y astenia68,69. Existe un estudio llevado a cabo en 54 pacientes diagnosticados de tumores hematológicos donde describen una relación entre astenia, deterioro cognitivo y citoquinas previo al inicio de tratamiento quimioterápico69. En este punto es imprescindible resaltar la importancia de un buen diagnóstico del delirium, ya que al tratarse de una complicación multifactorial, reversible en el 50% de los casos, y que puede estar producido por los opioides suministrados al paciente, una rotación de estos podría producir un mejora de su situación70.
InfeccionesLa relación entre las infecciones y la astenia es evidente. En los pacientes con tumores se produce una disminución de las defensas inmunitarias a consecuencia del propio tumor y de su tratamiento71,72. El tratamiento de las infecciones tiende a aumentar los niveles de astenia.
Deterioro físicoLa astenia lleva a una disminución de la actividad física normal del paciente, lo que le produce el consiguiente deterioro físico. Deterioro físico sobre el que también influyen los factores ya comentados. En consecuencia, muchos tratamientos de la astenia se están dirigiendo a fomentar la actividad física de los pacientes73. En un estudio realizado en Reino Unido se preguntó a los fisioterapeutas las recomendaciones que harían a pacientes con cáncer. De 224 fisioterapeutas que participaron en el estudio, el 78% recomendó el ejercicio físico como tratamiento para la ARC. Además, un 68% lo recomendó para estadios más avanzados. Los fisioterapeutas ven la necesidad de elaborar una guía de ejercicios físicos para pacientes con ARC74.
El grupo de Yeo realizó un estudio de medición de la astenia sobre de 102 pacientes divididos en 2 grupos, uno de los cuales realizó un programa de ejercicios diseñado para el caso. Realizada la medición con el FACIT-F antes de la cirugía y a los 3 o 6 meses, observaron diferencias significativas entre uno y otro grupo; el nivel de astenia era inferior en el grupo que había realizado el programa75.
Efectos secundarios derivados de tratamientos oncológicosEn relación con la astenia es necesario tener en cuenta las nuevas terapias dirigidas. Se ha hablado ya de la repercusión de los tratamientos con citoquinas sobre la astenia. Ahora nos centraremos en los efectos secundarios de las nuevas terapias contra el cáncer. Se trata de fármacos que tienen, en general, un efecto más citostático que citotóxico por lo que habitualmente se combinan con otros fármacos. El uso de estos fármacos en combinación, sumado a que poseen un perfil diferente de toxicidad cuando los comparamos con la quimioterapia «clásica», hace necesario conocer sus efectos secundarios y sus interacciones con otros fármacos76.
Como ejemplo de toxicidades nombraremos 2 de las terapias dirigidas más utilizadas. El cetuximab puede producir rash cutáneo (un 80% en todos los grados y un 10% en grado 3-4)77, hipomagnesemia (un 20% en todos los grados y un 5% en grado 3-4)56 e hipocalcemia; y el bevacizumab, hemorragia (23,5%) y perforación intestinal (7,1%)78,79. En todo caso, la astenia sigue siendo un efecto secundario muy común en estos fármacos. Di Lorenzo et al. refieren que la astenia es uno de los síntomas más comunes en el tratamiento del cáncer de riñón con sunitinib (astenia grado 3-4 en el 8% de los enfermos), mientras que con el sorafenib alcanza al 4,5% de los pacientes. El origen de esta astenia en el caso de estos 2 fármacos se cree que está asociado al hipotiroidismio que provocan76. Otros ejemplos de estos fármacos como causantes de la astenia son el rituximab, en un 25% de los enfermos80 y el bevacizumab81,82.
Aparicio et al., en un análisis retrospectivo realizado en Estados Unidos con pacientes con carcinoma renal metastásico, describen el efecto de los inhibidores tirosinquinasa, en especial el sunitinib, sobre la astenia. En los resultados observan astenia en un 53% en todos los grados y un 11% en grado 3-483.
En la figura 2 se resume la contribución de distintos factores tanto primarios como secundarios en la ARC.
EvaluaciónPara la evaluación de la astenia podemos utilizar 2 tipos de escalas, las que miden la astenia primaria exclusivamente y las que realizan una evaluación multidimensional.
Las primeras solo evalúan el aspecto físico de la astenia, mientras que las multidimensionales tienen en cuenta también todas las demás dimensiones (física, psicológica, emocional…)7.
Las escalas que miden primariamente la astenia tienen una utilización fundamental en pacientes dentro de protocolos de investigación, aunque siempre hay excepciones. Dentro de estas escalas nos vamos a centrar en:
- •
Rhoten Fatigue Scale:
Es una escala de tipo numérica (de 0 a 10) con un solo ítem. Ha sido utilizada en pacientes con distintos tipos de cáncer y de tratamientos por su simplicidad y fácil comprensión. No aporta mucha información sobre la astenia, pero sí sirve como medida de screening84. En la revisión de Seyidova-Khoshknabi et al. refieren que la consistencia interna de esta escala no ha sido evaluada, por lo que serían necesarios futuros estudios para confirmar su consistencia85 (tabla 1).
Tabla 1.Escalas unidimensionales de la fatiga
Número de ítems Tipo escala Consistencia interna (α de cronbach) Dimensión analizada RFS 1 Numérica - Física (intensidad y severidad) FACIT-F 13 Likert 0,95 Física (intensidad y severidad) BFI 9 Numérica 0,96 Física (intensidad y severidad) R-PFS 22 Numérica 0,85 FísicaAfectivaCognitivaSeveridad - •
FACIT-F:
Esta escala es una subescala dentro de la familia FACT. Es una escala de tipo likert. Consta de 13 ítems que van de 0 a 4. Esta escala puede utilizarse independientemente, pero debe recordarse que consta de 27 ítems más (FACT-G), y que si se quiere medir calidad de vida y astenia esta es la escala que ha de ser la empleada completa. La escala completa consta de 5 dominios: el físico, el social, el emocional, el funcional y por último el específico de astenia (www.facit.org). Es por definición una escala para pacientes con cáncer, con buena consistencia interna. Es fácil y rápida de completar y puede utilizarse también en pacientes que no han tenido astenia86. Está traducida a distintos idiomas85,87. Esta escala ha sido utilizada en múltiples estudios de oncología y medicina paliativa como por ejemplo para la validación del término astenia al español88.
Una pregunta muy frecuente sobre esta escala, y que se encuentra detallada en la página web facit.org, es si es lo mismo el FACIT y el FACT. Como los autores explican, este cambio fue realizado en 1997 debido a la expansión de la familia «FACT». De esta manera, al denominarlo FACIT no solo se podía utilizar para pacientes con cáncer sino que abarcaba un campo más amplio (tabla 1).
- •
Brief fatigue inventory (BFI):
Es una escala que consta de 9 ítems, utilizada en distintos tipos de pacientes con cáncer y nos va a decir si el paciente está cansado y la severidad de esa astenia. También aporta algún dato sobre la relación de esta con la capacidad de relacionarse socialmente y la percepción del paciente sobre su astenia. Es una escala que se comprende y rellena fácilmente. Tiene buena consistencia interna. Está validada en varios idiomas89 (tabla 1).
- •
Revised Piper fatigue scale (R-PFS):
Esta escala se deriva de la inicial PFS que consta de 42 ítems y se creó para valorar la dimensión subjetiva de la astenia en pacientes con cáncer de mama. Esta es una versión más corta de la original. Consta de 22 ítems (escala analógica visual) y aborda 4 dimensiones de la astenia, la física, la afectiva, la cognitiva y severidad. La escala deja 4 ítems abiertos para que el paciente indique alguna causa o la duración u otros síntomas. En los estudios que se hicieron se vio una consistencia interna buena (0,97)90,91 (tabla 1).
Dentro de las que denominaríamos escalas multidimensionales encontramos un amplio abanico; en general son escalas que miden la calidad de vida y en ellas se incluyen ítems que miden la astenia.
- •
EORTC QLQ- C30:
Es uno de los instrumentos más empleados para medir la calidad de vida de los pacientes. Consta de 30 ítems, e incluye una subescala de 3 ítems para medir la astenia. Es una escala de tipo likert. La subescala de 3 ítems, aunque está validada como una medida independiente para la astenia, no se recomienda que se utilice de forma aislada. Se prefiere utilizar el cuestionario completo. La escala EORTC QLQ- C30 mide los aspectos físico, social, emocional, cognitivo y funcional. En los pacientes de cuidados paliativos es un instrumento en el que se cuestiona su utilización. Por un lado, por la dificultad que tiene este para saber asignar la respuesta adecuada a la pregunta que se le realiza, y por otro, por la necesidad que tiene el paciente de descansar cuando está realizando el cuestionario87,92 (tabla 2).
- •
ESAS:
Es una de las escalas más utilizadas en la práctica clínica. Esta escala se diseño para pacientes de cuidados paliativos. Es de fácil compresión y realización (5min aproximadamente), y ha sido empleada desde su creación en diversos tipos de pacientes93.
Consta de 9 ítems y un décimo para que el paciente escriba algún síntoma especifico que no esté descrito en esta. Los 9 ítems son los síntomas más comunes en el paciente con cáncer avanzado. De estos 9 ítems, 6 miden el aspecto físico del paciente, y los otros 3 el psicológico. La ESAS mide la intensidad de los síntomas, a través de escalas analógicas visuales. Cada ítem puntúa de 0 a 10, (siendo 0 ninguna astenia y 10 la mayor astenia que pueda sentir)94,95. Hay una nueva revisión del ESAS denominado ESAS-r en la cual cambian alguna de las definiciones de los síntomas (la escala de apetito es cambiada por pérdida de apetito), el orden, y el ítem 10 lo dejan como ejemplo para el estreñimiento96. Está validada en varios idiomas, incluyendo el español97 (tabla 2).
Existen otras muchas escalas multidimensionales, entre las que se incluyen: Fatigue Functional Impact Scale,Fatigue sSale Adolescent,Cancer Fatigue Scale, Schwartz Cancer Fatigue Scale, Fatigue Symptom Inventory, Multidimensional Fatigue Inventory, The Wu Cancer Fatigue Scale, Fatigue Severity Scale, Cancer Related Fatigue Distress Scale, Fatigue Scale Children, Chilhood Fatigue Scale.
Estas escalas son menos utilizadas, por lo que hemos añadido una tabla (tabla 3) con las características más relevantes de cada una.
| Nombre de la escala | Número de ítems | Tipo escala |
| Fatigue Functional Impact Scale (FFIS)103 | 8 | Likert |
| Fatigue Scale Adolescent (FS-A)104 | 14 | Likert |
| Cancer Fatigue Scale (CFS)105 | 15 | Numérica |
| Schwartz Cancer Fatigue Scale (SCFS)106 | 28 | Likert |
| Fatigue Symptom Inventory (FSI)107 | 13 | Numérica |
| Multidimensional Fatigue Inventory (MFI)108 | 20 | Likert |
| The Wu Cancer Fatigue Scale (WCFS)109 | 16 | Likert |
| MultidimensionaI Assesment of Fatigue (MAF)110 | 16 | Likert |
| Fatigue Severity Scale (FSS)85,110 | 9 | Likert |
| Cancer Related Fatigue Distress Scale (CRFDS)111 | 23 | Numérica |
| Fatigue Scale Children (FS-C-C)112,113 | 14 | Likert |
| Chilhood Fatigue Scale (CFS)114 | 14 | Likert |
Es importante resaltar que las escalas propias de astenia van a ser utilizadas sobre todo en estudios y ensayos clínicos, frente a las multidimensionales que son más empleadas en la práctica clínica al dar una visión más global.
Hay un estudio de Lai et al. en el cual concluyen que la astenia se puede medir con escalas que miden solamente astenia, aunque nunca olvidando la visión global de esta y del paciente98. Es esperable que estudios futuros puedan contribuir a aclarar la relación entre los instrumentos que miden propiamente la astenia y la astenia evaluada dentro de escalas multidimensionales. Con las escalas ESAS y FACT-F, Minton et al., observan que existe una correlación positiva entre la ESAS y el FACIT-F. En un estudio con 194 pacientes que completaron los 2 cuestionarios, vieron cómo las 2 tenían relación directa aumentando los valores de la astenia en la misma dirección87. Por último, el problema de las escalas es que no todas están validadas en las diferentes lenguas. La interpretación de astenia no es igual en todos los idiomas, por lo que habría que buscar el término más adecuado para cada lengua88. Esta falta de validez en las escalas impide la rigurosidad en la comparación de determinados estudios.
ConclusiónLa astenia es un síntoma multidimensional y continúa siendo uno de los efectos más comunes en el paciente con cáncer.
Dentro de su multidimensionalidad se incluyen múltiples componentes físicos y psicosociales. Esta es la razón por la que es importante tener en cuenta la multidimensionalidad de la astenia, y por ello hemos de medir la contribución relativa de cada uno de esos factores, para llevar a cabo una correcta evaluación de esta. Si la evaluación que hacemos de la astenia del paciente es individualizada podremos tener en cuenta todas las causas que influyen en esta, de manera que el tratamiento que decidamos será el más adecuado para cada paciente, obteniendo así una mejora en la calidad de vida de nuestros pacientes.
Frecuentemente el paciente no cree que pueda existir un tratamiento que sea capaz de mejorar la astenia, prefiere no hablar sobre ella17. Esta especial característica del paciente con astenia sumado a la multidimensionalidad de la misma hace que en la práctica sea difícil lograr una evaluación adecuada.
El tratamiento ideal sería incidir sobre las causas que provocan la astenia. Así por ejemplo, la hidratación sería lo más adecuado ante un cuadro de deshidratación, la transfusión de hematíes si el paciente presentara una anemia importante o se puede incluir en la dieta suplementos nutricionales en el caso de un cuadro de caquexia. También el tratamiento con fármacos estimulantes como el modafenilo, el metilfenidato o los corticoides99–101. Por último, es muy importante el realizar ejercicio en casos de un deterioro o decondicionamiento físico102.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.