El Ministerio de Salud de Chile desarrolló una red nacional de atención en cuidados paliativos (CP) para niños con cáncer avanzado desde el año 2003.
ObjetivoDescribir un modelo de atención de CP dentro del sistema de salud público y describir los indicadores planteados para la década 2000–2010.
Pacientes y métodosEvaluación retrospectiva de registros clínicos de niños con cáncer avanzado ingresados a CP del 2003–2009. Se consignaron datos demográficos, enfermedad de base, tiempo de permanencia en CP, dolor al ingreso y egreso, lugar de fallecimiento y cumplimiento de los indicadores del programa.
ResultadosEn el período analizado se atendieron 484 pacientes y sus familias, mediana edad 9 años, predominio género masculino, leucemia y tumores de SNC fueron los diagnósticos más frecuentes, promedio permanencia en CP 67 días. De 309 pacientes con registro completo de datos, 38% presenta EVA 5–10 al ingreso y al fallecer 94% EVA 0-4. Aumentó el porcentaje de pacientes que fallecen en domicilio del 2003 al 2006, sin embargo en los últimos 3 años el 50% de los niños fallecen en el hospital.
ConclusionesLos niños con cáncer avanzado recibieron una atención acorde a sus necesidades, asegurando a esta población más vulnerable un manejo integral y continuo. Se logró disminuir la prevalencia de dolor y aumentar el número de niños que fallecen en domicilio apoyados por equipo multidisciplinario. El desafío será extender esta atención a pacientes pediátricos con enfermedades no oncológicas, utilizando la plataforma desarrollada en la red de hospitales públicos.
The Ministry of Health in Chile developed a national Palliative care (PC) network to treat children with advanced cancer since 2003.
ObjectiveTo describe a PC model within the Chilean public health system, as well as the indicators set for the decade 2000–2010.
Patients and methodsA retrospective evaluation was performed on the clinical records of children with advanced cancer admitted from 2003 to 2009. Demographics, underlying disease, length of stay in PC, pain at admission and discharge, place of death and compliance with program indicators were recorded.
ResultsDuring the study period 484 patients and their families were treated. The median age of the children was 9 years, with the majority males. Leukemia and central nervous system tumors were the most frequent diagnoses, and the mean stay in PC was 67 days. Out of 309 patients with a complete data record, 38% had pain score of 5-10 at admission, and 94% of them had a score of 0-4 at time of death. An increase in the percentage of patients who died at home from 2003 to 2006 was observed. However in the last 3 years, 50% of children died in the hospital.
ConclusionChildren with advanced cancer received care according to their needs under the program developed by the Ministry of Health of Chile, ensuring a comprehensive and continuous management. It was possible to reduce the prevalence of pain and increase the number of children dying at home supported by a multidisciplinary team. From this model, our challenge is to extend this care to pediatric patients with non-oncological diseases, using the platform developed in the public health network.
El cambio epidemiológico observado en pediatría en Chile durante los últimos 20 años, junto con los avances tecnológicos, ha producido un aumento del número de pacientes con «enfermedades limitantes de la vida» (ELV), sin posibilidad de curación y en los que se requiere un enfoque de atención diferente por su complejidad1,2.
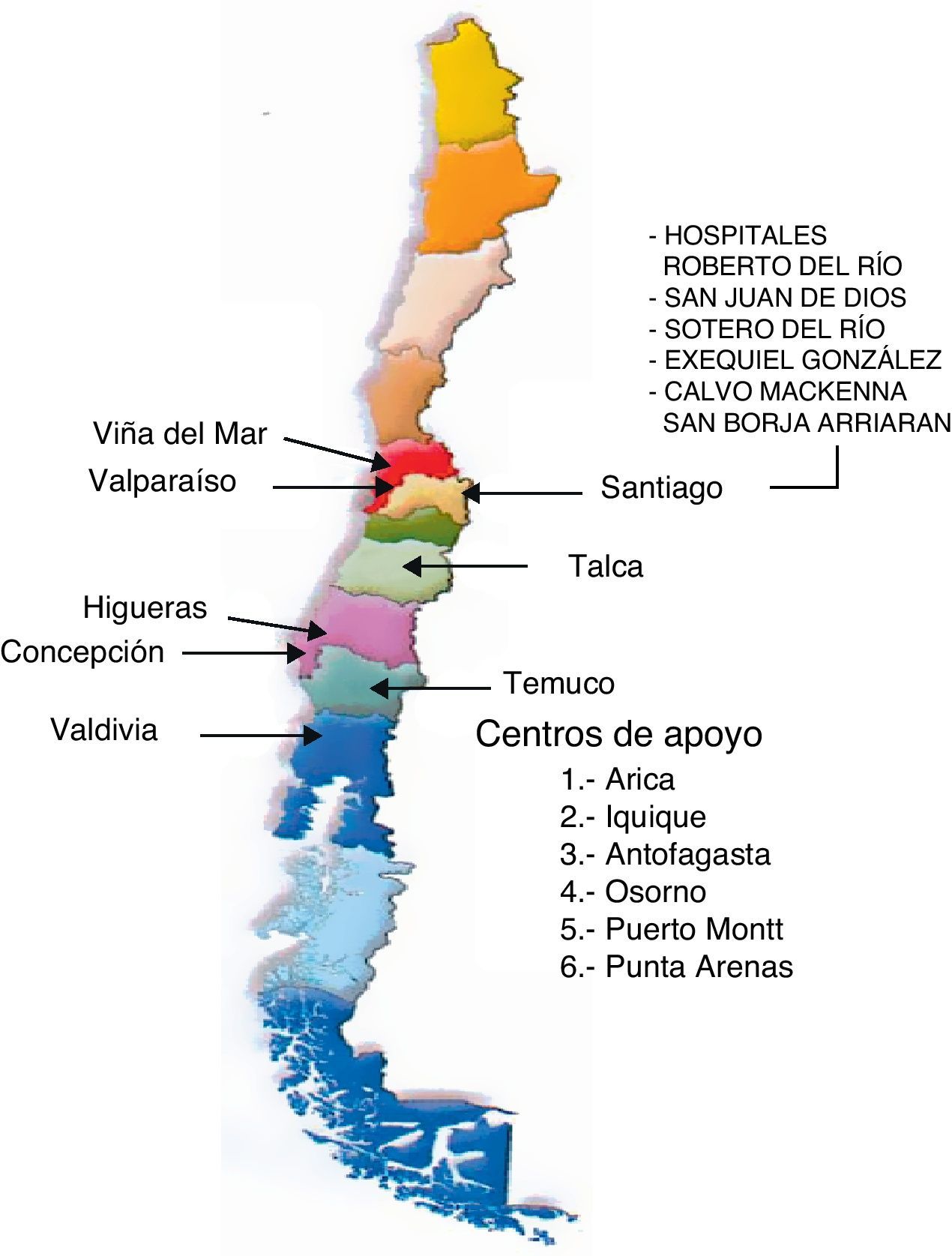
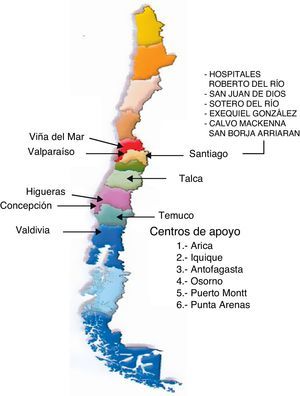
Dentro del grupo de las ELV, el cáncer tiene actualmente en nuestro país una alta probabilidad de curación, aunque sigue siendo la segunda causa de muerte en niños mayores de 5 años. El desarrollo del Programa de Cáncer Infantil (PINDA) del Ministerio de Salud de Chile (MINSAL), que atiende al 83% del total de niños menores de 15 años, ha permitido alcanzar una sobrevida a 5 años de 75%. Sin embargo fallecen aproximadamente 100-120 niños al año. De ellos, 2 terceras partes mueren por enfermedad avanzada, refractaria a los protocolos de tratamiento en uso en la red de hospitales públicos. Este grupo de pacientes es el que recibe, desde el año 2003, una atención organizada e interdisciplinaria, a cargo de equipos de Alivio del Dolor (AD) y Cuidado Paliativo (CP). Estos «equipos motores», constituidos por pediatra oncólogo, enfermera, químico-farmacéutico y psicólogo, especializados en CP, trabajan en forma integrada en los 13 centros oncológicos pediátricos (fig. 1), utilizando un protocolo común de evaluación y tratamiento3,4.
Desde esa misma fecha, el programa de AD y CP por cáncer avanzado es incluido en el régimen de «Garantías Explícitas en Salud» (GES). Esto significa que el Estado de Chile debe garantizar por ley el acceso (el 100% de los beneficiarios de la red pública de salud, con confirmación diagnóstica de cáncer avanzado fuera de alcance terapéutico, deben ingresar al programa), la oportunidad (el inicio del tratamiento en CP debe ser antes de 5 días desde la confirmación de cáncer avanzado), la cobertura económica (para un conjunto de fármacos esenciales e insumos incluidos en las prestaciones otorgadas a los pacientes beneficiarios del programa que son financiados por el MINSAL) y una atención de calidad (utilizando protocolos basados en evidencia científica nacional e internacional, que son reevaluados por grupos de expertos cada 3 a 5 años)3.
El objetivo fue describir un modelo de CP en niños con cáncer avanzado y describir los indicadores planteados por el MINSAL, para el programa de AD y CP de adultos y niños, en los «Objetivos Sanitarios para la década 2000–2010»3.
Pacientes y métodoSe analizaron en forma retrospectiva los registros clínicos del total de niños con cáncer avanzado atendidos en los 13 centros oncológicos de la red de hospitales públicos, que ingresaron a CP, desde el inicio del programa en enero 2003 hasta diciembre 2009.
En Chile la población de niños menores de 15 años es de 3.862.622 habitantes, y siendo la prevalencia del cáncer infantil de 12 a 14 casos por 100.000, se presentan entre 463 a 540 casos nuevos al año. De estos, aproximadamente el 80% se atiende en la red de establecimientos dependientes del sistema público de salud, lo que corresponde a 400 pacientes. El uso de protocolos de reconocida efectividad en el tratamiento oncológico ha permitido alcanzar cifras de sobrevida global del 75% a 5 años. En el grupo de niños que no sobrevive (aproximadamente 100 a 120 casos), un tercio lo hace por complicaciones agudas derivadas de la enfermedad oncológica de base o del tratamiento y dos tercios presentan una enfermedad progresiva, siendo el grupo que accede a CP. De este modo se estima que 80 niños por año deberían ingresar al programa3–5.
Se incluyeron todos los beneficiarios del sistema de salud público menores de 15 años, con enfermedad oncológica avanzada, que no respondieron a los protocolos de tratamiento oncológico del PINDA y aquellos pacientes mayores de 15 años que se encontraban en seguimiento o en tratamiento por recaída y que presentaron enfermedad progresiva, luego de ser evaluados por comité oncológico según la norma. No existieron exclusiones y se consideraron egresos del programa los siguientes eventos: fallecimiento, abandono del tratamiento en forma voluntaria explicitada por los padres o cuidadores legales y cambio de atención hacia el sector privado4.
El programa contempla atención del niño y su familia hasta el fallecimiento del paciente, ya sea en hospital, domicilio y/o consulta externa, con una frecuencia variable dependiendo de cada caso (mínimo una atención cada 10 días al inicio del seguimiento), y además contacto telefónico las 24 horas del día y los 365 días del año4.
En cada caso se consignó edad, sexo, diagnóstico oncológico, días de permanencia en CP, lugar de fallecimiento, presencia de dolor e intensidad de este al ingreso y al egreso de CP.
La evaluación de la intensidad del dolor se realizó según la edad de cada niño, utilizando las escalas incluidas en el protocolo de AD y CP, reportando la intensidad como una equivalencia con la escala visual análoga (EVA). En aquellos casos en que los niños no podían cuantificar la intensidad del dolor, los cuidadores (madre, padre, otro adulto) realizaron esta evaluación, siendo capacitados por los miembros del equipo de CP de acuerdo al manual para padres y cuidadores4,6.
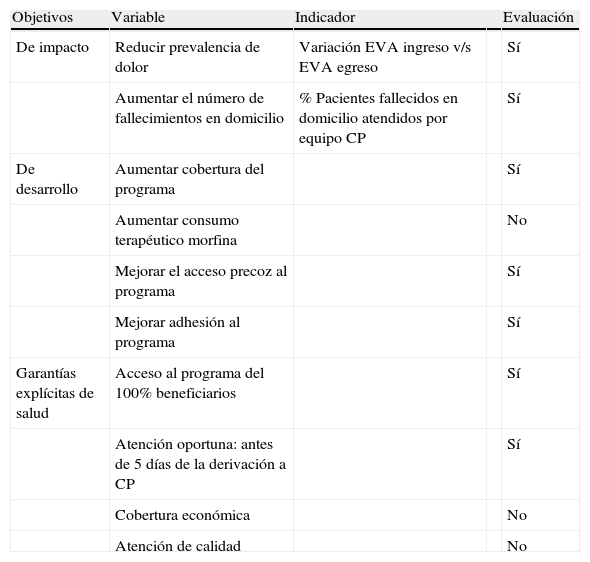
En la tabla 1 se detallan los indicadores analizados de acuerdo a las Guías Clínicas de AD y CP por cáncer avanzado, los que fueron planteados inicialmente en el Programa para pacientes adultos, y a la normativa publicada por el MINSAL para las GES3.
Indicadores del Programa de AD y CP para niños y adultos con cáncer avanzado
| Objetivos | Variable | Indicador | Evaluación | |
| De impacto | Reducir prevalencia de dolor | Variación EVA ingreso v/s EVA egreso | Sí | |
| Aumentar el número de fallecimientos en domicilio | % Pacientes fallecidos en domicilio atendidos por equipo CP | Sí | ||
| De desarrollo | Aumentar cobertura del programa | Sí | ||
| Aumentar consumo terapéutico morfina | No | |||
| Mejorar el acceso precoz al programa | Sí | |||
| Mejorar adhesión al programa | Sí | |||
| Garantías explícitas de salud | Acceso al programa del 100% beneficiarios | Sí | ||
| Atención oportuna: antes de 5 días de la derivación a CP | Sí | |||
| Cobertura económica | No | |||
| Atención de calidad | No |
Los datos se recopilaron y analizaron a través del programa EpiInfo 6. Las variables cualitativas fueron descritas en frecuencias y proporciones y las variables cuantitativas mediante promedio. Por tratarse de un estudio descriptivo no se realizaron inferencias estadísticas.
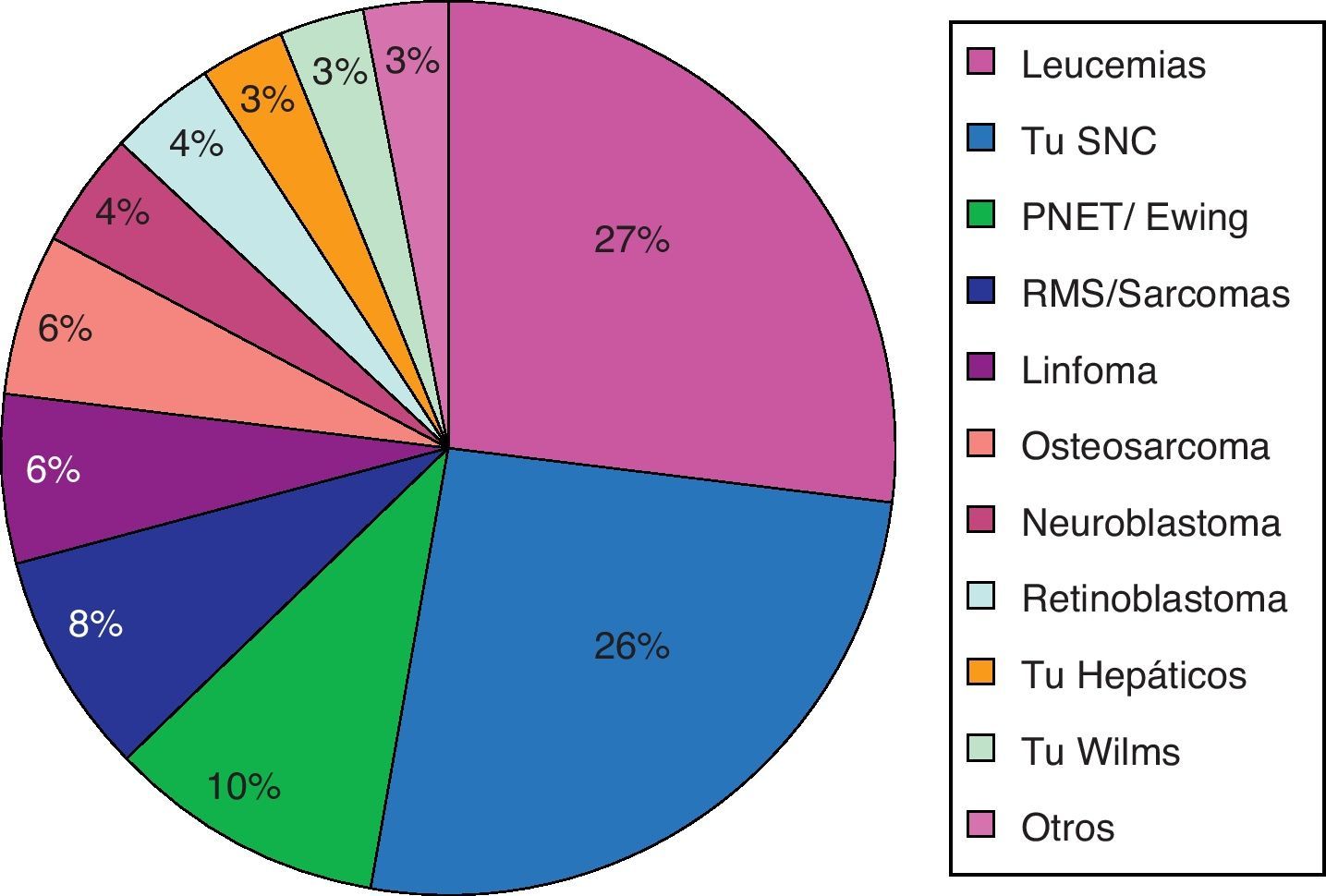
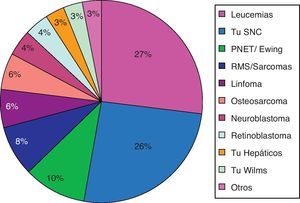
ResultadosEn el período analizado fueron atendidos 484 niños por los diferentes equipos de AD y CP en los 13 centros del país, lo que corresponde aproximadamente a 81 niños por año. Del total de los pacientes obtuvimos los datos demográficos, aquellos asociados a la enfermedad de base y tiempo de permanencia en CP, observando que un 63% fueron hombres, la mediana de edad fue de 9 años y los diagnósticos más frecuentes fueron leucemia aguda (linfoblástica, mieloblástica y recaída de leucemias) y tumores de sistema nervioso central (SNC), que en conjunto representaron el 53% de los diagnósticos (fig. 2).
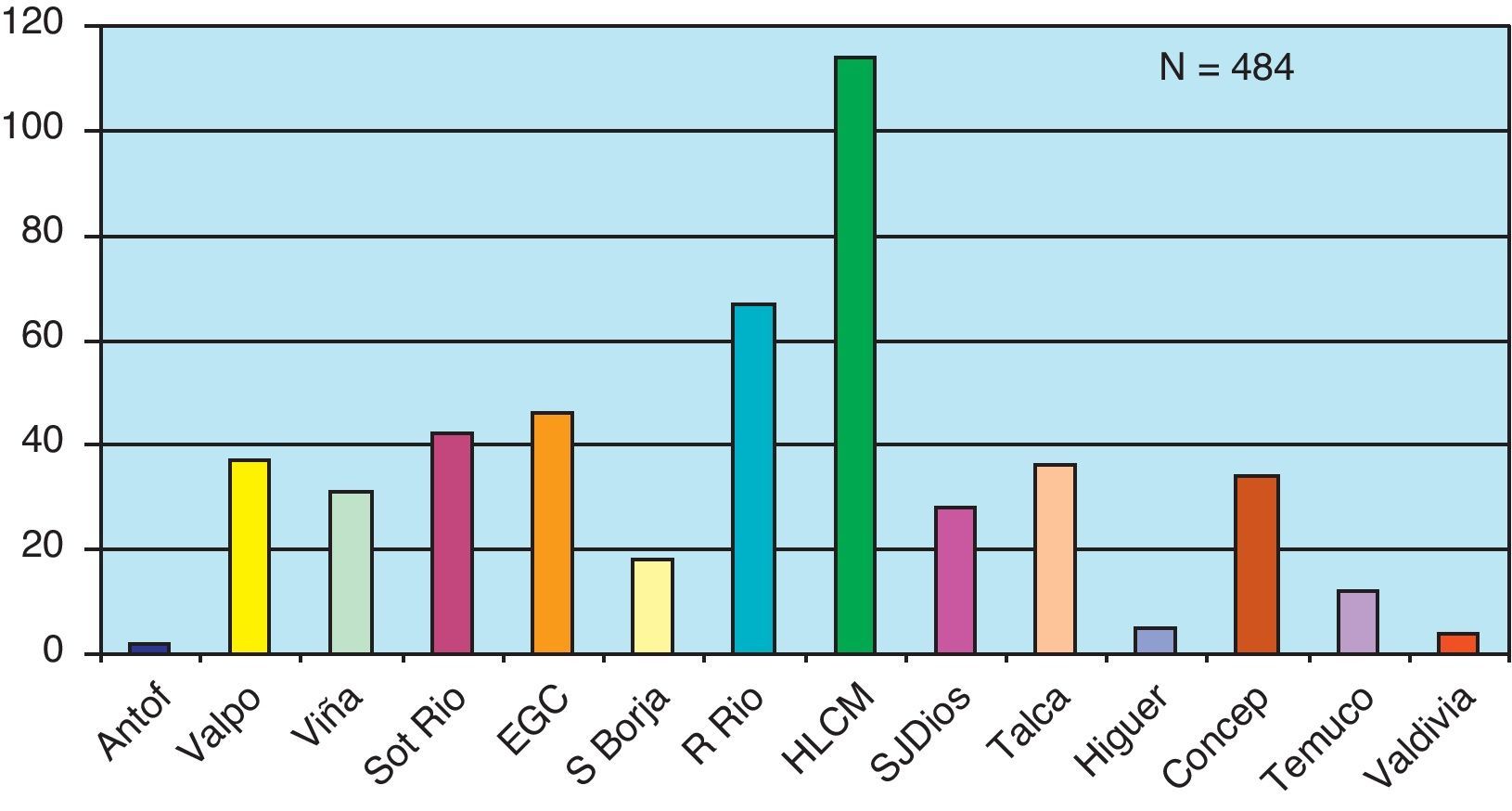
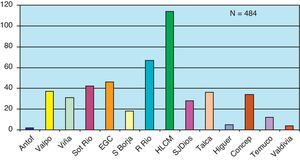
La distribución de pacientes por centro oncológico donde fueron atendidos se esquematiza en la figura 3, observándose un mayor número de niños ingresados al programa en los centros ubicados en Santiago.
Distribución de pacientes atendidos en CP por centro de oncología pediátrica.
Centros PINDA: Antof: Hospital Regional de Antofagasta (2.a región); Valpo: Hospital Carlos Van Buren de Valparaíso (5.a región); Viña: Hospital Gustavo Fricke de Viña (5.a región); Sot Río: Hospital Sótero del Río (Santiago Sur Oriente); EGC: Hospital Exequiel González Cortés (Santiago Sur y 6.a región); S Borja: Hospital San Borja Arriarán (Santiago Centro); R Río: Hospital de niños Roberto del Río (Santiago Norte, 3.a y 4.a regiones); HLCM: Hospital Luis Calvo Mackenna (Santiago Oriente, 1.a, 12.a regiones); SJ Dios: Hospital San Juan de Dios (Santiago Occidente); Talca: Hospital Regional de Talca (7.a región); Higuer: Hospital Higueras (8.a región); Concep: Hospital Guillermo Grant Benavente de Concepción (8.a región); Temuco: Hospital Regional de Temuco (9.a región); Valdivia: Hospital Regional de Valdivia (10.a región).
La permanencia en CP fue en promedio 67 días, con un rango de 2 a 415 días. Se observó que el 85% de los niños con leucemia permanecen menos de 100 días y el 30% de los pacientes con tumores SNC permanecen más de 200 días en CP.
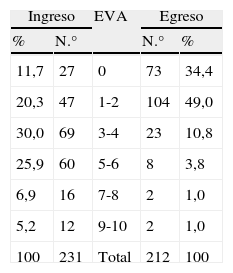
Al analizar los objetivos de impacto, con relación a intensidad del dolor y variación de este entre el ingreso y egreso al programa, no se obtuvo el registro de los datos en la totalidad del grupo. En los 309 pacientes en que se contaba con registro, se observó que el dolor estuvo presente en el 100% de ellos, con intensidad variable. Como se puede ver en la tabla 2, entre los años 2005 a 2009, de los 309 pacientes ingresados a CP, no se contó con registro de la intensidad del dolor en 78 casos (25%) y de 254 pacientes egresados en el mismo período, no hubo registro de este dato en 42 (16,5%). De los pacientes que sí tienen evaluación de la intensidad del dolor, el 38% ingresó a CP con dolor moderado a severo (EVA 5 a 10) y al fallecer 94% de ellos no presentaba dolor o se consignó dolor leve (EVA 0-4).
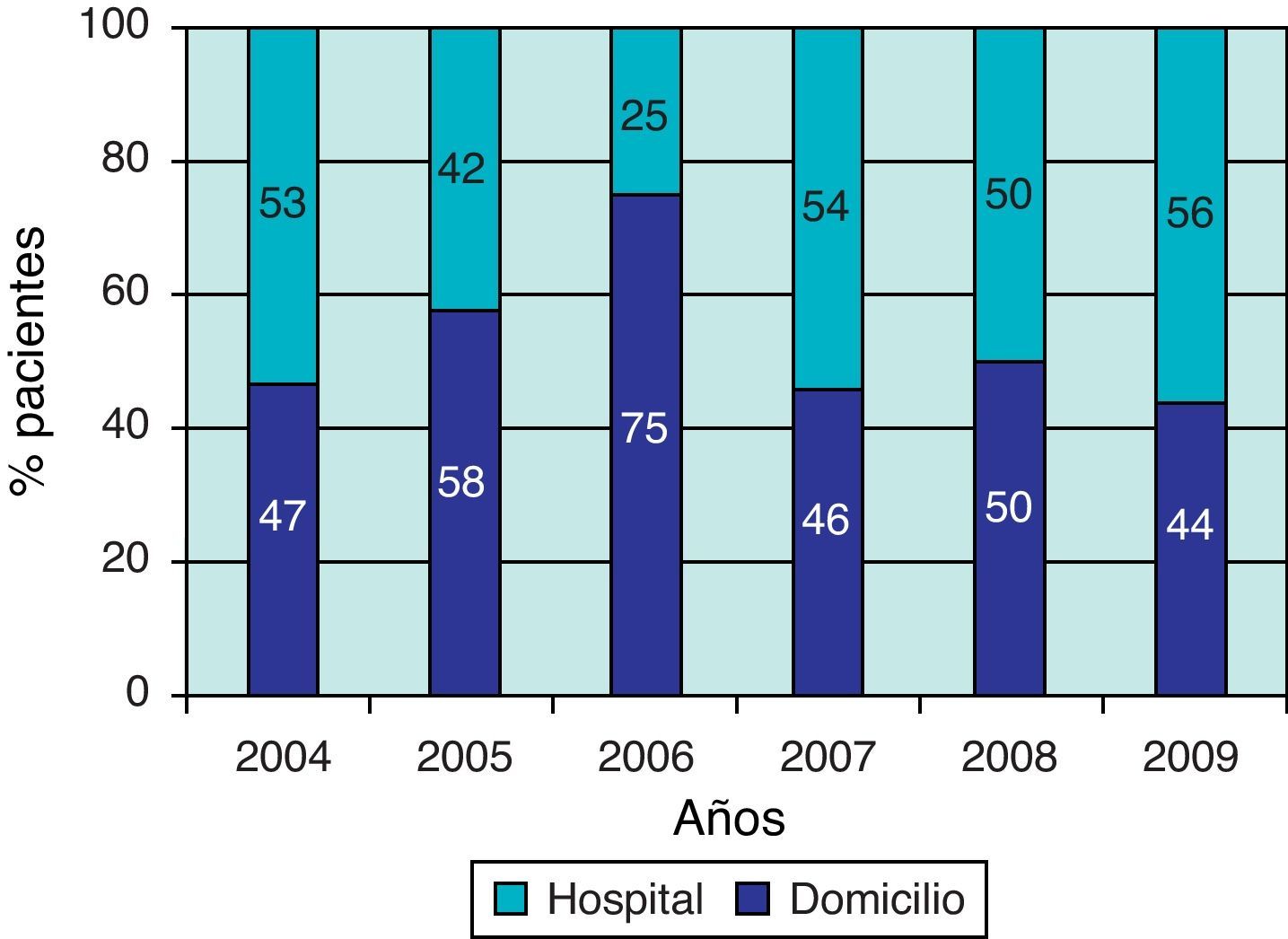
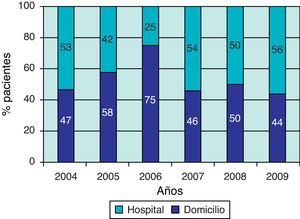
El número de pacientes que falleció en su domicilio mostró un alza desde el año 2003, cuando se inició el trabajo de los equipos de CP. Como se observa en la figura 4, se produjo un aumento de los fallecimientos en domicilio alcanzando un 75% el año 2006, presentando una estabilización en los últimos 3 años, en aproximadamente el 50%. No observamos diferencias al comparar el lugar de fallecimiento de los pacientes con leucemia y los que presentaban tumores de SNC.
De los objetivos de desarrollo del programa se analizaron todos los indicadores, excepto el aumento de consumo terapéutico de morfina. Se otorgó atención al 100% de la población beneficiaria de la red, no se registraron exclusiones. Además se cumplió, durante todo el período analizado, la garantía de oportunidad, dado que la totalidad de los niños fueron atendidos por los equipos de CP en menos de 24 h y no hubo casos de abandono del programa.
DiscusiónEl perfil epidemiológico de Chile es el de un país en transición. La tasa de mortalidad infantil es de 7,8 por cada 1.000 nacidos vivos y ha aumentado el número de pacientes que sobreviven con ELV, entre ellas el cáncer, que representa la segunda causa de muerte en niños mayores de 5 años, después de los accidentes y violencias. Desde el año 1988 existe en nuestro país el Programa de Cáncer Infantil (PINDA), constituido por 13 centros oficiales y 6 de apoyo a lo largo de Chile que trabajan en red, utilizando protocolos de tratamiento comunes. Antes del año 2003 los niños con cáncer avanzado sin posibilidades de curación eran atendidos en los centros oncológicos, pero no existían equipos capacitados para realizar CP. A partir de ese año se implementaron unidades de CP en la red asistencial de centros oncológicos infantiles, con el objetivo principal de procurar a cada niño con cáncer avanzado y a su familia, una vida digna y de calidad hasta su muerte. Desde el año 2005 se cuenta además con un Protocolo Nacional de AD y CP pediátrico, donde se entregan los lineamientos administrativos, los métodos de evaluación de síntomas, además del uso de medidas farmacológicas y no farmacológicas para el manejo del dolor y otros síntomas3,4,6.
El programa atiende aproximadamente a 80 niños al año en todo Chile, lo que corresponde a la cifra que se había estimado al implementarlo, según los datos planteados con anterioridad. El grupo pediátrico representa del 0,6 al 1% del total de pacientes atendidos en el Programa Nacional de AD y CP, que incluye niños y adultos7.
La mayoría fueron niños en edad escolar, que presentan principalmente leucemias y tumores de SNC. La frecuencia de los diferentes tipos de tumores es similar a la de los pacientes oncológicos en tratamiento activo, tanto en Chile como lo que se describe en la literatura internacional. Si comparamos el tiempo de permanencia en CP con el de los adultos, observamos un menor tiempo en los niños (en promedio 67 días). Los niños requieren atención durante un periodo más corto pero con una importante demanda de cuidados, debido a la rápida evolución de las enfermedades oncológicas y a la presencia de múltiples síntomas, aunque en este estudio solo se obtuvo información acerca del dolor experimentado por los niños. Wolfe et al. y Goldman et al. han registrado la presencia de un promedio de 6 síntomas en el 50% de los pacientes, los que aumentan al acercarse el fallecimiento. Es importante destacar que observamos un grupo pequeño (n = 10) de pacientes que ingresan al programa y fallecen rápidamente (a los 2 días) lo que implica que el momento de su inclusión fue tardío7–10.
El mayor número de los pacientes atendidos se concentra en Santiago. Esto se debe a que la red está organizada con centros oncológicos pediátricos en ciudades de mayor población, permitiendo optimizar los recursos y concentrar la experticia. Sin embargo, en los últimos 3 años han ido aumentando los «centros de apoyo» dentro de la red, donde hay también equipos pediátricos o de adultos, con capacitación en CP, favoreciendo el retorno a su ciudad de origen a los niños y a sus familias.
Al recolectar los datos se observó falta de registro de dolor en 175 de 484 pacientes, lo que se produjo principalmente al inicio de la implementación del programa y que aparece como una debilidad del estudio, ya que no fue posible describir el total de nuestra población. Sin embargo, los datos obtenidos muestran una tendencia, ya que se observa que un porcentaje bajo de pacientes presenta dolor severo al momento de fallecer, lo que evidencia la efectividad del trabajo de los equipos de CP. Hay que destacar además que en el grupo analizado, el 38% de los niños ingresan a CP con dolor moderado a severo, lo que debería ser menor considerando que el equipo de CP trabaja en el mismo centro oncológico y la atención es expedita4,9,10.
En el último período analizado (2007–2009) se observa que un poco más de la mitad de los niños fallece en el hospital, lo que podría deberse a un aumento en el número de pacientes complejos (sometidos a trasplante de progenitores hematopoyéticos y niños con tumores de SNC), que presentan múltiples síntomas y que requieren cuidados (traqueostomía, apoyo ventilatorio) que no pueden ser aplicados en algunos hogares. Considerando que esta tendencia se ha mantenido, el lugar de fallecimiento no sería un indicador útil en la evaluación del impacto del programa, planteando la necesidad de utilizar otros indicadores de calidad, como la evaluación periódica de la opinión y satisfacción de los pacientes y sus familias11–15.
La última reforma de Salud Pública en Chile (2003) ha garantizado a los beneficiarios del sistema acceso, oportunidad, calidad y apoyo financiero en varias enfermedades, incluyendo también CP por cáncer avanzado. El programa infantil cumplió con las garantías planteadas en el 100% de los casos, ya que nuestro modelo se basa en la continuidad de la atención. Esta continuidad es una de las fortalezas del modelo, permitiendo adhesión al tratamiento, una estrecha relación del equipo de salud con el paciente y su familia, y facilitando la transición desde lo curativo a lo paliativo3,16.
Actualmente en nuestro país no existe un sistema de atención organizada para otros pacientes con ELV, no oncológicos, y solo se cuenta, en los últimos 2 años, con experiencias locales. Es así como se han organizado comités de CP pediátrico en hospitales de alta complejidad para coordinar la atención de niños con enfermedades oncológicas y no oncológicas (Hospital de Niños Roberto del Río y el Hospital Sótero del Río). La implementación de estas unidades depende del interés y entusiasmo de pediatras y enfermeras dedicados a CP o de pediatras especialistas que trabajan con este tipo de pacientes16–18.
ConclusionesCreemos que la implementación de este programa, que es una política de salud pública, ha permitido garantizar mejores condiciones de vida a un grupo de niños de escasos recursos económicos y a sus familias, hasta el momento de su muerte. Es importante destacar que en este ámbito este es un programa pionero dentro de América Latina, después del de Costa Rica, ya que en el resto de los países existe este tipo de atención pero en centros hospitalarios aislados, que no forman parte de una red nacional, como ocurre en Argentina, México y Brasil19.
A partir de esta experiencia, los desafíos del programa serán: mejorar algunos de los indicadores, desarrollar otros que permitan evaluar mejor la calidad de la atención otorgada en pediatría y promover el desarrollo de unidades de CP para otros pacientes pediátricos, utilizando la plataforma nacional generada desde el programa de AD y CP para niños con cáncer avanzado20.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los integrantes de los equipos multidisciplinarios de CP de la red oncológica de centros PINDA y de los centros de apoyo en todo Chile, por su profesionalismo y dedicación, lo que ha permitido alcanzar los objetivos de este programa.
Los resultados han sido presentados en Jornadas Anuales de Evaluación del Programa Nacional de Cuidado Paliativo y Alivio del Dolor por Cáncer del Ministerio de Salud de Chile. Sección: Pediatría / Políticas de Salud.