La reproducción en edades avanzadas se ha convertido en una demanda social no exenta de complicaciones.
Material y métodosSe recogieron 2.578 partos de mujeres de 40 o más años atendidas en 9 hospitales entre 2015 y 2016. Se analizó la incidencia de enfermedad obstétrica y, con la ayuda de resultados del Registro SEF, la forma de lograr la gestación a partir de los 40 años.
ResultadosHasta un 33,3% de los embarazos procedían de técnicas de reproducción asistida, de las cuales el 79,5% eran de donación de óvulos. La incidencia de cribado de aneuploidías positivo en el primer trimestre fue de un 7,8%; la tasa de malformaciones de un 5,07%. Se detectó un 13,98% de casos de diabetes gestacional; un 5,37% de trastornos hipertensivos y un 2,87% de diagnósticos de crecimiento intrauterino retardado. Hasta un 18,9% de los niños pesaron menos de 2.500 g y el 2,63% menos de 1.500 g. Un 15,5% de los partos fueron pretérmino: el 12,32% tuvo lugar entre las 32 y las 37 semanas, el 2,08% entre las 28 y 32 semanas y el 0,7% de menos de 28 semanas. La incidencia de muerte fetal intrauterina fue del 0,48%. La tasa de cesáreas alcanzó un 33,09% y hubo un 13,75% de recién nacidos con test de Apgar desfavorable (<7) y un 7,86% de complicaciones maternas. El 5,59% de las gestaciones analizadas fueron gemelares.
ConclusionesSe confirma que la gestación en edades avanzadas es una situación de riesgo que requiere asesoramiento preconcepcional y seguimiento obstétrico específico.
Advanced age reproduction has become a social reality associated to medical complications.
Material and methodsData were collected from 2578 women, all over 40 years-old, who gave birth in 9 public hospitals in Spain between 2015 and 2016. Data from those pregnancies, as well as those from Spanish National Registry, were used to evaluate the pregnancy and the obstetrics outcomes.
ResultsUp to 33.3% of the pregnancies analysed were from using assisted reproduction techniques, and according to the National Registry, 79.5% of them were obtained by egg donation. The incidence of positive aneuploidy screening was 7.8%, with a malformation rate of 5.07%. Gestational diabetes was also detected in 13.98%. Hypertensive events occurred in 5.37%, and 2.87% cases were diagnosed with intra-uterine foetal growth retardation. As regards the newborns, 18.9% weighed less than 2500 g, and 2.63% less than 1500 g. There were 15.5% preterm deliveries, with 12.32% between 32 and 37 weeks, 2.08% between 28 and 32 weeks, and 0.7% less than 28 weeks. The incidence of intra-uterine foetal death was 0.48%. A total of 33.09% caesarean sections were performed. An unfavourable Apgar Score (<7) was observed in 13.75% of the newborns, and maternal pospartum complications appeared in 7.86% of the cases. There were 5.59% twin pregnancies in the women in the study.
ConclusionsThe analysis of these perinatal results confirms that advanced age pregnancy is a risk situation. There is a need of an adequate counselling before using assisted reproduction techniques, and specific obstetrics care follow-up seems unquestionable.
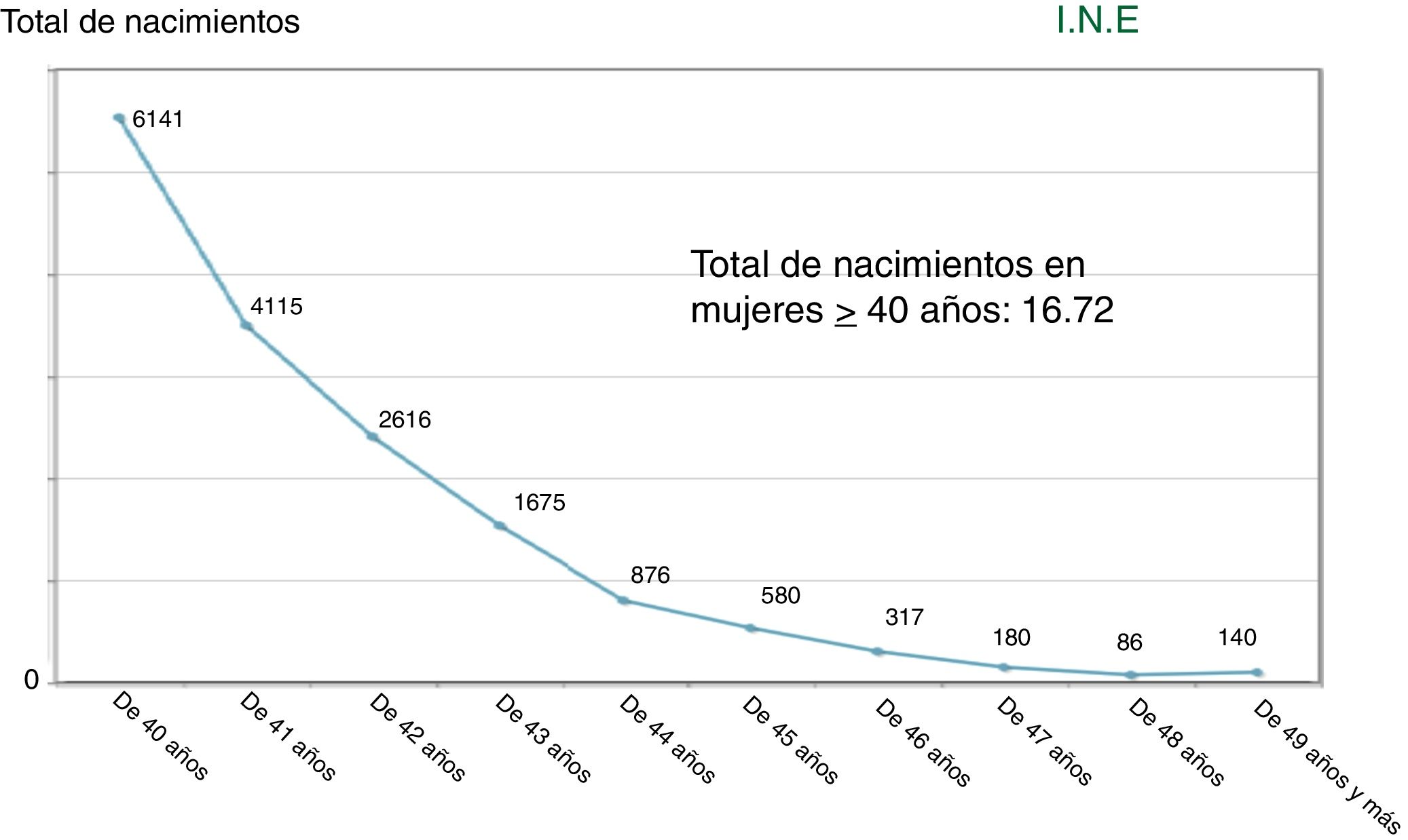
En España, la edad media a la que las mujeres tienen el primer hijo ha aumentado progresivamente y ha alcanzado los 31,9 años en 2017 según datos del INE (2017). Con ello, se ha incrementado el número de mujeres de más de 40 años que dan a luz en nuestro país: 16.726 nacimientos registrados en 2017 (fig. 1).
Ante esta realidad social, nos planteamos realizar una revisión de la asistencia en la reproducción en mujeres en edad avanzada. Revisamos los partos atendidos en este grupo de edad en 9 hospitales del Sistema Nacional de Salud entre 2015 y 2016 para disponer de información sobre el pronóstico obstétrico en nuestro medio.
Se recogieron un total de 2.578 partos atendidos en mujeres de 40 años o más, en el Hospital Universitario 12 de Octubre de Madrid, Hospital Universitario La Fe de Valencia, Fundación Jiménez Díaz de Madrid, Hospital Universitario Virgen de las Nieves de Granada, en el Hospital Universitario Central de Asturias, Hospital Universitario de Canarias en Tenerife, en el Hospital Universitario Clínico de Valladolid, Hospital Universitario Son Espases de Palma de Mallorca y en el Hospital Universitario San Pau de Barcelona. Estos partos constituyeron el 5,84% de los partos atendidos, dato que se debe interpretar en el contexto de la asistencia pública y considerando que se trata de hospitales de referencia para enfermedad obstétrica y cuidados neonatales. La distribución por edades sigue, lógicamente, una curva descendente con un 91,9% de los partos en el grupo de 40 a 45 años; un 9,4% entre 45 y 49 años y menos de un 1% con más de 50 años.
¿Cómo lograr el embarazo a partir de los 40 años?La fertilidad de la mujer irá en declive a partir de los 35 años. Estudios clásicos, en poblaciones hutteritas (Menken et al., 1986; Practice Committee of American Society for Reproductive Medicine, 2008) en las que la contracepción no es admitida, demostraron que la fertilidad de las parejas estaba por debajo de 200/1.000 mujeres a partir de los 40 años. Esta baja fertilidad implica que muchas mujeres deben recurrir a las técnicas de reproducción asistida (TRA); sin embargo, la estimación de cuántos recién nacidos proceden de TRA no siempre es fácil de establecer desde los servicios de obstetricia y podría ser infravalorado. En nuestra serie, se estimó que un 33,7% de los partos en mujeres de ≥40 años procedían de TRA. Presentamos como referencia los datos obtenidos a partir del registro nacional de Estados Unidos (2012-2014) que incluye 11.873.098 nacimientos: se estimó que entre los 40 y 45 años, las TRA contribuían en un 9,6-9,7%, entre 45 y 49 años en un 38,2-39,5% y en ≥50 años en un 74,6-78,3% (Levine et al., 2017).
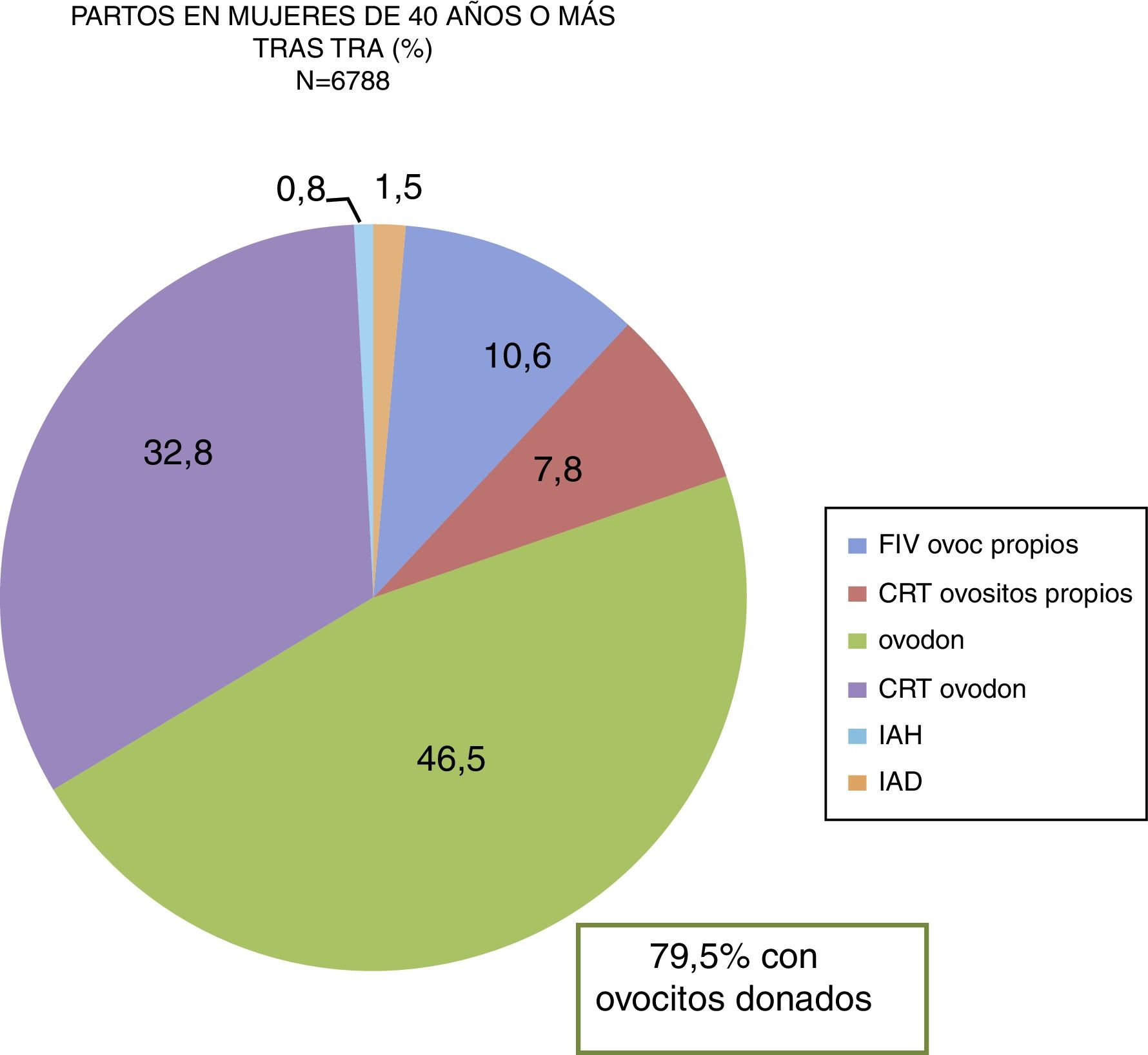
Si nos basamos en el registro nacional (Registro SEF, 2015), se reportaron 6.788 partos registrados en mujeres de ≥ 40 años, de los cuales, un 79,5% de los partos procedían de técnicas de ovodonación (fig. 2).
Partos en mujeres con edad ≥ 40 años tras TRA (datos del Registro SEF, 2015).
Las tasas de gestación con ovocitos propios son limitadas (12,2% de parto por transferencia, Registro SEF, 2015). Con la edad, la reserva ovárica disminuye, se obtienen menos ovocitos con la estimulación ovárica y más embriones aneuploides. Las expectativas de mejorar estos resultados pasan por actuar sobre el número de ovocitos obtenidos o mejorar la calidad ovocitaria. Con el fin de reclutar algún ovocito más, se han propuesto diversas estrategias de estimulación ovárica, protocolos (Al-Inany et al., 2011; Lambalk et al., 2017), tratamiento adyuvante a las gonadotropinas (Kolibianakis et al., 2009; Xi et al., 2017), dosis (Berkkanoglu y Ozgur, 2010), acción LH (Hill et al., 2012; Kolibianakis et al., 2007; Humaidan et al., 2017; Alviggi et al., 2017), preparación con andrógenos (Nagels et al., 2015; González-Comadran et al., 2012), con estrógenos (Farquhar et al., 2017), tipo de FSH (Van Welly et al., 2011; Moro et al., 2015; Souza et al., 2017), inducción de la ovulación (Ding et al., 2017)…, sin que exista una evidencia franca de que las diferencias resulten clínicamente relevantes. Para lograr mejor calidad ovocitaria, el efecto del tipo de medicación utilizado en la estimulación ovárica es limitado (van Welly et al., 2011; Moro et al., 2015; Souza et al., 2017), por lo que se ha intentado actuar sobre el entorno metabólico (Tso et al., 2014) y el estrés oxidativo (Xu et al., 2018; Truong y Gardner, 2017)… Sin embargo, la opción más realista para mejorar los resultados de las TRA en mujeres de edad avanzada es el screening genético preimplantacional, ya que logra transferencias de embriones con altas tasas de embarazo, especialmente con biopsia en blastocisto y técnica de next generation secuencing, que permite realizar un estudio completo de los cromosomas del embrión. Seleccionando los embriones euploides es posible tener tasas de recién nacidos vivos similares a las de las mujeres jóvenes (Harton et al., 2013; Demko et al., 2016; Rubio et al., 2017). El reto sigue en lograr un número suficiente de ovocitos y de embriones para biopsia. Hay abiertas nuevas líneas de investigación para lograr que las mujeres con baja reserva logren gestación con óvulos propios con la fragmentación ovárica para activación folicular, el autotrasplante de células madre o la activación ovocitaria (Sills et al., 2018; Sheikhansari et al., 2018; Herraiz et al., 2018a).
La mayoría de las mujeres de ≥ 40 años (79,5%, Registro SEF, 2015) lograron gestación con ovocitos de donante, con unas tasas de embarazo por transferencia del 54,5%, con el 39,2% de parto por transferencia. Es llamativo que aún tenemos una tasa de transferencias de 2 y 3 embriones elevada (64,6 y 2,7%, respectivamente) y, por lo tanto, un 25% de gestaciones gemelares y un 0,8% de triples en ovodonación. Se hace imprescindible instaurar criterios de selección embrionaria que nos permitan aumentar el número de transferencias de embrión único en pacientes receptoras de ovocitos donados, mujeres que además tendrán una edad avanzada y más riesgos durante el tratamiento y el embarazo.
¿Cuáles son los riesgos de las técnicas de reproducción a partir de los 40 años?Con la edad, la mujer acumula antecedentes de enfermedades, tratamientos previos, cicatrices de intervenciones. De tal forma que es más frecuente que estas pacientes tengan enfermedades concomitantes o secuelas. En nuestra serie de parturientas de ≥ 40 años, se identificó algún tipo de enfermedad asociada en un 63,9%. Se han identificado problemas relacionados con obesidad (11,1% en nuestra casuística), diabetes pregestacional, hipertensión arterial, síndrome metabólico, enfermedad cardiovascular; enfermedad ginecológica (miomas, adenomiosis), antecedentes de cáncer…
Uno de los problemas frecuentes es la valoración del riesgo trombótico en estas mujeres, con factores de riesgo previos, durante el tratamiento con estrógenos y la gestación. La edad mayor de 35 años, la obesidad, el tabaquismo, la gestación múltiple son factores de riesgo bajo: la suma de 2 de ellos se considera indicación de profilaxis con heparina durante la gestación (Goff et al., 2013; Gray y Nelson-Piercy, 2012). Los estrógenos producen un incremento de fibrinógeno, del factor vii, resistencia a la proteína C activada y reducen los inhibidores de coagulación. Este estado de hipercoagulabilidad se ha identificado durante los tratamientos con estrógenos y persiste hasta 2 semanas después (Cohen et al., 2017).
¿Cuáles son los riesgos de la gestación a partir de los 40 años?La literatura científica en relación con la obstetricia establece diferentes puntos de corte para el concepto de gestación en edades avanzadas: desde 35 hasta 40 años (Lean et al., 2017; Laopaiboon et al., 2014; Harrison et al., 2017). En nuestro estudio, se revisaron de forma retrospectiva los resultados obstétricos de 2.578 partos atendidos entre 2015 y 2016 en mujeres de 40 años o más.
Aborto y embarazo ectópicoEl riesgo de pérdida gestacional en el primer trimestre es mayor en mujeres añosas. En una amplia y completa serie escandinava, Anderson y Johnson (2000) estimaron que, teniendo en cuenta que solo en el 80% de los abortos se requería asistencia médica, la incidencia de aborto espontáneo podía llegar a un 51% entre los 40 y 44 años, y ser de más de un 93,4% a partir de los 45 años; la tasa de embarazo ectópico era de un 5,8 y de un 7,0% en ambas franjas de edad (notablemente superiores a las de mujeres entre 35 y 39 años, que fueron de un 4,0%). Los abortos están claramente en relación con el aumento exponencial del riesgo de aneuploidías, mientras que los embarazos ectópicos se justifican más bien por el acúmulo de enfermedades y cicatrices maternas con la edad (antecedentes de infecciones pélvicas, adherencias tubáricas…).
El riesgo de trisomías (especialmente 21, 13, 18) aumenta de manera exponencial a partir de los 35 años, probablemente por alteraciones en la disyunción de los cromosomas en el ovocito), mientras que las triploidías o la monosomía parecen no depender de la edad materna. Por esta razón, se hace imprescindible establecer una estrategia para el diagnóstico prenatal de posibles aneuploidías. La estrategia, en función de los recursos y política de cada centro, será variable e incorporará determinaciones de ADN fetal libre en sangre materna o un cribado combinado del primer trimestre con un screening contingente que combinará pruebas invasivas y determinación de ADN fetal en función del índice de riesgo obtenido. La mayor incidencia de cromosomopatías poco habituales ha de ser tenida en cuenta para valorar la necesidad de técnicas invasivas (biopsia corial o amniocentesis) (Hook et al., 1983; Ferreira et al., 2016; Park et al., 2010).
En nuestra serie, se detectaron un 7,8% de cribados combinados del primer trimestre positivos (1/250). Debido al diseño del trabajo, solo se recogió a aquellas mujeres que no interrumpieron voluntariamente la gestación, dato que tener en cuenta al analizar este punto.
MalformacionesLa incidencia de malformaciones en nuestra serie fue de un 5,07%, cifra sensiblemente superior a la de la población general (2-3%) (Bermejo et al., 2009). Es importante destacar que si bien no se consideran más que las de aquellos que llegaron a nacer (no se recogieron las interrupciones voluntarias de embarazo ni abortos), se incluyen tanto malformaciones mayores como menores y que los hospitales que participaron en el estudio son centros de referencia en medicina fetal y neonatal, que tienden a concentrar este tipo de afecciones. Datos similares han sido recogidos en la mayoría de las series publicadas (Gill et al., 2012; Loane et al., 2009; Kiryluk et al., 2009), aunque algunos estudios no coinciden en describir una mayor tasa de malformaciones (Jacobson et al., 2004).
PrematuridadLa edad materna es un factor de riesgo importante de prematuridad. En grandes series (Lean et al., 2017; Laopaiboon et al., 2014; Harrison et al., 2017; Jacobson et al., 2004; Rendotorff et al., 2017; Frederiksen et al., 2018; Waldenström et al., 2016; Kanungo et al., 2011; Goisis et al., 2017), procedentes de registros nacionales como el publicado a partir del registro de Suecia (Jacobson et al., 2004), con más de 900.000 partos, se demostró un aumento del riesgo de prematuridad (OR 1,54; IC 95%: 1,47-1,60) entre 40 y 44 años y a partir de los 45 años (OR 1,63; IC 95%: 1,32-2,00), que era independiente de variables como la paridad, malformaciones fetales, enfermedad materna y gestación múltiple. El riesgo de estas mujeres de tener un recién nacido de menos de 32 semanas es incluso más alto entre 40-44 años (OR = 1,65; IC 95%: 1,51-1,80). A partir de los 45 años es de OR = 1,94 (IC 95%: 1,30-2,88).
Nuestra serie registró hasta un 15,11% de partos pretérmino: 12,32% entre 32 y 37 semanas, 2,08% entre 28 y 32 semanas y 0,7% de menos de 28 semanas.
Anomalías de placentaciónLas anomalías de placentación se deben a dificultades en la invasión trofoblástica, que pueden dar lugar a una placentación deficiente responsable de fenómenos de hipoxia local, inflamación y angiogénesis anómala, causantes de lesión endotelial y activación de la coagulación. Las manifestaciones clínicas pueden aparecer en forma de crecimiento intrauterino retardado (CIR), preeclampsia o abruptio.
La revisión del registro escandinavo (Jacobson et al., 2004), al igual que otras publicaciones (Lean et al., 2017; Laopaiboon et al., 2014; Harrison et al., 2017; Frederiksen et al., 2018; Waldenström et al., 2016; Kanungo et al., 2011; Goisis et al., 2017), muestra un incremento de recién nacidos pequeños para su edad gestacional (OR = 1,94; IC 95%: 1,8-2,09 entre 40 y 44 años y OR = 2,67; IC 95%: 2,04-3,49 a partir de los 45 años), de preeclampsia (OR = 1,29; IC 95%: 1,18- 1,37 entre 40 y 44 años y OR = 1,16; IC %: 0,78-1,71 a partir de los 45 años), incluso la incidencia de placenta previa llega a multiplicarse por 4 en el grupo de mujeres entre 40 y 44 años.
En nuestra serie, se detectaron trastornos hipertensivos en un 5,37% de las mujeres y el 2,87% tuvieron diagnóstico de CIR. Respecto al peso fetal al nacer, independientemente de la edad gestacional, un 18,9% de los niños pesaron menos de 2.500 g y el 2,63% menos de 1.500 g.
Diabetes gestacionalEl riesgo de diabetes gestacional se multiplica por 3 o 6 en mujeres de más de 40 años cuando se comparan con gestantes de entre 20 y 29 años (Jacobson et al., 2004; Frederiksen et al., 2018; Waldenström et al., 2016; Kanungo et al., 2011; Goisis et al., 2017; Blomberg y Birch Tyrberg, 2014; Yogev et al., 2010). Esta complicación tiene consecuencias en el feto, pero también en la madre, muchas de las cuales son derivadas de la posible macrosomía fetal. En nuestra casuística, hubo un 13,98% de mujeres con diabetes gestacional (frente a un 3-10% en la población obstétrica general). Probablemente las características de la población atendida en nuestros centros, con una alta incidencia de obesidad, sea relevante en este aspecto.
Muerte fetal intrauterinaEl riesgo de muerte fetal intrauterina aumenta con la edad materna y lo hace de forma especialmente pronunciada en las últimas semanas de gestación (Lean et al., 2017; Jacobson et al., 2004), de tal forma, que algunos grupos recomiendan considerar la gestación prolongada antes de la semana 42 en mujeres de edad avanzada (Hedegaard et al., 2014).
La incidencia de muerte fetal intrauterina fue del 0,48%, cifra menor que la publicada en otras series (Laopaiboon et al., 2014; Jacobson et al., 2004).
Complicaciones del partoLa edad materna avanzada se asocia a mayor incidencia de inducción del parto, distocia, parto prolongado/estacionado, parto instrumental, cesárea programada y urgente, rotura uterina tras cesárea, hemorragia posparto… (Laopaiboon et al., 2014; Jacobson et al., 2004; Frederiksen et al., 2018; Waldenström et al., 2016; Kanungo et al., 2011; Goisis et al., 2017; Blomberg y Birch Tyrberg, 2014).
En nuestra serie, la tasa de cesáreas llegó a un 33,09% y los partos instrumentales al 11,64%: cifras superiores a las del resto de las parturientas, frente a una tasa de cesáreas de 22,58% en mujeres de <40 años (INE, 2016). Se registró un 13,75% de recién nacidos con test de Apgar desfavorable (<7). Hubo un 7,86% de complicaciones maternas tanto leves como graves, la mayoría de ellas problemas asociados a sangrado o fiebre puerperal. Se produjo un caso de muerte materna.
De hecho, varios estudios (Laopaiboon et al., 2014; Harrison et al., 2017; Anderson y Johnson, 2000; Jacobson et al., 2004; Frederiksen et al., 2018; Waldenström et al., 2016; Kanungo et al., 2011; Goisis et al., 2017; Blomberg y Birch Tyrberg, 2014), con series grandes, han resaltado la importante elevación del riesgo de complicaciones maternas graves, especialmente a partir de los 45 años: muerte, necesidad de ventilación mecánica, de transfusión, eventos cardiacos (infarto, arritmia, insuficiencia cardiaca); pulmonares (neumonía, edema agudo de pulmón); tromboembolismos; infecciones, insuficiencia renal… Todas estas graves complicaciones son extremadamente raras pero su incidencia se multiplica por 2 o 3 en mujeres con enfermedades de base, algo frecuente en edades avanzadas (Yogev et al., 2010).
Gestación gemelarEn caso de gestación gemelar, todas las complicaciones obstétricas expuestas con anterioridad se incrementan, excepto la incidencia de cromosomopatía (Practice Committee of American Society for Reproductive Medicine, 2012). El riesgo de malformaciones se multiplica (OR entre 1,25 y 1,70), y afecta al sistema nervioso central, sistema cardiovascular, genitourinario, musculo-esquelético (Mastroiacovo et al., 1999; Glinianaia et al., 2008). Sin embargo, el mayor escollo de la gestación gemelar es el riesgo de prematuridad, que llega a quintuplicarse y se multiplica por 4 para los prematuros de menos de 32 semanas: se detectan 8 veces más fetos con bajo peso al nacer (8,58 para < 2.500 g y 8,75 para < 1.500 g) (Practice Committee of American Society for Reproductive Medicine, 2012). La incidencia de complicaciones hipertensivas del embarazo se duplica y la diabetes gestacional aumenta con estimaciones de OR variables entre el 1,67 y el 5,16. El riesgo de muerte fetal se estima triplicado en este tipo de gestaciones frente a embarazos únicos.
Nuestra revisión detectó un 5,59% de gestaciones gemelares en nuestra muestra de mujeres de 40 años o más, tasa elevada que se justifica probablemente porque muchos de estos embarazos proceden de TRA (33,7%).
¿Es posible minimizar los riesgos asociados a los embarazos en mujeres de edad avanzada?Es importante recalcar que en la gestante de más de 39 años confluyen varias circunstancias que contribuyen a sumar factores de riesgo durante el embarazo. Además de la edad, la enfermedad subyacente, las propias TRA y las causas subyacentes de esterilidad (endometriosis, miomas…) determinan el riesgo asociado a la gestación. En efecto, estudios poblacionales han evidenciado peores resultados perinatales incluso en gestaciones únicas conseguidas tras tratamiento de reproducción frente a aquellas conseguidas de manera natural (Ombelet et al., 2016).
Protocolo para selección de mujeres de edad avanzada susceptibles de técnicas de resproducción asistidaLas diferentes sociedades científicas no han establecido guías clínicas detalladas para restringir el acceso a las TRA de las mujeres mayores. Esta situación da lugar a cierta disparidad en las pruebas y estudios previos que se realizan. Segev et al. (2011) proponían un protocolo de evaluación previa con pruebas para detectar y tratar enfermedades crónicas asociadas. De hecho, afirman que casi todas las muertes maternas están relacionadas con enfermedad crónica y que el 40% de las muertes serían evitables.
El objetivo de la valoración pretratamiento sería detectar y corregir problemas de sobrepeso, riesgo de diabetes gestacional, riego cardiovascular, hipertensión crónica, afectación cardiaca, hipotiroidismo o cáncer. Las pruebas varían desde la exploración física completa, auscultación cardiopulmonar, analíticas con perfil lipídico, sobrecarga de glucosa, TSH, ECG hasta test de screening de los cánceres más prevalentes … A pesar de lo cual, las pacientes con edad reproductiva avanzada que no presentan ninguna anomalía en el estudio tienen un mayor riesgo de complicaciones obstétricas que las más jóvenes.
Seguimiento de la gestación en mujeres de edad avanzadaEl protocolo de seguimiento de la gestación en mujeres de 40 o más años requiere tener en consideración la mayor incidencia de complicaciones obstétricas.
En el primer trimestre, se prestará especial atención al riesgo de aborto, de gestación ectópica y a tipificar la corionicidad en caso de gestación múltiple (Jacobson et al., 2004). El cribado de cromosomopatías y malformaciones se realizará con determinación de ADN fetal o estrategia escalonada, en función del cribado combinado del primer trimestre. En este sentido, existen diferencias en la estrategia propuesta en cada centro. La indicación de realizar técnicas invasivas es una cuestión que evaluar con la paciente, habida cuenta de la mayor incidencia de cromosomopatías y de las posibilidades de detección ofertadas con otros métodos de cribado (Hook et al., 1983; Ferreira et al., 2016; Park et al., 2010). La ecografía del primer trimestre puede, además de mostrar marcadores de cromosomopatías, detectar determinadas malformaciones graves (Karim et al., 2017). El cribado de diabetes se realizará antes en estas mujeres: en la analítica del primer trimestre. La suma de factores de riesgo, considerando que la edad es uno de ellos, determinará la indicación de tratamiento con aspirina a dosis bajas a partir de la semana 16 de gestación para la prevención de la preeclampsia (Henderson et al., 2014; Duley et al., 2007). Es recomendable tomar medidas adicionales para la detección precoz de enfermedad placentaria: preeclampsia-CIR. La determinación de Doppler en las arterias uterinas entre la semana 20 y 24, así como la medición de marcadores angiogénicos (PIGF: factor proangiogénico que estimula la formación de vasos sanguíneos en la placenta y sFlt1: fFactor antiangiogénico) son herramientas de gran utilidad para una detección más precoz de la preeclampsia (Gómez-Arriaga et al., 2013; Herraiz et al., 2018b). Un aumento de este ratio puede observarse desde 5 semanas antes de la aparición de los síntomas. El seguimiento de este tipo de gestaciones, en especial si se detecta la aparición de enfermedad obstétrica o se trata de gestación gemelar, ha de realizarse en un centro dotado de soporte adecuado para el control obstétrico, con posibilidad de abordaje multidisciplinar si la paciente presenta enfermedad asociada. Se prestará particular atención en las últimas semanas por la posible aparición de complicaciones derivadas de alteraciones en la placentación y se prestarán cuidados específicos durante el parto y puerperio, considerando la morbilidad inherente a la edad.
Aunque algunos autores (Frederiksen et al., 2018) han intentado cuantificar el riesgo de este tipo de gestación, asignando un coeficiente de riesgo a determinados factores de riesgo resultantes del análisis de series, estas no consideran todos los posibles condicionantes que interfieren en la evolución de la gestación, por lo que su aplicación resulta muy compleja.
ConclusionesLa gestación en edades avanzadas en una realidad social a la que los especialistas en reproducción y los obstetras se enfrentan cada vez con mayor frecuencia. Los riesgos que estos embarazos implican requieren de un asesoramiento previo a la TRA que ha de incluir aspectos muy importantes. Se ha de informar de las expectativas de éxito del tratamiento en términos de recién nacido vivo sano, de los riesgos durante el tratamiento, el embarazo y el parto que no siempre son predecibles con un estudio preconcepcional. La mujer debe ser consciente de las implicaciones de enfermedad asociada y necesidad de ajuste previo. Un consentimiento informado en el que se especifique el riesgo incrementado sería recomendable en estos casos.
El número de embriones para transferir debe ser objeto de discusión para minimizar el riesgo de gestación gemelar, así como el destino de los embriones sobrantes.
La morbilidad asociada a la gestación en edades avanzadas es una realidad que precisa de un control obstétrico y un asesoramiento preconcepcional adecuado del que debemos ser conscientes en las Unidades de Reproducción Asistida.
Conflicto de interesesNinguno.
A los compañeros que han colaborado en la recogida de datos.