En el contexto actual, en los equipos de trabajo de centros dependientes del Sistema Nacional de Salud que realizan tratamientos de reproducción asistida se hace necesario coordinar acciones que consigan que la lista de espera sea gestionada de forma equitativa y eficiente y, además, tratar de evitar grandes desigualdades entre distintos centros. Para ello, deben protocolizarse y consensuarse unos criterios de priorización que se ajusten a estándares de calidad y que estos protocolos sean seguidos con total transparencia por todos los profesionales. El objetivo de este estudio es analizar con la metodología Hanlon distintas condiciones susceptibles de ser priorizadas en programas de reproducción asistida.
Material y métodosUn grupo de trabajo integrado por 9 expertos de centros públicos ubicados en 7 comunidades autónomas ha identificado 14 condiciones susceptibles de priorización mediante análisis modal a través de brainstorming. Estas condiciones han sido evaluadas con la metodología Hanlon, puntuando la magnitud, severidad, factibilidad y efectividad de cada condición, adaptando el modelo a las circunstancias específicas. En función de la puntuación obtenida para cada una de las condiciones, se han establecido 4 niveles de prioridad y los plazos máximos para su atención.
ResultadosSon priorizables de forma absoluta las enfermedades oncológicas de reciente diagnóstico, tanto en hombres como en mujeres se deben realizar los procedimientos en el plazo inferior a un mes. Debe proporcionarse una atención urgente (1–6 meses) a personas con enfermedades oncológicas que han superado la enfermedad y las mujeres mayores de 39 años con reserva ovárica baja. Requieren una atención menos urgente (6–9 meses) las enfermedades no oncológicas, endometriosis y mujeres mayores de 39 años.
ConclusionesLa administración sanitaria debe utilizar esta información a la hora de establecer los tiempos máximos de espera en las listas si quiere mantener la equidad del sistema público. Cada centro que provee de atención en materia de reproducción asistida, debería analizar sus demandas y plazos de atención para establecer sus propios sistemas de priorización.
In the current context, The National Health System Assisted Reproduction working teams need to coordinate themselves to ensure that the waiting list management is equitable and efficient avoiding great inequalities between centers. To this end, prioritization criteria must be protocolized and agreed according to quality standards, and these protocols must be followed with total transparency by all professionals. The aim of this study is to analyze with the Hanlon methodology different conditions that can be prioritized in assisted reproduction programs.
The National Health System Assisted Reproduction working teams need to coordinate themselves to ensure that the waiting list management is equitable and efficient avoiding great inequalities between centers.
Material and methodsA working group composed of 9 experts from public centers located in 7 autonomous communities have identified 14 conditions susceptible to prioritization by means of modal analysis through brainstorming. These conditions have been evaluated with the Hanlon methodology, scoring the magnitude, severity, feasibility and effectiveness of each condition, adapting the model to the specific circumstances. Based on the score obtained for each of the conditions, 4 levels of priority have been established and the maximum deadlines for their attention.
ResultsRecently diagnosed oncological diseases in both, men and women should be given absolute priority, and procedures must be performed in less than one month. Urgent care (1–6 months) should be provided to people with oncological diseases who have overcome the disease and women over 39 years with low ovarian reserve. Less urgent care (6–9 months) is required for non-oncological diseases, endometriosis, and women aged over 39 years.
ConclusionsThe health authorities should use this information when establishing maximum waiting times if the purpose is to maintain the equity of the public system.
Each assisted reproduction center should analyze the demanding care population and features in order to establish its self-prioritization systems.
Tras superar el primer pico de la pandemia por el nuevo coronavirus SARS-Cov-2 y reanudar la actividad de forma progresiva manteniendo las medidas de prevención de la aparición de nuevos brotes de Covid-19 se hace más necesario que nunca, sobre todo en el contexto del Sistema Nacional de Salud, el establecimiento de unos criterios de priorización en la gestión de las listas de espera de tratamientos de reproducción asistida.
Actualmente no se contempla como indicador estructural el tiempo de demora desde que se establece la indicación de una técnica de reproducción asistida hasta que este tratamiento es realizado. Esto hace que en cada centro del Sistema Nacional de Salud y en cada Comunidad Autónoma existan criterios muy variables y, en ocasiones, poco objetivos, para la priorización de los casos que requieren menores demoras.
En la mayor parte de los centros, el indicador estructural que se utiliza es el tiempo de demora para primera visita de atención especializada, esto es, el tiempo desde que se deriva a una paciente o pareja desde otros dispositivos asistenciales hasta que es atendida la primera visita en la Unidad de Reproducción Asistida. En general, los acuerdos de gestión establecen que esta demora debe ser inferior a 60 días.
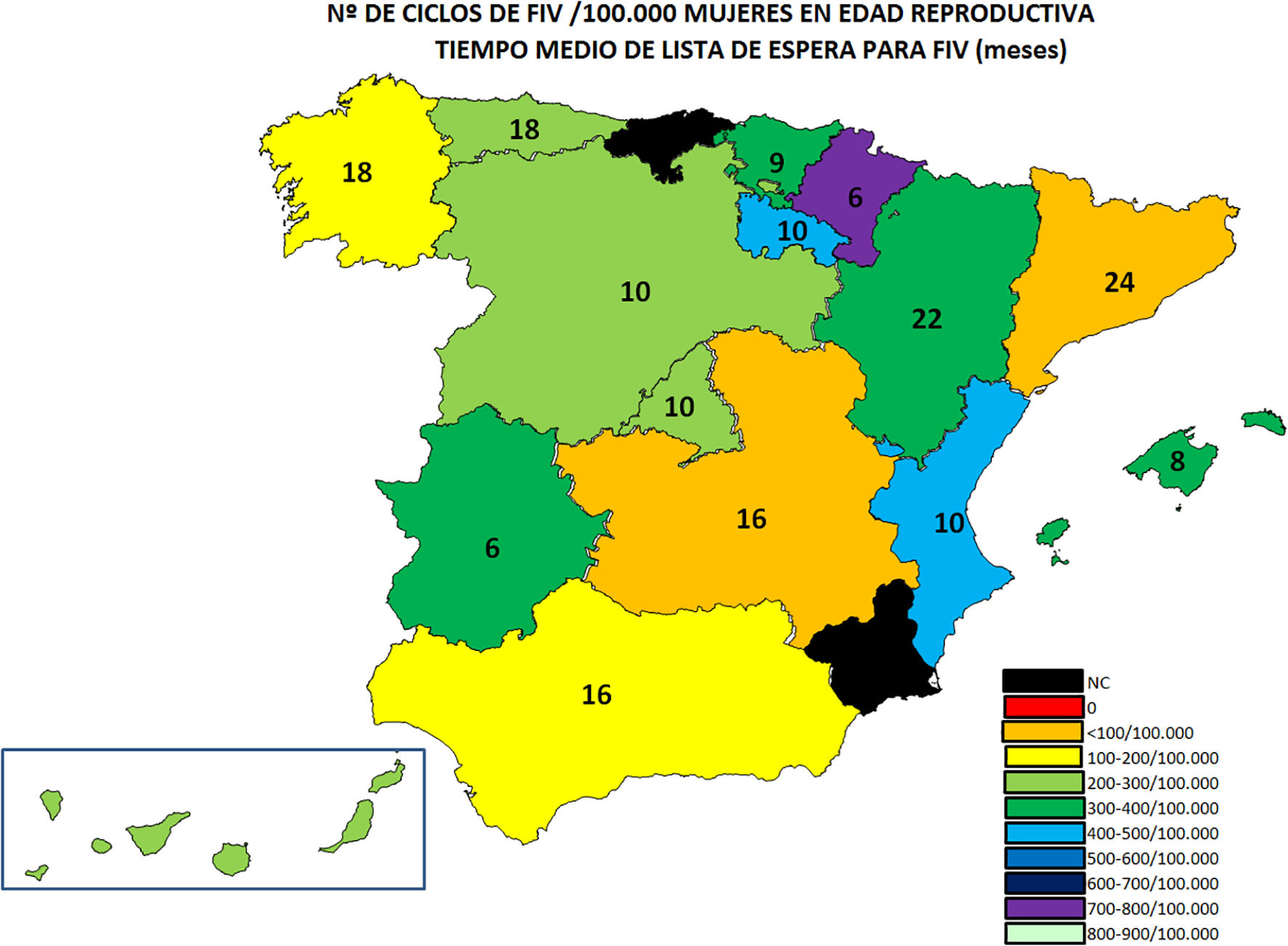
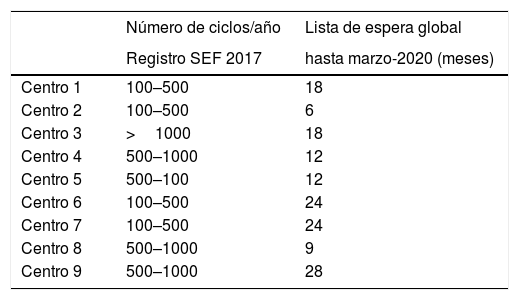
Una vez es atendida la paciente/pareja en la Unidad de Reproducción asistida, entra en una lista de espera “interna”, variable entre los distintos centros, incluso en la misma Comunidad Autónoma, con un rango que oscila entre 4 y más de 24 meses, según datos publicados por el Grupo de Interés de Centros Públicos de la SEF en 2017 (Fig. 1) (Casas et al., 2017).
Es necesario coordinar acciones que consigan que la lista de espera sea gestionada de forma equitativa y eficiente. Para esto, deben protocolizarse unos criterios de priorización que se ajusten a estándares de calidad y que estos protocolos sean seguidos de manera estricta por todos los facultativos que incorporan pacientes/parejas en esta lista de espera.
En el Libro Blanco Sociosanitario La infertilidad en España: situación actual y perspectivas, publicado por la Sociedad Española de Fertilidad en 2011 (Matorras, 2011), se pretendió sentar las bases para los criterios de priorización. Previamente, la Sociedad Española de Ginecología y Obstetricia (SEGO) había redactado un documento sobre el Desarrollo de un Sistema de Priorización de pacientes en lista de espera para técnicas de reproducción humana asistida que fue reconocido por el Ministerio de Sanidad y Consumo, (Informe AATRM Núm. 2006/06 de Evaluación de Tecnologías Sanitarias), el Instituto de Investigación Carlos III y el Departament de Salut de la Generalitat de Catalunya (Oliva et al., 2007).
Estos documentos proponen unos criterios de priorización para estos tratamientos y los comparan con los existentes en otros países. La metodología utilizada fue el análisis descriptivo basado en cuestionarios contestados por los profesionales, la revisión de la literatura y de las estrategias propuestas y/o desarrolladas para hacer frente a esta problemática.
En España, el Ministerio de Sanidad, Consumo y Bienestar Social tiene registrados un total de 382 centros, de los cuales, 98 pertenecen al SNS. De estos, sólo 44 realizan tratamientos de FIV.
Estos documentos proponían unos criterios de priorización para estos tratamientos y los comparaban con los existentes en otros países. La metodología utilizada fue el análisis descriptivo basado en cuestionarios contestados por los profesionales, la revisión de la literatura y de las estrategias propuestas y/o desarrolladas para hacer frente a esta problemática.
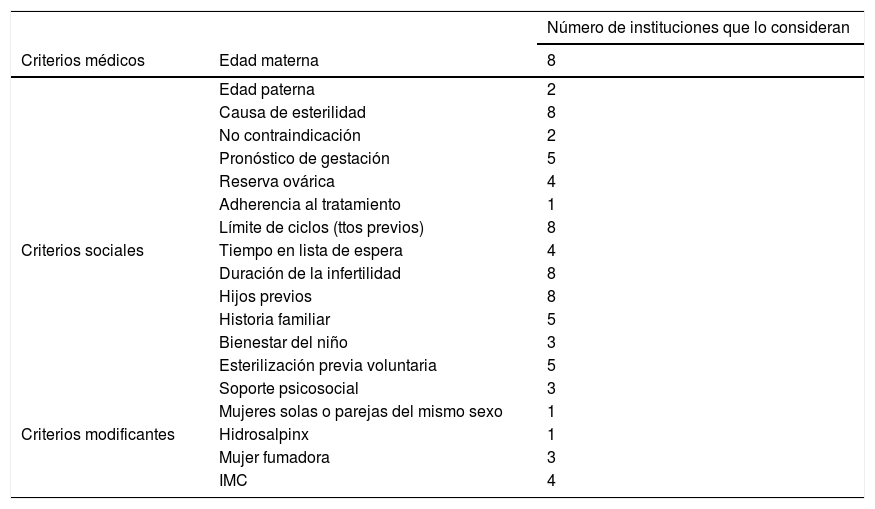
De este estudio se concluyó que ninguna comunidad autónoma dispone de un sistema de priorización. De la revisión bibliográfica se identificaron 19 criterios de priorización clasificados en médicos, sociales o modificantes. Las instituciones participantes procedían de España, Nueva Zelanda (NHC), Reino Unido (NHS, NICE, Escocia y País de Gales). Finalmente, solo se detectó el modelo neozelandés como el único que establece un sistema lineal de priorización de los servicios de infertilidad. A estos criterios se les aplicaría un sistema de puntaje y peso, dando más valora a los criterios médicos que a los sociales. La suma de todos ellos establecería el nivel de priorización. Los criterios propuestos se especifican en la Tabla 1.
Criterios a considerar en un sistema de priorización de pacientes en lista de espera para técnicas de reproducción Asistida. Informe de Evaluación de Tecnologías Sanitarias AATRM Núm. 2006/06 3.
| Número de instituciones que lo consideran | ||
|---|---|---|
| Criterios médicos | Edad materna | 8 |
| Edad paterna | 2 | |
| Causa de esterilidad | 8 | |
| No contraindicación | 2 | |
| Pronóstico de gestación | 5 | |
| Reserva ovárica | 4 | |
| Adherencia al tratamiento | 1 | |
| Límite de ciclos (ttos previos) | 8 | |
| Criterios sociales | Tiempo en lista de espera | 4 |
| Duración de la infertilidad | 8 | |
| Hijos previos | 8 | |
| Historia familiar | 5 | |
| Bienestar del niño | 3 | |
| Esterilización previa voluntaria | 5 | |
| Soporte psicosocial | 3 | |
| Mujeres solas o parejas del mismo sexo | 1 | |
| Criterios modificantes | Hidrosalpinx | 1 |
| Mujer fumadora | 3 | |
| IMC | 4 | |
En sus recomendaciones finales, estos documentos instaban a desarrollar un instrumento de priorización con criterios clínicos y sociales aplicable en todo el ámbito del SNS que permitiera mejorar la gestión y organización de las listas de espera mediante la priorización de su demanda y en el que participaran todos los sectores involucrados en el tratamiento (especialistas, pacientes y usuarios de los servicios de salud). El instrumento permitiría priorizar por necesidad y preferencia y no solamente por criterios como el tiempo de espera. Aportaría también una mayor transparencia y confianza de los afectados en el sistema sanitario y en la provisión de estos servicios. Hasta la fecha, ningún sistema de priorización ha sido desarrollado o implantado en España.
El pasado mes de marzo, por recomendación de las autoridades sanitarias y de las principales sociedades científicas nacionales e internacionales fue suspendida la actividad en todos los centros de reproducción asistida de centros públicos y privados, lo que ha supuesto que, en España, durante el periodo de alarma sanitaria generada por la pandemia por Covid-19 declarada por la Organización Mundial de la Salud, durante un periodo de casi 3 meses no se han realizado estos tratamientos. La reanudación de los mismos, a finales del mes de mayo, ha supuesto que sea necesario que se apliquen medidas específicas de distanciamento físico y temporal en consultas, salas de espera y quirófanos que garanticen la seguridad de pacientes y profesionales, lo cual ha contribuido a incrementar las listas de espera existentes.
Por todo ello, en el contexto actual, es necesario coordinar en los equipos de trabajo acciones que consigan que la lista de espera sea gestionada de forma equitativa y eficiente y, además, tratar de evitar grandes desigualdades entre distintos centros del Sistema Nacional de Salud. Para esto, deben protocolizarse y consensuarse unos criterios de priorización que se ajusten a estándares de calidad y que estos protocolos sean seguidos con total transparencia por todos los profesionales.
En una encuesta realizada recientemente por el Grupo de Interés de Centros Públicos de la SEF (datos no publicados), habitualmente son priorizados tratamientos de Fecundación in Vitro (FIV) en pacientes que presentan patologías que suponen, por su gravedad o pronóstico, la irreversibilidad, o empeoramiento de su función reproductora, fundamentalmente procesos oncológicos, patologías ginecológicas como la endometriosis, o sistémicas, como determinadas enfermedades reumáticas crónicas. También son priorizadas situaciones que pueden comprometer la efectividad clínica, como la baja reserva ovárica asociada o no a la edad. No obstante, no existe consenso entre distintos centros y el grado de prioridad no está bien establecido.
La gestión de la lista de espera es fundamental cuando los recursos son limitados. Debe cumplir criterios de universalidad, equidad y eficiencia. Por otra parte, deben establecerse tiempos de garantía (tiempo máximo de acceso a las prestaciones de reproducción asistida en el Sistema Nacional de Salud). El objetivo de la priorización en reproducción asistida es la identificación rápida de los pacientes que presentan una condición que puede suponer una reducción de su capacidad reproductiva con el objetivo de priorizar su asistencia para garantizar su seguridad, reduciendo sus riesgos, con el fin último de mejorar de la forma más eficiente posible sus resultados y la calidad de la asistencia.
Por otra parte, este sistema debe permitir la evaluación contínua de los pacientes mediante reevaluaciones periódicas que garanticen que sus necesidades de atención son satisfechas, asegurando la atención de los pacientes que no presentan condiciones de riesgo de pérdida de capacidad reproductiva en un periodo no superior al establecido en la categoría no urgente o no priorizable.
El sistema de priorización debe, además, proporcionar información que permita conocer y comparar la casuística de los diferentes programas de reproducción, por el tipo de pacientes y complejidad de sus patologías, con la finalidad de optimizar recursos y mejorar su gestión (mejorar la eficiencia).
El método Hanlon ha demostrado ser una herramienta flexible y objetivable para la ponderación y asignación de orden de importancia, muy útil y fácil de aplicar en priorización sanitaria. Está basado en un criterio de ponderación de los factores que pueden intervenir en la priorización a la hora de abordar distintas condiciones en un proceso (Rodríguez Alcalá y López de Castro, 2004).
El objetivo de este estudio es analizar con la metodología Hanlon distintas condiciones susceptibles de ser priorizadas en programas de reproducción asistida.
Material y métodosGrupo de trabajoEl grupo de trabajo que ha realizado el análisis estuvo formado por 8 especialistas en Obstetricia y Ginecología y una embrióloga pertenecientes al Grupo de Interés de Centros Públicos de la Sociedad Española de Fertilidad, todos integrantes de equipos asistenciales pertenecientes al Sistema Nacional de Salud en Madrid, Castilla y León, Baleares, Cataluña, Asturias, Andalucía y Comunidad Valenciana. Se incluyó una sola puntuación por centro. Las características de los centros participantes se presentan en la Tabla 2.
Características de los centros participantes. Datos referidos a 2019. Fuente: Registro SEF, datos propios Grupo de Interés de Centros Públicos.
| Número de ciclos/año | Lista de espera global | |
|---|---|---|
| Registro SEF 2017 | hasta marzo-2020 (meses) | |
| Centro 1 | 100–500 | 18 |
| Centro 2 | 100–500 | 6 |
| Centro 3 | >1000 | 18 |
| Centro 4 | 500–1000 | 12 |
| Centro 5 | 500–100 | 12 |
| Centro 6 | 100–500 | 24 |
| Centro 7 | 100–500 | 24 |
| Centro 8 | 500–1000 | 9 |
| Centro 9 | 500–1000 | 28 |
Se identificaron 14 condiciones priorizables, detectadas tras análisis modal entre el grupo de trabajo, a través de tormenta de ideas (brainstorming). Estas condiciones fueron:
- 1.
Diagnóstico oncológico reciente en el hombre
- 2.
Diagnóstico oncológico reciente en la mujer
- 3.
Reproducción asistida en hombre con diagnóstico oncológico de enfermedad en progresión o pronóstico desfavorable
- 4.
Reproducción asistida en mujer con diagnóstico oncológico en situación clínica estable o libre de enfermedad
- 5.
Reproducción asistida en hombre con diagnóstico oncológico en situación clínica estable o libre de enfermedad
- 6.
Endometriosis en paciente <35 años con reserva ovárica normal y/o pendiente de cirugía
- 7.
Endometriosis en paciente con reserva ovárica baja
- 8.
Edad mayor o igual de 39 años en mujer con reserva ovárica normal
- 9.
Edad menor de 39 años en mujer con reserva ovárica baja
- 10.
Edad mayor o igual de 39 años en mujer con reserva ovárica baja
- 11.
Tratamiento cruzado para reasignación de sexo hombre
- 12.
Tratamiento cruzado para reasignación de sexo mujer
- 13.
Enfermedad no oncológica previa a tratamiento gonadotóxico
- 14.
Enfermedad no oncológica estable tras tratamiento gonadotóxico
La reserva ovárica debe ser evaluada de acuerdo con los criterios de Röterdamm (Ferraretti et al., 2011).
Análisis de condiciones priorizables con el método HanlonPara cada una de las condiciones se establecieron por consenso los niveles de priorización según el método Hanlon, que valora las siguientes dimensiones:
- -
Magnitud: Se refiere al número de personas afectadas en nuestra población de pacientes. Para cada condición se consideró una puntuación de 0 a 10, siendo:
10: Afecta a más del 80% de las pacientes
8: Afecta entre 20 y 79,9% de las pacientes
6: Afecta entre 10 y 19,9% de las pacientes
4: afecta entre 5 y 9,9% de las pacientes
2: afecta entre 1 y 4,9% de las pacientes
0: afecta a < 1% de las pacientes
- -
Severidad: Se utilizaron datos objetivos del impacto sobre la pérdida de capacidad reproductiva basados en datos del registro SEF (tasa de gestación, de niño nacido…) y basados en la mejor evidencia. También se basó en datos subjetivos: impacto sobre la calidad de vida individual, familiar, social… o si el problema era más importante en determinadas condiciones socio-políticas. Se valoró de 0 a 10, siendo 0 poca severidad y 10 mucha severidad.
- -
Efectividad: Valoró la capacidad que tenemos de actuar sobre el problema, si determinada condición era fácil o difícil de solucionar. Se puntuó de 0,5 a 1,5, siendo 0,5 muy difícil de solucionar o 1,5 muy fácil de solucionar.
- -
Factibilidad: Incluyó varias dimensiones a las que se contestaba con Sí o No. Si la respuesta era Sí, se otorgó 1 y si era No, se otorgó 0. Esto significa que si alguna de las dimensiones era negativa automáticamente (al multiplicar en la fórmula) el problema tenía mala priorización. Las dimensiones responden al acrónimo PERLA (Pertinencia, Economía, Recursos, Legalidad y Aceptabilidad)
Pertinencia: ¿Es pertinente, es oportuna, es conveniente actuar sobre esto ahora mismo?
Economía ¿Tenemos fondos para ello?
Recursos. Aún teniendo recursos económicos ¿existe capacidad de tener recursos humanos, materiales para llevarlo a cabo?
Legalidad ¿legalmente es factible?
Aceptabilidad ¿Es aceptable por la población y por otros agentes de la comunidad?
La puntuación total para cada condición se calculó según la fórmula:
Puntuación de Hanlon = (Magnitud + Severidad) x Efectividad x Factibilidad.
El índice de masa corporal (Sermondade et al., 2019) y el tabaquismo (Soares et al., 2007) se consideraron factores condicionantes que podrían modificar la puntuación obtenida en el método Hanlon, restando el puntaje de priorización obtenido en 2 puntos según:
- IMC >30.
- Tabaquismo activo >10 cigarrillos/día.
Definición de niveles de priorizaciónDe forma análoga a la priorización en la lista de espera quirúrgica o en los sistemas de triaje de urgencias, se establecieron prioridades en la inclusión en la lista de espera de las pacientes y/o parejas que presentaran alguna de estas condiciones y fueran subsidiarias de tratamientos de FIV/ICSI o criopreservación de gametos según los criterios que figuran en la cartera básica de servicios del Sistema Nacional de Salud (Orden SSI/2065/2014, 2014).
Prioridad 1 (Rojo): Prioridad absoluta. La condición requiere atención inmediata. Pacientes cuyo tratamiento de reproducción asistida, aún siendo programable, no admite una demora superior a un mes. Puntuación Hanlon: >15.
Prioridad 2 (Naranja): Atención Urgente. Pacientes cuya situación clínica o social admite una demora relativa, siendo recomendable el tratamiento en un plazo inferior a 6 meses. Puntuación Hanlon: 10–15.
Prioridad 3 (Amarillo): Atención Menos Urgente. Pacientes cuya situación permite la demora del tratamiento más allá de los 6 meses, pero menos de 9 meses. Puntuación Hanlon: 5–10.
Prioridad 4 (Verde). Atención no Urgente, ya que aquélla, en este momento, no produce secuelas importantes. En estos casos habría que establecer el plazo máximo de atención para evitar demoras excesivas. Por ejemplo, el plazo máximo de un año. Puntuación Hanlon: <5.
ResultadosLos 9 centros participantes en el estudio se consideran representativos, en cuanto a sus características y volumen de actualidad, de la generalidad de Centros Públicos que realizan tratamientos de FIV/ICSI en el Sistema Nacional de Salud. Según datos del Informe de Registro SEF de 2017, 5 centros (55,6%) realizaron entre 100 y 500 ciclos anuales, 3 centros (33,3%) realizaron entre 500 y 1000 ciclos anuales y un centro (11.1%) realizó más de 1000 ciclos anuales.
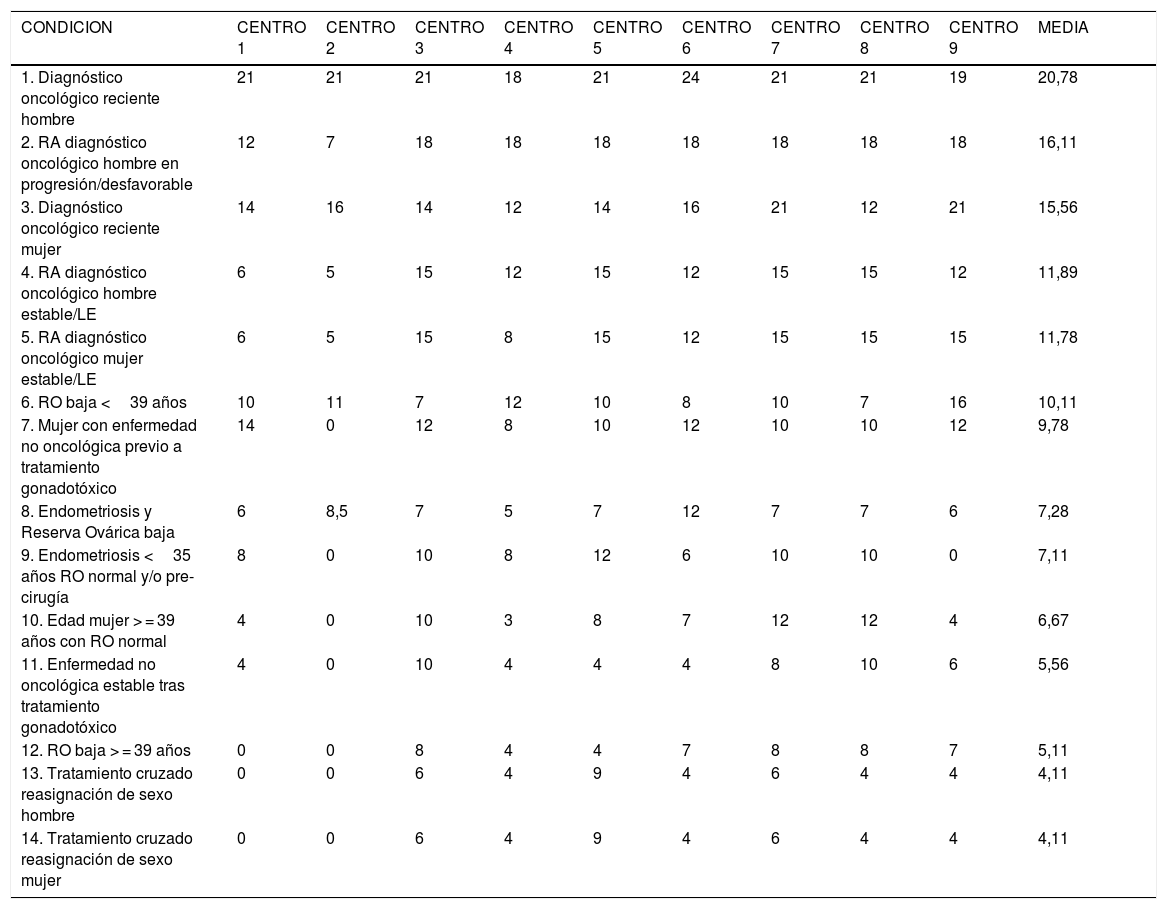
Las puntuaciones particulares de cada centro y las puntuaciones medias para cada una de las condiciones, ordenadas por orden de puntuación, con los niveles de priorización propuestos se presentan en la Tabla 3.
Puntuaciones obtenidas en cada centro para establecer grados de priorización según el método Hanlon y medias globales en las 14 condiciones priorizables, ordenadas por orden de puntuaación. (RA: reproducción asistida, LE: libre de enfermedad, RO: reserva ovárica).
| CONDICION | CENTRO 1 | CENTRO 2 | CENTRO 3 | CENTRO 4 | CENTRO 5 | CENTRO 6 | CENTRO 7 | CENTRO 8 | CENTRO 9 | MEDIA | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 1. Diagnóstico oncológico reciente hombre | 21 | 21 | 21 | 18 | 21 | 24 | 21 | 21 | 19 | 20,78 | |
| 2. RA diagnóstico oncológico hombre en progresión/desfavorable | 12 | 7 | 18 | 18 | 18 | 18 | 18 | 18 | 18 | 16,11 | |
| 3. Diagnóstico oncológico reciente mujer | 14 | 16 | 14 | 12 | 14 | 16 | 21 | 12 | 21 | 15,56 | |
| 4. RA diagnóstico oncológico hombre estable/LE | 6 | 5 | 15 | 12 | 15 | 12 | 15 | 15 | 12 | 11,89 | |
| 5. RA diagnóstico oncológico mujer estable/LE | 6 | 5 | 15 | 8 | 15 | 12 | 15 | 15 | 15 | 11,78 | |
| 6. RO baja <39 años | 10 | 11 | 7 | 12 | 10 | 8 | 10 | 7 | 16 | 10,11 | |
| 7. Mujer con enfermedad no oncológica previo a tratamiento gonadotóxico | 14 | 0 | 12 | 8 | 10 | 12 | 10 | 10 | 12 | 9,78 | |
| 8. Endometriosis y Reserva Ovárica baja | 6 | 8,5 | 7 | 5 | 7 | 12 | 7 | 7 | 6 | 7,28 | |
| 9. Endometriosis <35 años RO normal y/o pre- cirugía | 8 | 0 | 10 | 8 | 12 | 6 | 10 | 10 | 0 | 7,11 | |
| 10. Edad mujer > = 39 años con RO normal | 4 | 0 | 10 | 3 | 8 | 7 | 12 | 12 | 4 | 6,67 | |
| 11. Enfermedad no oncológica estable tras tratamiento gonadotóxico | 4 | 0 | 10 | 4 | 4 | 4 | 8 | 10 | 6 | 5,56 | |
| 12. RO baja > = 39 años | 0 | 0 | 8 | 4 | 4 | 7 | 8 | 8 | 7 | 5,11 | |
| 13. Tratamiento cruzado reasignación de sexo hombre | 0 | 0 | 6 | 4 | 9 | 4 | 6 | 4 | 4 | 4,11 | |
| 14. Tratamiento cruzado reasignación de sexo mujer | 0 | 0 | 6 | 4 | 9 | 4 | 6 | 4 | 4 | 4,11 |
De todas las condiciones consideradas, la que supuso una puntuación más elevada y, por tanto, requiere atención inmediata, fue el diagnóstico oncológico reciente en el hombre (condición 1). Además, para esta condición se obtuvo el mayor consenso entre todos los centros. Realmente, en la mayoría de los casos, esta condición no supone una priorización para una técnica de reproducción asistida, ya que se realiza de forma inmediata una criopreservación de una o varias muestras seminales antes de iniciar el tratamiento potencialmente gonadotóxico o causante de esterilidad permanente y, habitualmente, el tratamiento de reproducción asistida se puede postponer, a no ser que se trate de un problema oncológico en progresión, con pronóstico desfavorable, o una enfermedad terminal en hombres en parejas que deseen una gestación antes de morir (condición 2), en cuyo caso sí se podría considerar un nivel de prioridad máximo. El diagnóstico oncológico reciente en la mujer (condición 3), también se considera de prioridad 1 y, por tanto, requiere atención en el plazo máximo de un mes para la vitrificación de ovocitos. En estos casos, debería contemplarse el pronóstico de la enfermedad y la probabilidad de poder gestar en el futuro, a no ser que su pareja fuera femenina y pudiera realizarse la transferencia de los embriones derivados de los ovocitos vitrificados.
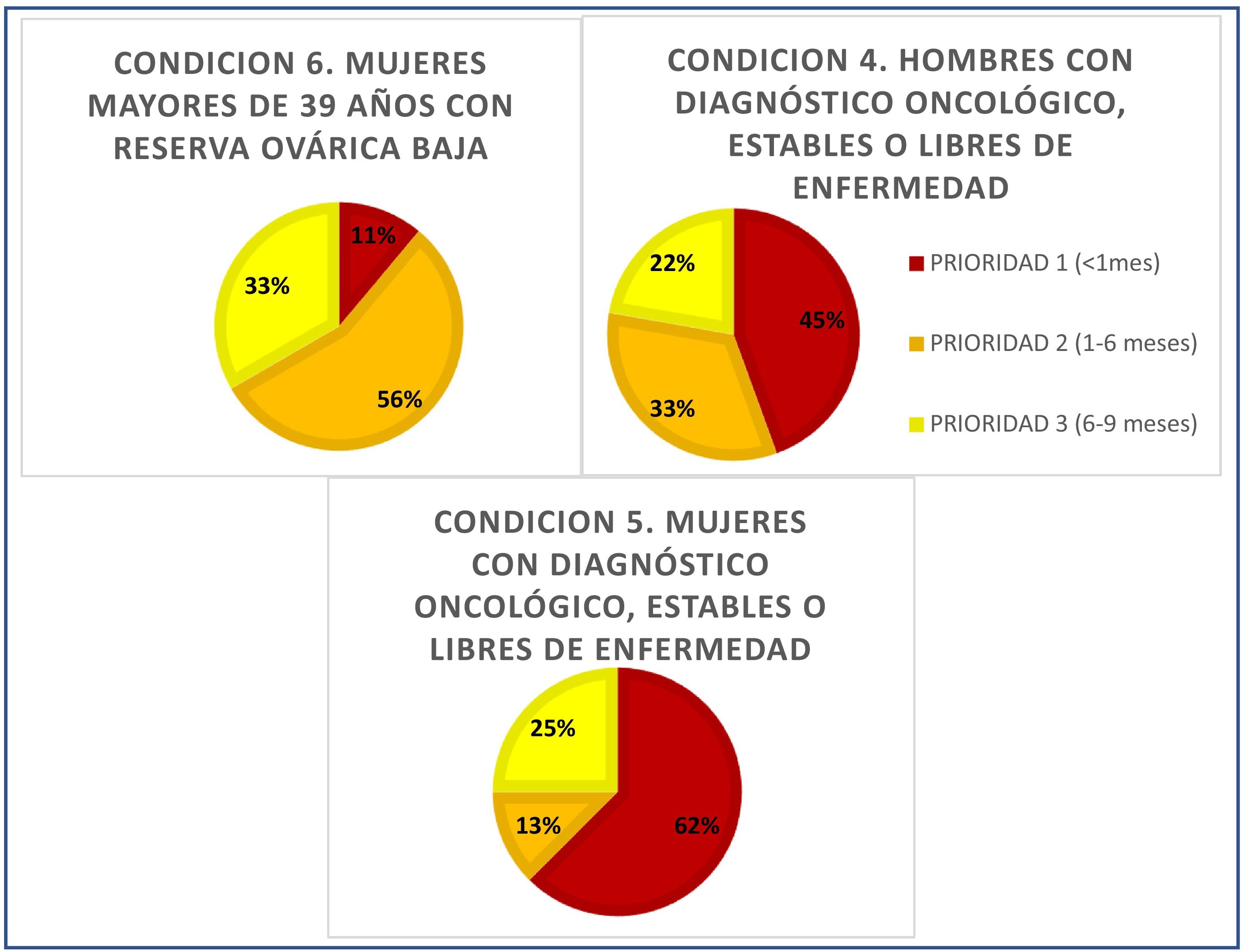
Para las 3 condiciones incluidas en la prioridad 1 (de atención inmediata) se alcanzó un nivel de consenso del 100% para hombres con diagnóstico reciente de una enfermedad oncológica cuyo tratamiento puede comprometer su función reproductora y de 89% en si se trata de mujeres. El grado de consenso fue de 78% en el caso de que la enfermedad estuviera en progresión o tuviera un pronóstico desfavorable. (Fig. 2).
En otros casos, tratada y superada la enfermedad, tanto en hombres como en mujeres sería considerado como patología oncológica estable o libre de enfermedad (condiciones 4 y 5) admitiendo una demora relativa para el tratamiento de reproducción asistida (nivel de prioridad 2). El mismo grado de prioridad ha sido asignado a las mujeres menores de 39 años que presenten baja reserva ovárica (condición 6). Estas 3 condiciones requieren que el tratamiento de reproducción asistida, siendo urgente, permitan una demora relativa, siendo deseable que se inicie en un plazo no superior a 6 meses.
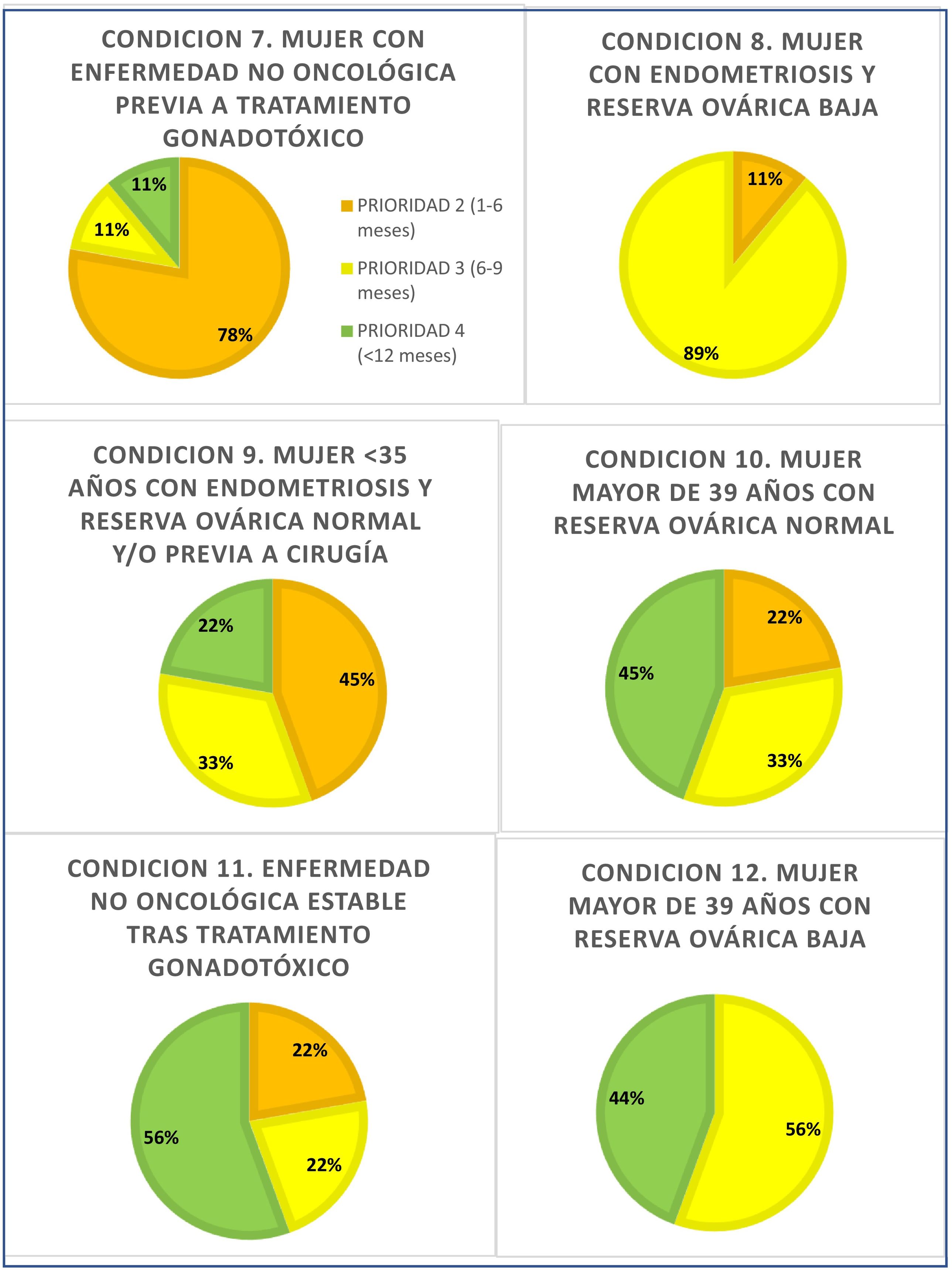
Se han considerado cinco condiciones que requieren una atención menos urgente, catalogadas como prioridad 3. Estas son: mujeres que vayan a someterse a tratamientos potencialmente gonadotóxicos por enfermedades no oncológicas (condición 7), o mujeres que se encuentren estables tras el tratamiento (condición 11). También serían subsidiarias de este nivel de priorización las mujeres con endometriosis, bien sean menores de 35 años, con reserva ovárica normal (condición 8) o con reserva ovárica baja o previamente a una intervención quirúrgica (condición 9). Asímismo, se recomienda también que las mujeres mayores de 39 años, con reserva ovárica normal (condición 10) o baja (condición 12) sean consideradas prioridad 3. En todas ellas el tratamiento de reproducción asistida debería realizarse en un tiempo no superior a 6–9 meses.
Las condiciones en las que se ha alcanzado un menor grado de consenso entre los 9 centros son las que han sido encuadradas en prioridad 2 y 3, excepto las mujeres con diagnóstico oncológico, estables o libres de enfermedad, que para el 62% debería atenderse con prioridad absoluta, y aquellas con endometriosis y reserva ovárica baja, que con un consenso de 89% se estimó que el tratamiento de reproducción asistida debía llevarse a cabo entre 6 y 9 meses. Fig. 3.
Por último, se ha considerado que requieren una atención menos urgente (prioridad 4), los casos de criopreservación de ovocitos o semen en casos de tratamiento hormonal cruzado para la reasignación de sexo en personas transexuales (condiciones 13 y 14). En estos casos, la puntuación media fue igual o inferior a 5, sobre todo en base a la severidad de la condición y a la efectividad de los tratamientos y a la factibilidad de los mismos. Para estas condiciones, el consenso objetivado entre todos los grupos fue muy elevado.
Para estas condiciones, el grado de consenso fue de 67%. El 33% restante consideró que en estos casos el nivel de prioridad requería una atención menos urgente. En ambos casos se consideró que la atención a estas personas se podía demorar hasta 6–12 meses.
En pacientes no susceptibles de ninguno de los criterios de priorización considerados, los plazos máximos de atención deberían ser los menores posibles, teniendo en cuenta las características de la población atendida en cada centro, la demanda y los recursos para realizar los tratamientos.
DiscusiónUn sistema de priorización para la gestión de las listas de espera para tratamientos de reproducción asistida en los hospitales públicos debe basarse en 3 principios éticos generales:
- -
El bien común: el objetivo es atender a las demandas de los ciudadanos en su derecho de acceso a las técnicas de reproducción asistida para lograr el objetivo del nacimiento de una descendencia sana.
- -
La justicia y la equidad: implica asegurar el acceso a los tratamientos a todas las personas incluidas en los grupos priorizados, y al resto de personas y parejas estériles, salvando las barreras de todo tipo.
- -
La legitimidad: el proceso de decisión de los grupos prioritarios debe ser transparente, confiable y aceptable socialmente.
Los autores de este estudio, expertos en reproducción humana asistida y con un fuerte compromiso por la sanidad pública, entendemos que las decisiones de las autoridades responsables de la priorización en el acceso a las técnicas de reproducción asistida deben considerar múltiples variables, como: probabilidades de éxito, ética y equidad, impacto económico, nivel de riesgo médico y diferencias de recursos en los distintos hospitales y comunidades autónomas.
En el contexto actual, en una situación pandémica que nos afecta desde hace más de un año, y que plantea incertidumbres en cuanto a la capacidad del sistema sanitario para atender múltiples problemas de salud, entre ellos el tratamiento de la esterilidad, con listas de espera crecientes, se hace especialmente necesario que se establezcan criterios de priorización para la realización de técnicas de reproducción asistida.
Hasta la fecha no ha sido establecido ningún sistema de priorización objetivo en ningún sistema de salud público que valore, por parte de los expertos en los centros criterios, condiciones y niveles de prioridad. Las únicas aproximaciones se han basado en criterios subjetivos de opiniones recogidas a través de cuestionarios (Gillett et al., 2012; Gotz and Jones, 2017).
El método Hanlon es un sistema de priorización útil en sanidad (Rodríguez Alcalá y López de Castro, 2004), que valora la magnitud, severidad, efectividad y factibilidad a la hora de determinar que situaciones deben priorizarse y en qué nivel debe establecerse dicha priorización. Todos estos aspectos son fundamentales cuando se trata de analizar diferentes condiciones que requieren tratamientos de reproducción asistida. En este sentido, se considera la mejor herramienta disponible para establecer la priorización en estos tratamientos.
La endometriosis, la reserva ovárica, la edad de la mujer y algunas circunstancias que requieren de un tratamiento de reproducción asistida para criopreservar ovocitos por condiciones médicas o sociales plantean que, en un entorno de listas de espera crecientes, requieran un especial análisis para minimizar la pérdida de oportunidad de maternidad.
Es indiscutible que el retraso en la maternidad ha condicionado que la edad de las mujeres que requieren tratamientos de reproducción asistida haya experimentado un aumento progresivo en las últimas décadas (Crawford and Steiner, 2015; Roustaei et al., 2019). De hecho, según datos del último registro de la Sociedad Española de Fertilidad (SEF), las 1319 mujeres de edad igual o mayor a 40 años tratadas mediante FIV con ovocitos propios ha supuesto el 20,4% de todos los tratamientos realizados en España en 2017. En estos tratamientos, la tasa de aborto de 43% prácticamente duplica a la observada en mujeres de menor edad y unos resultados de 8,7% de partos por ciclo iniciado hacen más que cuestionable su efectividad (Cuevas et al., 2020).
La cartera básica común de servicios del Sistema Nacional de Salud, establece que podrán realizar estas técnicas mujeres menores de 40 años en el momento de la indicación de la técnica (Orden SSI/2065/2014). Considerando que las listas de espera actuales son superiores a 1 o 2 años en la mayor parte de los hospitales públicos, esto supone que, en un número no despreciable de casos, se tendrán que aplicar los tratamientos después de los 40 años.
La reserva ovárica disminuye con la edad de forma fisiológica. En estudios epidemiológicos, la curva de disminución de la reserva ovárica presenta una inflexión clara a partir de los 35 años (Roustaei et al., 2019). Esta situación condiciona que los tratamientos de reproducción asistida también resulten en tasas de nacidos vivos significativamente menores (Crawford and Steiner, 2015).
La endometriosis es una enfermedad crónica progresiva que conlleva, en determinados casos, una pérdida acelerada y prematura de folículos ováricos, bien por intervenciones quirúrgicas (Seyhan et al., 2015) o por la presencia de endometriomas per se por mecanismos no completamente conocidos (Lee et al., 2020).
Las enfermedades oncológicas o no que requieren tratamientos gonadotóxicos pueden condicionar un fallo gonadal prematuro tanto en hombres como en mujeres. Las técnicas de criopreservación de ovocitos y semen suponen una posibilidad real de conseguir deseos genésicos en estos pacientes, una vez superada la enfermedad y su priorización es absoluta (Lambertini et al., 2016).
Los tratamientos hormonales cruzados para reasignación de sexo en personas transexuales se han postulado más recientemente como condiciones priorizables a la hora de indicar la criopreservación de ovocitos o semen, no exentas de controversias, tanto en su priorización como en la futura utilización de los gametos (Moravek, 2019).
Todas estas situaciones no se pueden considerar iguales a la hora de establecer niveles de priorización.
Globalmente, según los resultados obtenidos del análisis, son priorizables de forma absoluta, las enfermedades oncológicas de reciente diagnóstico, tanto en hombres como en mujeres. Debe proporcionarse una atención urgente (1–6 meses) a personas con enfermedades oncológicas que han superado la enfermedad y las mujeres mayores de 39 años con reserva ovárica baja. Requieren una atención menos urgente (6–9 meses) las enfermedades no oncológicas, endometriosis y mujeres mayores de 39 años. Finalmente, se consideran no urgentes la criopreservación de ovocitos y semen en personas transexuales que van a iniciar o han iniciado tratamiento hormonal cruzado para reasignación del sexo.
La puntuación total obtenida aplicando el método de Hanlon en todos estos aspectos no solo indica la prioridad existente, sino también el nivel de mejora que se espera lograr al recibir el tratamiento. La diferencia de consenso existente entre los distintos expertos toma en consideración todos los aspectos comentados y la factibilidad en cada uno de los centros.
La administración sanitaria debe utilizar esta información a la hora de establecer los tiempos máximos de espera en las listas si quiere mantener la equidad del sistema público. Cada centro que provee de atención en materia de reproducción asistida debería analizar sus demandas, listas de espera y plazos de atención para establecer sus propios sistemas de priorización. Asimismo, sería deseable que los centros realizaran un análisis objetivo y reflexivo de las pacientes que realizan tratamientos para vitrificar ovocitos por razones oncológicas, médicas o de orientación sexual susceptibles de agotar su reserva ovárica cuando aun no tienen un proyecto reproductivo, y de la tasa de retorno de estas pacientes, con el fin de que la priorización en la lista de espera de estos casos no supusiera una reducción de las oportunidades en parejas o mujeres estériles con un proyecto reproductivo real.