La inseminación artificial conyugal (IAC) es una técnica de reproducción asistida utilizada como primer recurso en aquellas parejas que no consiguen gestación. Se quiere estudiar la evolución de los ciclos de IAC en nuestro centro con el fin de comparar nuestros resultados con los de otros estudios y con los oficiales publicados por la Sociedad Española de Fertilidad (SEF). También se pretende estudiar el grado de asociación entre embarazo y diferentes variables relacionadas con factor masculino y femenino.
Material y métodoSe recogieron de forma retrospectiva las siguientes variables referentes a las IAC realizadas entre 2001 y 2017: edad de la mujer, porcentaje de espermatozoides con movilidad progresiva, recuento de espermatozoides móviles (REM), porcentaje de espermatozoides morfológicamente normales, embarazo (sí o no), aborto (sí o no) y embarazo múltiple (sí o no). Se calcularon tasas de embarazo/ciclo, embarazo/pareja, aborto, nacidos vivos/ciclo, embarazo múltiple y embarazo acumulado, en función de las diferentes variables recogidas. Además, se realizó un estudio estadístico bivariante entre embarazo y distintas variables masculinas y femeninas con el fin de establecer asociación entre ellas.
ResultadosSe han realizado un total de 3.477 ciclos de IAC. La tasa de embarazo/ciclo obtenida es del 10,18% y por pareja es del 29,70%. La tasa de aborto total es del 22,60% y la de embarazo múltiple es del 6,78%. La tasa de embarazo acumulada es del 38,56%. Se ha encontrado relación estadísticamente significativa (p<0,05) entre embarazo y REM. Mientras que para el resto de variables estudiadas (edad de la mujer, morfología y motilidad progresiva inicial) no se ha demostrado asociación estadísticamente significativa.
DiscusiónLas tasas de embarazo/ciclo han sido superiores con REM≥10mill/ml, con morfología espermática≥4, con motilidad progresiva inicial≥32% y en mujeres menores de 40 años, coincidiendo con los resultados publicados en otros estudios. No obstante, únicamente el REM podría considerarse como factor predictor de éxito en la IAC debido a la relación estadísticamente significativa obtenida en este estudio entre REM y embarazo.
La tasa de aborto total es muy similar a la recogida por la SEF en los últimos años. Sin embargo, nuestra tasa de embarazo múltiple es significativamente menor que la de otros centros españoles.
Aunque la IAC no ha presentado grandes cambios en los últimos años, se trata de una técnica simple, barata y segura con una tasa de embarazo acumulada similar a los resultados obtenidos con otras técnicas de reproducción asistida más complejas y costosas.
Homologous artificial insemination (HAI) is an assisted reproductive technology used as a first option in those couples that do not become pregnant. A study was performed on the outcomes of HAI cycles in this centre in order to compare the results with those of the SEF (Spanish Fertility society) and other studies. The degree of association between pregnancy and different variables related to male and female factors was also determined.
Material and methodThe following variables were collected retrospectively about the HAI cycles carried out between 2001 and 2017: woman's age, percentage of progressively motile sperm, total motile sperm count (TMSC), percentage of morphologically normal sperm, pregnancy (yes or no), abortion (yes or no) and multiple pregnancy (yes or no). Rates of pregnancy / cycle, pregnancy / couple, abortion, live births / cycle, multiple pregnancy and accumulated pregnancy were calculated, depending on the different variables collected. In addition, a bivariate statistical analysis was carried out between pregnancy and different male and female variables in order to establish an association between them.
ResultsA total of 3,477 HAI cycles were carried out. The pregnancy/cycle rate obtained was 10.18%, and per couple it was 29.70%. The total abortion rate was 22.60% and multiple pregnancy rate was 6.78%. The accumulated pregnancy rate was 38.56%. A statistically significant association (P<.05) was found between pregnancy and TMSC. No statistically significant relationship was found in the other variables studied (age of the woman, morphology, or initial progressive motility).
DiscussionPregnancy/cycle rates were higher with TMSC≥10million/mL, with sperm morphology≥4, with initial progressive motility≥32%, and in women under 40 years, which coincide with the results published in other studies. However, only TMSC could be considered as a predictor of success in the HAI due to the statistically significant relationship obtained in this study between TMSC and pregnancy.
The total abortion rate was very similar to the SEF abortion rate in recent years. However, the multiple pregnancy rate in the present study is significantly lower than the rate of other Spanish centres.
Although the HAI has not shown major changes in recent years, it is a simple, cheap and safe technique with an accumulated pregnancy rate similar to the results obtained with other types of more complex and expensive assisted reproductive technology.
La Organización Mundial de la Salud (OMS) define la esterilidad como la incapacidad para lograr gestación tras un año de relaciones sexuales con frecuencia normal y sin uso de ningún método anticonceptivo, pudiendo ser primaria si nunca se ha conseguido embarazo o secundaria si previamente se ha conseguido alguna gestación. Actualmente, esterilidad e infertilidad se pueden utilizar indistintamente según la Real Academia Española, aunque infertilidad se suele utilizar cuando se logra el embarazo pero no se lleva a término y se producen abortos de repetición. Según los estudios epidemiológicos más recientes, la esterilidad afecta al 15% de la población en edad reproductiva (Stanford, 2013), con una tendencia creciente en los próximos años. Entre los factores causales de esterilidad más frecuentes se encuentran: factor masculino (25-35%), factor tubárico (17-20%), endometriosis (5-15%), factor ovárico (25%) o esterilidad inexplicada (5-15%) (Saber más sobre fertilidad y reproducción asistida, 2012).
Las técnicas de reproducción asistida (TRA) han supuesto un antes y un después en el campo de la reproducción, siendo casi a finales del siglo xx cuando estas han permitido a muchas parejas y madres solteras poder gestar. La inseminación artificial conyugal (IAC) es una TRA utilizada como primer recurso en aquellas parejas que no consiguen gestación tras 12-24 meses de relaciones sexuales espontáneas o con coito programado. Se trata de una técnica simple, barata y poco invasiva que consigue tasas de embarazo acumulado similares a los resultados obtenidos en TRA más complejas y costosas (Buxaderas, 2017). El procedimiento de esta técnica se basa en el depósito instrumental de semen del cónyuge, procesado en el laboratorio con técnicas que mejoran su calidad, preferentemente dentro de la cavidad uterina, facilitando el encuentro entre gametos sin que exista contacto sexual. Debido a las mayores tasas de éxito, en la actualidad, la IAC se asocia a una estimulación ovárica controlada con el fin de conseguir el desarrollo y maduración de un número mayor de folículos y aumentar así la probabilidad de embarazo.
Aunque se trata de una técnica muy segura, existen riesgos o complicaciones derivados de su uso; entre ellos: infecciones pélvicas y, en el caso de asociarse con una excesiva estimulación ovárica, embarazo múltiple o desarrollo del síndrome de hiperestimulación ovárica. Según el último informe publicado por la Sociedad Española de Fertilidad (SEF) correspondiente al año 2015, la incidencia de infecciones y de hiperestimulación ovárica es baja, con tasas del 0,0026 y 0,0514%, respectivamente. La tasa de embarazo múltiple es del 11,1% (Informe estadístico de técnicas de reproducción, 2017).
Es importante identificar correctamente a aquellas parejas que puedan beneficiarse de esta técnica para aumentar las probabilidades de éxito. La IAC está indicada en casos en los que existe esterilidad de origen masculino (leve-moderada), incapacidad de depositar semen en la vagina (impotencia psicógena u orgánica, hipospadias severo, y algunos casos de disfunción vaginal), esterilidad de origen femenino (disfunción ovárica, factor cervical, endometriosis en estadio leve) o esterilidad de origen desconocido.
En todos estos casos es necesario un estudio previo con el fin de asegurar que los pacientes se encuentren en condiciones óptimas para el inicio del tratamiento. Para ello, se realiza un seminograma y posterior recuperación de espermatozoides móviles (REM), una exploración ginecológica completa con ecografía transvaginal que permita el recuento de folículos antrales, descarte de patología ovárica y comprobación de la integridad de la cavidad uterina. La permeabilidad tubárica uni- o bilateral se confirma mediante histerosalpingografía, y se realizan determinaciones hormonales (TSH, prolactina, LH, hormona folículo estimulante, estradiol, hormona antimuleriana) en fase folicular precoz del ciclo para evaluar la reserva ovárica y descartar patología hormonal a nivel del funcionamiento del tiroides o la secreción de la prolactina. Además, en ambos cónyuges se determinará la serología de hepatitis B y C, pruebas treponémicas y anticuerpos anti-VIH (Matorras y Hernandez, 2017).
A pesar de la correcta selección de pacientes, existen múltiples factores que pueden influir en el resultado de la IAC y, por tanto, en las tasas de gestación. Algunos de los factores de mal pronóstico son: edad de la mujer (>38 años), reserva ovárica disminuida, presencia de factor tubárico o antecedente de cirugía pélvica, endometriosis, mala calidad espermática (REM<6×10^6/ml), larga duración de infertilidad (>6 años) y número de ciclos de tratamiento elevado (>4). Por otro lado, se describen como factores de buen pronóstico: ovulación multifolicular inducida por la estimulación ovárica controlada, factor cervical y la mejora de la calidad espermática mediante las técnicas de selección espermática: swim-up, gradientes de densidad, separación magnética de células activadas, etc. (Espejo Catena, 2015).
Debido a las mejoras introducidas en el campo de la medicina reproductiva, pero sobre todo al cambio de la perspectiva vital de las mujeres de las sociedades desarrolladas, se ha producido un incremento progresivo de la demanda de TRA en España en los últimos años.
Por ello, a través de un análisis descriptivo retrospectivo se quiere estudiar la evolución de los ciclos de IAC realizados en nuestro hospital desde el inicio de su realización hasta la actualidad; revisando tasas de embarazo, nacidos vivos, aborto, etc. según edad de la mujer, REM, morfología o motilidad progresiva inicial, con el fin de comparar y comprobar con resultados oficiales publicados por la SEF, así como con otros estudios, si nuestro hospital obtiene cifras similares al resto de hospitales y centros acreditados. Además, se ha querido establecer relación o asociación entre embarazo y distintas variables recogidas (edad de la mujer, REM, morfología y motilidad progresiva inicial).
Material y métodosSe recogieron de forma retrospectiva y de todos los pacientes a los que se les ha realizado algún ciclo de IAC entre 2001 y 2017 en el Hospital Universitario de La Ribera, los siguientes datos: año, edad de la mujer, número de ciclo, volumen de la muestra seminal, recuento inicial de espermatozoides, porcentaje de espermatozoides con movilidad progresiva, recuento de espermatozoides móviles tras capacitación (REM), porcentaje de espermatozoides morfológicamente normales, embarazo (sí o no), aborto (sí o no), embarazo múltiple (sí o no).
Los criterios para la realización de IAC en nuestro hospital han ido cambiando a lo largo del período de estudio. El REM requerido inicialmente era≥5mill/ml, posteriormente y tras la realización en nuestro hospital de un estudio sobre tasas de embarazo en inseminación intrauterina, se fijó como cifra mínima requerida 10mill/ml (Estela et al., 2004). Además, otros criterios para la realización de la IAC que se han aplicado a lo largo de estos años han sido: edad de las pacientes mujeres<40 años, esterilidad inexplicada de más de un año, permeabilidad tubárica y buena reserva ovárica (hormona antimulleriana>1ng/ml).
El número de ciclos máximo permitido por pareja inicialmente fue de 6, pero tras la realización del estudio anteriormente comentado, y también según las recomendaciones de diferentes sociedades científicas, se estableció como máximo 4 ciclos por pareja por la no mejora de las tasas de embarazo con un número mayor de ciclos.
El procedimiento a seguir en estos pacientes candidatos a IAC fue el siguiente: realización de una ecografía transvaginal basal en el 2-5.o día de ciclo para comprobar el reposo ovárico.
Las pacientes recibieron tratamiento con hormona folículo estimulante recombinante, menotropina u hormona folículo estimulante altamente purificada para estimulación de la ovulación según un protocolo step up, desde el 2-5.o día del ciclo, con dosis iniciales que oscilaron entre 25 y 150UI/día. La monitorización de la respuesta se realizó mediante ecografía transvaginal, incrementándose la dosis en 25-37,5UI/día si no se evidenciaba actividad ovárica tras 7 días de tratamiento. El control del ciclo se realizó mediante controles ecográficos seriados. Puntualmente y en función de la respuesta, se practicó alguna determinación de estradiol pero no de manera rutinaria.
Por razones funcionales se consideró introducir protocolos de estimulación ovárica controlada con supresión hipofisaria con antagonistas de GnRH para evitar picos ovulatorios espontáneos a partir del año 2010 con el fin de evitar las inseminaciones en el servicio de urgencias de Ginecología.
Al evidenciar ecográficamente entre uno y 3 folículos con diámetro ecográfico mayor igual o superior a 18mm se indujo la ovulación con la administración de 10.000 Unidades de gonadotrofina coriónica humana (hCG) mientras se mantuvo su comercialización, cambiándose a 250microgramos de coriogonadotrofina alfa recombinante (hCGr) al finalizar su presencia en el mercado español.
La inseminación se realizó entre las 36 y 40h después de inducir el pico ovulatorio.
La preparación seminal se llevó a cabo en el laboratorio tras la entrega de la muestra seminal obtenida por masturbación el mismo día de la realización de la IAC y tras 3-5 días de abstinencia sexual. El semen se incubó 30min a 37°C y, tras su licuefacción, se analizó macro- y microscópicamente (volumen, aspecto, viscosidad, licuefacción, recuento inicial de espermatozoides, motilidad progresiva inicial y leucocitos). El recuento inicial de espermatozoides y la motilidad se calcularon utilizando la cámara Makler (sefi-Medical Instrument Itd.)
La técnica empleada para la capacitación de la muestra seminal fue swim-up (Tomlinson et al., 1996). Esta técnica consiste en seleccionar los mejores espermatozoides en base a su capacidad para ascender en un medio de cultivo determinado (Sperm Preparation Medium With Phenol Red, Origio®). El procedimiento incluye un lavado de la muestra con el medio descrito y la centrifugación e incubación de la misma a 37°C y atm 5% CO2 durante 1h. Finalmente, se determina el recuento de espermatozoides móviles en el capacitado utilizando, de nuevo, la cámara Makler. Tras la selección espermática se realiza la inseminación intrauterina vía vaginal mediante una fina cánula en la consulta de ginecología. A continuación, se deja reposar a la paciente durante 10-15min en decúbito supino.
Para la suplementación de la fase lútea se pauta progesterona natural micronizada vía vaginal a dosis de 200mg/día.
La evaluación del éxito fue determinada por la presencia o ausencia de embarazo después de cada ciclo.
La confirmación del embarazo fue determinada por la elevación de la hCG en suero o en orina. Se considera embarazo un test de β-hCG positivo en orina o una determinación de β-hCG en sangre≥4. Las pacientes fueron citadas tras la positividad del test de embarazo, para evaluar la gestación (presencia de saco gestacional) mediante ecografía transvaginal.
Se consideró como criterio para la cancelación del procedimiento el desarrollo de más de 3 folículos con diámetro medio≥16mm, debido a que, aunque la tasa de embarazo aumenta paralelamente con el número de folículos maduros desarrollados, el riesgo de que se produzcan gestaciones múltiples, también se incrementa (Remohi et al., 2000).
Con todos los datos recogidos, se calcularon los siguientes parámetros:
- -
Tasa de embarazo/ciclo=embarazos/n.o ciclos
- -
Tasa de embarazo acumulada
- -
Tasa de embarazo/pareja=embarazos/n.o parejas
- -
Tasa de aborto=abortos/n.o embarazos
- -
Tasa de nacidos vivos/ciclo=(embarazos-abortos)/n.o ciclo
- -
Tasa de embarazo múltiple IAC=(embarazos múltiples)/n.o embarazos
Estas tasas fueron calculadas además, en función del REM (tras capacitación), edad de la mujer, morfología (espermatozoides normales) y motilidad progresiva inicial (% espermatozoides a+b).
Además, para evaluar la relación entre distintas variables relacionadas con el factor masculino y femenino, se ha realizado un análisis estadístico basado en tablas de contingencia de cada una de las variables a estudio (edad de la mujer, REM, morfología y motilidad progresiva inicial) con la variable embarazo. Para ello, todas las variables han sido convertidas en variables dicotómicas.
En el caso de la variable REM, los resultados se han agrupado en 2 grupos: pacientes con REM<10mill/ml y pacientes con REM≥10mill/ml. Los 2 grupos se han establecido en base a los resultados de un estudio realizado en nuestra área sanitaria sobre tasa de embarazo y REM óptimo (Estela et al., 2004). Para la edad, teniendo en cuenta las recomendaciones de las diferentes sociedades científicas (Buxaderas, 2017; Informe estadístico de técnicas de reproducción, 2017), se han establecido 2 grupos: mujeres≤40 años y mujeres>40 años. Para motilidad y morfología, se han seguido los criterios establecidos en la quinta edición del Manual de laboratorio de la OMS para el examen del semen humano y de la interacción entre el semen y el moco cervical, publicado en 2010. Para la motilidad se han considerado pacientes con astenozoospermia, aquellos con un porcentaje de espermatozoides con movilidad progresiva≤32% y pacientes con motilidad adecuada, aquellos con un porcentaje≥32%. En el caso de la morfología, los 2 grupos establecidos han sido: recuento de espermatozoides normales<4% y recuento≥4%.
Los datos se han analizado a través del programa estadístico SPSS 20. Se ha calculado el estadístico Chi-cuadrado de Pearson para establecer la relación o asociación entre las variables y se ha calculado el cociente odds ratio para evaluar la fuerza de la asociación.
ResultadosSe han realizado un total de 3.727 ciclos de inseminación artificial (IAC+inseminación artificial de donante) durante el período de estudio. De estos, 250 corresponden a ciclos de inseminación artificial de donante, en los que se han conseguido 60 embarazos y, por tanto, una tasa de embarazo del 24%.
En cuanto a la técnica en la que se ha centrado este trabajo, IAC, se han realizado 3.477 ciclos durante los 16 años de experiencia de nuestro hospital con esta TRA. El número total de parejas sometidas a esta TRA es de 1.192 y el número de embarazos conseguidos durante los 16 años estudiados asciende a 354. Por tanto, la tasa de embarazo/ciclo obtenida es del 10,18%, mientras que por pareja es del 29,70%. La tasa de embarazo acumulada en 4 ciclos es del 38,56%. En cuanto a la media de ciclos realizados/pareja fue de 2,92.
Respecto al número de abortos y la tasa correspondiente, los resultados obtenidos son 80 y 22,60%, respectivamente. La tasa de nacidos vivos/ciclo es del 7,88%. Por otro lado, la tasa de embarazo múltiple es del 6,78%.
La media de edad de las mujeres en tratamiento de fertilidad en nuestro centro es de 32,7±3,8 años (19-44 años).
Las causas de esterilidad más frecuentemente encontradas fueron: factor masculino leve/moderado (29,28%), factor desconocido (27,09%), factor funcional ovárico (25,09%), endometriosis (13,36%) y obstrucción tubárica unilateral (5,18%). En el 36,26% de los casos el diagnóstico fue exclusivamente femenino, en el 33,42% el diagnóstico fue exclusivamente masculino y en un 31,31% las causas encontradas fueron mixtas.
La media y desviación estándar del número de folículos en el día de la administración de la hCG fue 1,2±1,3.
En cuanto a las cancelaciones en nuestro centro, un 5% de los ciclos iniciados no se finalizan.
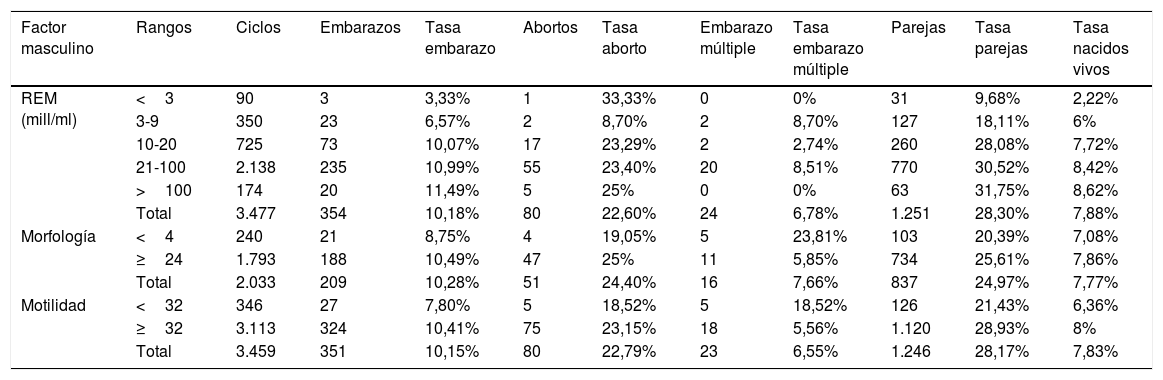
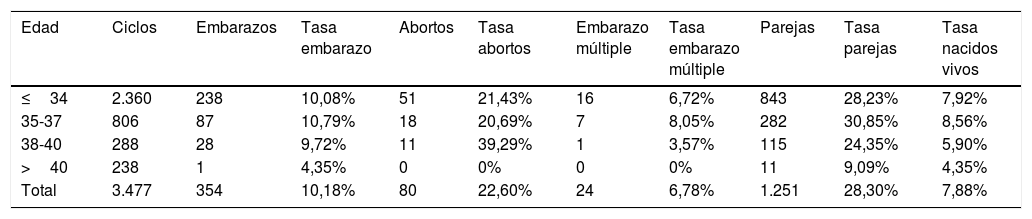
Las diferentes tasas calculadas en función de los datos referentes a factores masculinos (REM, morfología y motilidad progresiva inicial) se recogen en la tabla 1, mientras que las tasas calculadas en función de la edad de la mujer (factor femenino) se recogen en la tabla 2.
Resultados de la inseminación artificial conyugal en función de los factores masculinos (REM, morfología y motilidad)
| Factor masculino | Rangos | Ciclos | Embarazos | Tasa embarazo | Abortos | Tasa aborto | Embarazo múltiple | Tasa embarazo múltiple | Parejas | Tasa parejas | Tasa nacidos vivos |
|---|---|---|---|---|---|---|---|---|---|---|---|
| REM (mill/ml) | <3 | 90 | 3 | 3,33% | 1 | 33,33% | 0 | 0% | 31 | 9,68% | 2,22% |
| 3-9 | 350 | 23 | 6,57% | 2 | 8,70% | 2 | 8,70% | 127 | 18,11% | 6% | |
| 10-20 | 725 | 73 | 10,07% | 17 | 23,29% | 2 | 2,74% | 260 | 28,08% | 7,72% | |
| 21-100 | 2.138 | 235 | 10,99% | 55 | 23,40% | 20 | 8,51% | 770 | 30,52% | 8,42% | |
| >100 | 174 | 20 | 11,49% | 5 | 25% | 0 | 0% | 63 | 31,75% | 8,62% | |
| Total | 3.477 | 354 | 10,18% | 80 | 22,60% | 24 | 6,78% | 1.251 | 28,30% | 7,88% | |
| Morfología | <4 | 240 | 21 | 8,75% | 4 | 19,05% | 5 | 23,81% | 103 | 20,39% | 7,08% |
| ≥24 | 1.793 | 188 | 10,49% | 47 | 25% | 11 | 5,85% | 734 | 25,61% | 7,86% | |
| Total | 2.033 | 209 | 10,28% | 51 | 24,40% | 16 | 7,66% | 837 | 24,97% | 7,77% | |
| Motilidad | <32 | 346 | 27 | 7,80% | 5 | 18,52% | 5 | 18,52% | 126 | 21,43% | 6,36% |
| ≥32 | 3.113 | 324 | 10,41% | 75 | 23,15% | 18 | 5,56% | 1.120 | 28,93% | 8% | |
| Total | 3.459 | 351 | 10,15% | 80 | 22,79% | 23 | 6,55% | 1.246 | 28,17% | 7,83% |
Resultados de la inseminación artificial conyugal en función de los factores femeninos (edad)
| Edad | Ciclos | Embarazos | Tasa embarazo | Abortos | Tasa abortos | Embarazo múltiple | Tasa embarazo múltiple | Parejas | Tasa parejas | Tasa nacidos vivos |
|---|---|---|---|---|---|---|---|---|---|---|
| ≤34 | 2.360 | 238 | 10,08% | 51 | 21,43% | 16 | 6,72% | 843 | 28,23% | 7,92% |
| 35-37 | 806 | 87 | 10,79% | 18 | 20,69% | 7 | 8,05% | 282 | 30,85% | 8,56% |
| 38-40 | 288 | 28 | 9,72% | 11 | 39,29% | 1 | 3,57% | 115 | 24,35% | 5,90% |
| >40 | 238 | 1 | 4,35% | 0 | 0% | 0 | 0% | 11 | 9,09% | 4,35% |
| Total | 3.477 | 354 | 10,18% | 80 | 22,60% | 24 | 6,78% | 1.251 | 28,30% | 7,88% |
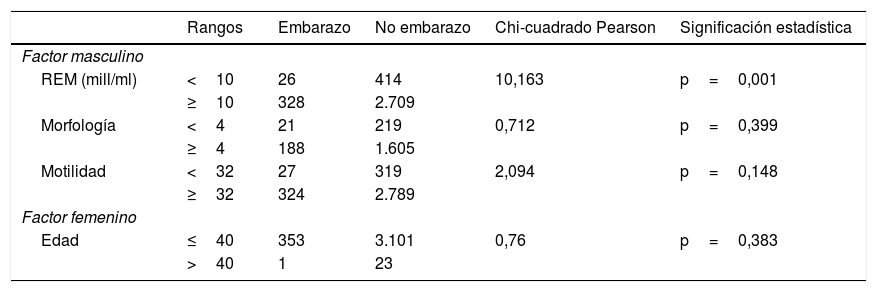
Tras el análisis bivariante de los datos mediante la prueba Chi-cuadrado, se ha obtenido una relación estadísticamente significativa entre embarazo y REM con una p<0,05. Sin embargo, la relación entre embarazo y el resto de variables (edad de la mujer, morfología y motilidad) no ha resultado ser estadísticamente significativa. Los resultados se recogen en la tabla 3.
Relación entre las distintas variables a estudio y embarazo, mediante el cálculo del estadístico Chi-cuadrado de Pearson
| Rangos | Embarazo | No embarazo | Chi-cuadrado Pearson | Significación estadística | |
|---|---|---|---|---|---|
| Factor masculino | |||||
| REM (mill/ml) | <10 | 26 | 414 | 10,163 | p=0,001 |
| ≥10 | 328 | 2.709 | |||
| Morfología | <4 | 21 | 219 | 0,712 | p=0,399 |
| ≥4 | 188 | 1.605 | |||
| Motilidad | <32 | 27 | 319 | 2,094 | p=0,148 |
| ≥32 | 324 | 2.789 | |||
| Factor femenino | |||||
| Edad | ≤40 | 353 | 3.101 | 0,76 | p=0,383 |
| >40 | 1 | 23 |
En el caso de las variables embarazo y REM, y con el fin de evaluar la fuerza de asociación entre ellas, se ha obtenido la medida estadística odds ratio. La probabilidad de que con un REM<10mill/ml no se consiga un embarazo es 1.957 veces superior a la probabilidad de conseguir un embarazo (IC95%: 1,286-2,978).
DiscusiónLa tasa de embarazo/ciclo total es del 10,18%, situándose ligeramente por debajo de las cifras registradas por la SEF en los últimos años: 2006-2013 (12,6-13,1%) (Prados et al., 2017). Probablemente, la tasa de embarazo/ciclo total se sitúa en torno al 10% a expensas de las cifras obtenidas en los primeros años, cuando nuestro centro se encontraba en fase de adaptación y organización para la realización de inseminación artificial. Sin embargo, en los 2 últimos años las cifras se sitúan en torno al 13% (12,8% en 2016 y 13,6% en 2017) (fig. 1), siendo estos resultados muy similares a los registrados por la SEF. Además, la tasa de nacidos vivos por ciclo obtenida en nuestro hospital es cercana a la obtenida en los últimos años a nivel europeo (7,9 vs. 8,6%) (European IVF-monitoring Consortium (EIM); European Society of Human Reproduction and Embryology (ESHRE) et al., 2017).
Se ha obtenido mayor tasa de embarazo/ciclo con REM≥10mill/ml frente a REM<10mill/ml (10,80 vs. 5,91%), siendo muy baja con REM<3mill/ml (3,33%). Esto concuerda con las recomendaciones de diversos organismos y clínicas de fertilidad de realizar IAC con REM>3mill/ml, aunque en nuestro hospital, el punto de corte se fijó en 10mill/ml por la mayor tasa de embarazo (Estela et al., 2004). Roshan Nikbakht, et al en 2011 también encontraron que un REM≥10mill/ml era un factor de buen pronóstico en IAC (Nikbakht y Saharkhiz, 2011). Además, en nuestro estudio, tras el análisis estadístico de los datos, la asociación entre REM y gestación ha resultado ser estadísticamente significativa.
También las tasas han sido superiores en mujeres menores de 40 años frente a mujeres mayores de 40 años (10,20 vs. 4,35%). Estos resultados también coinciden con numerosos estudios en los que se ha demostrado que la edad es un factor predictor de éxito en la IAC (Hansen et al., 2016; Thijssen et al., 2017). Sin embargo, en nuestro estudio no se ha obtenido una relación estadísticamente significativa entre embarazo y edad de la mujer.
La tasa de embarazo con morfología≥4% también fue mayor en comparación con la tasa con morfología<4% (10,49 vs. 8,75%). Aunque, en este caso, la diferencia no es tan importante, lo cual concuerda con los resultados publicados en una revisión sistemática realizada por Kohn, et al. en 2017. En ella se concluye que la morfología espermática anormal por sí sola no debe excluir a las parejas para intentar realizar la inseminación artificial intrauterina (Kohn et al., 2017). Esto coincidiría con nuestros resultados obtenidos tras el análisis estadístico bivariante entre gestación y morfología, donde no se ha obtenido relación estadísticamente significativa. También Lockwood, et al. concluyen en su estudio que los pacientes que presentan únicamente como parámetro espermático alterado la morfología, obtienen tasas de embarazo similares a aquellos con normozoospermia (Lockwood et al., 2015). Sin embargo, esto contradice a las recomendaciones de la SEF sobre «Indicaciones de FIV-ICSI» (Matorras y Hernandez, 2017) que establecen como criterio para la realización de ICSI, precisamente, la teratozoospermia, ya sea moderada, grave o total.
Por último, también se ha obtenido mayor tasa de embarazo por ciclo con una motilidad progresiva inicial≥32% frente a una motilidad progresiva inicial<32% (10,41 vs. 7,80%). Algunos estudios han demostrado que la motilidad progresiva inicial es un factor predictivo de éxito en la IAC (Yavuz et al., 2013), mientras que otros no han encontrado asociación entre este parámetro espermático y gestación tras IAC (Lemmens et al., 2016), al igual que en nuestro caso, donde la relación no ha resultado ser estadísticamente significativa.
La tasa de aborto total obtenida durante 2001-2017 es del 22,60%, la cual es una cifra muy similar a la recogida por la SEF en los últimos años (Prados et al., 2017). Los porcentajes obtenidos en el período de estudio oscilan del 7,69 al 41,18%. Nuestros resultados muestran que aumenta significativamente con la edad, siendo un 21,52% en mujeres≤34 años, un 20,69% en mujeres entre 35 y 37 años y un 39,29% en el grupo de mujeres entre 38 y 40 años. Cabe destacar que en nuestro centro solo se ha realizado un total de 28 ciclos de IAC a 12 mujeres>40 años, lo que refleja el seguimiento de las recomendaciones de diferentes organismos y sociedades científicas de realizar IAC en mujeres de hasta 40 años (Buxaderas, 2017; Informe estadístico de técnicas de reproducción, 2017; Speyer et al., 2013).
Sin embargo, nuestra tasa de embarazo múltiple es del 6,78%, mientras que la tasa de los centros participantes en el registro de la SEF durante el período 2006-2013 se sitúa en torno al 12% (Prados et al., 2017). En los 2 últimos registros publicados por la SEF, 2014 y 2015 (Informe estadístico de técnicas de reproducción, 2017), la tasa de embarazo múltiple es del 12,3 y 11,1%, respectivamente. Por tanto, nuestra tasa de embarazo múltiple es la mitad en comparación con los centros españoles. Esta baja tasa obtenida en nuestro centro es el resultado de un control exhaustivo de las pacientes, ya que, por las repercusiones médicas, psicológicas, sociales y económicas que supone un embarazo múltiple, se considera primordial evitarlo. Nuestra tasa difiere también de los resultados obtenidos a nivel europeo. Aunque la tasa de embarazos triple a término sí es igual (0,6%), nuestra tasa de embarazo gemelar a término sigue siendo más baja (5,9%) respecto a la tasa europea (9,5%) (European IVF-monitoring Consortium (EIM); European Society of Human Reproduction and Embryology (ESHRE) et al., 2017).
En cuanto a posibles limitaciones, hay que tener en cuenta que el registro de la SEF ha sido voluntario hasta hace 3 años y puede no haber sido un reflejo exacto de la situación de los centros acreditados en España para la realización de TRA hasta este momento. Sin embargo, los centros participantes tienen gran actividad y representan una gran proporción de la labor que se realiza en nuestro país.
ConclusionesNo obstante y aunque la IAC, al contrario que otras TRA, no ha presentado grandes cambios o mejoras en los últimos años, sigue siendo una técnica consolidada, segura, poco invasiva, simple y barata que puede ayudar a un gran porcentaje de parejas antes de recurrir a otras técnicas más complejas y costosas. De hecho, en este estudio, se ha confirmado que consigue tasas de embarazo acumuladas (38,56%) similares a los resultados obtenidos en TRA más complejas y costosas.
De este estudio, también se puede concluir que únicamente el REM podría considerarse como factor predictor de éxito en la IAC debido a la relación estadísticamente significativa obtenida entre REM y gestación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.