La Estrategia del Ictus del Sistema Nacional de Salud (EISNS) fue un documento de consenso entre las distintas administraciones y sociedades científicas que se desarrolló con el objetivo de mejorar la calidad del proceso asistencial y garantizar la equidad territorial. Nuestro objetivo fue analizar los recursos asistenciales existentes y si se había cumplido el objetivo de la EISNS.
Material y métodosLa encuesta sobre los recursos disponibles se realizó por un comité de neurólogos de cada una de las comunidades autónomas (CC.AA), los cuales también realizaron la encuesta de 2008. Los ítems incluidos fueron el número de Unidades de Ictus (UI), su dotación (monitorización, neurólogo 24h/7 días, ratio enfermería, protocolos), ratio cama UI/100.000 habitantes, recursos diagnósticos (ecografía cardíaca y arterial cerebral, neuroimagen avanzada), realización de trombolisis intravenosa, intervencionismo neurovascular (INV), cirugía del infarto maligno de la arteria cerebral media (ACM) y disponibilidad de la telemedicina.
ResultadosSe incluyeron datos de 136 hospitales. Existen 45 UI distribuidas de un modo desigual. La relación cama de UI por habitantes y comunidad autónoma osciló entre 1/74.000 a 1/1.037.000 habitantes, cumpliendo el objetivo solo Cantabria y Navarra. Se realizaron por neurólogos 3.237 trombolisis intravenosas en 83 hospitales, con un porcentaje respecto del total de ictus isquémico entre el 0,3 y el 33,7%. Los hospitales sin UI tenían una disponibilidad variable de recursos. Se realiza INV en todas las CC.AA salvo La Rioja, la disponibilidad del INV 24h/7 días solo existe en 17 ciudades. Hay 46 centros con cirugía del infarto maligno de la ACM y 5 con telemedicina.
ConclusiónLa asistencia al ictus ha mejorado en cuanto al incremento de hospitales participantes, la mayor aplicación de trombolisis intravenosa y procedimientos endovasculares, también en la cirugía del infarto maligno de la ACM, pero con insuficiente implantación de UI y de la telemedicina. La disponibilidad de recursos diagnósticos es buena en la mayoría de las UI, e irregular en el resto de hospitales. Las distintas CC.AA deben avanzar para garantizar el mejor tratamiento y equidad territorial, y así conseguir el objetivo de la EISNS.
The Spanish Health System's stroke care strategy (EISNS) is a consensus statement that was drawn up by various government bodies and scientific societies with the aim of improving quality throughout the care process and ensuring equality among regions. Our objective is to analyse existing healthcare resources and establish whether they have met EISNS targets.
Material and methodsThe survey on available resources was conducted by a committee of neurologists representing each of Spain's regions; the same committee also conducted the survey of 2008. The items included were the number of stroke units (SU), their resources (monitoring, neurologists on call 24h/7d, nurse ratio, protocols), SU bed ratio/100 000 inhabitants, diagnostic resources (cardiac and cerebral arterial ultrasound, advanced neuroimaging), performing iv thrombolysis, neurovascular interventional radiology (neuro VIR), surgery for malignant middle cerebral artery (MCA) infarctions and telemedicine availability.
ResultsWe included data from 136 hospitals and found 45 Stroke Units distributed unequally among regions. The ratio of SU beds to residents ranged from 1/74,000 to 1/1,037,000 inhabitants; only the regions of Cantabria and Navarre met the target. Neurologists performed 3,237 intravenous thrombolysis procedures in 83 hospitals; thrombolysis procedures compared to the total of ischaemic strokes yielded percentages ranging from 0.3 to 33.7%. Hospitals without SUs showed varying levels of available resources. Neuro VIR is performed in every region except La Rioja, and VIR is only available on a 24h/7 d basis in 17 cities. Surgery for malignant MCA infarction is performed in 46 hospitals, and 5 have telemedicine.
ConclusionStroke care has improved in terms of numbers of participating hospitals, the increased use of intravenous thrombolysis and endovascular procedures, and surgery for malignant MCA infarction. Implementation of SUs and telemedicine remain insufficient. The availability of diagnostic resources is good in most SUs and irregular in other hospitals. Regional governments should strive to ensure better care and territorial equality, which would achieve the EISNS objectives.
El ictus es una entidad compleja y heterogénea que incluye tanto la enfermedad cerebrovascular isquémica como la hemorrágica. El ictus desde el punto de vista etiológico se relaciona fundamentalmente con los factores de riesgo vascular tradicionales; asociándose con frecuencia a las otras manifestaciones de la enfermedad vascular aterosclerótica como son la cardiopatía isquémica y la enfermedad arterial periférica. Constituye en la actualidad una importante causa de dependencia y muerte1,2, además de representar un importante coste personal, familiar y social3.
El proceso asistencial al ictus ha experimentado una mejoría drástica tras la implantación de las Unidades de Ictus (UI). Las UI se organizan como una unidad de cuidados intermedios durante la fase aguda y representan una intervención coste-efectiva al disminuir la mortalidad, las secuelas neurológicas y la necesidad de institucionalización4,5. Este efecto beneficioso de las UI es independiente de la edad, sexo, subtipo etiológico y la gravedad del ictus4. La trombolisis intravenosa es la segunda medida terapéutica que es capaz de mejorar el pronóstico funcional del paciente6–8, aunque requiere de neurólogos entrenados en la asistencia a pacientes con ictus en fase aguda, para garantizar su uso seguro y la indicación adecuada9–11. En pacientes que no se han beneficiado de la trombolisis intravenosa o en aquellos en los que está contraindicada, se puede recurrir a las técnicas endovasculares (intervencionismo neurovascular [INV]) mediante la trombolisis intrarterial o mediante trombectomía mecánica12.
Los estudios de «neuroimagen avanzada» mediante la tomografía computarizada (TC) o la resonancia magnética (RM) permiten valorar el tejido cerebral en riesgo, lo que es útil en la toma de decisiones para el tratamiento trombolítico en supuestos como el ictus del despertar o para ampliar la ventana terapéutica8,13. La telemedicina es un recurso que permite valorar a distancia a los pacientes y así favorecer el acceso al tratamiento trombolítico en aquellos pacientes en que lo tienen limitado por razones geográficas14,15. De esta manera se puede valorar tanto el examen clínico del paciente como los estudios radiológicos realizados in situ. Finalmente, otra intervención que ha demostrado beneficio en la asistencia al ictus es el empleo de la craniectomía descompresiva en el tratamiento del infarto maligno de la cerebral media, entidad en la que se ha conseguido reducir la alta mortalidad y la discapacidad asociadas16.
El Grupo de Estudio de Enfermedades Cerebrovasculares (GEECV) de la Sociedad Española de Neurología ha establecido unas recomendaciones para la organización asistencial del ictus agudo17–19. El Plan de Atención Sanitaria al Ictus (PASI) y su actualización posterior también establecieron unos niveles asistenciales de ictus en función de los recursos asistenciales disponibles, dividiendo a los hospitales en 3 niveles19. De esta manera tenemos hospitales con Equipos de Ictus, hospitales con UI y hospitales de Referencia de Ictus19,20.
En el año 2008, el Consejo Interterritorial del Ministerio de Salud y Política Social aprobó la Estrategia del Ictus del Sistema Nacional de Salud (EISNS)21. La EISNS fue el consenso de todas las sociedades científicas y profesionales en el ictus y los representantes de las 17 comunidades autónomas y el Instituto Nacional de Gestión Sanitaria (INGESA). En ella se abarcaron diversos aspectos del ictus como la prevención, atención en fase aguda, rehabilitación e investigación. Establece que cada comunidad autónoma (CC.AA.) debe realizar un plan de ictus regional, donde cada una de ellas establezca los recursos que necesita para cumplir con los objetivos.
En la actualidad en toda Europa muchos casos de ictus no se benefician del ingreso en una UI, tal como se recomienda en la Declaración de Helsingborg y a pesar de las evidencias existentes respecto al beneficio de las UI. La EISNS ha tratado de incrementar esta oferta reorientando los recursos asistenciales adecuados21–23. Hemos querido evaluar los recursos existentes en atención al ictus agudo en el año 2012 y compararlos con la encuesta previa del 2008 en un contexto donde la EISNS está vigente24.
Material y métodoSe realizó una encuesta nacional entre enero y junio de 2012 en todas las CC.AA. con excepción de las ciudades autónomas de Ceuta y Melilla, que fue coordinada por 2 representantes de cada una de las respectivas comunidades, todos ellos miembros del GEECV con la premisa de no haber participado en la elaboración de la EISNS. Estos, a su vez trasladaron el cuestionario a los coordinadores de las UI o del Servicio de Neurología de cada hospital. La encuesta incluyó los ítems que se analizaron en la encuesta de los recursos disponibles en el año 2008. Se recogieron datos de 136 hospitales españoles de titularidad pública obtenidos del Catálogo Nacional de Hospitales, sin incluir los hospitales privados que no atienden a los pacientes no adscritos al Servicio Nacional de Salud.
Se recopilaron datos sobre la disponibilidad de las UI en cada hospital y el número total de camas de las UI, calculando las ratios UI/población y cama de UI/población en función del número de habitantes de cada comunidad, consignando el número de UI por comunidad y aquellas provincias que carecían de las mismas. Con el objeto de comprobar si las UI cumplían con una dotación mínima imprescindible que garantizase sus beneficios se valoró si disponían de: neurólogo de guardia de presencia física 24h/7 días, monitorización multiparámetro no invasiva (MMP), enfermería entrenada con una ratio por camas de UI de 1/4-1/6 y la disponibilidad de protocolos diagnóstico-terapéuticos propios.
Otro de los ítems valorados fue el número de hospitales con programa de trombolisis intravenosa realizada por neurólogos, y el número de pacientes tratados durante el año 2011 en cada centro y en cada comunidad respectivamente, valorando el porcentaje de pacientes tratados respecto al total de pacientes ingresados con ictus isquémico. Se reflejó el número de centros que contaban con experiencia en INV, así como la disponibilidad horaria para administrar el tratamiento endovascular. Se compilaron los datos de la accesibilidad a técnicas de neuroimagen avanzadas en la fase aguda del ictus y de cuál era la técnica disponible en cada caso, ya fuese TC, RM o ambas. También se recogió el número de hospitales que disponían de protocolos para la craniectomía descompresiva en el tratamiento del infarto maligno de la arteria cerebral media. Por último, también se documentó la existencia de programas de telemedicina en el tratamiento del ictus agudo y la población que no se beneficiaba de este recurso en el caso de que esa área de población no contase con UI.
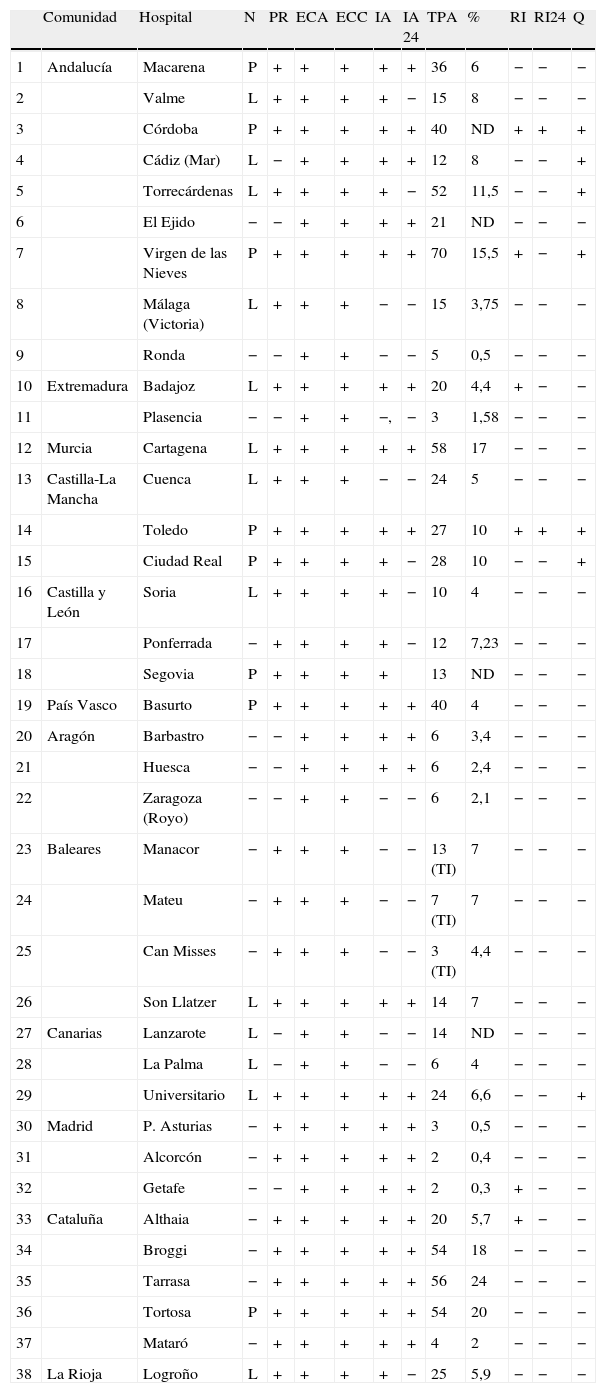
ResultadosSe recogieron datos de 136 hospitales españoles. Existen 45 UI en España. A excepción de 3, todas cuentan con el recurso imprescindible de tener un neurólogo de presencia física las 24h los 365 días del año. El requisito de disponer de enfermería entrenada en ictus con una ratio de una enfermera por cada 4-6 camas se cumple en todas ellas a excepción de 4 UI, (compartida con el resto de la planta de hospitalización). Los otros 2 requisitos (protocolos y MMP) se cumplían en 44 de ellas. La disponibilidad de protocolos asistenciales también relevante en los centros sin UI, ya que 28 de los 38 hospitales cuentan con ellos (tabla 1). De los 38 hospitales en los que los neurólogos tratan con trombolisis hay neurólogo de presencia física en 8 y de guardia localizada en 13 de ellos.
Procedimientos diagnósticos y tratamientos de los hospitales que tratan r-TPA sin UI en 2011
| Comunidad | Hospital | N | PR | ECA | ECC | IA | IA 24 | TPA | % | RI | RI24 | Q | |
| 1 | Andalucía | Macarena | P | + | + | + | + | + | 36 | 6 | − | − | − |
| 2 | Valme | L | + | + | + | + | − | 15 | 8 | − | − | − | |
| 3 | Córdoba | P | + | + | + | + | + | 40 | ND | + | + | + | |
| 4 | Cádiz (Mar) | L | − | + | + | + | + | 12 | 8 | − | − | + | |
| 5 | Torrecárdenas | L | + | + | + | + | − | 52 | 11,5 | − | − | + | |
| 6 | El Ejido | − | − | + | + | + | + | 21 | ND | − | − | − | |
| 7 | Virgen de las Nieves | P | + | + | + | + | + | 70 | 15,5 | + | − | + | |
| 8 | Málaga (Victoria) | L | + | + | + | − | − | 15 | 3,75 | − | − | − | |
| 9 | Ronda | − | − | + | + | − | − | 5 | 0,5 | − | − | − | |
| 10 | Extremadura | Badajoz | L | + | + | + | + | + | 20 | 4,4 | + | − | − |
| 11 | Plasencia | − | − | + | + | −, | − | 3 | 1,58 | − | − | − | |
| 12 | Murcia | Cartagena | L | + | + | + | + | + | 58 | 17 | − | − | − |
| 13 | Castilla-La Mancha | Cuenca | L | + | + | + | − | − | 24 | 5 | − | − | − |
| 14 | Toledo | P | + | + | + | + | + | 27 | 10 | + | + | + | |
| 15 | Ciudad Real | P | + | + | + | + | − | 28 | 10 | − | − | + | |
| 16 | Castilla y León | Soria | L | + | + | + | + | − | 10 | 4 | − | − | − |
| 17 | Ponferrada | − | + | + | + | + | − | 12 | 7,23 | − | − | − | |
| 18 | Segovia | P | + | + | + | + | 13 | ND | − | − | − | ||
| 19 | País Vasco | Basurto | P | + | + | + | + | + | 40 | 4 | − | − | − |
| 20 | Aragón | Barbastro | − | − | + | + | + | + | 6 | 3,4 | − | − | − |
| 21 | Huesca | − | − | + | + | + | + | 6 | 2,4 | − | − | − | |
| 22 | Zaragoza (Royo) | − | − | + | + | − | − | 6 | 2,1 | − | − | − | |
| 23 | Baleares | Manacor | − | + | + | + | − | − | 13 (TI) | 7 | − | − | − |
| 24 | Mateu | − | + | + | + | − | − | 7 (TI) | 7 | − | − | − | |
| 25 | Can Misses | − | + | + | + | − | − | 3 (TI) | 4,4 | − | − | − | |
| 26 | Son Llatzer | L | + | + | + | + | + | 14 | 7 | − | − | − | |
| 27 | Canarias | Lanzarote | L | − | + | + | − | − | 14 | ND | − | − | − |
| 28 | La Palma | L | − | + | + | − | − | 6 | 4 | − | − | − | |
| 29 | Universitario | L | + | + | + | + | + | 24 | 6,6 | − | − | + | |
| 30 | Madrid | P. Asturias | − | + | + | + | + | + | 3 | 0,5 | − | − | − |
| 31 | Alcorcón | − | + | + | + | + | + | 2 | 0,4 | − | − | − | |
| 32 | Getafe | − | − | + | + | + | + | 2 | 0,3 | + | − | − | |
| 33 | Cataluña | Althaia | − | + | + | + | + | + | 20 | 5,7 | + | − | − |
| 34 | Broggi | − | + | + | + | + | + | 54 | 18 | − | − | − | |
| 35 | Tarrasa | − | + | + | + | + | + | 56 | 24 | − | − | − | |
| 36 | Tortosa | P | + | + | + | + | + | 54 | 20 | − | − | − | |
| 37 | Mataró | − | + | + | + | + | + | 4 | 2 | − | − | − | |
| 38 | La Rioja | Logroño | L | + | + | + | + | − | 25 | 5,9 | − | − | − |
DCT: dúplex carotídeo y transcraneal; ECC: ecografía transtorácica y transesofágica; IA: imagen avanzada; IA24: imagen avanzada 24h; L: localizada; N: guardia neurología; ND: no disponible; P: tiempo completo; PR: protocolos; Q: cirugía cerebral media maligna; RI: intervencionismo; RI24: intervencionismo disponible 24h; TI: teleictus; TPA: número trombolisis intravenosas; %: porcentaje de tratamiento respecto al total de ingresos.
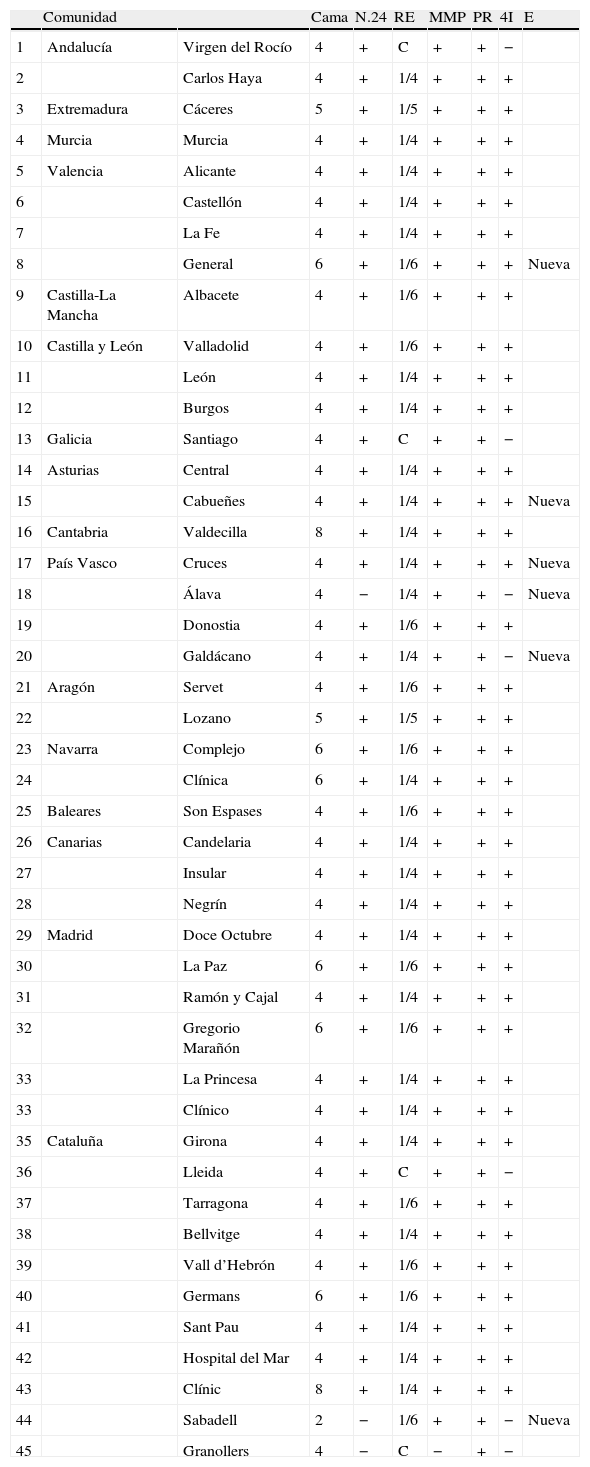
La implantación de las UI ha sido desigual en toda España, dado que aunque están presentes en casi todas las autonomías (94%), solo se cuenta con ellas en el 48% de las capitales de provincia (tabla 2). En 22 provincias no hay UI, 16 de las cuales cuentan con una población que supera los 300.000 habitantes, lo que justificaría la presencia de al menos 3 camas de UI en cada una de ellas. No obstante, en un número significativo de centros sin UI se dispone de los recursos diagnósticos y terapéuticos recomendados (tabla 1). La carencia de UI es especialmente llamativa en comunidades como Andalucía que solo cuenta con una UI en 2 de las 8 provincias, o Galicia donde solo disponen de una UI y La Rioja que no tiene ninguna. Al analizar la ratio cama de UI/número de habitantes en cada CC.AA. observamos que solo Cantabria y Navarra cumplen con el objetivo de tener al menos una cama de UI/100.000 habitantes. Al igual que en la encuesta anterior es Andalucía la comunidad más desfavorecida (ratio de una cama de UI por millón de habitantes) y La Rioja que no dispone de ninguna cama.
Listado de UI existentes en 2011 y recursos disponibles
| Comunidad | Cama | N.24 | RE | MMP | PR | 4I | E | ||
| 1 | Andalucía | Virgen del Rocío | 4 | + | C | + | + | − | |
| 2 | Carlos Haya | 4 | + | 1/4 | + | + | + | ||
| 3 | Extremadura | Cáceres | 5 | + | 1/5 | + | + | + | |
| 4 | Murcia | Murcia | 4 | + | 1/4 | + | + | + | |
| 5 | Valencia | Alicante | 4 | + | 1/4 | + | + | + | |
| 6 | Castellón | 4 | + | 1/4 | + | + | + | ||
| 7 | La Fe | 4 | + | 1/4 | + | + | + | ||
| 8 | General | 6 | + | 1/6 | + | + | + | Nueva | |
| 9 | Castilla-La Mancha | Albacete | 4 | + | 1/6 | + | + | + | |
| 10 | Castilla y León | Valladolid | 4 | + | 1/6 | + | + | + | |
| 11 | León | 4 | + | 1/4 | + | + | + | ||
| 12 | Burgos | 4 | + | 1/4 | + | + | + | ||
| 13 | Galicia | Santiago | 4 | + | C | + | + | − | |
| 14 | Asturias | Central | 4 | + | 1/4 | + | + | + | |
| 15 | Cabueñes | 4 | + | 1/4 | + | + | + | Nueva | |
| 16 | Cantabria | Valdecilla | 8 | + | 1/4 | + | + | + | |
| 17 | País Vasco | Cruces | 4 | + | 1/4 | + | + | + | Nueva |
| 18 | Álava | 4 | − | 1/4 | + | + | − | Nueva | |
| 19 | Donostia | 4 | + | 1/6 | + | + | + | ||
| 20 | Galdácano | 4 | + | 1/4 | + | + | − | Nueva | |
| 21 | Aragón | Servet | 4 | + | 1/6 | + | + | + | |
| 22 | Lozano | 5 | + | 1/5 | + | + | + | ||
| 23 | Navarra | Complejo | 6 | + | 1/6 | + | + | + | |
| 24 | Clínica | 6 | + | 1/4 | + | + | + | ||
| 25 | Baleares | Son Espases | 4 | + | 1/6 | + | + | + | |
| 26 | Canarias | Candelaria | 4 | + | 1/4 | + | + | + | |
| 27 | Insular | 4 | + | 1/4 | + | + | + | ||
| 28 | Negrín | 4 | + | 1/4 | + | + | + | ||
| 29 | Madrid | Doce Octubre | 4 | + | 1/4 | + | + | + | |
| 30 | La Paz | 6 | + | 1/6 | + | + | + | ||
| 31 | Ramón y Cajal | 4 | + | 1/4 | + | + | + | ||
| 32 | Gregorio Marañón | 6 | + | 1/6 | + | + | + | ||
| 33 | La Princesa | 4 | + | 1/4 | + | + | + | ||
| 33 | Clínico | 4 | + | 1/4 | + | + | + | ||
| 35 | Cataluña | Girona | 4 | + | 1/4 | + | + | + | |
| 36 | Lleida | 4 | + | C | + | + | − | ||
| 37 | Tarragona | 4 | + | 1/6 | + | + | + | ||
| 38 | Bellvitge | 4 | + | 1/4 | + | + | + | ||
| 39 | Vall d’Hebrón | 4 | + | 1/6 | + | + | + | ||
| 40 | Germans | 6 | + | 1/6 | + | + | + | ||
| 41 | Sant Pau | 4 | + | 1/4 | + | + | + | ||
| 42 | Hospital del Mar | 4 | + | 1/4 | + | + | + | ||
| 43 | Clínic | 8 | + | 1/4 | + | + | + | ||
| 44 | Sabadell | 2 | − | 1/6 | + | + | − | Nueva | |
| 45 | Granollers | 4 | − | C | − | + | − |
C: compartida; E: evolución; MMP: monitorización; N.24: neurólogo presencia 24h; PR: protocolo; RE: ratio enfermería/cama; SC: sin cambios; 4I: cumplir 4 items.
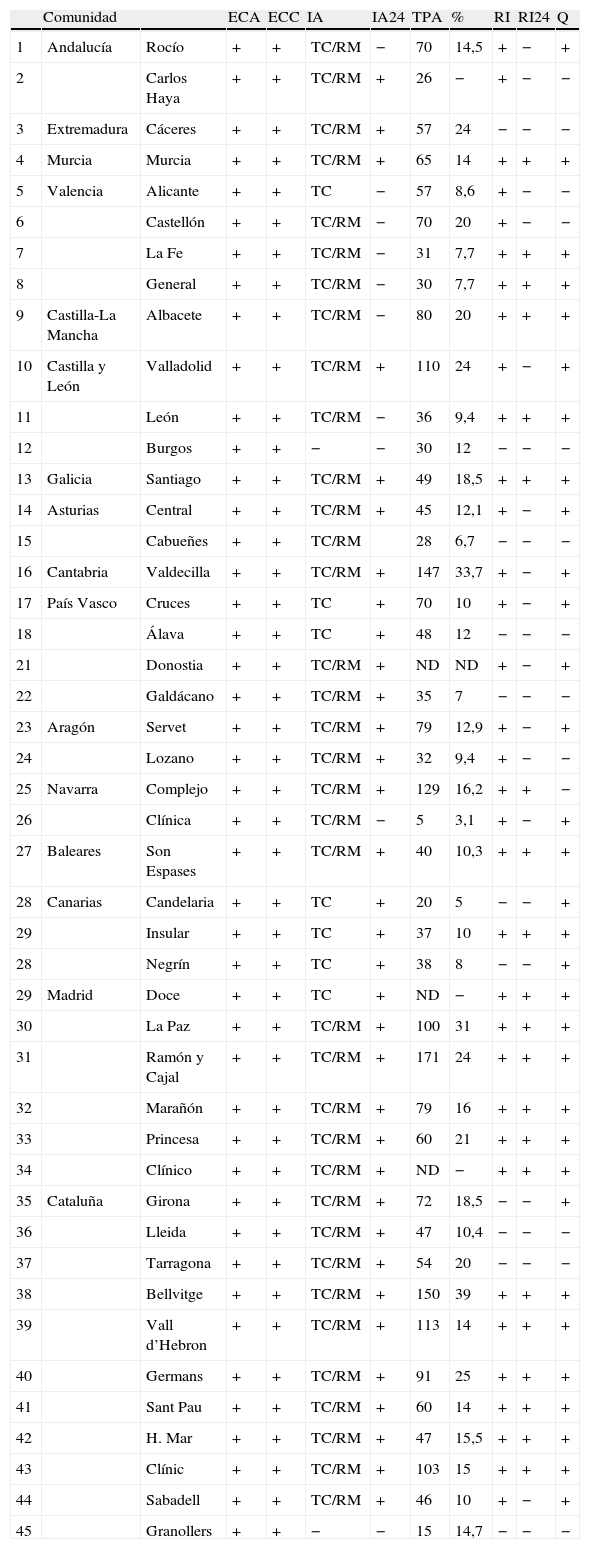
En lo relativo a los recursos diagnósticos para el estudio del ictus la disponibilidad es completa en todas las UI en cuanto al estudio arterial intra y extracraneal, pudiendo disponer de estudio ultrasonográfico y angiográfico, ya sea con arteriografía convencional con TC o RM. En todos los hospitales con UI hay técnicas de neuroimagen avanzada para la valoración arterial y de la penumbra isquémica; en todos los centros que tratan ictus se dispone de una u otra, y en 29 de ellos se cuenta con ambas (tabla 3). No obstante, en 24 de los centros que realizan trombolisis en fase aguda no está disponible más que la TC. Además en todos los hospitales con UI es posible realizar los estudios cardiológicos, tanto para la ecocardiografía transtorácica como la transesofágica, recursos que también se hallan disponibles en el resto de hospitales que realizan trombolisis intravenosa. En estos hospitales se dispone además de técnicas de neuroimagen avanzada en 27 de ellos (tabla 1).
Procedimientos diagnósticos y tratamientos de las UI existentes en 2011
| Comunidad | ECA | ECC | IA | IA24 | TPA | % | RI | RI24 | Q | ||
| 1 | Andalucía | Rocío | + | + | TC/RM | − | 70 | 14,5 | + | − | + |
| 2 | Carlos Haya | + | + | TC/RM | + | 26 | − | + | − | − | |
| 3 | Extremadura | Cáceres | + | + | TC/RM | + | 57 | 24 | − | − | − |
| 4 | Murcia | Murcia | + | + | TC/RM | + | 65 | 14 | + | + | + |
| 5 | Valencia | Alicante | + | + | TC | − | 57 | 8,6 | + | − | − |
| 6 | Castellón | + | + | TC/RM | − | 70 | 20 | + | − | − | |
| 7 | La Fe | + | + | TC/RM | − | 31 | 7,7 | + | + | + | |
| 8 | General | + | + | TC/RM | − | 30 | 7,7 | + | + | + | |
| 9 | Castilla-La Mancha | Albacete | + | + | TC/RM | − | 80 | 20 | + | + | + |
| 10 | Castilla y León | Valladolid | + | + | TC/RM | + | 110 | 24 | + | − | + |
| 11 | León | + | + | TC/RM | − | 36 | 9,4 | + | + | + | |
| 12 | Burgos | + | + | − | − | 30 | 12 | − | − | − | |
| 13 | Galicia | Santiago | + | + | TC/RM | + | 49 | 18,5 | + | + | + |
| 14 | Asturias | Central | + | + | TC/RM | + | 45 | 12,1 | + | − | + |
| 15 | Cabueñes | + | + | TC/RM | 28 | 6,7 | − | − | − | ||
| 16 | Cantabria | Valdecilla | + | + | TC/RM | + | 147 | 33,7 | + | − | + |
| 17 | País Vasco | Cruces | + | + | TC | + | 70 | 10 | + | − | + |
| 18 | Álava | + | + | TC | + | 48 | 12 | − | − | − | |
| 21 | Donostia | + | + | TC/RM | + | ND | ND | + | − | + | |
| 22 | Galdácano | + | + | TC/RM | + | 35 | 7 | − | − | − | |
| 23 | Aragón | Servet | + | + | TC/RM | + | 79 | 12,9 | + | − | + |
| 24 | Lozano | + | + | TC/RM | + | 32 | 9,4 | + | − | − | |
| 25 | Navarra | Complejo | + | + | TC/RM | + | 129 | 16,2 | + | + | − |
| 26 | Clínica | + | + | TC/RM | − | 5 | 3,1 | + | − | + | |
| 27 | Baleares | Son Espases | + | + | TC/RM | + | 40 | 10,3 | + | + | + |
| 28 | Canarias | Candelaria | + | + | TC | + | 20 | 5 | − | − | + |
| 29 | Insular | + | + | TC | + | 37 | 10 | + | + | + | |
| 28 | Negrín | + | + | TC | + | 38 | 8 | − | − | + | |
| 29 | Madrid | Doce | + | + | TC | + | ND | − | + | + | + |
| 30 | La Paz | + | + | TC/RM | + | 100 | 31 | + | + | + | |
| 31 | Ramón y Cajal | + | + | TC/RM | + | 171 | 24 | + | + | + | |
| 32 | Marañón | + | + | TC/RM | + | 79 | 16 | + | + | + | |
| 33 | Princesa | + | + | TC/RM | + | 60 | 21 | + | + | + | |
| 34 | Clínico | + | + | TC/RM | + | ND | − | + | + | + | |
| 35 | Cataluña | Girona | + | + | TC/RM | + | 72 | 18,5 | − | − | + |
| 36 | Lleida | + | + | TC/RM | + | 47 | 10,4 | − | − | − | |
| 37 | Tarragona | + | + | TC/RM | + | 54 | 20 | − | − | − | |
| 38 | Bellvitge | + | + | TC/RM | + | 150 | 39 | + | + | + | |
| 39 | Vall d’Hebron | + | + | TC/RM | + | 113 | 14 | + | + | + | |
| 40 | Germans | + | + | TC/RM | + | 91 | 25 | + | + | + | |
| 41 | Sant Pau | + | + | TC/RM | + | 60 | 14 | + | + | + | |
| 42 | H. Mar | + | + | TC/RM | + | 47 | 15,5 | + | + | + | |
| 43 | Clínic | + | + | TC/RM | + | 103 | 15 | + | + | + | |
| 44 | Sabadell | + | + | TC/RM | + | 46 | 10 | + | − | + | |
| 45 | Granollers | + | + | − | − | 15 | 14,7 | − | − | − |
DCT: dúplex carotídeo y transcraneal; ECC: ecografía transtorácica y transesofágica; ND: no disponible; Q: cirugía cerebral media maligna; RIV: intervencionismo; RIV24: intervencionismo disponible 24h; RM: resonancia magnética; TC: tomografía computarizada; TI: teleictus; TPA: número trombolisis intravenosas; %: porcentaje de tratamiento respecto total ingresos.
Existe un programa de trombolisis intravenosa coordinado por neurólogos en 83 hospitales repartidos por todas las CC.AA., teniendo en 61 hospitales neurólogo de guardia presencial a tiempo completo. De los cuales solo en 7 se tratan menos de 5 pacientes por año, lo que representa una mejoría respecto a la encuesta previa, que hasta 12,5% de los 80 hospitales trataban menos de 5 ictus por año. Aunque la tasa de administración de trombolisis intravenosa es variable en función de cada centro, se ha asistido a un notable incremento en el número de pacientes tratados llegando en algunos centros hasta el 39% del total de los pacientes ingresados con un ictus isquémico, con un total de 2.345 tratamientos en todo el estado. En hospitales sin UI se trata un número menor, 20 UI y 15 centros sin UI tratan más del 5% de los ictus (tablas 1 y 3). El incremento en el número de tratamientos ha sido homogéneo en todo el país, incluyendo en esta evolución favorable a los centros que no disponen de UI. En estos centros se tratan con un porcentaje variable que va desde el 0,3 al 24% de los pacientes (tabla 1). Los mayores porcentajes de pacientes tratados con trombolisis se dan fundamentalmente en los grandes centros de Madrid y Barcelona.
El recurso de la radiología intervencionista para el tratamiento del ictus en fase aguda está disponible en todas las autonomías con la excepción de La Rioja, aunque solo cuentan con este recurso 42 hospitales, de los cuales 33 están en hospitales con UI que cubren la asistencia de un total de 27 provincias (tablas 1 y 3). En este aspecto se ha producido también un incremento respecto a la situación previa, ya que está disponible de manera continua las 24h durante todo el año en 17 áreas asistenciales, señalar que en Cataluña y en Madrid la demanda asistencial se cubre con un sistema de nodos. La disponibilidad de la cirugía del infarto maligno de la arteria cerebral media existe en 37 de los 45 centros que disponen de UI (tabla 3) y en otros 9 centros en los que no hay UI (tabla 1).
En el año 2009 el recurso de la telemedicina solo estaba disponible en Baleares, en la actualidad constatamos una mejoría al respecto pues se encuentra disponible en 5 áreas geográficas.
DiscusiónLa EISNS fue auspiciada por el Ministerio de Sanidad y Política Social, consensuada con todas las sociedades científicas implicadas en el proceso asistencial del ictus y suscrita por la totalidad de los gobiernos autonómicos21. Para la consecución del objetivo de la EISNS las distintas CC.AA. debían redactar un plan regional y establecer los recursos necesarios para poder cumplir con el objetivo de la EISNS en un plazo de 2 años. De esta manera se introducirían las mejoras en el proceso asistencial para que la asistencia fuese la óptima en relación con las evidencias científicas y así poder garantizar la equidad territorial. Los datos disponibles en el momento de la aprobación de la EISNS constataban inequidades en la asistencia sanitaria, de forma que la dotación de las infraestructuras disponibles era óptima en unas CC.AA., mientras que en otras era deficiente. El objetivo del GEECV al realizar la primera «Encuesta de recursos asistenciales al ictus en España» fue comprobar cuál era la situación real de la asistencia neurológica del ictus agudo a final del año 2008 y repetir la recogida de datos a los 2 años con el objetivo de evaluar si se había producido una mejora en la asistencia a los pacientes con ictus agudo en un contexto donde la EISNS ya estaba vigente24. Está fuera del propósito de esta encuesta el análisis del resto de los objetivos de EISNS que eran más amplios e incluían aspectos relevantes, como la prevención primaria como secundaria de la enfermedad vascular, la rehabilitación y reinserción social, además de mejorar la formación e investigación en la enfermedad vascular cerebral.
Las UI representan el mejor tratamiento del ictus y el que proporciona mayor beneficio en términos poblacionales25–27. Las UI disminuyen la probabilidad de muerte o incapacidad en todos los subgrupos de pacientes, excepto en los pacientes con reducción del nivel de conciencia, y este beneficio se mantiene a largo plazo25,26. La monitorización y valoración neurológica precoces, junto con el trabajo multidisciplinar se asocian a una menor mortalidad o dependencia tras el ictus28,29. La encuesta realizada en el año 2009 mostró que la dotación de las UI era adecuada al analizar las variables de ratio de enfermería, monitorización, atención continuada y uso de protocolos de actuación24. No obstante, la distribución de las mismas era irregular, ya que estaban concentradas en grandes núcleos urbanos como Madrid y Barcelona, y no se cumplía el objetivo de tener al menos una cama de UI por cada 100.000 habitantes24. De esta manera se documentaron inequidades territoriales, mostrando una dotación de infraestructuras claramente insuficiente en Andalucía, Galicia, Castilla-La Mancha y La Rioja. No obstante, a pesar de no disponer de UI hay un número significativo de hospitales que cuentan con recursos importantes tanto para el diagnóstico como para el tratamiento del ictus. En este sentido España no difiere del resto de países de la Unión Europea en los que se replican las carencias en la disponibilidad de UI30. A este respecto cabe destacar la relevancia de la iniciativa del Ministerio de Sanidad y Política Social que perseguía incrementar la oferta de recursos disponibles y que no tiene paralelismo en los países de nuestro medio.
Los datos actuales muestran un crecimiento del número de UI, aunque todavía insuficiente para satisfacer las demandas asistenciales de manera óptima. Se implantaron 3 UI en Cataluña y País Vasco, una en Asturias y otra en la Comunidad Valenciana. De esta manera podemos documentar que persisten las desigualdades territoriales ya recogidas en la encuesta anterior, sin mejoría en las comunidades que contaban con peor dotación. En el grupo de las peor dotadas destacan Andalucía y La Rioja, aunque también ocurre lo mismo en otras comunidades como Castilla-La Mancha y Galicia. No se experimentó ningún beneficio en el número de camas de UI disponibles por habitantes, ya que el objetivo de disponer de una cama por cada 100.000 habitantes solo se consiguió en Cantabria. En 22 provincias no hay UI lo que impide el acceso a las mismas a más de 10.000.000 de personas, 16 de las provincias cuentan con una población que supera los 300.000 habitantes, lo que hubiese justificado la presencia de al menos 3 camas de UI en cada una de ellas.
En todas las UI se cumplen requisitos como la MMP o el uso de protocolos diagnóstico-terapéuticos, además de un esquema de trabajo multidisciplinar. Un aspecto que consideramos crucial como la presencia de neurólogos de guardia in situ las 24h se satisfizo en 41 de las 44 UI. La presencia de neurólogo para la atención continuada al ictus se ha relacionado con una mejoría en la calidad de la atención al ictus, dado que facilita la valoración y acceso precoces al tratamiento, mejorando así el pronóstico31,32. La dotación de enfermería es adecuada a los requisitos recomendados en general, solo en 5 UI no se cumple la ratio adecuada de 1-4/6 camas lo que debe ser modificado rápidamente.
La disponibilidad de recursos diagnósticos en los sistemas de atención al ictus es crucial tanto para el diagnóstico etiológico, como para el manejo en fase aguda con el uso de técnicas de neuroimagen avanzada19,33,34. Estas últimas mejoran la selección de los pacientes y han permitido avanzar en la aplicación de los nuevos tratamientos y nuevas indicaciones8. En lo relativo a los recursos diagnósticos para el estudio del ictus la disponibilidad es completa en cuanto al estudio arterial tanto intra como extracraneal, pudiendo contar en todas las UI con estudio ultrasonográfico y angiográfico, ya sea con arteriografía convencional como con TC o RM. En todas las UI se disponen de técnicas de neuroimagen avanzada para la valoración arterial y de penumbra isquémica, en todos los centros que tratan ictus se dispone de una u otra, en 29 de ellos se cuenta con ambas, aunque en 24 de los centros que usan trombolisis en fase aguda no está disponible más que la TC convencional. Además, en todas las UI es posible realizar los estudios cardiológicos, disponiendo de ecocardiografía transtorácica y la transesofágica.
La trombolisis intravenosa es el tratamiento que ha demostrado mayor eficacia en el infarto cerebral agudo6,7. Para el desarrollo de la trombolisis intravenosa era necesaria la implantación del código ictus y este era uno de los objetivos de la EISNS. Sin embargo, a diferencia de los beneficios de las UI donde la inmensa mayoría de los pacientes con ictus se benefician de ellas, la estrecha ventana terapéutica así como sus múltiples complicaciones hacen que en la mejor de las situaciones se esté administrando al 10-15% de los infartos cerebrales siendo las cifras habituales de un 3-5%10,35,36. En nuestra encuesta se recopilaron los datos de los 82 centros en los que este tratamiento se administra por parte de neurólogos. Dado que solo existen 45 UI en España esta cifra traduce que en muchos centros que carecen de UI los neurólogos españoles han implantado programas de trombolisis. A pesar de no administrarse el tratamiento en una UI este tratamiento también es seguro cuando se hace de un modo protocolizado por neurólogos entrenados37,38. Está bien establecido que el porcentaje de complicaciones relacionadas con la trombolisis aumenta en aquellos centros que en los que se realizan menos de 5 tratamientos por año10, circunstancia que ocurre solo en 7 de los 82 centros que se administra este tratamiento por neurólogos. Llama la atención el incremento notable en la tasa de administración del tratamiento respecto del número total de pacientes ingresados con ictus isquémicos, que llega a ser hasta del 39%, lo cual puede deberse en parte a la mayor experiencia en su uso y a la ampliación de la ventana de tratamiento hasta las 4,5h. También influyen en este incremento que la experiencia acumulada con este tratamiento ha permitido que se pueda administrar de forma segura en indicaciones restrictivas no recogidas en los ensayos clínicos iniciales y en la ficha técnica del producto39,40. Las mayores tasas de tratamiento se dan fundamentalmente en Madrid y Barcelona, aunque Cantabria también supera el 30%. Existe una gran variabilidad en el número de tratamientos administrados en cada CC.AA. encontrando hospitales con un anecdótico 0,5%. Este hecho se puede explicar en parte por el número de UI existente en cada comunidad, aunque no parece ser la única causa. Es labor de todos hacer un esfuerzo para que el máximo número de pacientes puedan ser tratados con t-PA y ese objetivo se está consiguiendo al menos en parte a la vista del marcado crecimiento en el porcentaje de pacientes tratados. Las UI y los centros con un bajo número de tratamientos anuales deberán analizar a qué nivel de la cadena asistencial se encuentra el problema (reconocimiento por parte de la población de los síntomas del ictus, código ictus extra o intrahospitalario o de los tiempos de actuación y toma decisiones por parte de la guardia de Neurología).
El INV no estaba pactado en los objetivos de la EISNS dado que su desarrollo y las evidencias científicas acerca de su uso en el ictus agudo eran menores en aquel momento. No obstante, sí aparece entre los objetivos de la actualización del PASI. El INV es una alternativa real a la trombolisis intravenosa cuando esta no se puede emplear o no ha sido eficaz. Existen diferentes técnicas (trombectomía mecánica, trombolisis intraarterial o angioplastia) con diferentes indicaciones y ventanas terapéuticas que han mostrado beneficio en el tratamiento del ictus en la fase aguda41–45. El análisis de esta encuesta revela que este recurso está disponible en todas las CC.AA. salvo La Rioja, con centros que poseen la capacitación técnica y la experiencia para realizar el procedimiento. Aunque en muchos de los centros los pacientes solo pueden ser tratados en horario de mañana, encontramos que se ha producido una notable mejoría respecto a la situación que teníamos en el año 2009. Hemos pasado de disponer de solo 2 centros que ofreciesen esta terapia las 24h del día a poder realizar este tratamiento en 17 áreas geográficas, que en Madrid y Cataluña se estructura en forma de «nodos», con objeto de conseguir la máxima eficiencia de los recursos, además de hacer la organización sostenible en el tiempo. El que un paciente se pueda beneficiar de un tratamiento o no dependiendo de la hora en que sufra el ictus es tan injusto que es necesario seguir trabajando para poder ofrecer esta terapia a todos nuestros ciudadanos. Para ello se deben buscar soluciones organizativas que permitan adecuar los recursos técnicos existentes en cada zona geográfica.
La opción del tratamiento de recanalización está limitada en pacientes que se encuentren distantes de los centros especializados, que solo disponen de hospitales comarcales con profesionales no neurólogos sin experiencia en este tratamiento. Por otra parte, no todos los hospitales deben atender a pacientes con ictus, tal como se ha observado en estudios realizados en diferentes países10. Una alternativa que facilite el acceso precoz a este tratamiento es la telemedicina, ya que permite duplicar el número de pacientes con ictus que reciben atención neurológica especializada urgente, doblar el número de tratamientos fibrinolíticos, reducir significativamente el tiempo transcurrido hasta el inicio de la trombolisis en unos 50min e incrementar el número de pacientes tratados en ventanas de 0-3h; además, reducen en más de un tercio el número de traslados interhospitalarios finales46,47. En la actualidad el desarrollo de este recurso en nuestro país es insuficiente, a pesar de que hay numerosas áreas del territorio nacional en las que se dan condiciones como la insularidad o distancias que exceden una isócrona óptima de 60min para el traslado al centro de referencia, que es lo que se considera recomendable13. Este procedimiento se implantó inicialmente en Baleares, añadiéndose posteriormente Barcelona y Sevilla obteniendo buenos resultados en términos de seguridad y eficacia48. En el año 2011 se habían añadido a estos 3 centros uno en Madrid y otro en Galicia, así en 5 hospitales de referencia se podían soslayar las limitaciones geográficas para el tratamiento trombolítico. De esta forma una parte importante de la población no puede acceder a este recurso terapéutico, ya sea por la carencia de infraestructuras o por que la distancia al hospital con UI sobrepasa la isócrona de 60min deseable para administrar el tratamiento.
ConclusiónEl propósito de esta encuesta fue analizar con qué recursos contamos a nivel nacional para la asistencia al ictus, su distribución a nivel nacional, y si estos recursos habían mejorado tras el compromiso adquirido con la aprobación de la EISNS. Aunque la situación al ictus ha mejorado en relación con los datos de la encuesta del año 2008, hemos podido documentar la insuficiente implantación de las UI a lo largo de todo el territorio, comprobando además, que las desigualdades geográficas persisten, pues las UI se concentran en los grandes núcleos urbanos, y que su promoción es marginal en algunas de las CC.AA. Aunque se ha producido un incremento notable en los tratamientos intravenosos o endovascular, el número de pacientes tratados es insuficiente, y aquí también se reproduce la desigualdad. La disponibilidad de recursos diagnósticos es buena en la mayor parte de los centros pudiendo contar todas las UI con los requerimientos adecuados. Finalmente, la telemedicina como recurso para paliar las desigualdades geográficas ha tenido un desarrollo escaso hasta el momento. Por tanto, consideramos que es necesario avanzar en el desarrollo de la EISNS para así cumplir con sus objetivos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo fue presentado parcialmente como comunicación oral a la LXIV Reunión Anual de la Sociedad Española de Neurología.