La fibrilación auricular (FA) es la arritmia sostenida más frecuente, estimándose una prevalencia del 5% en la población>65años1. Es muchas veces asintomática y, sin tratamiento, se relaciona con el 15% del total de ictus2. Esto ha incentivado la búsqueda de parámetros que permitan predecir su desarrollo y el riesgo embólico. Presentamos el caso de una paciente con ictus isquémico en el contexto de una FA paroxística.
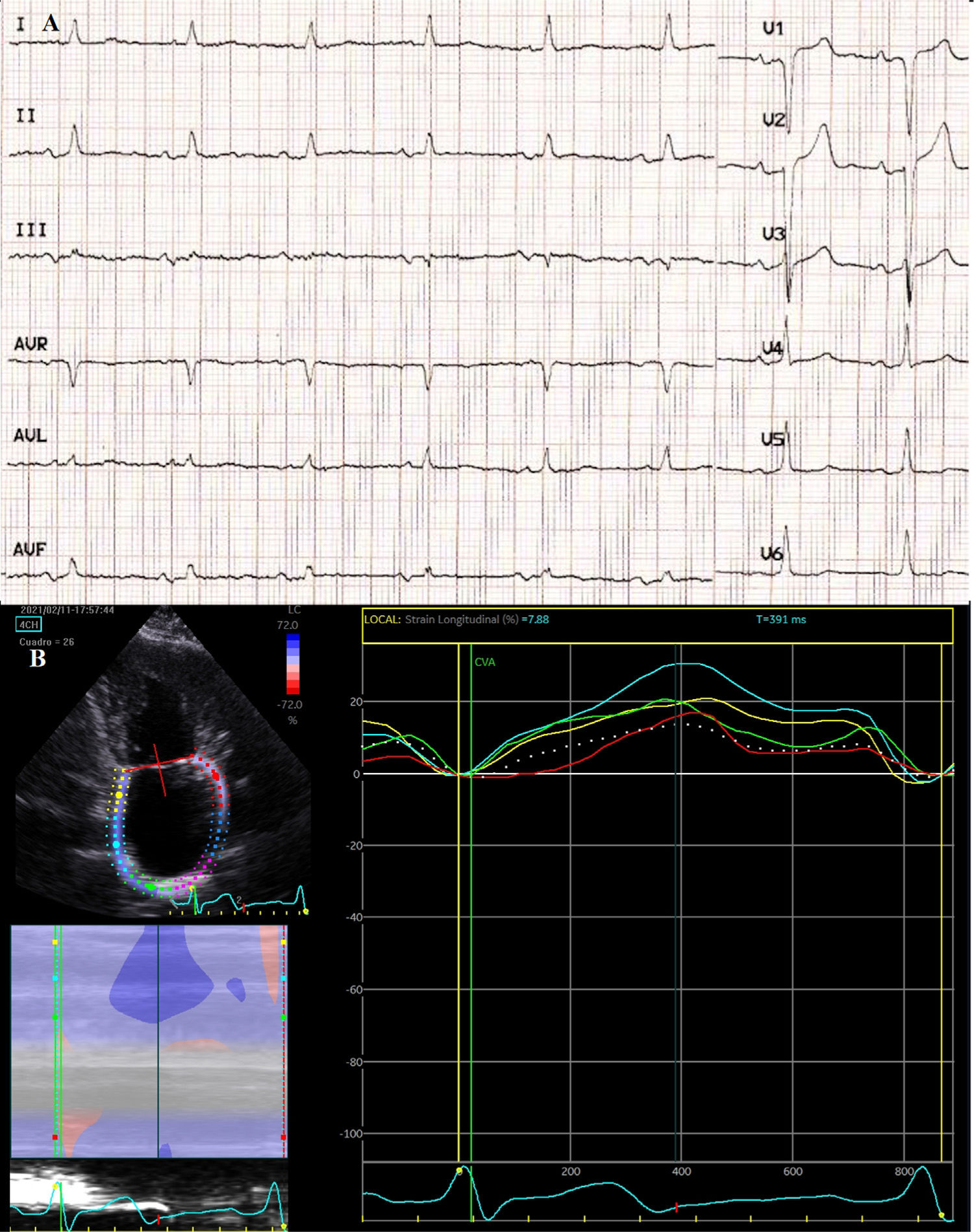
Se trata de una mujer de 73 años autónoma, hipertensa y diabética tipo 2 en seguimiento por disnea. El electrocardiograma (ECG) revelaba un ritmo sinusal con duración de la onda P>120ms y morfología bifásica (+/–) en derivaciones inferiores. El ecocardiograma mostró fracción de eyección de ventrículo izquierdo normal, dilatación moderada de la aurícula izquierda (AI) (43ml/m2) y pico de strain longitudinal de AI significativamente disminuido (13,5%) (fig. 1). Con diagnóstico de insuficiencia cardiaca con fracción de eyección preservada, la paciente mejoró tras tratamiento diurético. Varios meses después acude a urgencias por clínica de más de 6horas de afasia mixta de predominio sensitivo y paresia facial central derecha. A su llegada puntúa 6 en la escala NIHSS. Se le realiza una tomografía axial computarizada (TAC) que muestra un infarto isquémico establecido en el territorio de la arteria cerebral media y un ECG con FA. La ecografía de troncos supra-aórticos evidencia placas de ateroma sin compromiso hemodinámico. Ingresa en planta, decidiéndose establecer control de la frecuencia e iniciando anticoagulación tras excluirse una transformación hemorrágica en la TAC de control. Es finalmente dada de alta con diagnóstico de ictus cardioembólico.
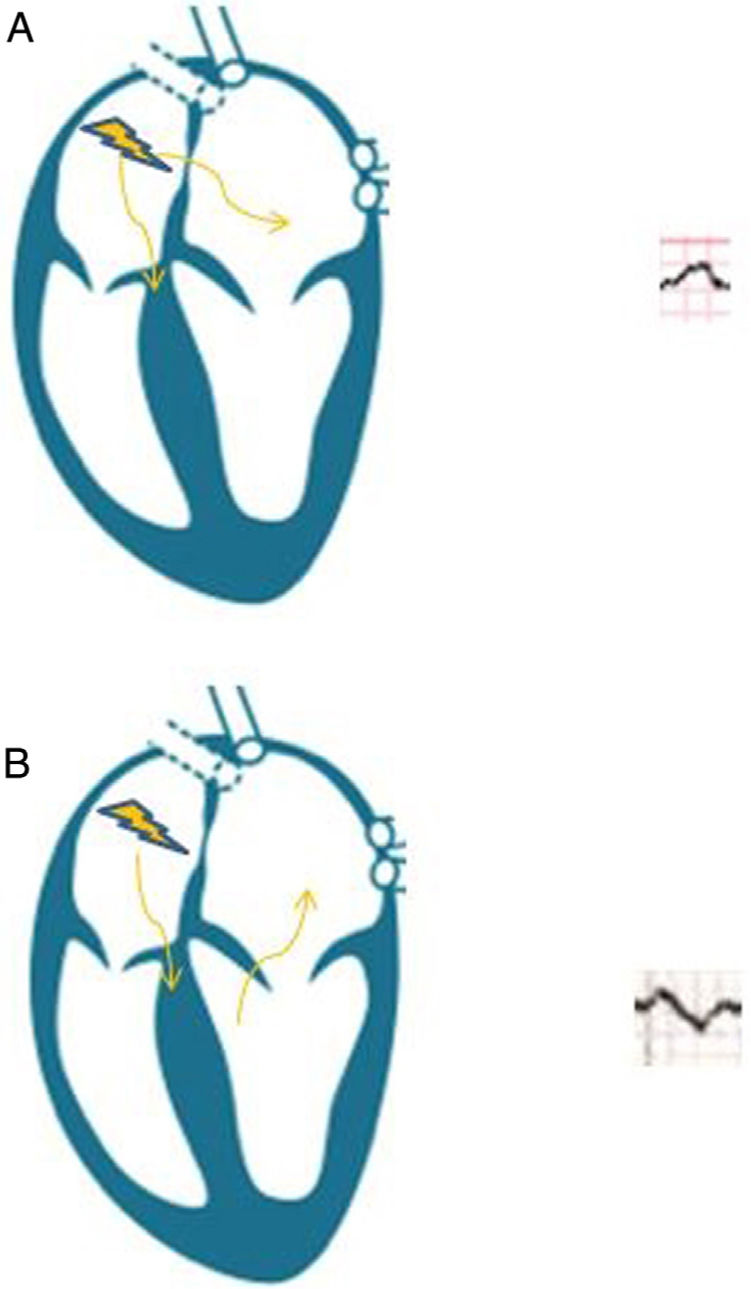
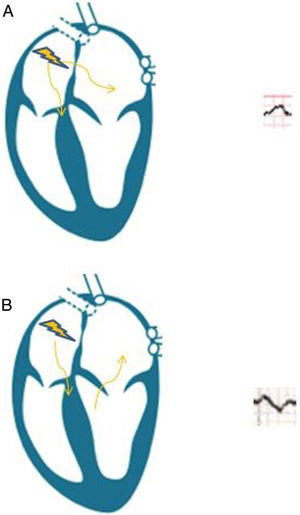
Se trata de una paciente con bloqueo interauricular avanzado (BIA) y posterior desarrollo de FA e ictus como inicio clínico. El BIA es un patrón electrocardiográfico descrito a finales de los 70 por Bayés de Luna3, caracterizado por un retraso en la conducción en el haz de Bachmann, que supone la principal vía de conducción entre las 2 aurículas (fig. 2). El bloqueo interauricular parcial es más común y se caracteriza exclusivamente por una prolongación de la onda P (>120ms) en derivaciones inferiores. El BIA supone una activación retrógrada de la AI desde el seno coronario con la consiguiente anomalía eléctrica (onda P>120ms asociada a un componente terminal negativo en derivaciones inferiores)4. La asociación entre BIA y FA paroxística se ha denominado síndrome de Bayés5. La fibrosis auricular y la disincronía auricular constituyen el sustrato anatómico del BIA y de la FA, propiciando la embolia sistémica, aunque se han descrito formas atípicas en pacientes diabéticos o con insuficiencia renal crónica sin repercusión en el riesgo de FA o ictus6. El concepto de insuficiencia auricular ha sido propuesto para hacer énfasis en la relación entre esta entidad y los eventos tromboembólicos, siendo la FA un marcador de enfermedad auricular más que un agente embolígeno directo7. La ecocardiografía con speckle-tracking supone un avance que permite valorar la fibrosis auricular y predecir eventos embólicos8. Aunque actualmente no existen ensayos clínicos que avalen el uso de anticoagulación en pacientes con BIA en ausencia de FA el análisis del ECG es esencial. Su hallazgo permite seleccionar pacientes con alto riesgo embólico subsidiarios de monitorización prolongada (grabador de asa externo, Holter implantable o dispositivos portátiles mHealth) y, tal vez, en el futuro implique directamente el inicio de anticoagulación o tratamiento antiarrítmico4.