La cefalea es la complicación más frecuente de la exposición a la altitud y puede aparecer de forma aislada o bien asociada al mal de altura (MA). El objetivo de este artículo es revisar los aspectos relacionados con el diagnóstico y tratamiento de la cefalea de elevada altitud (CEA).
DesarrolloEl 80% de las personas presentan CEA por encima de los 3.000 m de altitud. La segunda versión de la Internacional Classification of Headache Disorders (ICHD-II) incluye la CEA en el capítulo «Cefalea atribuida a trastornos de la homeostasia». La hipoxia desencadena una respuesta neurohumoral y hemodinámica que provoca un aumento de la presión capilar y edema. La vasodilatación cerebral inducida por hipoxia es una causa probable de CEA. El síntoma cardinal del MA es la cefalea, que se suele asociar con trastornos del sueño, fatiga, mareo e inestabilidad, náuseas y anorexia. Parece existir una cierta susceptibilidad así como una gran variación interindividual. La forma más grave es el edema cerebral de altitud y puede suceder por encima de los 2.500 m. Estudios de resonancia de encéfalo han mostrado la presencia de edema en sustancia blanca y esplenio del cuerpo calloso. La CEA puede tratarse con paracetamol e ibuprofeno. El tratamiento farmacológico del MA tiene la finalidad de incrementar la respuesta ventilatoria, mediante fármacos como la acetazolamida, y reducir los procesos inflamatorios y de liberación de citocinas, mediante el empleo de esteroides.
ConclusionesParece haber una progresión en la expresión de los síntomas entre la CEA, el MA y el edema cerebral de altitud.
Headache is the most common complication associated with exposure to high altitude, and can appear as an isolated high-altitude headache (HAH) or in conjunction with acute mountain sickness (AMS). The purpose of this article is to review several aspects related to diagnosis and treatment of HAH.
DevelopmentHAH occurs in 80% of all individuals at altitudes higher than 3000 meters. The second edition of ICHD-II includes HAH in the chapter entitled “Headaches attributed to disorder of homeostasis”. Hypoxia elicits a neurohumoral and haemodynamic response that may provoke increased capillary pressure and oedema. Hypoxia-induced cerebral vasodilation is a probable cause of HAH. The main symptom of AMS is headache, frequently accompanied by sleep disorders, fatigue, dizziness and instability, nausea and anorexia. Some degree of individual susceptibility and considerable inter-individual variability seem to be present in AMS. High-altitude cerebral oedema is the most severe form of AMS, and may occur above 2500 meters. Brain MRI studies have found variable degrees of oedema in subcortical white matter and the splenium of the corpus callosum. HAH can be treated with paracetamol or ibuprofen. Pharmacological treatment of AMS is intended to increase ventilatory drive with drugs such as acetazolamide, and reduce inflammation and cytokine release by means of steroids.
ConclusionsSymptom escalation seems to be present along the continuum containing HAH, AMS, and high-altitude cerebral oedema.
El primer registro escrito sobre la cefalea de elevada altitud data del año 30 a. C. y se debe a Too King, un oficial del ejército imperial chino quien, junto con sus tropas, padeció una cefalea de altitud en una cordillera de Afganistán a la que denominó la montaña de las grandes y pequeñas cefaleas1. Habrían de pasar dos milenios para que Paul Bert, sucesor de Claude Bernard en la cátedra de Fisiología de la Sorbona, desarrollase la moderna Fisiología de la Altitud2. Posteriormente, Thomas Ravenhill realizó las primeras descripciones clínicas de los síntomas asociados al rápido ascenso en altitud en 1913 en el norte de Chile, y relató tanto el edema cerebral como el edema pulmonar de altitud3.
La cefalea es la complicación más frecuente de la exposición a la altitud y puede aparecer de forma aislada o bien asociada al síndrome del mal de altura. La cefalea de elevada altitud constituye un problema de salud global cuya incidencia ha aumentando en las últimas décadas debido a diversas circunstancias; entre ellas, las mayores facilidades para los viajes, deportes y actividades turísticas que permiten una exposición rápida en altura, con frecuencia sin aclimatación previa, a miles de turistas, viajeros y deportistas4. La exposición en altitud se considera elevada cuando el sujeto se sitúa entre 1.500 y 3.700 m sobre el nivel del mar (msnm), muy elevada en altitudes entre 3.700 y 5.500 msnm, y extrema cuando se superan los 5.500 msnm5.
Sin embargo, cuando una persona se expone a la altitud puede presentar diversos tipos de cefalea, además de la relacionada con la altitud. De este modo cabe considerar las crisis de migraña episódica precipitadas por la hipoxia y la altitud, además de la cefalea en el contexto del mal de altura. El objetivo de este artículo es actualizar los aspectos relacionados con el diagnóstico y tratamiento de la cefalea de elevada altitud y el mal de altura. Para ello se ha revisado en la base de datos Medline, mediante las palabras clave «headache altitude» y «acute mountain sickness», todos aquellos artículos publicados en inglés y español hasta febrero de 2012.
Cefalea de elevada altitudEpidemiologíaSe estima que al menos el 25% de los sujetos no aclimatados que se exponen a una altitud entre 1.859 y 2.750 msnm presentan cefalea de elevada altitud. El 80% de las personas presentan cefalea de altitud por encima de los 3.000 msnm, y casi el 100% tienen cefalea a partir de los 4.500 msnm4.
Definición, síntomas clínicos y factores de riesgoLa segunda versión de la Internacional Classification of Headache Disorders ICHD-II6) incluye en el capítulo 10 («Cefalea atribuida a trastornos de la homeostasia»), en el apartado «Cefaleas atribuidas a hipoxia, hipercapnia o ambas» (10.1), la cefalea de elevada altitud (10.1.1). Los criterios que la definen se muestran en la tabla 1.
Criterios diagnósticos de la cefalea de elevada altitud
| A. La cefalea debe cursar con al menos 2 de las siguientes características y cumplir los criterios C y D: |
| 1. Bilateral |
| 2. Frontal o frontotemporal |
| 3. Cualidad sorda u opresiva |
| 4. Intensidad leve o moderada |
| 5. Se agrava por el ejercicio, el movimiento, el esfuerzo, la tos, o al inclinarse |
| B. Ascenso a una altitud por encima de 2.500 m |
| C. La cefalea se desarrolla en las primeras 24 h del ascenso |
| D. La cefalea se resuelve en las primeras 8 h tras el descenso |
La cefalea de elevada altitud puede aparecer de modo aislado, cuando aparece en las primeras 24 h en una persona que se expone sin aclimatación previa a una altitud superior a los 2.500 msnm, o bien formar parte de un conjunto de signos y síntomas más amplio que, como veremos posteriormente, constituye el síndrome del mal de altura7.
La cefalea de elevada altitud presenta una intensidad del dolor leve o moderado, tiene un carácter sordo u opresivo, de localización bilateral, frontal o frontoparietal, o bien holocraneal8,9. Clínicamente esta cefalea suele empeorar con el ejercicio físico y el movimiento de la cabeza o del cuerpo. Además puede tener un carácter pulsátil que, según los estudios, sucede entre un 308 y un 75%9 de los sujetos. La cefalea ocurre al despertar, o bien despierta por la noche al individuo, en al menos un 25% de los individuos. Esta cefalea parece ser más intensa en mujeres y en aquellas personas que presentan previamente algún tipo de cefalea en su vida diaria8.
No se sabe a ciencia cierta qué relación puede guardar la cefalea de elevada altitud con la migraña episódica. El dolor en la cefalea de altitud parece ser más intenso en pacientes con historia previa de migraña, por lo que algunos autores han postulado una posible asociación con la migraña8. La migraña sin aura debería diferenciarse de la cefalea de elevada altitud, sobre todo cuando existen antecedentes personales. Se piensa que algunos casos de migraña con aura podrían guardar relación con la presencia de shunts derecha-izquierda cuya funcionalidad aumentaría con el ejercicio físico y la altitud10. También se han descrito casos aislados de cefalea primaria del tipo cluster cuyos episodios se han desencadenado por la altitud, y que han respondido a tratamiento con oxigenoterapia11.
El principal factor de riesgo es realizar una ascensión rápida y a elevada altitud7,12–14. Los factores de riesgo conocidos de cefalea de elevada altitud se resumen en la tabla 2. En un estudio de 506 montañeros que presentaron cefalea a una altitud entre 2.200-3.817 msnm, el antecedente de migraña, realizar un ejercicio físico intenso y una saturación de O2 baja fueron los factores de riesgo de presentar cefalea de elevada altitud14. Los adultos y ancianos presentan una frecuencia menor de cefalea que los jóvenes, quizás por el efecto de la atrofia cerebral. Un buen estado físico («estar en forma») no previene la cefalea de altitud.
Factores de riesgo de cefalea de elevada altitud
| Nivel de altitud |
| Dormir en altitud |
| Susceptibilidad individual |
| Ritmo y rapidez del ascenso |
| Historia previa de mal de altura |
| Residencia habitual a menos de 900 msnm |
| Ejercicio intenso |
| Deshidratación |
| Obesidad |
| Edad (jóvenes) |
| Enfermedad cardiopulmonar previa |
msnm: metros sobre el nivel del mar.
Existe una relación inversa entre altitud y presión atmosférica y PaO2. Cuando se asciende los quimiorreceptores del cuerpo carotídeo detectan una disminución de la PaO2. La hipoxia propicia una respuesta neurohumoral y hemodinámica que provoca un aumento de la presión capilar, y edema vascular y cerebral. La vasodilatación cerebral inducida por hipoxia es una causa probable de cefalea. El flujo sanguíneo cerebral se eleva con la hipoxia, mientras que con la aclimatización retorna a los valores preascenso7.
La autorregulación cerebral, el proceso mediante el cual se mantiene la perfusión cerebral conforme varía la presión sanguínea, se afecta con la hipoxia y en los sujetos que presentan mal de altura y cefalea de elevada altitud15. Los estudios realizados con Doppler transcraneal, que miden la velocidad de la arteria cerebral media (ACM) como indicador del flujo sanguíneo cerebral, muestran variaciones considerables en su velocidad16. La valoración a nivel del mar de la autorregulación de la dinámica cerebral, mediante el cálculo de la velocidad de la ACM por Doppler transcraneal, puede ser un predictor de susceptibilidad a sufrir mal de altura17. Un índice de autorregulación basal bajo podría considerarse un factor de riesgo potencial de mal de altura.
Sin embargo, se han postulado otros mecanismos favorecedores de la cefalea de altitud, además de la hipoxia hipobárica, entre ellos la alteración de la barrera hematoencefálica favorecida por diversos mediadores como el factor de crecimiento endotelial vascular, el óxido nítrico o la bradicinina4. Asimismo, se ha sugerido que el sistema trigémino-vascular se activaría en altitud tanto por estímulos químicos (óxido nítrico) como mecánicos (vasodilatación)18.
DiagnósticoEl diagnóstico de cefalea de elevada altitud requiere que ésta se desarrolle a partir de 2.500 msnm y que no sea atribuible a otra causa. Por ello, dentro del diagnóstico diferencial de la cefalea de altitud hay que considerar una serie de causas tóxicas, metabólicas y lesiones cerebrales ocupantes de espacio que se resumen en la tabla 3. El diagnóstico diferencial más común es la cefalea asociada a cuadros virales, y la deshidratación19.
Diagnóstico diferencial de la cefalea de altitud
| Edema cerebral/mal de altura complicado |
| Migraña inducida por hipoxia/hipobaria |
| Cefalea secundaria a procesos virales |
| Efecto de tóxicos, alcohol, drogas |
| Intoxicación por monóxido de carbono |
| Tumor cerebral |
| Malformación arteriovenosa |
| Infección del sistema nervioso central |
| Deshidratación |
| Trastornos metabólicos |
| Cetoacidosis diabética |
| Hipotermia |
| Hiponatremia/Hipoglucemia |
La incidencia de mal de altura se ha estimado en un 45-95% según la series. Se estima que casi el 50% de las personas que hacen un trekking por encima de los 5.000 msnm presentan mal de altura20.
AclimataciónLos cambios fisiológicos inmediatos frente a la hipoxia y la altitud incluyen el aumento de la frecuencia cardiaca y respiratoria, un incremento de la diuresis, la alteración de la discriminación gustativa, congestión nasal y en ocasiones síncopes. La aclimatización puede considerarse la parte final de un proceso por el cual los sujetos se adaptan a la hipoxia en altitud. Mientras que la aclimatación sucede en días a semanas, los síntomas de mal de altura se dan antes de que este proceso acontezca7.
SíntomasEl síntoma cardinal del mal de altura es la cefalea, que se suele asociar con trastornos del sueño, fatiga, mareo e inestabilidad, náuseas y anorexia. El insomnio es el segundo síntoma más frecuente tras la cefalea y se da en al menos el 60% de los sujetos que ascienden a 3.500 msnm. El sueño no reparador puede ser secundario a un síndrome de respiración periódica que interrumpe su arquitectura mediante un patrón respiratorio alternante hipoxia-hiperventilación-hipocapnia, aunque otros factores como la propia cefalea y la fatiga pueden favorecerlo21. El síncope de altitud parece ser un fenómeno vasovagal en relación con la hipoxia, aunque en ocasiones la presencia de arritmias puede desencadenarlos22.
Parece existir una cierta susceptibilidad, así como una gran variación interindividual, en la frecuencia e intensidad de los síntomas asociados al mal de altura. Por ello, se piensa que pueda existir una cierta predisposición genética a presentar mal de altura. En todo caso, la respuesta humana a la hipoxia hipobárica parece tener una naturaleza poligénica23, que vendría determinada por la diferente expresión de genes que codifican diversas proteínas, como la eritropoyetina sérica, el factor 1-alfa inducible por hipoxia (HIF-1), la enzima conversora de la angiotensina, la aldosterona y la actividad de la óxido nítrico sintetasa, entre otros4.
FisiopatologíaDesde un punto de vista fisiopatológico, el principal factor patogénico del mal de altura es la hipoxia hipobárica, cuyo efecto suele verse agravado por la presencia de hipoventilación, un patrón de respiración periódica y el ejercicio físico más o menos intenso. Como consecuencia de la conjunción de estos factores, surge un aumento de la permeabilidad capilar, retención de sodio, vasodilatación y aumento del flujo sanguíneo cerebral e hipertensión pulmonar24.
Diversos factores pueden afectar al tono de los vasos en situaciones de hipoxia, además de la concentración de O2 y CO2; entre ellos destacan las concentraciones de adenosina cerebral, ión potasio y óxido nítrico sintetasa. La permeabilidad vascular puede verse influida no solo por la hipoxia, sino también por diversos mediadores químicos como el factor inducido por la hipoxia HIF-125 y el factor de crecimiento endotelial vascular VEGF26.
DiagnósticoEl sistema de valoración del mal de altura del Lago Louise (Lake Louise AMS scoring system) se desarrolló con el objetivo de establecer un diagnóstico precoz y monitorizar la gravedad de los síntomas de mal de altura en sujetos expuestos a la altitud27. Consta de 2 apartados, un cuestionario de síntomas de auto-evaluación y una sección de examen clínico. Para el diagnóstico de mal de altura es necesario la presencia de un síntoma cardinal, la cefalea, aunque sea de intensidad leve, más la presencia de al menos un síntoma adicional.
Los criterios diagnósticos del mal de altura según el Grupo de Consenso del Lago Louise se resumen en la tabla 4. Una puntuación de 3 a 5 en dicho cuestionario indica mal de altura leve y una puntuación de 6 o más señala mal de altura grave28. En España se dispone de una versión adaptada que ha sido validada recientemente29. El Cuestionario de Síntomas del Entorno es un cuestionario más detallado y largo de aplicar, que puede ser útil para valorar la gravedad de los síntomas de mal de altura en estudios de investigación aplicada30.
Criterios diagnósticos de mal de altura del Lago Louise
| Cefalea en sujetos no aclimatados que ascienden rápidamente una altitud superior a 2500 msnm, y uno o más de los siguientes síntomas: |
| - Gastrointestinales: anorexia, náuseas y vómitos |
| - Insomnio |
| - Mareo/vértigo |
| - Fatiga |
| - Inicio entre 6 y 24 h tras el ascenso, pero a veces en la primera hora |
msnm: metros sobre el nivel del mar.
La forma más grave de mal de altura es el llamado edema cerebral de altitud y puede suceder por encima de los 2.500 m, por lo que debe considerarse en el diagnóstico diferencial de la cefalea de altitud. El edema cerebral de altitud es una encefalopatía, potencialmente muy grave, que puede afectar al 0,5-1% de los sujetos con mal de altura31. Además, se estima que el 5% de los sujetos no aclimatados pueden presentar edema cerebral por encima de los 4.500 msnm. Por otro lado, la incidencia del edema pulmonar de altitud es alrededor del 2%32.
SintomatologíaLas formas más leves de edema cerebral cursan con cefalea, sensación de mareo y vértigo, y enlentecimiento del tiempo de reacción. Las formas más graves pueden cursar con ataxia, alteración del nivel de conciencia, alucinaciones, crisis, estupor y coma. El 32% de los escaladores sufre de alucinaciones por encima de los 7.500 m de altitud. El aumento de la presión intracraneal puede provocar papiledema, hemorragias retinianas y parálisis de pares craneales, sobre todo del VI par craneal. Las formas más graves pueden evolucionar con herniación cerebral y óbito por hipertensión intracraneal33. Las hemorragias retinianas son comunes durante los ascensos a elevada altitud, y se dan en el 30 y 50% de los sujetos que tienen mal de altura y edema cerebral de altitud, respectivamente34.
Hallazgos de neuroimagenSe ha observado la presencia de ventrículos pequeños y borramiento de los surcos cerebrales en estudios de neuroimagen (tomografía cerebral y resonancia magnética de encéfalo) de escaladores afectados de edema cerebral de altitud. No se ha elucidado todavía si el edema cerebral tiene un origen vasogénico o citotóxico, si uno precede al otro o si ambos suceden simultáneamente7. Se admite que la hipoxia parece causar sobre todo un edema vasogénico generalizado debido a un aumento de la permeabilidad de la barrera hematoencefálica. Sin embargo, se ha detectado tanto la presencia de edema celular citotóxico35 como vasogénico36. El edema citotóxico podría deberse a una alteración del funcionamiento de la bomba Na/K dependiente de ATP.
En sujetos afectados de edema cerebral y pulmonar de altitud, se han observado áreas de hiperseñal en el esplenio del cuerpo calloso y el centro semioval, pero no anomalías en la sustancia gris cortical24. Por ello, muchos autores apoyan la hipótesis de un predominio del edema cerebral vasogénico reversible en la sustancia blanca en el edema cerebral de altitud36. También se han detectado cambios en la resonancia de encéfalo, con áreas de hiperseñal en la sustancia blanca subcortical, en sujetos expuestos a una altitud superior a los 7.000 msnm36.
Otros estudios de resonancia de encéfalo de pacientes afectados de edema cerebral de altitud han señalado la presencia de depósitos de hemosiderina, sobre todo en el cuerpo calloso37.
PatogeniaLa patogenia del edema cerebral de altitud se sustentó clásicamente en la teoría de la hipertensión intracraneal secundaria a hipoxia hipobárica. Sin embargo, algunos autores han apuntado que no parece existir una clara correlación entre cefalea en el síndrome del mal de altura agudo y la presencia de edema cerebral4. Recientemente se ha propuesto que, además de una perfusión cerebral afectada por la hipoxia, podría haber una cierta insuficiencia venosa cerebral. Así, un incremento ligero en la presión venosa central (como por ejemplo la que sucede en la vasoconstricción pulmonar inducida por la hipoxia), podría afectar el retorno venoso cerebral en la altitud y favorecer el edema38. El edema cerebral se ha considerado el principal factor que da lugar al incremento del volumen cerebral y de la hipertensión intracraneal. Sin embargo, otros mecanismos, como el aumento del flujo sanguíneo cerebral o la obstrucción al retorno del flujo venoso, también podrían aumentar la presión intracraneal.
Otras complicaciones neurológicas y neuropsicológicas asociadas a la altitudSe han descrito complicaciones vasculares cerebrales asociadas a la altitud que incluyen el accidente isquémico transitorio y el ictus isquémico. Su origen podría guardar relación con fenómenos de vasoespasmo y vasoconstricción favorecidos por la hipocapnia, deshidratación grave y estados de trombofilia asociada a la hipoxia39. En la literatura médica existen casos de pacientes que han fallecido a elevada altitud por trombosis venosa cerebral40. Estudios histopatológicos y de necropsia han confirmado la presencia de microhemorragias en anillo asociadas a trombosis venosa cerebral24,40,41.
La exposición a la hipoxia hipobárica conduce a alteraciones neuropsicológicas en las áreas de la percepción, memoria, lenguaje, tiempo de reacción, aprendizaje y habilidades psicomotoras. La capacidad de aprendizaje, la memoria a corto plazo y la memoria espacial se afectan por encima de los 4.500 msnm, y de modo sustancial a partir de los 6.000 msnm. La intensidad de los síntomas varía en función de la velocidad de ascenso y la altitud42,43.
TratamientoCefalea de altitudEl tratamiento farmacológico en la fase aguda debe discernir la cefalea aislada del síndrome de mal de altura con edema cerebral. Habitualmente, la cefalea de elevada altitud suele ser autolimitada y cede en 2 o 3 días. Por ello, cuando aparece, se recomienda parar el ascenso en altitud, descansar y rehidratarse. Si los síntomas persisten o empeoran, el sujeto debería descender entre 500 y 1.000 m5. Una adecuada hidratación y el empleo de analgésicos y antiinflamatorios pueden aliviar los síntomas19.
La cefalea de elevada altitud puede tratarse con paracetamol (500-1.000mg), y antiinflamatorios como el ibuprofeno (400-600mg)19,44. Los triptanos no son eficaces, aun cuando pueden ser útiles en la migraña asociada a hipoxia. En altitudes extremas puede ser necesario usar suplementos de oxígeno (2-4 l de O2 por minuto) durante la noche7. La cefalea de elevada altitud debería mejorar en unos 15 min, una vez recibida la oxigenoterapia, lo que nos podría servir de indicador para descartar una posible migraña.
Mal de altura y edema cerebralEl tratamiento farmacológico del mal de altura tiene la finalidad de incrementar la respuesta ventilatoria, mediante fármacos como la acetazolamida, y reducir los procesos inflamatorios y de liberación de citocinas, mediante el empleo de esteroides.
La acetazolamida es un inhibidor de la anhidrasa carbónica que actúa tanto en el cerebro como en las células sanguíneas, túbulos renales, quimiorreceptores y vasos sistémicos y pulmonares. Al provocar una acidosis metabólica, aumenta la ventilación-minuto. El edema cerebral puede tratarse con acetazolamida 125-250mg/8-12h45, dexametasona 4mg/6h vía oral46, y/o cámara hiperbárica portátil 193 mBar durante 1 h47 según la intensidad y gravedad de los síntomas48. La dexametasona parece bloquear la expresión del factor VEGF y revierte el edema cerebral inducido por la hipoxia49.
PrevenciónCefalea de elevada altitudEs recomendable realizar un ascenso gradual que favorezca la aclimatación previa. Por encima de los 2.500 msnm, el ascenso máximo recomendable debería ser de alrededor de 600 m diarios. De este modo la incidencia del mal de altura puede reducirse en un 40%. La dieta es importante y debería fundamentarse en el consumo de hidratos de carbono, y evitar la ingesta de alcohol.
Recientemente se han publicado los resultados del ensayo clínico Headache Evaluation at Altitude Trial (HEAT), que comparó 600mg de ibuprofeno frente a 85mg de acetazolamida o placebo en la profilaxis de la cefalea de elevada altitud en 343 sujetos sanos a una altitud de 4.300 msnm50. La incidencia de cefalea fue similar en los sujetos tratados con acetazolamida (27,1%) o ibuprofeno (27,5%), pero menor que en los que recibieron placebo (45,3%), por lo que ambos fármacos podrían ser igual de efectivos a esas dosis para prevenir la cefalea de elevada altitud50.
Mal de alturaEn aquellos sujetos que asciendan por encima de los 3.000 msnm o que tengan historia previa de cefalea con mal altura se les debería recomendar un tratamiento farmacológico preventivo con acetazolamida. La pauta preventiva recomendable es 125-250mg/12h, al menos 24 h antes del ascenso y durante 2 días en altitud48,51. Dosis mayores (375mg/12h) parecen no aportar un beneficio mayor comparado con 125mg/12h52. En cambio, los resultados del ensayo clínico Spironolactone and acetazolamide trial in the prevention of acute mountain sickness (SPACE) han mostrado que la espirolactona no parece prevenir el mal de altura, cuando comparada con la acetazolamida53.
La dexametasona, en dosis de 8mg/día dividida en varias dosis, es útil en la profilaxis del mal de altura, y actúa reduciendo la liberación de citocinas y la permeabilidad capilar54. También es útil la prednisona en dosis de 20mg/24h, 2 días antes del ascenso y durante 3 días en altitud55.
Los extractos de Gingko biloba se han usado para favorecer la eliminación de radicales libres y evitar el mal de altura. Sin embargo, el ensayo clínico Prevention of high altitude illness trial (PHAIT) ha mostrado que parece no ser efectivo en la prevención del mal de altura cuando se compara con acetazolamida56. La aspirina, en dosis de 325mg tres veces al día, parece disminuir la incidencia de cefalea asociada a la actividad física en altitud57. En la tabla 5, se resumen las diferentes recomendaciones sobre medidas preventivas de la cefalea de elevada altitud según grado de evidencia.
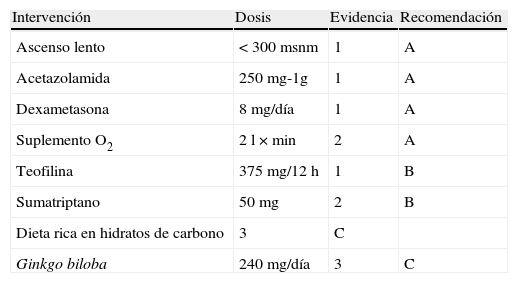
Recomendaciones sobre medidas preventivas de la cefalea de altitud según el grado de evidencia
| Intervención | Dosis | Evidencia | Recomendación |
| Ascenso lento | < 300 msnm | 1 | A |
| Acetazolamida | 250 mg-1g | 1 | A |
| Dexametasona | 8mg/día | 1 | A |
| Suplemento O2 | 2 l × min | 2 | A |
| Teofilina | 375mg/12 h | 1 | B |
| Sumatriptano | 50 mg | 2 | B |
| Dieta rica en hidratos de carbono | 3 | C | |
| Ginkgo biloba | 240mg/día | 3 | C |
msnm: metros sobre el nivel del mar.
Se necesitan nuevos ensayos clínicos que confirmen si el sumatriptano, 50mg una hora antes del ascenso, es eficaz en la prevención del mal de altura58. Igualmente, la eficacia mostrada por dosis bajas de teofilina (300mg/día durante 5 días) en la prevención del mal de altura en un pequeño estudio deberá ser confirmada en otros ensayos clínicos59.
ConclusiónLa cefalea de elevada altitud puede aparecer de modo aislado o bien ser el síntoma más común del mal de altura. En todo caso, parece haber una progresión en la expresión clínica de los síntomas entre la cefalea de altitud, el mal de altura y el edema cerebral de altitud. En la actualidad, el reciente descubrimiento de diversos mediadores químicos permite entender un poco mejor la patogenia de este continuum, y de las dianas terapéuticas sobre los que actúan tanto la acetazolamida como los esteroides.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.
Este trabajo fue presentado como ponencia en la reunión del Grupo de Estudio de Cefalea, LXIII Reunión Anual de la Sociedad Española de Neurología, celebrada en noviembre de 2011 en Barcelona.