Los lipomas representan menos del 1% de las lesiones intracraneales1–4. Se ha comunicado su asociación a crisis epilépticas1,3.
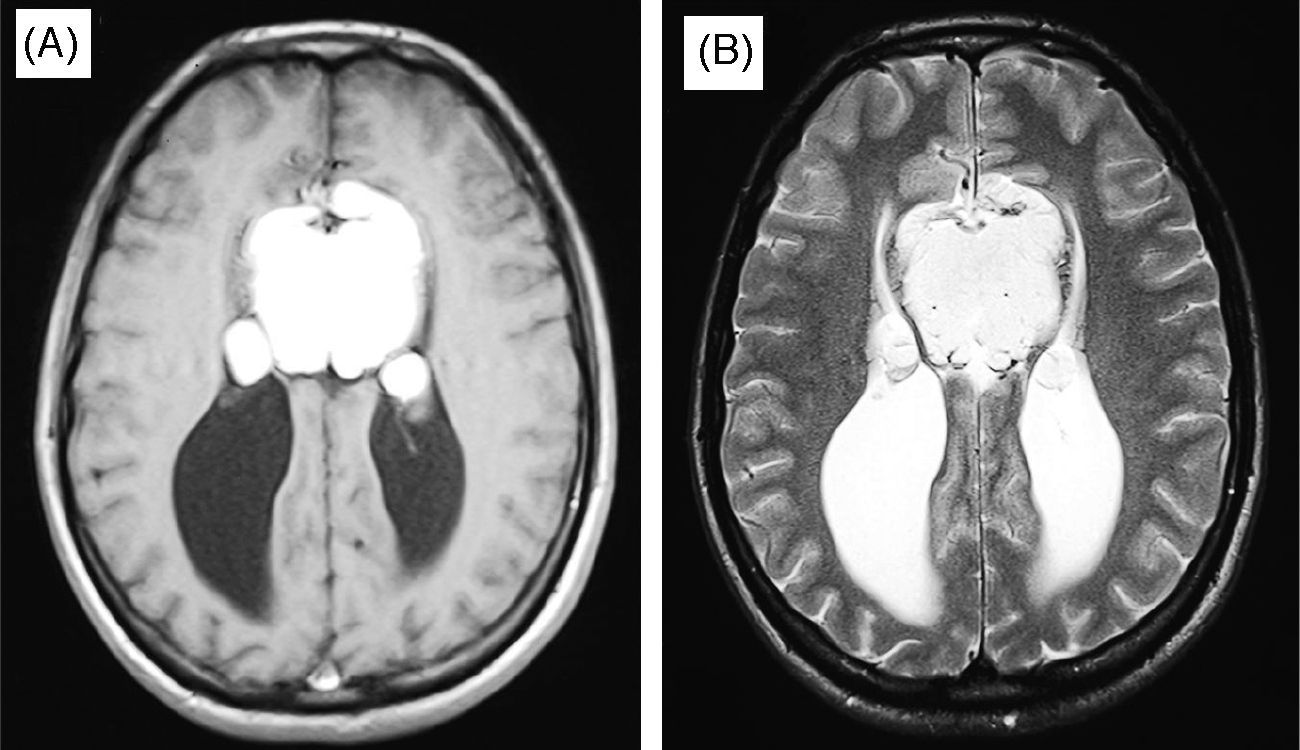
Presentamos el caso de un varón de 21 años que acudió a urgencias por un episodio de crisis epiléptica generalizada no convulsiva. La exploración neurológica fue normal. El paciente presentaba antecedentes de cefalea, pero no de epilepsia ni de retraso psicomotor. En la tomografía computarizada (TC) craneal se objetivó una masa en línea media con una densidad de –105 HU y calcificación periférica. El estudio con resonancia magnéctica (RM) evidenció una lesión homogénea en la región anterior con señal hiperintensa en secuencias T1 (fig. 1A), que se reducía en T2 (fig. 1B) y se anulaba en secuencias con supresión grasa (fig. 2) asociada a agenesia parcial del cuerpo calloso. El electroencefalograma mostró una actividad paroxística generalizada de ondas agudas intensificada con hiperpnea sin relación con fotoestimulación intermitente. Se constató una adecuada correlación entre la localización del lipoma y las características clínico-electroencefalográficas de la crisis por lo que el paciente fue diagnosticado de crisis epiléptica en probable relación con lipoma tubulonodular del cuerpo calloso y agenesia parcial de éste.
Los lipomas se sitúan en la región pericallosa y en la proximidad de las cisternas cerebrales1–4. Se ha sugerido que son resultado de la de persistencia anormal y mala diferenciación de la meninge primitiva durante el desarrollo de las cisternas subaracnoideas1,2,4,5.
La prevalencia de lipomas sintomáticos es controvertida: algunos la establecen en el 60%4; otros propugnan que la mayoría de los lipomas son asintomáticos1,5. Epilepsia, cefalea, retraso psicomotor y alteraciones en los pares craneales son las manifestaciones más frecuentemente notificadas1,2,4,6. En 1980, Gastaut et al7 determinaron la relación entre el lipoma del cuerpo calloso y la epilepsia, su carácter grave, frecuente y precoz (antes de 15 años), así como su fisiopatología debida a desconexión interhemisférica. Desde entonces, varios autores han comunicado la asociación entre lipomas intracraneales y epilepsia. Sin embargo, pocos han constatado la adecuada correlación entre la localización de la masa y las características clínico-electroencefalográficas de la crisis epiléptica que facilitaría la consideración del lipoma como agente causal de la crisis3. En 2006, se realizó una revisión de 3.500 pacientes epilépticos en busca de lipomas. Se hallaron únicamente 5 casos y sólo en uno de ellos se constató la adecuada correlación mencionada3, por lo que solamente en este caso se consideró que las crisis se debían al lipoma. La relación entre lipoma y epilepsia podría ser incidental3 y menos frecuente que lo esperado3, según los primeros estudios7. Se ha notificado una prevalencia de epilepsia del 20%5 en una serie de casos de lipomas en adultos y un 5%6 en otra similar en pacientes pediátricos; en la de adultos la sintomatología predominante era la cefalea5; en la pediátrica, el retraso psicomotor6.
Los lipomas del cuerpo calloso pueden ser tubulonodulares o curvilíneos. Los primeros, más frecuentes y voluminosos, suelen ser anteriores y con frecuencia asocian malformaciones2. Los segundos suelen ser posteriores, pequeños y asintomáticos2. Se ha descrito la relación con malformaciones cerebrales en la mitad de los lipomas del cuerpo calloso2,4, y destaca su agenesia/disgenesia. Se ha comunicado la coexistencia de alteraciones vasculares1 y displasias corticales1 (por interferencia con el desarrollo de la corteza cerebral).
El estudio con neuroimagen suele ofrecer un diagnóstico de seguridad. La TC evidencia una masa lobulada extraaxial con una densidad entre –50 HU y –100 HU frecuentemente calcificada1,2,6, sin edema ni captación de contraste. La calcificación es más frecuente en los lipomas de cuerpo calloso que en los de otras localizaciones2. La RM objetiva una masa homogénea con señal hiperintensa en T1 que disminuye en T2 y se anula con secuencias de supresión grasa1–4,6. No presenta realce con contraste paramagnético; sin embargo, su administración puede revelar una malformación venosa1. La angio-RM puede detectar anomalías arteriales1. Debería realizarse el diagnóstico diferencial especialmente con quistes dermoides y teratomas1,2. Los quistes dermoides, hiperintensos en T1, presentan una señal heterogénea en T2 con cierto efecto de masa1,2; los teratomas presentan una señal más heterogénea y pueden captar contraste1.
La extirpación neuroquirúrgica está contraindicada1,3–5 por la importante vascularización y la adhesión al tejido colindante que dificultan la resección sin lesionar el parénquima adyacente, la falta de crecimiento (descrita la expansión con tratamiento esteroideo prolongado)1 y la ausencia de efecto masa. La colocación de un drenaje o la administración de fármacos antiepilépticos en caso de hidrocefalia o epilepsia pueden ser necesarios4,5.
Como conclusión, los lipomas intracraneales pueden ser causa de crisis epilépticas. No obstante, debe considerarse la mayor prevalencia de lipomas en población epiléptica3, por lo que ante su hallazgo, en un paciente que consulta por crisis epiléptica, resulta conveniente buscar una explicación alternativa, especialmente en los casos con una escasa correlación entre la localización de la masa y las características clínico-electroencefalográficas de la crisis. La RM con secuencia de supresión grasa facilita un diagnóstico de seguridad. El correcto diagnóstico tiene implicaciones pronósticas y terapéuticas ya que la extirpación neuroquirúrgica está contraindicada, hecho que difiere del manejo de la mayoría de las masas intracraneales.