El alcohol y la malnutrición son las principales causas de la enfermedad de Marchiafava-Bignami (EMB). Se describe un caso de EMB en el que se postula la diabetes mellitus mal controlada como mecanismo etiopatogénico.
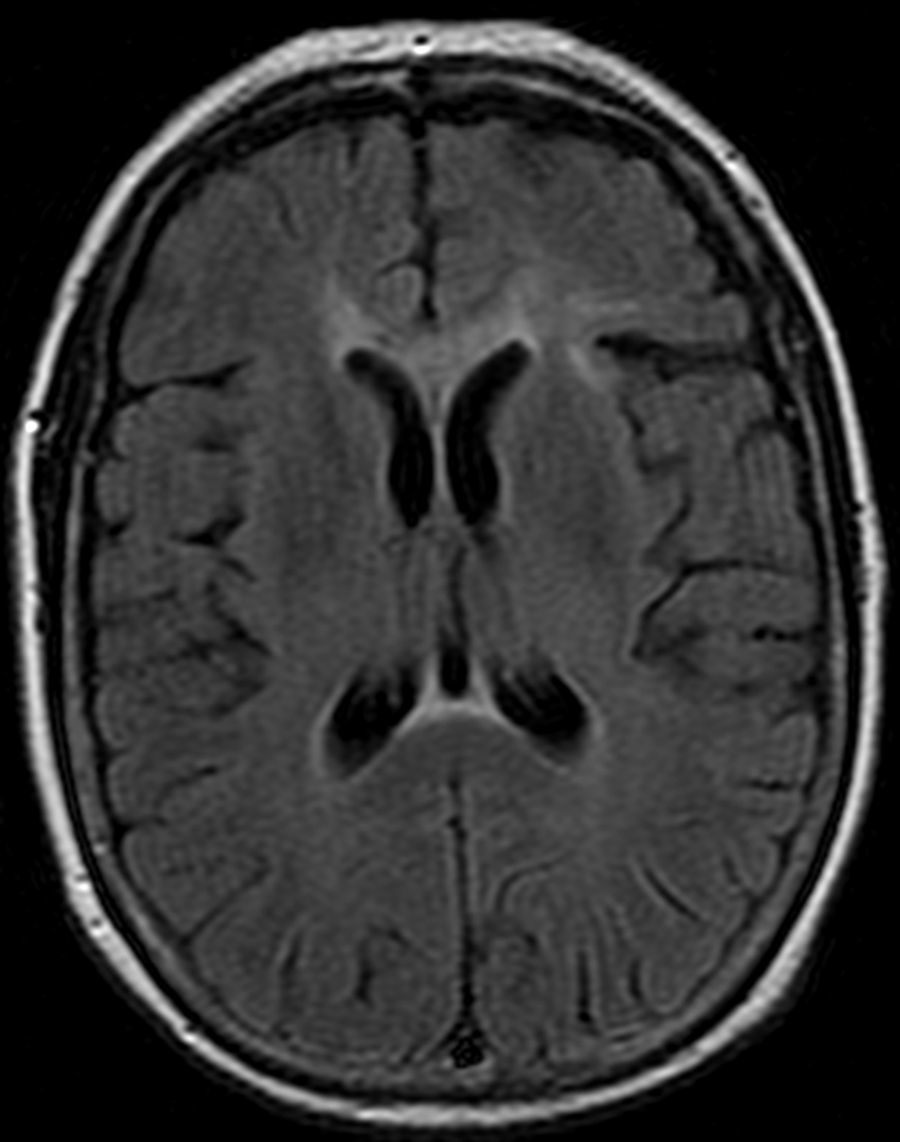
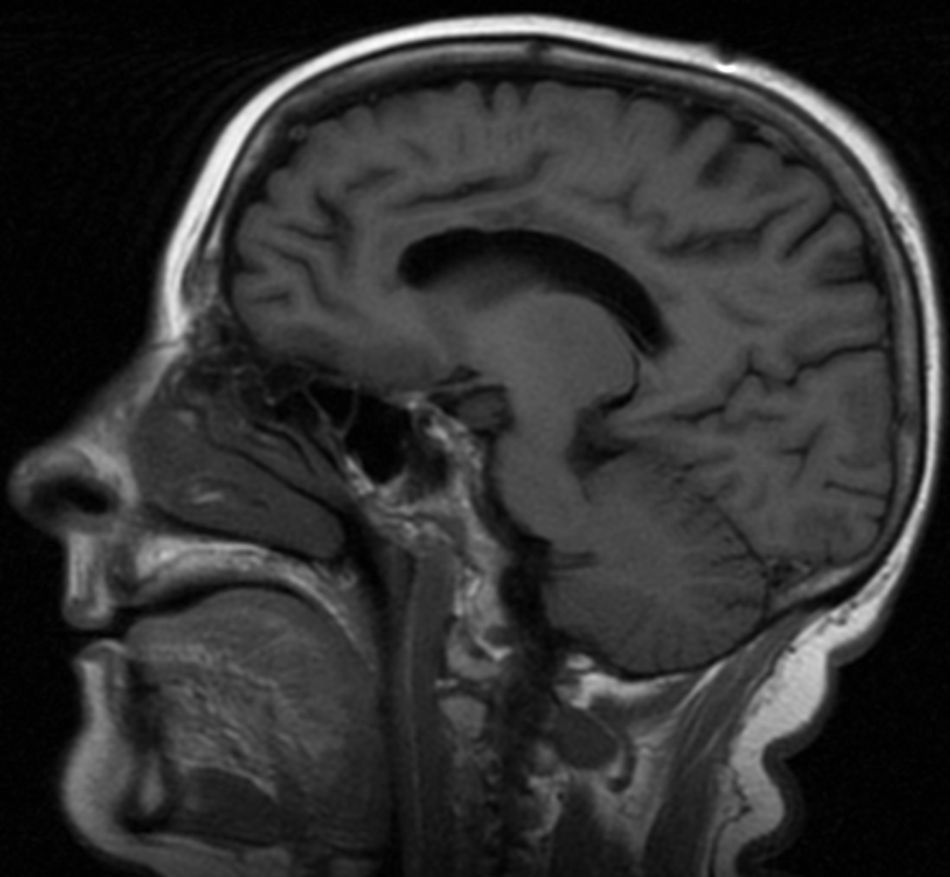
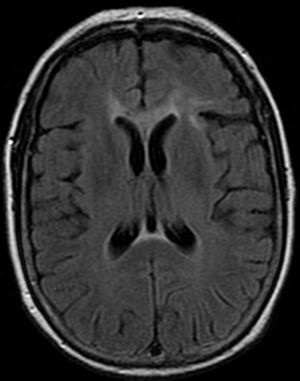
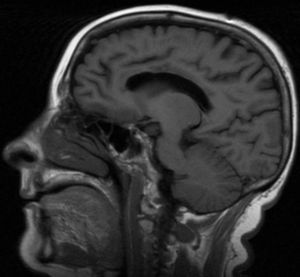
Mujer de 57 años diabética, con múltiples ingresos por descompensación hiperglucémica, sin historia previa de alcoholismo ni malnutrición. Ingresa por un cuadro de un mes de evolución consistente en pérdida de memoria, confusión, delirios y trastorno de la marcha. En la exploración se objetivó bradipsiquia, desorientación en tiempo, espacio y persona, bradicinesia y, como signo de desconexión interhemisférica, apraxia ideomotora de extremidades izquierdas a la orden verbal. La analítica mostró una glucemia de 474mg/dl y una glicohemoglobina de 11,9%. La resonancia magnética (RM) craneal objetivó una afectación del cuerpo calloso más acentuada en su porción central en forma de hiperintensidad en secuencias T2, FLAIR (figs. 1 y 2) y difusión. Recibió tratamiento con tiamina endovenosa (300mg/día 3 días) seguido de tiamina oral (300mg/día/1 mes), metilprednisolona endovenosa (1g/día/5 días) seguido de prednisona oral 60mg/día en pauta descendente de 6 meses y reajuste de tratamiento antidiabético. A los 3 meses presenta mejoría de la marcha y de la apraxia ideomotora, con persistencia de secuelas cognitivas.
La EMB es una enfermedad poco frecuente descrita en 1903 por 2 patólogos italianos que realizaron la necropsia en 3 pacientes alcohólicos con un cuadro rápidamente progresivo de deterioro neurológico1. En una revisión del año 2004 se describen 250 casos con afectación mayoritaria de pacientes entre los 40-60 años, sin distinción de etnia, sexo o localización geográfica2. Los estudios anatomopatológicos describen necrosis y desmielinización del cuerpo calloso, comprometiendo en ocasiones el centro semioval y la corteza cerebral. Microscópicamente se observa la pérdida de oligodendrocitos con abundantes macrófagos3. El mecanismo lesional puede derivarse de una toxicidad directa del alcohol o bien indirecta por cambios electrolíticos y osmóticos, en paralelismo con la mielinólisis central pontina. En pacientes malnutridos se ha propuesto una relación con el déficit de B12 y folato4,5.
Recientemente, Suzuki et al.6, y Yadala y Luo7 han descrito 2 casos de EMB en pacientes diabéticos no alcohólicos ni malnutridos. Uno describe un paciente sin diabetes conocida y, por tanto, no tratado con una glicohemoglobina del 16,0%. El otro hace referencia a un paciente diabético cuyos registros de glucemias fluctuaban entre 30-450mg/dl con una glicohemoglobina del 8,4%. Los autores postulan como mecanismo fisiopatológico los cambios osmóticos secundarios a las fluctuaciones glucémicas. Estas descripciones concuerdan con nuestra paciente, que había ingresado repetidamente por descompensaciones hiperglucémicas.
Existen 2 variantes clínicas de EMB, una aguda con deterioro rápidamente progresivo que puede conducir a la muerte, y otra subaguda-crónica como nuestro caso, que cursa con demencia, extrapiramidalismo, incontinencia, dificultad para la marcha y signos de desconexión interhemisférica8,9. El diagnóstico se realiza mediante RM, que evidencia lesiones callosas hipointensas en T1, hiperintensas en T2 y FLAIR, y aumento de señal en secuencias DWI con descenso de la misma en los mapas ADC, siendo este un signo precoz de EMB10. Las formas agudas afectan la rodilla y el esplenio, mientras que las crónicas asientan preferentemente en el cuerpo central. El tratamiento consiste en la supresión del consumo enólico, suplementos vitamínicos, corticoterapia y corrección de la glucemia en el caso de diabéticos mal controlados5. El empleo de esteroides se basa en la existencia de edema citotóxico potencialmente reversible, identificable por la alteración en las secuencias DWI y ADC en la RM6. El pronóstico es variable, desde la muerte en las formas agudas hasta la recuperación clínica parcial con tratamiento11,12.
Concluimos, que además de los factores de riesgo clásicos, los cambios osmóticos asociados a las fluctuaciones de la glucemia y quizás de otros electrólitos o partículas implicadas en la osmolaridad sanguínea, pueden desencadenar esta enfermedad. La secuencia de difusión como marcador de lesión potencialmente reversible puede ayudar a seleccionar aquellos pacientes que se puedan beneficiar de tratamiento esteroideo precoz incluso en un contexto de descompensación hiperglucémica.
Conflicto de interesesLos autores manifiestan no tener conflicto de intereses.
Este trabajo no ha formado parte de la Reunión Anual de la SEN ni de otras reuniones o congresos.