La encefalopatía hipóxico-isquémica (EHI) es un cuadro anatomoclínico caracterizado por secuelas motoras y neuropsicológicas secundarias a la falta de oxígeno por cese de flujo sanguíneo cerebral. La severidad de las lesiones se correlaciona con la duración de la falta de oxígeno, y se estima que a partir de 4-5 minutos de anoxia las lesiones son irreversibles1.
Se presenta el caso de un varón de 41 años que bajo el efecto de sustancias tóxicas sufre una caída de 5 metros de altura que le provoca traumatismo craneoencefálico y parada cardiorrespiratoria (PCR). La parada revierte tras reanimación cardiopulmonar con una duración estimada de anoxia total de 20 minutos. Ingresado en la UCI, el estudio toxicológico fue positivo para etanol, cocaína y cannabis. Tras retirar la sedación inicial el paciente presentó estatus mioclónico que revirtió tras el tratamiento con levetiracetam, midazolam y ácido valproico.
En la exploración realizada a los 3 meses del ingreso el paciente se encuentra en estado vegetativo con apertura ocular espontánea y pupilas intermedias arreactivas, presenta movimientos oculares horizontales lentos y reflejos oculocefálicos conservados y mantiene una buena mecánica respiratoria, sin respuesta motora a estímulos visuales ni dolorosos.
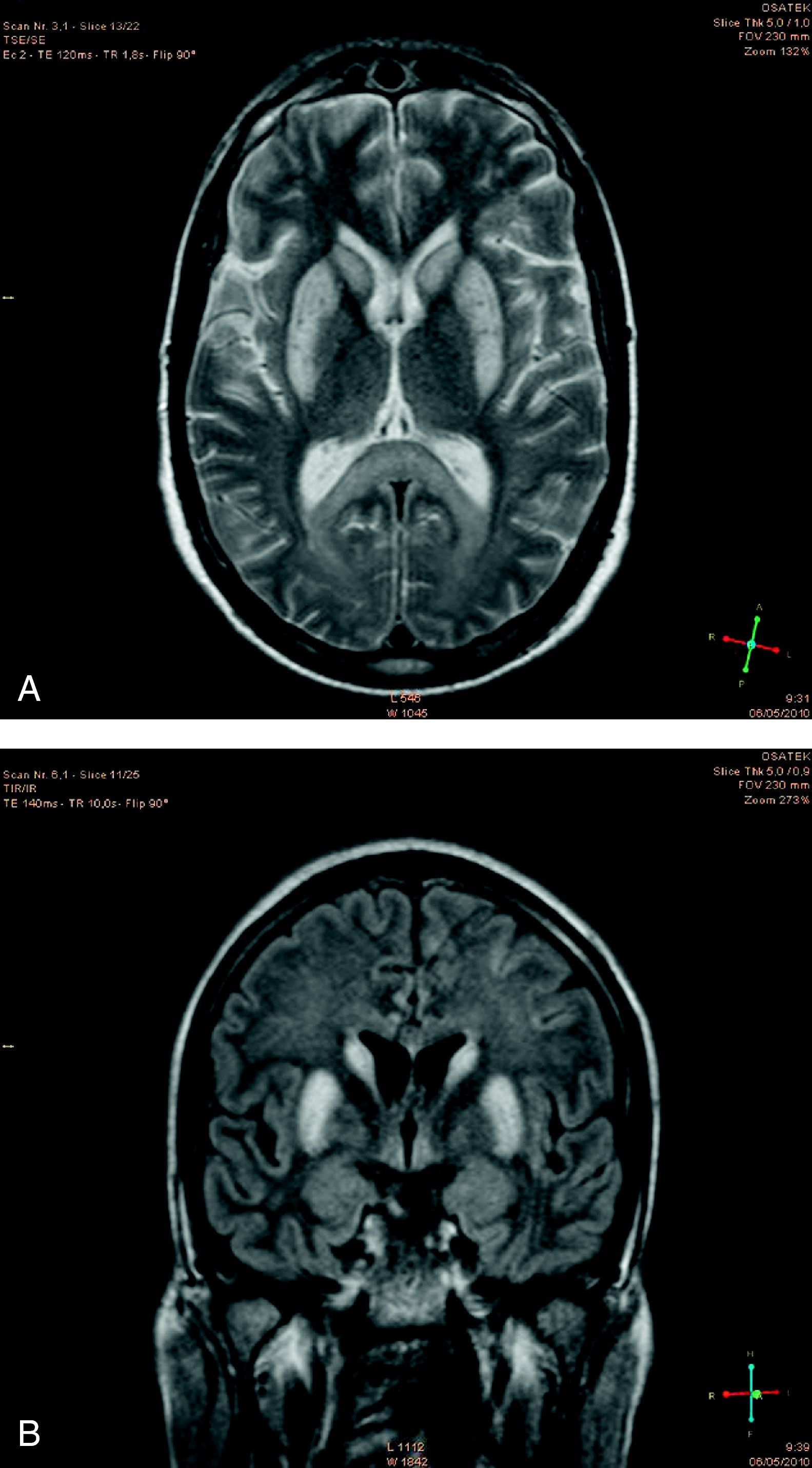
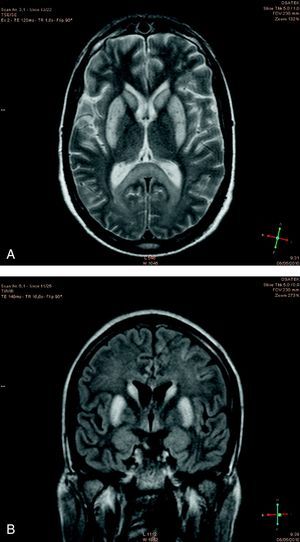
La resonancia magnética nuclear (RMN) fue realizada a los 15 días del ingreso y mostró las siguientes lesiones: hiperintensidad del esplenio calloso en difusión, hiperintensidad de ganglios basales en secuencias T1, T2 (fig. 1A) y FLAIR (fig. 1B), compatible con infartos hemorrágicos subagudos, imágenes girales de hiperseñal en ambos lóbulos occipitales sugestivos de necrosis pseudo-laminar en T1, focos córtico-subcorticales sugestivos de infarto subagudo en territorio limítrofe de arterias cerebral media y anterior a nivel bilateral frontal e insular, con desdiferenciación de sustancia gris y sustancia blanca (figs. 1A y 1B) y patrón ventricular normal.
RMN craneal realizada 15 días después del ingreso. A. Corte axial en secuencia T2; destaca la hiperintensidad en ganglios basales y la desdiferenciación de sustancia blanca y gris. B. Corte coronal en FLAIR; además de la hiperintensidad en ganglios basales y la desdiferenciación de sustancia gris y blanca se observa edema cerebral generalizado dando imagen de atrofia de surcos, gyral swelling.
La RMN es una prueba complementaria a solicitar en la EHI y muestra un conjunto de lesiones características: en menos de 24 horas se observa aumento de la restricción en la secuencia de difusión como consecuencia del edema citotóxico. Durante los primeros 15 días la restricción de la difusión se reduce progresivamente y en las secuencias T2 y FLAIR se aprecia hiperintensidad de las zonas afectadas e imagen de ausencia de surcos por edema. Los infartos hemorrágicos se observan como hiperintensidad de aspecto petequial y existe una desdiferenciación generalizada de la sustancia gris y blanca. Posteriormente, se pueden observar cambios atróficos y signos de necrosis cortical laminar en T22.
La afectación cerebral en la EHI es característicamente bilateral y simétrica, pero existen estructuras como el hipocampo (región CA1), la capa media de la corteza cerebral, el cuerpo estriado, el tálamo y las células de Purkinje que se afectan con mayor intensidad2,3. Determinadas características de estas zonas contribuyen a su vulnerabilidad selectiva a la falta de oxígeno: una mayor demanda metabólica relativa, una mayor cantidad de neurotransmisores excitatorios, un origen filogenético más moderno que justifica que se afecte el cuerpo estriado, pero no el globo pálido, y la localización en la encrucijada de dos territorios arteriales2.
Las lesiones observadas en la RMN de este paciente no apuntan hacia una etiología tóxica, ya que en las encefalopatías secundarias a las sustancias consumidas por el paciente se afectan principalmente otras estructuras como el globo pálido y la sustancia blanca supratentorial en el caso de la cocaína4, y el tercer ventrículo y los cuerpos mamilares en el caso de la encefalopatía aguda de Wernicke por déficit de B1 secundario al consumo de alcohol5,6.
En cuanto al pronóstico, los hallazgos en la RMN de necrosis cortical laminar e hiperintensidad en ganglios basales, junto con los datos clínicos, duración de la anoxia, ausencia de respuesta pupilar7, ausencia de respuesta motora7 y estatus mioclónico precoz8 permitían predecir una mala evolución de este paciente.
En conclusión, la progresión y difusión de las técnicas de RCP ha generado un incremento en el número de pacientes que sobreviven a PCR con EHI secuelar, y ello ha incrementado la necesidad de determinar marcadores clínicos, electrofisiológicos o radiológicos que permitan establecer un pronóstico a corto y largo plazo. La RMN aporta información pronóstica desde el momento agudo3,9,10 y es especialmente útil en los casos de pacientes bajo sedación, en los que los parámetros clínicos tienen menor utilidad5.