El síndrome de Horner corresponde a una asociación de signos y síntomas, entre ellos ptosis palpebral por parálisis del músculo de Müller, miosis, seudoenoftalmos y en ocasiones anhidrosis o hipohidrosis1. Entre las causas figuran los traumatismos craneales o cervicales, hemorragias cerebrales, enfermedad discal cervical, tumores de cuello o de ápex pulmonar, así como infartos cerebrales o bulbares laterales. Otras causas también incluyen cefalea en racimos, disección carotídea, esclerosis múltiple, siringomielia, mielopatía transversa y aneurismas de aorta torácica2. De todas ellas la disección carotídea es la causa más común del síndrome de Horner doloroso3,4. La exploración de la anhidrosis y los cambios en las faneras, que de manera secundaria pueden aparecer, nos son de ayuda en la localización de la afectación de la cadena simpática cervical5. Presentamos el caso de un paciente con síndrome de Horner y un cambio muy característico de las faneras que puso en alerta al paciente.
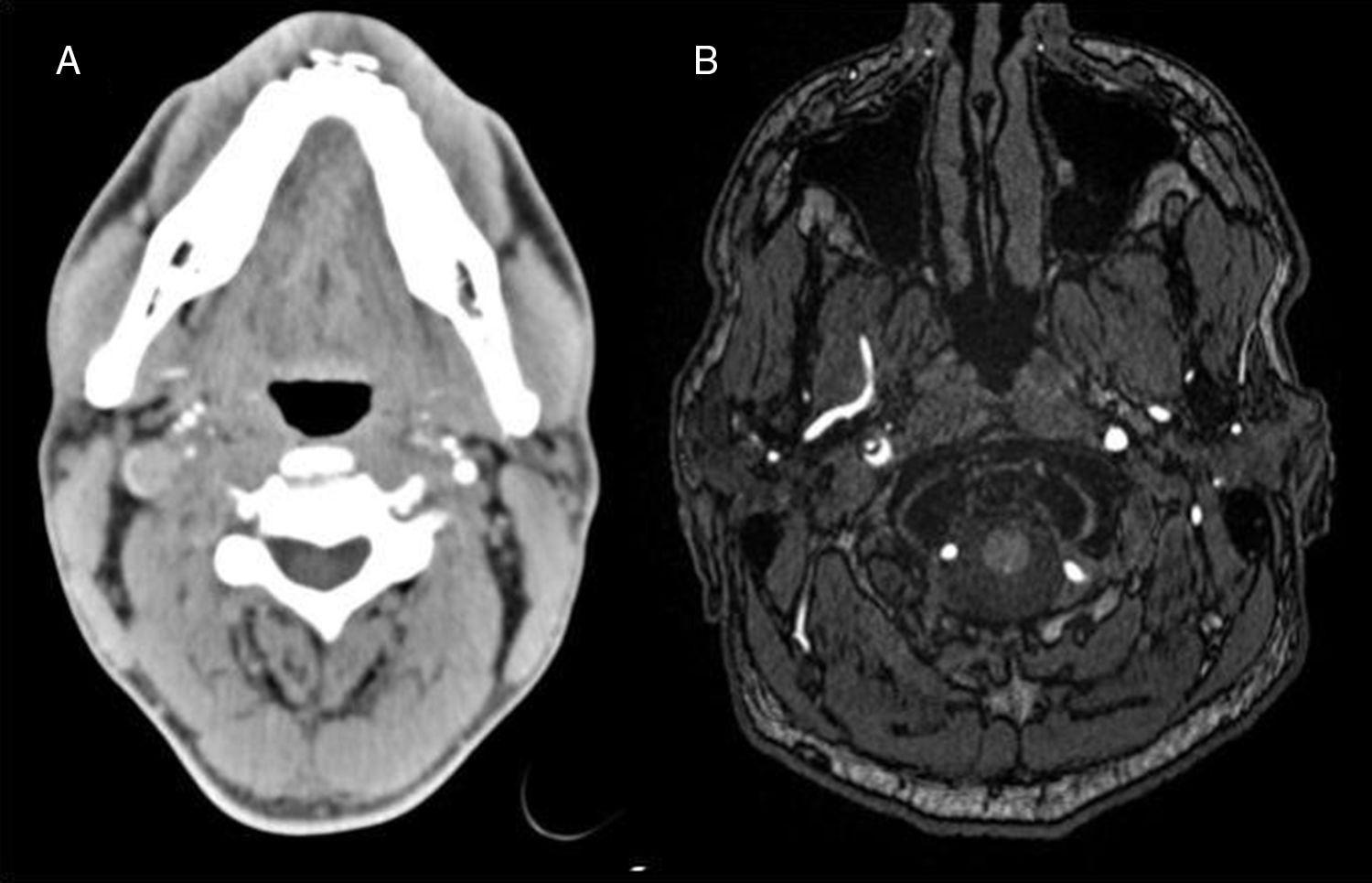
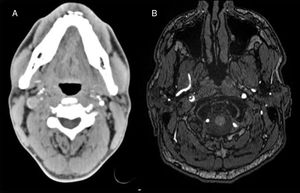
Se trata de un varón de 44 años, sin alergias medicamentosas. Deportista (triatlón), sin consumo de tóxicos. Durante la prueba de natación de triatlón, tras un golpe laterocervical derecho, inicia dolor en el lado derecho del cuello y cara ipsilateral. Tras acabar la prueba persiste la cefalea a nivel cervical y hemicraneal derecha, junto con caída del párpado derecho y visión borrosa, motivo por el que consulta 24h después. A la exploración se evidencia una pupila derecha miótica con adecuado reflejo fotomotor y ptosis palpebral derecha, refiriendo diplopia en la mirada extrema a la derecha, sin otros hallazgos en la exploración neurológica ni sistémica. La analítica sanguínea no mostró alteraciones destacables. La TC con angio-TC craneal no evidenció alteraciones en el parénquima cerebral y mostró afilamiento del paso de contraste en la porción extracraneal de la arteria carótida interna derecha (posterior a la bifurcación) con oclusión de la luz arterial (fig. 1A). La RM y la angio-RM cerebral mostraron una imagen compatible con disección de carótida interna derecha a nivel cervical asociando ausencia de flujo desde el canal carotídeo hasta el seno venoso en secuencias TOF (fig. 1B), junto con lesiones isquémicas puntiformes córtico-subcorticales en territorio frontera de las arterias cerebrales media y anterior derecha. Con el diagnóstico de síndrome de Horner y cefalea por disección traumática de arteria carótida interna derecha fue dado de alta con anticoagulación oral y analgesia convencional. Tras semanas de reposo e incorporación a su trabajo y actividades diarias, entre ellas las actividades deportivas, nos envió una foto preocupado por lo que le ocurría (fig. 2). Al realizar ejercicio físico se producía un cambio de coloración facial, con enrojecimiento y sudoración facial izquierda, junto con palidez y anhidrosis facial derecha. A los 3 meses, en un nuevo control clínico se apreció mejoría de la sintomatología, persistiendo leve ptosis y miosis del ojo derecho. Se repitió RM y angio-RM cerebral sin apreciarse alteraciones, cambiándose el tratamiento de acenocumarol a ácido acetil-salicílico.
El síndrome de Horner se produce por una disrupción de las fibras del sistema nervioso autónomo simpático: su salida se produce en el hipotálamo, desde donde la primera neurona desciende por el tronco del encéfalo hasta la médula espinal, donde en la columna de Clarke a nivel de C8-D1 realiza su primera sinapsis; la segunda neurona sale por la raíz de D1, ascendiendo por la cadena ganglionar cervical, realizando sinapsis en el ganglio cervical superior, en C1-C2; de ahí la tercera neurona (posganglionar) asciende próxima a la carótida hasta llegar al músculo dilatador de la pupila5. La lesión en la primera neurona dará alteración de la sudoración en el cuerpo ipsilateral a la lesión, la afectación de la segunda neurona en la cara ipsilateral, y la lesión en la tercera no dará alteraciones en la sudoración o solamente en la mitad superior de la cara6. En el caso presentado la compresión del plexo simpático cervical se sitúa a nivel de carótida interna, inmediatamente inferior al ganglio cervical superior. Con relación al tratamiento antitrombótico óptimo no se dispone de una clara evidencia de que la anticoagulación sea más efectiva que la antiagregación7,8. Sin embargo el inicio de la terapia precoz es importante para la prevención de lesiones isquémicas cerebrales, ya que la mortalidad asociada puede alcanzar hasta el 20%. Alrededor de un 30% de pacientes quedan con secuelas neurológicas permanentes9. En este caso, en el episodio agudo se inició anticoagulación debido a la existencia en la RM de lesiones atero-embólicas, pasándose tras la resolución del cuadro a antiagregación convencional.
Presentamos una imagen poco frecuente pero característica de la afectación de la cadena simpática cervical. Con ella deseamos resaltar la asociación de la anhidrosis o hipohidrosis con el cambio de coloración de las faneras como un signo clásico y localizador del nivel de la lesión de la cadena simpática cervical, en este caso secundario a disección de la arteria carótida interna.
El paciente ha dado su consentimiento oral y escrito para la publicación de su caso y las imágenes presentadas. Desde aquí le queremos expresar nuestro más sincero agradecimiento, ya que este trabajo no hubiera sido posible sin su colaboración.
El trabajo ha sido enviado al VI Concurso de Unidades de Ictus de Neurología de la Sociedad Española de Neurología.