En los últimos años ha cobrado relevancia la migraña como factor de riesgo vascular así como la presencia de lesiones inespecíficas de sustancia blanca y lesiones isquémicas clínicamente silentes. Se ha intentado relacionar la presencia de estos hallazgos en la neuroimagen con la cronificación de la migraña. A esto hay que añadir la detección de un peor perfil metabólico en pacientes migrañosos.
Con el fin de aclarar la relación entre la migraña y las alteraciones vasculares cerebrales, se ha realizado una exhaustiva revisión de la literatura.
DesarrolloMúltiples estudios han demostrado una asociación significativa entre la migraña, especialmente la migraña con aura (MCA), y el riesgo de infarto cerebral, sobre todo en mujeres < 45 años. El riesgo de ictus aumenta en presencia de otros factores asociados: más de 3 veces con hábito tabáquico y más de 4 veces con el consumo de anticonceptivos orales (ACO). La migraña puede causar directamente un infarto isquémico, aunque es infrecuente. La MCA tiene un riesgo 12 veces superior de infartos subclínicos en fosa posterior.
ConclusionesComo la migraña es un factor de riesgo vascular independiente, se presupone que un mejor control de la misma, así como de otros factores de riesgo vascular asociados, disminuirán la incidencia de ictus. Se aconseja un abandono del hábito tabáquico y suprimir el uso de ACO, sobre todo en mujeres con MCA. A pesar de todo, el riesgo absoluto de infarto es bajo y se traduce aproximadamente en 3,8 casos adicionales por cada 100.000 mujeres al año.
Migraine has become an important vascular risk factor during the past few years, along with the presence of white matter and clinically silent ischaemic lesions. Whether these findings contribute to the migraine becoming chronic has been a source of debate. People with chronic migraine also have a less favourable metabolic profile.
An exhaustive review of the literature has been made in order to try to clarify the relationship between migraine and vascular risk factors.
DevelopmentMigraine, particularly with aura and in women < 45 years-old, is associated with an increased risk of cerebral infarction. This risk increases if the patient smokes or uses oral contraceptives. Migraine can also be a direct cause of a stroke, although it is an infrequent complication. Migraine with aura is associated with a risk factor of 12 of having subclinical infarctions in posterior fossa circulation.
ConclusionsSince migraine is an independent vascular risk factor, a better control of migraine attacks, as well as other possible concomitant vascular risk factors, should decrease the likelihood of a stroke. Overall, the real risk of infarction is low, with 3.8 new cases per 100,000 women and year.
La migraña es una de las cefaleas que más interés ha despertado en la comunidad científica. En los últimos años ha cobrado gran interés su relación con los fenómenos isquémicos: la migraña como factor de riesgo vascular, la presencia de infartos clínicamente silentes en pacientes con migraña y el infarto cerebral como complicación directa de la migraña con aura (MCA). Este nuevo enfoque de problemas ya existentes y conocidos ha reabierto el debate del papel de los vasos sanguíneos en la fisiopatología de la migraña. Para complicar el panorama un poco más, estudios poblacionales han demostrado que los pacientes con migraña, sobre todo MCA, tienen mayor incidencia de dislipemia, tabaquismo, hipertensión arterial y padecen más isquemia miocárdica que la población no migrañosa1–3.
El objetivo del estudio es revisar la relación existente entre la migraña, el infarto cerebral y la migraña como factor de riesgo vascular.
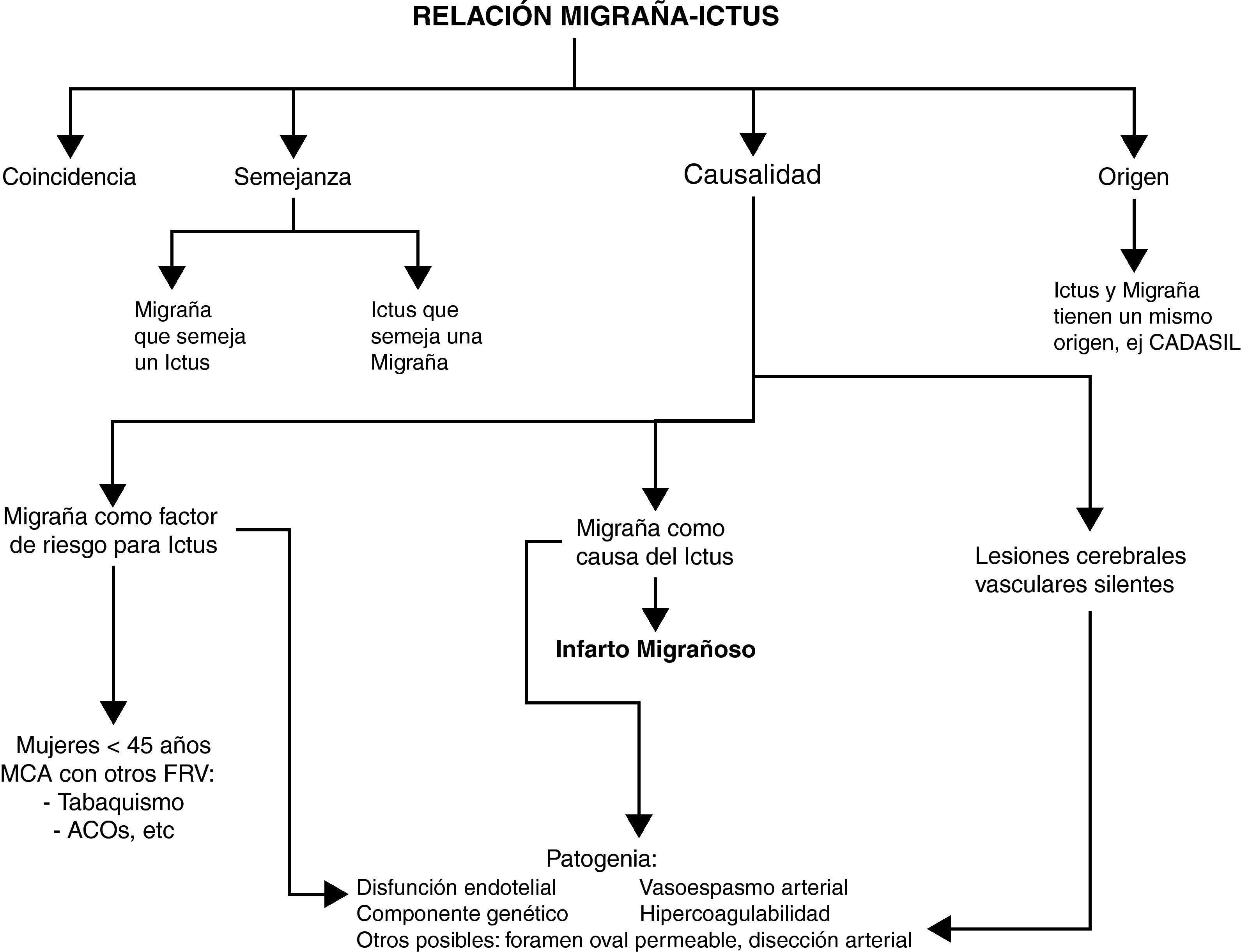
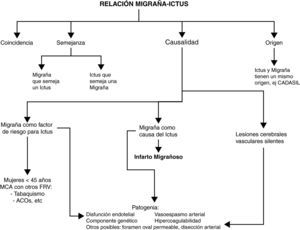
Migraña e ictus: relación de comorbilidadAunque existe una serie de diferencias clínicas y patogénicas entre la migraña y el ictus, hay una relación entre ambas que es compleja y bidireccional y que, de forma genérica, se ha descrito o definido como «comórbida»4. Las siguientes situaciones pueden ser factores de confusión en esta relación (fig. 1):
- 1.
Relación de coincidencia. Las dos condiciones pueden coexistir sin necesaria relación causal, por ejemplo, puede producirse un infarto cerebral en un paciente migrañoso.
- 2.
Relación de semejanza.
- –
Migraña que semeja un ictus. Distintos tipos de migraña semejan síndromes cerebrovasculares, sobre todo algunas formas de MCA, especialmente cuando el aura es prolongada. Tal es el caso de la migraña hemipléjica, migraña basilar y el aura persistente sin infarto5.
- –
Ictus que semeja una migraña. El ictus puede presentarse con dolor de características migrañosas. Es más frecuente en los infartos de la arteria cerebral posterior (42%) y excepcional en los infartos lacunares6,7.
- –
- 3.
Relación de origen. La migraña y el ictus como manifestaciones de un mismo proceso subyacente. Existe una causa común (generalmente de origen genético) que justifica la aparición de migraña (sobre todo MCA) e ictus en el mismo paciente. Esto puede ocurrir en los casos de malformaciones arteriovenosas, angiomatosis leptomeníngea (síndrome de Sturge Weber), telangiectasia hemorrágica hereditaria, CADASIL, MELAS, o en los síndromes de vasculopatías hereditarias cerebrorretinianas8,9.
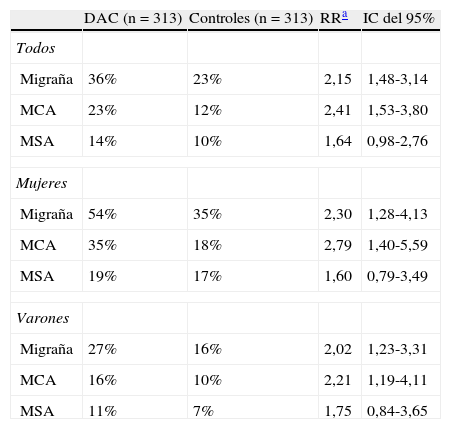
Además, los pacientes con migraña tienen un riesgo elevado de sufrir disecciones arteriales cervicales (DAC) (RR ajustado 3,6; IC del 95%, 1,5-8,6), sobre todo de la arteria vertebral10–13. En un estudio reciente en 313 pacientes con DAC y 313 controles se confirma la asociación entre migraña y DAC, siendo especialmente significativa para la MCA y en mujeres (tabla 1)13. La prevalencia de vida de la migraña en pacientes con DAC fue del 36%. Un 51% de los pacientes con DAC y migraña experimentó una mejoría independiente del territorio afectado o de la presencia de infarto13.
Prevalencia de la migraña en pacientes con disección arterial cervical vs controles
| DAC (n=313) | Controles (n=313) | RRa | IC del 95% | |
| Todos | ||||
| Migraña | 36% | 23% | 2,15 | 1,48-3,14 |
| MCA | 23% | 12% | 2,41 | 1,53-3,80 |
| MSA | 14% | 10% | 1,64 | 0,98-2,76 |
| Mujeres | ||||
| Migraña | 54% | 35% | 2,30 | 1,28-4,13 |
| MCA | 35% | 18% | 2,79 | 1,40-5,59 |
| MSA | 19% | 17% | 1,60 | 0,79-3,49 |
| Varones | ||||
| Migraña | 27% | 16% | 2,02 | 1,23-3,31 |
| MCA | 16% | 10% | 2,21 | 1,19-4,11 |
| MSA | 11% | 7% | 1,75 | 0,84-3,65 |
La cuestión más intrigante en la relación entre migraña e ictus es la posibilidad de que la migraña sea un factor de riesgo independiente para ictus; o que sea la causa del ictus.
Si la migraña es un factor de riesgo vascular, el ictus se produce independientemente en el tiempo respecto de un ataque de migraña típico.
Si por el contrario el ictus se produce como complicación de una migraña, aquel se debe desarrollar durante el curso de un ataque de migraña (tabla 2)14. Desde el punto de vista patogénico sería preferible el término «ictus inducido por la migraña».
Criterios diagnósticos de infarto migrañoso (1.5.4.) (IHS)a
| A. El ataque actual se desencadena en un paciente con el diagnóstico de «migraña con aura» y es similar a los ataques previos excepto en que uno o más síntomas del aura persisten durante más de 60 min |
| B. La neuroimagen demuestra un infarto isquémico en un área relevante |
| C. No se puede atribuir a ningún otro trastorno |
Esta diferenciación falta en la gran mayoría de los estudios realizados en pacientes con ictus e historia previa de migraña.
Migraña como factor de riesgo para ictusMúltiples estudios de casos y controles han demostrado una asociación significativa entre la migraña y el riesgo de infarto cerebral, especialmente en mujeres < 45 años1,5,15–25.
Considerando este subgrupo (mujeres < 45 años), el riesgo es especialmente elevado para la MCA (riesgo relativo entre 1,3 y 14,8) en relación a la migraña sin aura (MSA) (RR entre 0,8 y 3)15,17,18,21–23,26–28. Dicho riesgo persiste incluso cuando se excluye la influencia de otros factores de riesgo vascular (RR ajustado para MCA entre 1,5 y 6,2 y para MSA entre 0,8 y 3)5,17,18,22,24,26,28.
Algunos estudios también han demostrado una asociación positiva, aunque no significativa, en varones1, mientras que otros no19,27. Hay muchos menos estudios que incluyen pacientes > 45 años. En este sentido, los resultados también han sido dispares11,17,18,25. En cualquier caso, este aumento en el riesgo relativo ajustado para > 45 años (1,5 veces el riesgo de todo tipo de ictus y de 1,7 en el ictus isquémico) es inferior al de los pacientes < 45 años. Esta diferencia puede ser debida a una mayor prevalencia de otros factores de riesgo para ictus en > 45 años17,18.
Aunque la migraña es un factor de riesgo independiente para el ictus, el riesgo de ictus aumenta en presencia de otros factores asociados. Se incrementa más de 3 veces en las migrañosas con hábito tabáquico y más de 4 veces en las migrañosas que consumen anticonceptivos orales (ACO)26,28; a mayor dosis de estrógenos contenidos en la píldora anticonceptiva, mayor riesgo de ictus26. El riesgo aún es mayor si se dan ambos factores de forma conjunta28 o si se van sumando más factores de riesgo vascular. A pesar de estas cifras relativamente altas en el riesgo relativo, el riesgo absoluto sigue siendo bajo y se traduce aproximadamente en 3,8 casos adicionales por cada 100.000 mujeres al año18. Recientemente, una serie de hallazgos sugieren que ni los ACO ni el hábito tabáquico, ambos de forma independiente, aumentan sustancialmente la probabilidad de un ictus isquémico en mujeres con MCA22. Pero la combinación de ambos sí ha resultado en un incremento de 10 veces el riesgo de ictus isquémico si se compara con aquellas mujeres sin migraña que no fuman o no consumen ACO22. En la tabla 3 se resumen las conclusiones de un reciente metaanálisis29.
Conclusiones sobre el riesgo de ictus isquémico en migrañososa
| 1. El riesgo relativo de ictus en todos los tipos de migraña es de 2,16 |
| 2. El riesgo relativo es significativo tanto en la MCA (2,27, IC del 95%, 1,61-3,19) como en la MSA (1,83, IC del 95%, 1,06-3,15) y marcadamente superior si se combina con el uso de ACO |
| 3. Se confirma la asociación entre la migraña y el ictus, sobre todo en mujeres menores de 45 años (aunque también en varones con MCA) |
Un estudio prospectivo procedente de registros de centros de cuidados primarios (n=3.502) ha permitido determinar que el 3,7% de los pacientes con ictus isquémico tenían migraña activa (al menos un ataque de migraña en el último mes). Si se considera el subgrupo de sujetos < 45 años con ictus, el 15,8% tenía migraña activa frente al 2,1% de aquellos sujetos ≥ 45 años. Por tanto, se deduce que la frecuencia de los ataques de migraña, así como el inicio reciente del síndrome migrañoso y no sólo el diagnóstico de migraña, son factores que influyen en el riesgo de desarrollar un ictus. En cambio, la intensidad de la migraña no ha sido determinante22.
En relación con los distintos subtipos de ictus isquémico, la proporción de infartos lacunares y de ictus de origen indeterminado (no de ictus ateroescleróticos o cardioembólicos) fue más elevada entre las mujeres con MCA que en sujetos no migrañosos22.
Si consideramos los estudios procedentes de registros hospitalarios, se ha visto que la migraña es causa del 0,8% de todos los ictus isquémicos registrados y de entre el 5%30 al 20%31,32 de los ictus en menores de 50 años.
La migraña, sobre todo MCA, parece ser un factor de riesgo también para accidentes vasculares en el lecho coronario. Existe un aumento del riesgo relativo ajustado de desarrollar cualquier evento vascular, que es 2 veces superior en las mujeres con MCA respecto de las que no tienen migraña. Este aumento no se apreció para la MSA33. Dicha diátesis incrementada para la patología vascular general también afecta a varones33.
Infarto migrañosoLa migraña puede causar directamente un infarto isquémico14, aunque ésta es una complicación muy infrecuente.
Sólo un estudio ha evaluado la incidencia de infarto migrañoso (IM) siguiendo estrictamente la definición de la IHS34. En este estudio se vio que la incidencia de IM es del 0,5% de todos los ictus en todos los grupos de edad, pero asciende al 10-14% si consideramos sólo los ictus en sujetos menores de 45 años. A pesar de que hay casos descritos de infarto cerebral que han ocurrido durante un ataque de MSA35–37, la IHC-II confirmó el IM como una complicación sólo de la MCA.
El fenotipo clásico del sujeto con IM es el de una mujer < 45 años con MCA, que suele tener asociados otros factores de riesgo vascular (tabaquismo y consumo de ACO) y en los que se afecta especialmente el territorio posterior35. El tamaño del infarto es moderado o pequeño (< 3cm de diámetro máximo) y suele haber una buena recuperación funcional.
Migraña y lesiones cerebrales vasculares subclínicasEs frecuente encontrar en la RM craneal de pacientes con migraña lesiones de sustancia blanca (SB) de significado incierto. Se aprecian hiperintensidades (en secuencias potenciadas en T2 y FLAIR) de pequeño tamaño, sobre todo en la SB profunda y periventricular. En muy escasas ocasiones, la detección de estas pequeñas lesiones ha conducido al diagnóstico de una enfermedad subyacente (como CADASIL, MELAS, enfermedad de Fabry, adrenoleucodistrofias, enfermedades inflamatorias, infecciosas, toxico-metabólicas, etc.).
Hasta un 10% de los individuos de la población general en la cuarta década de la vida y hasta un 80% en la octava década tienen este tipo de lesiones38. Su prevalencia y número aumentan si existen factores de riesgo cardiovascular (diabetes, hipertensión arterial, hipercolesterolemia, consumo de tabaco) o bien si existe enfermedad cardiocerebrovascular y demencia39.
Los resultados obtenidos sobre la prevalencia de lesiones de SB en migrañosos difieren según su localización (profunda versus periventricular). La presencia de lesiones subclínicas en la SB profunda es 4 veces más prevalente en mujeres con migraña (tanto MCA como MSA) que en aquellas sin migraña. Además, el riesgo de estas lesiones parece ser independiente de la edad y de la presencia o no de factores de riesgo vascular asociados40,41; en cambio, sí existe una asociación significativa en mujeres que tienen > 1 migraña/mes41,42. No ha habido diferencias en la prevalencia de estas lesiones en varones. Sin embargo en las lesiones de SB periventricular no se ha demostrado ninguna asociación con la presencia de migraña (sin y con aura) o la frecuencia de los ataques, tanto en varones como en mujeres41.
Un estudio epidemiológico sobre anomalías cerebrales en la migraña apoya también la observación de que el 8,1% de los pacientes con MCA y el 2,2% de pacientes con MSA (versus 0,7% de controles [p=0,05]) presentan lesiones cerebrales subclínicas similares a infartos, incluso en ausencia de historia clínica de ictus41,42. Estas lesiones, de pequeño tamaño, suelen ser múltiples y localizadas preferentemente en el territorio vascular posterior, sobre todo en cerebelo41,43. Esta asociación es especialmente significativa en mujeres, donde la prevalencia de infartos cerebelosos es del 23% en MCA versus 14,5% en mujeres sin cefaleas (riesgo relativo 1,9; IC del 95%, 1,4-2,6)42. En el caso de varones con MCA la prevalencia fue del 19% vs 21% de controles42. Nuevamente, el mayor riesgo se vio en pacientes con MCA que tenían ≥ 1 ataque al mes42,43. La presencia de estas lesiones no se asocia, necesariamente, a la presencia de lesiones en la SB profunda.
En conjunto, los pacientes con MCA tienen un riesgo 12 veces superior de presentar este tipo de lesiones. La presencia o ausencia de factores de riesgo vascular tradicionales y las medicaciones específicas antimigrañosas con efecto vasoconstrictor no modificaron dicha asociación41,43. Esto sugiere que, cuando están presentes, tales lesiones no son de origen arterioesclerótico ni reflejan enfermedad de pequeño vaso; posiblemente, una combinación de hipoperfusión (que puede estar relacionada con la migraña) y embolismo sean los mecanismos etiológicos más probables41.
PatogeniaLos mecanismos por los que la migraña llega a ser un factor de riesgo vascular y conduce al desarrollo de un IM no son del todo conocidos, posiblemente porque sean múltiples y complejos. Se resumen a continuación.
Migraña como factor de riesgo para ictus isquémicoSe barajan las siguientes hipótesis, complementarias entre sí44:
Disfunción del endotelio vascularLa migraña puede modificar las propiedades homeostáticas del endotelio, favoreciendo un estado protrombótico, proinflamatorio y proliferativo que predispone a la aterogénesis y al desarrollo de eventos trombóticos fuera del ataque de migraña45,46. La disfunción endotelial es el resultado de: a) una reducción en la biodisponibilidad de substancias vasodilatadoras (óxido nítrico, por ejemplo) y un aumento de los factores contráctiles derivados del endotelio, produciendo una alteración en la reactividad vascular (incluida la microvascularización), y b) estrés oxidativo que, a su vez, promueve procesos inflamatorios. Los marcadores de estrés oxidativo están aumentados en los pacientes migrañosos47.
Se cree que durante los ataques de migraña se liberan péptidos protrombóticos, proinflamatorios y otros péptidos vasoactivos que pueden dañar el endotelio vascular. Por otro lado, la depresión cortical (DC) conlleva una alteración de la permeabilidad de la BHE a través de la activación de las metaloproteinasas48. Su activación causa daño celular directo que junto a la liberación de neuropéptidos vasoactivos durante los ataques de migraña pueden estimular las respuestas inflamatorias dentro y fuera del cerebro49.
Se postula que los migrañosos, sobre todo con MCA, tienen una capacidad de regeneración endotelial disminuida50. En este sentido se ha visto que tienen disminuidos los niveles de células progenitoras endoteliales (medido mediante citometría de flujo), con una disminución en su capacidad migratoria y un aumento en los marcadores de senescencia. Estas células progenitoras derivan de la médula ósea, circulan en la sangre periférica y son capaces de proliferar y diferenciarse en células endoteliales y desempeñan un papel en la angiogénesis tras la isquemia51,52. Aunque no se sabe si la reducción en las células progenitoras endoteliales representa una alteración primaria en la migraña o la consecuencia de ataques repetidos de migraña, cabría la posibilidad de que su alteración actúe como factor que media el riesgo vascular incrementado.
La migraña se asocia con una prevalencia incrementada de factores de riesgo vascularLos sujetos con migraña y sobre todo con MCA tienen un perfil más desfavorable de factores de riesgo vascular que los controles (peores perfiles lipídicos, hipertensión arterial), tienen más probabilidades de fumar, de consumir ACO y de presentar una historia familiar con infarto agudo de miocardio o ictus en época precoz1. Por otra parte, la frecuencia y la severidad de las migrañas también se han asociado con un mayor índice de masa corporal53. Sin embargo, parece improbable que esta relación migraña-ictus se deba al efecto patogénico conocido de los factores de riesgo vascular tradicionales, puesto que no se observa disminución en el riesgo de ictus cuando se calcula el riesgo relativo ajustado54.
La migraña se ha asociado con un incremento en factores protrombóticos, tales como la protrombina, el factor V de Leiden y el factor de Von Willebrand, cuyo papel en la patogenia de eventos vasculares no es bien conocido44.
Vasoespasmo arterialSe ha sugerido la posibilidad de que exista un vasoespasmo en la migraña sobre la base de dos hechos: a) en el estudio ARIC se vio que la migraña se asocia a angina de Rose (producida por vasoespasmo), pero no a enfermedad arterial coronaria55, y b) se han documentado casos de vasoespasmo no arterioesclerótico de las arterias coronarias en migrañosos con síntomas cardiacos56.
Esta hipótesis se basa en un riesgo atribuible incrementado ante el uso de diferentes fármacos para tratar las migrañas, como triptanes y ergóticos. Los estudios sobre seguridad cardiovascular clínica y farmacológica con los triptanes no apoyan una asociación directa entre estos fármacos y eventos vasculares57,58. Por otro lado, los datos referentes a la asociación entre migraña e ictus preceden al uso de los triptanes. Puesto que la MSA y la MCA se tratan de forma similar, tampoco parece muy plausible esta hipótesis59.
Tampoco se ha podido demostrar que el uso racional de los ergóticos aumente el riesgo vascular, aunque éste sí puede verse incrementado en las situaciones de abuso de estos compuestos44.
Componente genético común (monogénico o poligénico)Un componente genético común (monogénico o poligénico) puede explicar que en un mismo paciente se den ambos, migraña e ictus isquémico.
- –
Formas monogénicas. Como ya se ha comentado, el ictus isquémico y la migraña son dos manifestaciones de algunos trastornos monogénicos, como CADASIL, MELAS, vasculopatía cerebrorretiniana y endoteliopatía hereditaria con retinopatía, nefropatía e ictus. Estas enfermedades son una prueba de la coexistencia de ictus y migraña en un mismo síndrome caracterizado por un determinado fenotipo, y puede deberse a alteraciones crónicas hereditarias de las paredes de los vasos de pequeño calibre44.La migraña hemipléjica familiar (MHF) es la única causa monogénica conocida de migraña hasta el momento actual, habiéndose identificado 3 genes causantes. Menos del 5% de los pacientes con MHF presentan ictus60.
- –
Formas poligénicas. Muchas variantes genéticas específicas se han implicado en la susceptibilidad a padecer migraña por un lado, e ictus isquémico por otro44. La migraña y el ictus isquémico probablemente sean manifestaciones fenotípicas de trastornos poligénicos que reflejan el efecto de algunos loci genéticos que modulan distintos procesos fisiopatológicos y el resultado de la combinación de cientos de variantes genéticas. Por mencionar sólo un ejemplo entre ellos, la MCA se ha asociado a un genotipo específico relacionado con la metilenetetrahidrofolato reductasa, que puede conducir a hiperhomocisteinemia61.
Aparte de estas hipótesis mencionadas, otros dos mecanismos posibles podrían favorecer un aumento en la asociación migraña-ictus:
Foramen oval permeableLa posible relación existente entre la presencia de un foramen oval permeable (FOP) en pacientes con migraña y/o ictus es controvertida. Hay estudios que sugieren que el FOP se asocia a un riesgo incrementado de ictus isquémico en adultos jóvenes, y que aquellos sujetos con MCA tienen más frecuentemente esta malformación62. Por otro lado, entre los sujetos que tienen un ictus isquémico, la MCA es dos veces más prevalente en aquellos que asocian FOP respecto a los que no lo asocian63. En cambio, otros hallazgos más recientes no indican asociación entre la MCA y el ictus isquémico en aquellas mujeres con FOP en comparación con las que no lo tienen22. Tampoco hay datos suficientes que sustenten que el cierre del FOP conlleve una reducción en la frecuencia de las migrañas (y por ende, del ictus isquémico)64.
Disección arterial cervicalSe ha especulado sobre una posible predisposición constitucional para desarrollar una DAC, mediada genéticamente. En estos casos, una mayor fragilidad vascular predispondría a su desarrollo bajo la influencia de factores ambientales como infecciones o pequeños traumatismos. Es posible que exista una arteriopatía común en la DAC y en la migraña o simplemente la existencia concomitante de una susceptibilidad genética13.
Disfunción autonómicaRecientemente, se ha demostrado una mayor prevalencia de síncope en pacientes con migraña que en la población general (46% vs 31%)65,66. Sin embargo, no se pudo relacionar el síncope con la severidad o el tipo de migraña. Se está intentando relacionar la disfunción del sistema autonómico con la presencia de lesiones de SB e infartos subclínicos.
Depósitos de hierro cerebralEstudios realizados con RM en pacientes con migraña han demostrado una acumulación de hierro en la sustancia gris periacueductal, putamen, globo pálido y núcleo rojo66,67. No se han observado diferencias entre MCA y MSA. Existe una correlación positiva entre los años de evolución de la migraña y un mayor acúmulo de hierro. Por todo ello se ha postulado que el acúmulo de hierro es el resultado de la activación repetitiva del sistema de dolor, dando lugar a una disfunción del mismo y contribuyendo a una posible cronificación. Sin embargo, también cabe la posibilidad de que el acúmulo de hierro sea solo un marcador de la activación del sistema nociceptivo.
Infarto migrañosoDepresión cortical propagadaEl mecanismo patogénico exacto del IM no se conoce y se especula que podría relacionarse con la oliguemia regional que acompaña a la DC. La DC es una despolarización neuronal que se mueve lentamente a través de la corteza visual y se acompaña de una hiperemia transitoria seguida de un estado más prolongado de oliguemia. Durante auras normales de migraña, el nivel de perfusión no alcanza el umbral isquémico y en todo caso es la consecuencia de un metabolismo neuronal reducido68. Posiblemente, durante el IM, la disminución del flujo sanguíneo cerebral regional supere las necesidades energéticas de las neuronas, conduciendo al desarrollo de isquemia, o bien se asocie a otras alteraciones que favorecen la isquemia8.
HipercoagulabilidadLa liberación del péptido relacionado con el gen de la calcitonina como consecuencia de la activación del sistema trigeminovascular durante un ataque de migraña estimula a las células endoteliales cerebrales, plaquetas y mastocitos, que liberan factor activador plaquetario44. Este factor está implicado en la isquemia tisular a través de varios mecanismos: induce activación y agregación plaquetaria y estimula la liberación de factor de Von Willebrand el cual, actuando en el receptor IIb/IIIa plaquetario, tiene un efecto crucial en la unión del fibrinógeno y homeostasis primaria. Esto permite especular que, durante el curso de un ataque de migraña, se puede poner en marcha un proceso protrombótico en aquellos lechos vasculares con vasoconstricción secundaria a una onda de DC propagada44. O, por el contrario, la isquemia cerebral inducida por un estado de hipercoagulabilidad podría activar la onda de DC propagada, originando así una migraña sintomática.
ConclusionesLa migraña y el ictus se asocian con una frecuencia superior a la esperada para la prevalencia de ambas enfermedades en la población general. Dicha relación puede ser de coincidencia, de semejanza (migraña que semeja un ictus o ictus que semeja una migraña), de origen (la migraña y el ictus son manifestaciones del mismo proceso subyacente) y de causalidad (la migraña se comporta como un factor de riesgo adicional para ictus o puede ser la causa directa del ictus, como en el IM).
Diversos estudios han permitido establecer esta relación de causalidad migraña-ictus. En estos estudios se ha demostrado que el RR de ictus está aumentado en mujeres menores de 45 años con MCA (riesgo relativo ajustado entre 1,5 y 6,2 según los estudios) y este riesgo aumenta aún más en presencia de otros factores de riesgo asociados, como hábito tabáquico y consumo de ACO. A pesar de estos datos de aumento del RR, el riesgo absoluto sigue siendo bajo y sólo la asociación con otros factores concomitantes produciría un aumento importante. Este incremento en el RR no se ha demostrado fehacientemente en otros grupos de edad o en varones.
En línea con estos hallazgos, se ha visto en los últimos años que la migraña no es sólo un factor de riesgo para patología cerebrovascular isquémica, sino también para accidentes vasculares trombóticos en otros lechos arteriales («marcador de trastorno vascular isquémico»); esto acontece tanto para varones como para mujeres.
El IM se presupone causado directamente por los fenómenos fisiopatológicos que subyacen a una MCA y explica el 0,5% de ictus en todos los grupos de edad, así como el 10% si consideramos sólo los ictus en menores de 45 años.
También se ha visto que los pacientes con migraña (sobre todo MCA) tienen más riesgo de desarrollar lesiones isquémicas silentes en la SB profunda, así como lesiones de pequeño tamaño a nivel de la circulación posterior (sobre todo en cerebelo), que posiblemente sean infartos silentes.
Se presupone que el mejor control de la migraña, así como de otros factores de riesgo vascular asociados, disminuirán la incidencia de ictus en estos sujetos. Se aconseja un abandono del hábito tabáquico, así como la discontinuación del uso de ACO, sobre todo en aquellas mujeres que presentan MCA y tengan otros factores de riesgo vascular añadidos. Si, a pesar de todo, van a consumir ACO, se les aconsejará aquellos que tengan menores dosis de estrógenos, o bien aquellos que sólo tengan progestágenos. La IHS recomienda que las migrañosas que usen ACO dejen de fumar y se hagan revisiones periódicas para control de otros factores de riesgo vascular adicionales que puedan tener o surgir a lo largo del tiempo69.
Una vez que el IM se ha producido, se aplicarán las medidas de prevención secundaria como en los ictus de otra etiología, en tanto no haya estudios que aporten otros datos. Se usará aspirina o clopidogrel según el riesgo cardiovascular del paciente, enfermedades concomitantes y fármacos coadyuvantes. No hay estudios diseñados específicamente para evaluar el efecto de la prevención secundaria en pacientes que han presentado un IM.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.