El metronidazol es un antimicrobiano de uso común en todo el mundo. Entre sus efectos adversos destacan, sobre todo los de índole digestivo como náuseas, diarrea y dolor abdominal. No obstante, pueden aparecer efectos indeseables en el sistema nervioso central y periférico que son menos conocidos.
Describimos el caso de un varón de 19 años que fue intervenido de una resección ileocecal por enfermedad de Crohn y que estaba tratado desde entonces con omeprazol 20mg/día, mesalazina 2g/12h y metronidazol 250mg/8h. Consultó en urgencias por un cuadro progresivo de parestesias en miembros inferiores que se iniciaron en los dedos de los pies con sentido ascendente hasta las rodillas, inestabilidad de la marcha y parestesias «en guante y calcetín» en miembros de 3 semanas de evolución. En los últimos días, presentaba además, dificultad para articular el lenguaje. En la exploración neurológica destacaba disartria escándida, sin afectación de pares craneales, hiperreflexia generalizada y marcha con aumento de la base de sustentación, sin déficit motor y disminución de la sensibilidad táctil distal en los 4 miembros, precisando ayuda para la marcha. La exploración física general fue normal.
Se realizó analítica que incluyó hemograma y bioquímica sin alteraciones, excepto GOT 55U/l, GPT 105U/l, GGT 126U/l con fosfatasa alcalina y bilirrubina total dentro de los valores normales. Además, se solicitó ANA y ANCA, serología VIH y sífilis, y tóxicos en orina, también dentro de la normalidad. No se solicitaron anticuerpos anti-NMO y anti-MOG. La radiografía de tórax y la ecografía de abdomen no mostraron alteraciones de interés.
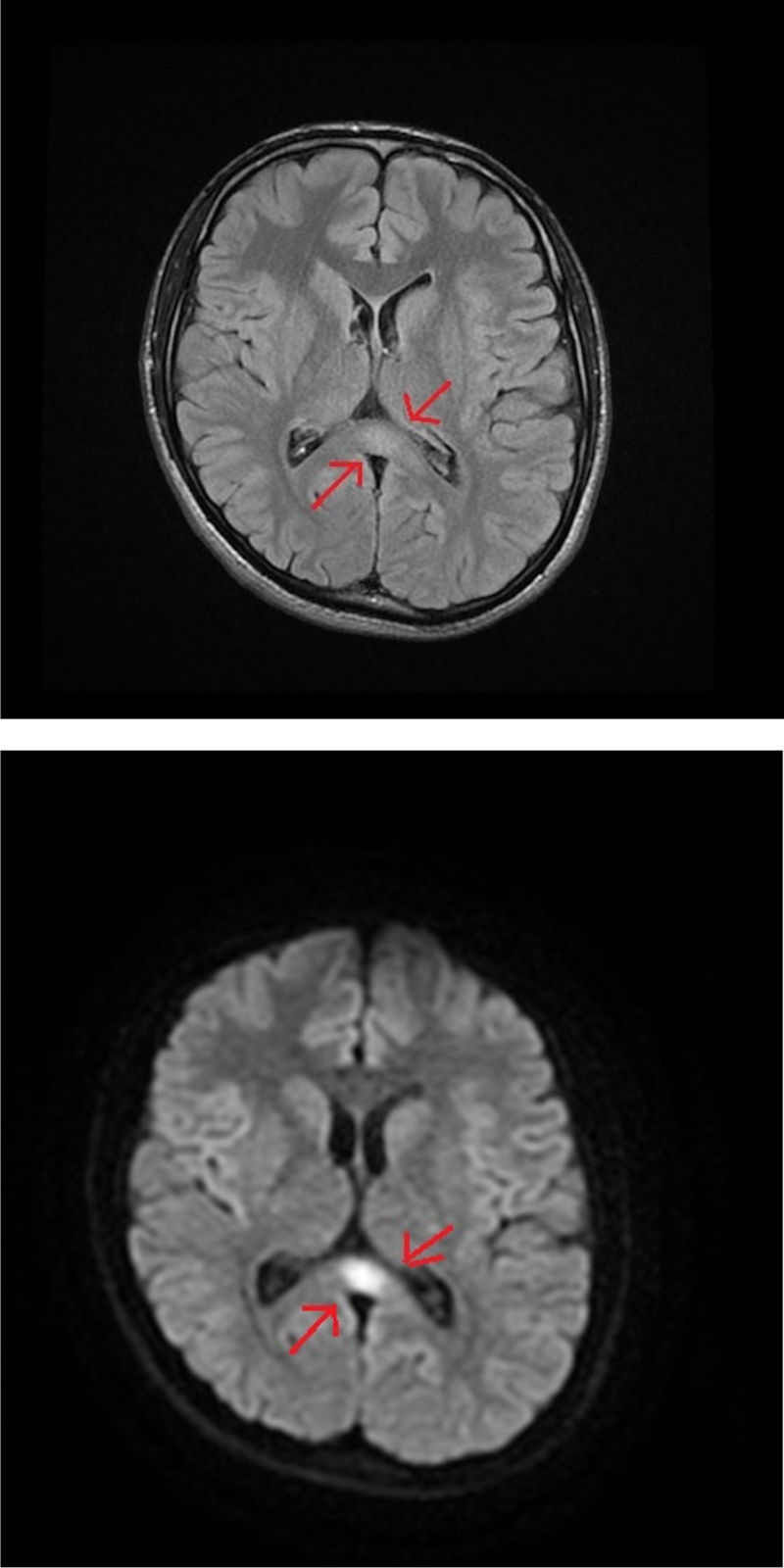
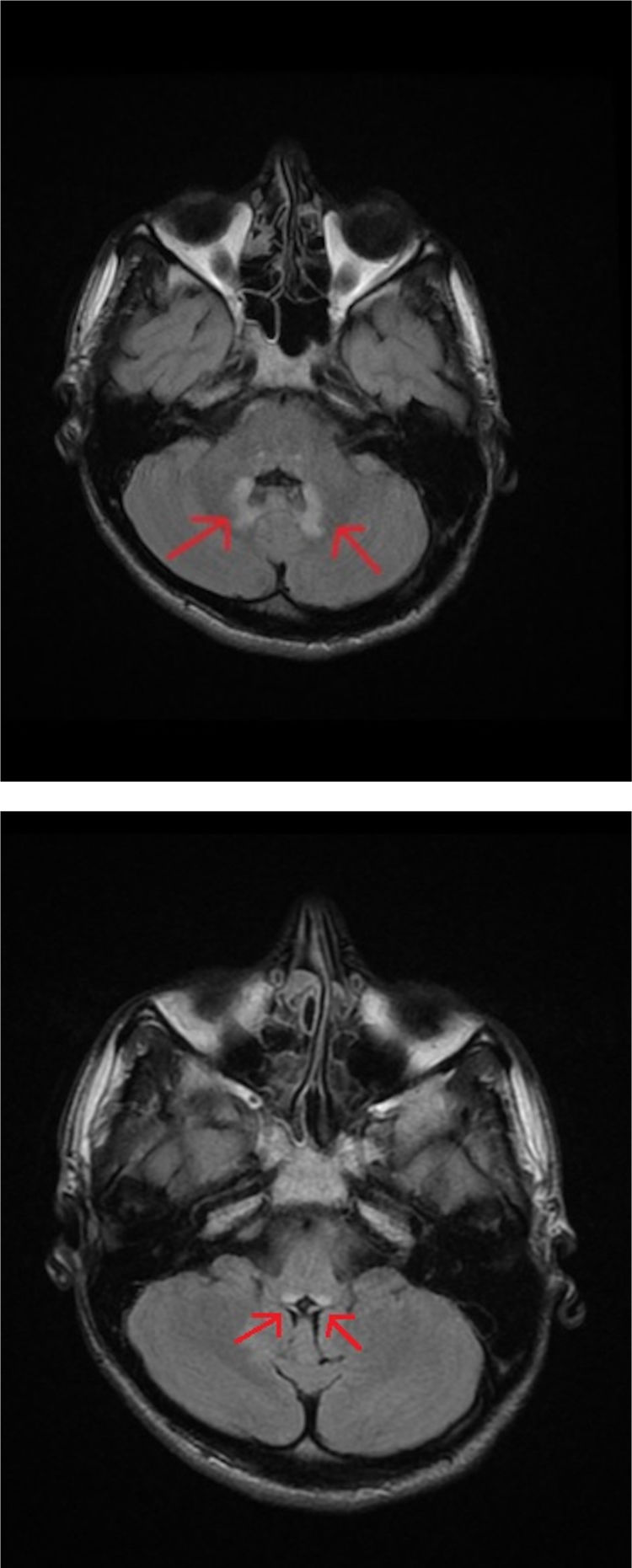
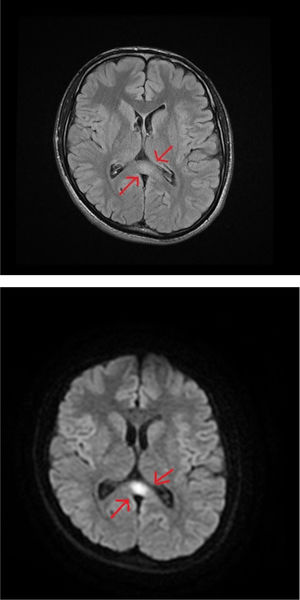
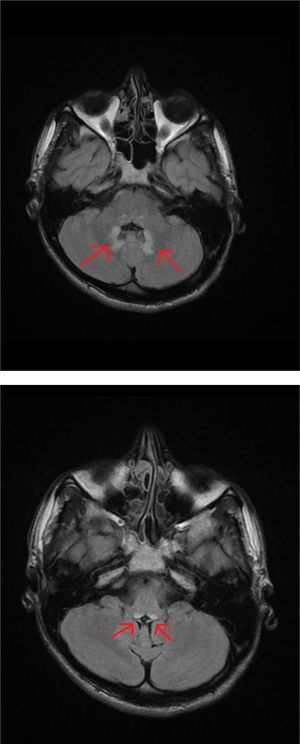
Se realizó una resonancia magnética (RM) craneal y cérvico-dorsal en la que se objetivó una lesión de 1,5cm en el esplenio del cuerpo calloso de contorno mal delimitado, con señal débilmente hiperintensa en secuencias T2, isointensa en T1 y francamente hiperintensa en secuencia difusión, sin realce tras la administración de contraste (figs. 1A y B) y pequeñas lesiones en la porción posterior del bulbo raquídeo y núcleos dentados con distribución simétrica en T2 (figs. 2A y B). Todo ello sugería un origen tóxico-metabólico. Se rehistorió nuevamente al paciente que negó consumo de ningún tipo de sustancia tóxica. Se revisaron las medicaciones prescritas y se advirtió el uso continuado de metronidazol 250mg/8h desde mayo hasta octubre del mismo año cuando es atendido en urgencias. El paciente no había acudido a la revisión posquirúrgica por lo que estuvo tomando metronidazol durante 5 meses seguidos. Se procedió a la suspensión del fármaco presentando mejoría progresiva de la clínica en la primera semana, fundamentalmente de las alteraciones del lenguaje y la inestabilidad de la marcha persistiendo en el momento del alta las parestesias en los miembros inferiores, desde las rodillas hasta los pies y sutilmente en los dedos de las manos. Se solicitó un ENG que mostró polineuropatía sensitivo-motora de predominio sensitivo y axonal distal bilateral en grado moderado. Una RM de cráneo realizada 4 meses después mostró desaparición completa de las lesiones y en el ENG de control mostró persistencia de la afectación sensitiva y axonal en grado leve.
El mecanismo de neurotoxicidad inducida por el metronidazol no está del todo definido, siendo la principal hipótesis la producción de un espasmo vascular que da lugar a una isquemia reversible leve que se traduce en lesiones hipertensas en la difusión como es el caso de la lesión en el esplenio del cuerpo calloso. Estas lesiones se observan también en la enfermedad de Marchiafava-Bignami, por lo que es fundamental el diagnóstico diferencial entre ambas entidades. Sin embargo, se desconoce el mecanismo del resto de los hallazgos radiológicos. Así, se postulan otros mecanismos fisiopatológicos como su posible modulación sobre los receptores GABA, especialmente en el sistema cerebeloso y vestibular1,2, así como una posible disminución de los niveles de tiamina debido a la conversión de metronidazol en un metabolito análogo3. Habitualmente, las complicaciones neurológicas son comunes con dosis superiores a 2g/día durante períodos prolongados4, y en aquellos con mal estado nutricional y enfermedades médicas crónicas, que pueden hacer que sean más susceptibles a la toxicidad5.
Los hallazgos radiológicos son de localización variada, siendo el área del núcleo dentado cerebeloso la más frecuentemente afectada, seguida de esplenio de cuerpo calloso, ganglios basales, tálamo y pedúnculos cerebelos. Las lesiones se caracterizan por ser simétricas, hiperintensas en T2 o FLAIR e hipointensas en T16 y en la difusión isointensas o hiperintensas. Los síntomas suelen incluir varias formas de deterioro neurológico progresivo, como síndrome cerebeloso (trastornos de la marcha, disartria y dismetría), encefalopatía, convulsiones, neuropatía autonómica, óptica y periférica. En el diagnóstico diferencial es necesario considerar enfermedades inflamatorias desmielinizantes como la neuromielitis óptica o la encefalitis aguda diseminada, enfermedades autoinmunes (LES, síndrome de Sjögren), enfermedad infecciosa (tuberculosis, toxoplasmosis, VIH y sífilis) y causas metabólicas como la encefalopatía de Wernicke y la enfermedad de Marchiafava-Bigmani7. La reversibilidad de la clínica y de las alteraciones radiológicas después de la suspensión es un rasgo característico que lo diferencian de otras enfermedades, aunque la sospecha clínica debe ser elevada porque es un evento adverso poco frecuente. El diagnóstico precoz mediante el uso de la RM cerebral y el cese rápido de la medicación aportan beneficio a la mayoría de los pacientes.