El pensamiento catastrófico (PC) hace referencia a un tipo de respuesta cognitiva y emocional negativa ante el dolor y se considera que contribuye a su cronificación. Pretendemos evaluar su presencia en una población de pacientes migrañosos.
MétodosPacientes atendidos en una unidad de cefaleas de un hospital terciario (enero-junio de 2015). Se recogieron datos sociodemográficos y características de la migraña. Se midió el PC mediante la versión española de la Pain Catastrophizing Scale (PCS). Se comparó la presencia de PC en pacientes con migraña crónica y episódica y su correlación con las medidas de impacto (Escala HIT-6), de depresión y ansiedad (Escala Hospitalaria de Ansiedad y Depresión [HADS]) y la presencia de uso excesivo de medicación.
ResultadosSe incluyeron 96 pacientes (16 varones y 80 mujeres). Sesenta y siete (69,8%) con migraña crónica y 29 (30,2%) con migraña episódica. El 85,4% presentó un impacto de la migraña al menos moderado (HIT-6≥56), el 24% superó el punto de corte para la ansiedad y el 9,4% para depresión. El 34,4% de la muestra superó el punto de corte de la PCS. En el grupo de pacientes con PC, mayor puntuación en la escala HADS-ansiedad (p<0,001), HADS-depresión (p<0,001) y HIT-6 (p<0,001).
ConclusionesEl PC es frecuente en pacientes con migraña. Se relaciona con la severidad de la misma y la asociación a ansiedad y depresión. Su presencia parece no incrementar la cronificación de la migraña ni el uso excesivo de medicación sintomática.
Catastrophic thought refers to a negative cognitive and emotional response to pain, and is thought to contribute to pain chronification. We aimed to evaluate pain catastrophising PC in a population of patients with migraine.
MethodsWe collected sociodemographic data and clinical data on migraine from patients attended at a tertiary hospital headache unit between January and June 2015. PC was measured with the Spanish-language version of the Pain Catastrophizing Scale (PCS). We compared presence of PC in patients with episodic and chronic migraine, and its correlation with clinical impact (measured by the Headache Impact Test-6 [HIT-6] scale), comorbid depression and anxiety (measured with the Hospital Anxiety and Depression Scale [HADS]), and the presence of medication overuse.
ResultsThe study included 96 patients (16 men and 80 women); 67 (69.8%) were diagnosed with chronic migraine and 29 (30.2%) with episodic migraine. Migraine impact was at least moderate (HIT-6≥56) in 85.4% of cases, and 24% exceeded the cut-off point for anxiety and 9.4% for depression. A total of 34.4% presented PC. Patients with chronic migraine scored higher than those with episodic symptoms on the HADS for anxiety (P<.001) and depression (P<.001) and on the HIT-6 (P<.001).
ConclusionsPC is common among patients with migraine. It is related to migraine severity and to comorbid anxiety and depression. PC does not appear to increase the likelihood of migraine chronification or medication overuse.
La comorbilidad psiquiátrica en pacientes con migraña ha conformado el eje central de múltiples investigaciones en los últimos años1,2. Como cabía esperar, los trastornos psiquiátricos que más se asocian con la patología migrañosa son los de la esfera afectiva, con una prevalencia 2 a 10 veces mayor que en la población general, cumpliendo criterios para trastornos depresivos y de ansiedad el 25% de los pacientes con migraña3,4.
La presencia de depresión y ansiedad es mayor en pacientes con migraña crónica (MC) que en los que padecen migraña episódica (ME), y a su vez, depresión y ansiedad se describen dentro de los factores de riesgo para la cronificación de la migraña5–7.
Otro de los aspectos clave en la facilitación de la cronificación del dolor y lo que constituirá el eje central del presente trabajo es lo que se denomina «pensamiento catastrófico» (PC). Este se define como una respuesta cognitiva y emocional negativa y persistente a las sensaciones dolorosas, de forma que aquel que lo padece presenta una tendencia a magnificar o exagerar el valor de la amenaza o la gravedad del dolor. Los principales aspectos a valorar en la medición de este tipo de pensamiento son la rumiación, la magnificación y la desesperanza. Los pacientes que presentan PC padecen un dolor más intenso, síntomas de ansiedad y depresión más severos, consumo mayor de analgésicos y estancias hospitalarias más prolongadas, con una relación significativa entre la catastrofización y los resultados con relación al dolor. Los hallazgos a nivel neurobiológico apuntan a alteraciones en los sistemas endógenos de modulación del dolor y generación de estados de hiperalgesia como responsables de la relación entre estados emocionales alterados y este procesamiento catastrofista de las sensaciones desagradables8.
Para intentar establecer la presencia de este modelo de pensamiento en el dolor crónico, Sullivan et al. desarrollaron la Pain Catastrophizing Scale (PCS), cuya versión en español ha sido validada en un estudio multicéntrico, observacional y prospectivo en pacientes con fibromialgia9.
Tomando esta herramienta como referencia y teniendo en cuenta el modo de afrontamiento del dolor según el modelo catastrofista, nos planteamos la utilidad de su detección y medición de cara a su consideración como una variable a considerar en pacientes con migraña10.
Material y métodosSe incluyeron pacientes atendidos por primera vez de forma consecutiva en una unidad de cefaleas de un hospital terciario entre enero y junio de 2015. Los diagnósticos de ME, MC o uso excesivo de medicación (UEM) se realizaron de acuerdo con la 3.a edición, versión beta, de la Clasificación Internacional de Cefaleas (CIC-3 beta)11. Ningún paciente se evaluó durante un ataque de migraña. Excluimos aquellos casos en los que algún trastorno médico o psiquiátrico o un déficit intelectual pudieran limitar su capacidad para comprender o contestar las preguntas de los cuestionarios.
Registramos prospectivamente las características sociodemográficas y clínicas de los pacientes, incluyendo el número de días de dolor y de dolor de características migrañosas al mes, el consumo mensual de tratamiento sintomático, los años de evolución de la migraña y los meses de evolución de la MC. Decidimos excluir del análisis a pacientes con ME de alta frecuencia (entre 10 y 14 días de cefalea al mes) porque entendemos que, aunque clasificables en el grupo de pacientes con ME, sus características se solapan con los que padecen MC. Consideramos los antecedentes psiquiátricos, hábitos tóxicos y la utilización durante los meses previos de medicación psiquiátrica o tratamiento preventivo antimigrañoso.
Tras la recogida de datos y siguiendo siempre el mismo orden en cada paciente, se administraron posteriormente 3 escalas. Para evaluar el impacto de la migraña se utilizó la Headache Impact Test-6 (HIT-6)12, la cual establece mediante preguntas de elección múltiple 4 categorías de discapacidad: severa≥60, moderada (56-59), leve (50-55) y ausente≤49. Para evaluar los trastornos del ánimo elegimos la Escala de Ansiedad y Depresión Hospitalaria (HADS)13, un test autoaplicado con un marco de referencia temporal en la semana previa que engloba 14 ítems agrupados en 2 subescalas, una para ansiedad y otra para depresión, siendo el punto de corte 10 puntos para cada subescala. Finalmente, seleccionamos la Pain Catastrophizing Scale (PCS)9 para evaluar el PC relacionado con el dolor. En esta escala los pacientes son interrogados acerca de experiencias dolorosas pasadas y la presencia de 13 pensamientos o sentimientos cuando experimentan dolor; a cada uno de estos pensamientos se le asigna una puntuación de 0 (nada en absoluto) a 4 (continuamente) (tabla 1). Se genera una puntuación total (0-52) a partir de 3 subescalas de puntuación (rumiación, magnificación y desesperanza). Una puntuación de 30 o más se ha considerado como un punto de corte para niveles clínicamente significativos de PC, habiendo demostrado una buena validez en la valoración para muestras con migraña14.
Escala de Catastrofización ante el Dolor (Pain Catastrophizing Scale, PCS)
| Cuando siento dolor |
|---|
| 0: nada en absoluto, 1: un poco, 2: moderadamente, 3: mucho, 4: todo el tiempo |
| 1. Estoy preocupado todo el tiempo pensando si el dolor desaparecerá |
| 2. Siento que ya no puedo más |
| 3. Es terrible y pienso que esto ya no va a mejorar nunca |
| 4. Es horrible y siento que esto es más fuerte que yo |
| 5. Siento que no puedo soportarlo más |
| 6. Temo que el dolor empeore |
| 7. No dejo de pensar en otras situaciones en las que experimento dolor |
| 8. Deseo desesperadamente que desaparezca el dolor |
| 9. No puedo apartar el dolor de mi mente |
| 10. No dejo de pensar en lo mucho que me duele |
| 11. No dejo de pensar en lo mucho que deseo que desaparezca el dolor |
| 12. No hay nada que pueda hacer para aliviar la intensidad del dolor |
| 13. Me pregunto si me puede pasar algo grave |
| Total |
Comparamos la presencia de PC y la puntuación en la escala PCS entre las poblaciones de ME y MC correlacionando estos valores con el impacto de la migraña, la presencia de ansiedad y depresión y el UEM.
Para el análisis estadístico de los datos recogidos se utilizó el software IBM SPSS Statistics 23.0 para Windows, utilizando como test de contraste de hipótesis para la comparación de variables Chiy o T-Student según conveniencia. Consideramos la existencia de una relación estadísticamente significativa si p<0,05.
El estudio fue aprobado por el Comité Ético de Investigación Clínica del Área (PI: 13.123) y los pacientes firmaron el correspondiente consentimiento informado.
ResultadosSe incluyeron en el estudio 96 pacientes de los cuales 16 eran varones y 80 mujeres. En 67 (69,8%) el diagnóstico fue de MC y en 29 (30,2%) de ME; 52 casos (54,2%), reunían criterios diagnósticos de uso excesivo de medicación sintomática. La edad media en el momento de inclusión fue de 37,1±11,2 años (18-70), y la latencia entre el inicio de la migraña y el análisis fue de 19,2±12,7 años (1-60). Los pacientes con MC llevaban 53,3±47 meses (3-300) en esta situación en el momento de la inclusión.
La puntuación en la escala HIT-6 fue 63,2±6,6 puntos (44-74). El 85,4% de los sujetos presentaban un impacto de la migraña al menos moderado (HIT-6≥56)
En cuanto a los hallazgos de la escala HADS, la puntuación en la subescala de ansiedad fue de 7,5±4,7 (0-19) y en la de depresión de 3,5±4,2 (0-17). En 23 casos (24%) se superaba el punto de corte correspondiente a la ansiedad y en 9 (9,4%) el correspondiente a depresión.
En cuanto al PC, la puntuación de la escala PCS en nuestra población fue 23,6±12,5 (1-51), de forma que en 33 (34,4%) se superaba el punto de corte establecido.
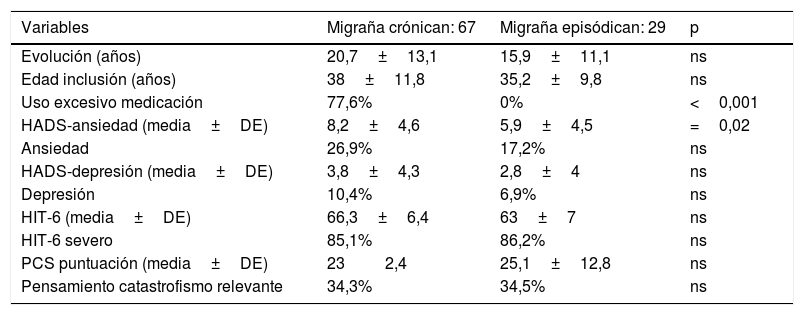
En primer lugar comparamos las poblaciones de MC y ME (tabla 2). Los pacientes con MC tenían una puntuación en la escala ansiedad de la HADS mayor, sin que hubiera diferencias significativas en el resto de las variables analizadas.
Comparación entre pacientes con migraña crónica y migraña episódica
| Variables | Migraña crónican: 67 | Migraña episódican: 29 | p |
|---|---|---|---|
| Evolución (años) | 20,7±13,1 | 15,9±11,1 | ns |
| Edad inclusión (años) | 38±11,8 | 35,2±9,8 | ns |
| Uso excesivo medicación | 77,6% | 0% | <0,001 |
| HADS-ansiedad (media±DE) | 8,2±4,6 | 5,9±4,5 | =0,02 |
| Ansiedad | 26,9% | 17,2% | ns |
| HADS-depresión (media±DE) | 3,8±4,3 | 2,8±4 | ns |
| Depresión | 10,4% | 6,9% | ns |
| HIT-6 (media±DE) | 66,3±6,4 | 63±7 | ns |
| HIT-6 severo | 85,1% | 86,2% | ns |
| PCS puntuación (media±DE) | 232,4 | 25,1±12,8 | ns |
| Pensamiento catastrofismo relevante | 34,3% | 34,5% | ns |
DE: desviación estándar; HADS: Hospital Anxiety and Depression Scale; HIT-6: Headache Impact Test; ns: no significativa; PCS: Pain Catastrophizing Scale.
Posteriormente consideramos de forma independiente los grupos de pacientes con PC clínicamente relevante, comparando en ambas poblaciones el impacto de la migraña, presencia de ansiedad o depresión y la puntuación en las correspondientes escalas (tabla 3). Observamos entre la población de migrañosos con catastrofismo relevante una mayor puntuación en las escalas HIT-6 y HADS, en esta última tanto en la subescalas de ansiedad como en la de depresión.
Comparación entre pacientes con y sin pensamiento catastrófico
| Variables | Catastrofismo relevanten: 33 | Catastrofismo no relevanten: 63 | p |
|---|---|---|---|
| Evolución (años) | 20,8±10,7 | 18,4±13,6 | ns |
| Edad inclusión (años) | 37,1±9,8 | 37,1±12 | ns |
| Abuso medicación | 57,6% | 52,4% | ns |
| HADS-ansiedad (media±DE) | 10,5±4,6 | 5,9±3,9 | <0,001 |
| Ansiedad | 45,5% | 12,7% | 0,001 |
| HADS-depresión (media±DE) | 6±5 | 2,2±3 | <0,001 |
| Depresión | 18,2% | 4,8% | ns |
| HIT-6 (media±DE) | 66,5±5,4 | 61,5±6,5 | <0,001 |
| HIT-6 severo | 93,9% | 81% | ns |
DE: desviación estándar; HADS: Hospital Anxiety and Depression Scale; HIT-6: Headache Impact Test; ns: no significativa;
La relación entre migraña y la presencia de factores psicológicos y cognitivos influyentes en la vivencia del dolor constituye un amplio campo de estudio en el que muchos autores están trabajando recientemente. Ansiedad y depresión son las alteraciones psicopatológicas más estudiadas en este campo, habiéndose objetivado su asociación con mayor frecuencia a formas de MC, en las que a su vez actúan favoreciendo la propia cronificación del dolor. Otro factor que ha cobrado relevancia en los últimos años y que actúa también como potenciador en el mantenimiento del dolor es el ya descrito «PC», y lo hace a través de una elaboración cognitiva de la sensación dolorosa más pesimista que aquel que no lo presenta.
La presencia de PC en pacientes con migraña encontrada en nuestro estudio es similar a lo previamente descrito por otros autores que han estudiado el catastrofismo tanto en migraña como en otras patologías que cursan con dolor crónico14,15. Además, y como cabía esperar16,17, dentro de los migrañosos con un PC clínicamente relevante encontramos una relación significativa entre la presencia de este, y la ansiedad, la depresión y un mayor impacto de la migraña en el paciente.
Los factores de riesgo implicados en la trasformación de la forma episódica a la crónica de la migraña son otro de los objetos de estudio de mayor interés de cara a un posible abordaje preventivo18. Se ha propuesto un papel del PC como predictor de cronificación cuando existe una discapacidad o limitación relevante relacionada con el dolor19–21. Sin embargo, en nuestro trabajo, ni la puntuación en la escala PCS ni la presencia de un catastrofismo clínicamente relevante muestran diferencias entre los grupos de pacientes con ME y MC. Otro aspecto propiciador de la cronificación del dolor y en concreto de la migraña es el uso excesivo de medicación sintomática (UEM); de acuerdo con nuestros resultados tampoco hay influencia entre el PC y este UEM. La única variable estudiada diferente en nuestra serie entre las poblaciones de MC y ME es la presencia de ansiedad, reconocida por otros autores como factor favorecedor de la cronificación de la migraña19.
La ausencia de relación relevante entre la catastrofización y la cronificación de la migraña parece estar en discordancia con los estudios que apuntan a un mayor riesgo de cronificación del dolor con mayores puntuaciones en la escala PCS; sin embargo, ninguno de estos trabajos hace referencia al dolor migrañoso22,23. Los estudios que han evaluado el PC en pacientes migrañosos coinciden con nuestros resultados en cuanto a la asociación de la presencia de catastrofismo con ansiedad, depresión, y mayor severidad asociada a la migraña. En cuanto a si el PC favorece la cronificación de la migraña, se sugiere en un trabajo realizado en un grupo de mujeres migrañosas obesas14, pero no en un grupo más heterogéneo de pacientes, similar en tamaño al nuestro y proveniente, como en nuestro caso, de un hospital terciario16. Quizá en estas poblaciones procedentes de centros terciarios exista un sesgo de selección, de forma que el impacto de la migraña en los pacientes con ME sea mayor; de hecho, en nuestra serie las puntuaciones en la escala HIT-6 fueron similares en los grupos de ME y MC.
Nuestro estudio presenta algunas limitaciones. Una de ellas es un tamaño muestral modesto. El diseño transversal no permite, como lo haría el longitudinal, evaluar la importancia del PC como verdadero factor de cronificación de la migraña. No hemos tenido en cuenta en nuestro análisis variables sociodemográficas como el entorno familiar o el nivel educativo de los pacientes. Existen, finalmente, ciertas diferencias con otros trabajos en las baterías utilizadas para evaluar los trastornos del ánimo y el impacto de la migraña17.
Es difícil establecer recomendaciones a los clínicos a propósito del manejo del PC. Los abordajes psicoterapéuticos o psicosociales propuestos hasta ahora están fuera del alcance de una consulta estándar. Ser conscientes de su existencia e informar adecuadamente al paciente migrañoso acerca de la disponibilidad de múltiples recursos terapéuticos y la ausencia de riesgo de desarrollo de otros problemas de salud podría al menos no incrementarlo
ConclusiónEn conclusión, el PC relevante está presente con cierta frecuencia en los pacientes con migraña. Si bien no aparece claramente como un factor de riesgo de cronificación, su presencia parece asociarse a trastornos del nimo y a un mayor impacto de la migraña.
Nuestro siguiente paso en esta línea de investigación es evaluar si el catastrofismo influye en la respuesta a los tratamientos sintomáticos o preventivos administrados en la migraña. Es posible que en un futuro la presencia de PC sea una de las variables a considerar a la hora de recomendar un abordaje psicoterap,utico en pacientes migrañosos.
Conflicto de interesesNo existe conflicto de intereses.
La presente investigación no ha recibido ninguna beca específica de agencias de los sectores público, comercial, o sin ánimo de lucro.
Presentado parcialmente como comunicación oral en el LXVII Congreso de la Sociedad Española de Neurología, Valencia, noviembre de 2015.