Las enfermedades cardio- y cerebrovasculares suponen la primera causa de muerte en nuestro entorno. En el caso del ictus, es la primera causa de discapacidad y la segunda causa de muerte en adultos. Además, más del 90% de la carga de la enfermedad es atribuida a factores de riesgo prevenibles y modificables, entre los que se incluye la exposición (tanto a corto como a largo plazo) a contaminación atmosférica1–3. En las últimas décadas, numerosos estudios epidemiológicos han demostrado la relación de la contaminación atmosférica con el riesgo de enfermedades vasculares, incluido el ictus, lo que ha llevado a que hoy en día sea reconocida como un factor de riesgo bien establecido para enfermedad vascular por la comunidad científica4–7. Se desconoce, no obstante, si esta evidencia ha sido trasladada a las guías de práctica clínica para la atención y prevención de la enfermedad vascular. Por otra parte, es de especial interés el conocer cuáles son las recomendaciones dirigidas a los clínicos para la reducción de su riesgo atribuible.
Nuestro objetivo es analizar: 1) si las guías clínicas de prevención del ictus incluyen la contaminación atmosférica como factor de riesgo, 2) comparar los resultados con las guías clínicas de prevención de enfermedad cardiovascular y 3) analizar qué recomendaciones o intervenciones se les ofrece a los clínicos para su abordaje.
MétodosRevisamos la base de datos bibliográfica PubMed y las webs oficiales de sociedades científicas para obtener las guías clínicas de 6 organizaciones internacionales europeas y americanas de referencia en el área a tratar: la European Stroke Organisation (ESO), la European Society of Cardiology (ESC), la American Stroke Association, la American Heart Association (AHA), la Sociedad Española de Cardiología y la Sociedad Española de Neurología.
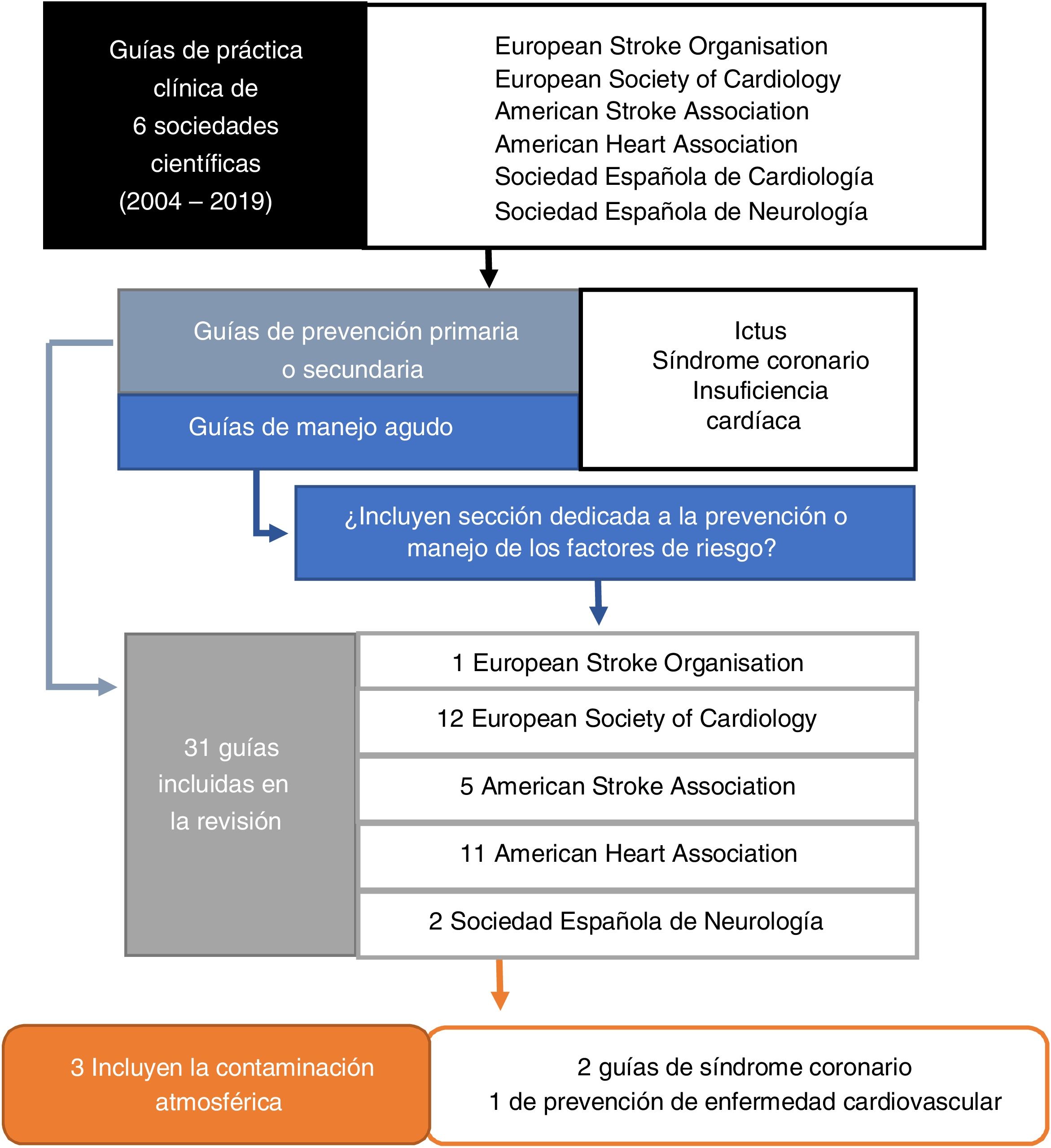
Los criterios de inclusión para la revisión de las guías de práctica clínica eran los siguientes (fig. 1): a) guías de prevención primaria y secundaria del ictus (isquémico y hemorrágico), insuficiencia cardiaca y síndrome coronario, b) y guías de manejo agudo de la enfermedad, si estas incluían un apartado sobre el manejo de los factores de riesgo. El período de análisis para la revisión se limitó de enero de 2004 (fecha en la que se reconoce por primera vez la contaminación atmosférica como factor de riesgo por parte de una sociedad científica8) hasta diciembre de 2019.
ResultadosUn total de 31 guías de práctica clínica cumplieron los criterios de inclusión (7 guías sobre ictus, 15 sobre insuficiencia cardiaca o síndrome coronario agudo y 9 sobre prevención de enfermedad cardiovascular).
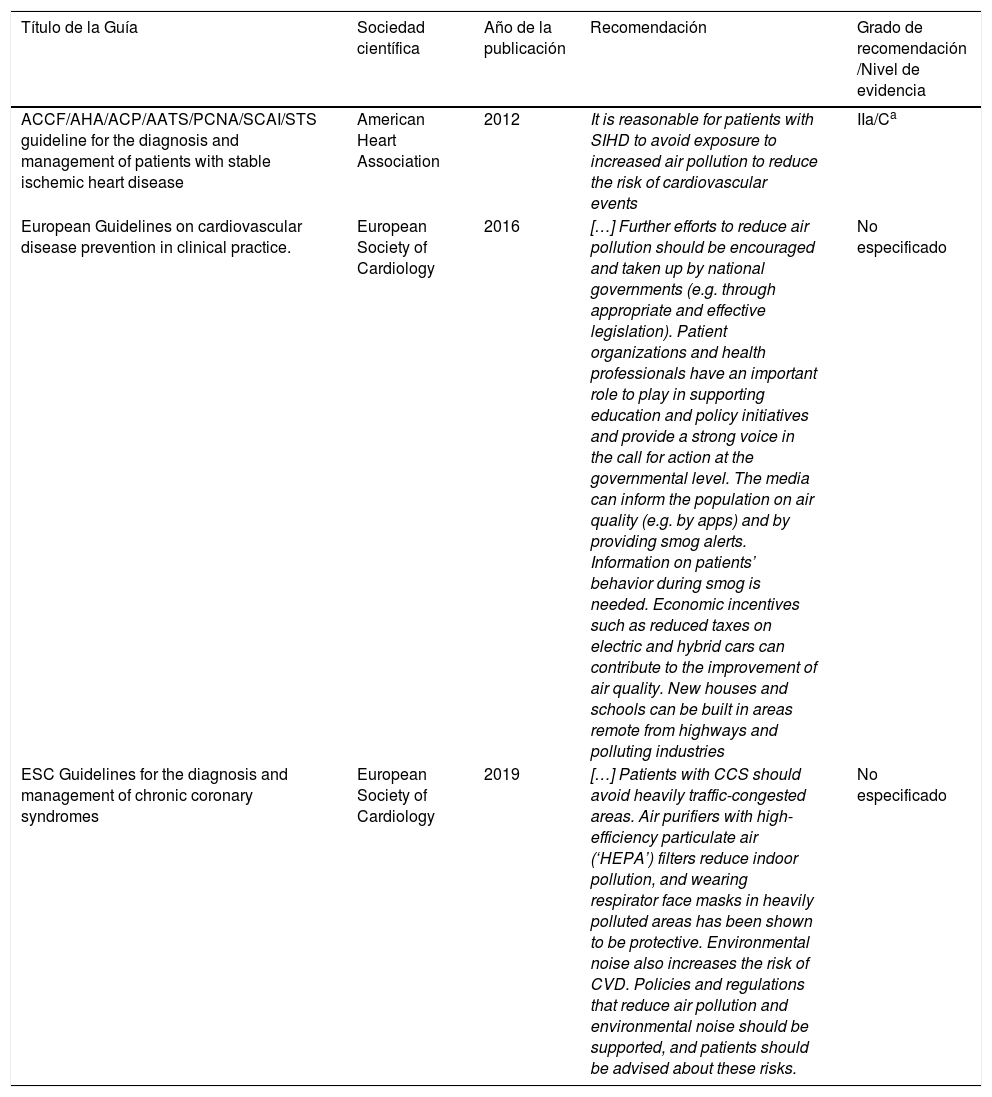
En 3 guías de práctica clínica (9%) se incluyó la contaminación atmosférica como factor de riesgo (Diagnosis and management of patients with stable ischemic heart disease, AHA, 20129; Cardiovascular disease prevention in clinical practice, ESC, 2016, con la colaboración de la European Stroke Organization10; Diagnosis and management of chronic coronary síndromes, ESC, 201911) (fig. 1).
En las guías sobre diagnóstico y manejo de los síndromes coronarios (AHA, 2012; ESC, 2019) se incluyeron recomendaciones a nivel individual (evitar la exposición a contaminación atmosférica y el uso de purificadores de aire de alta eficiencia y de mascarillas faciales en zonas altamente contaminadas). En las guías de manejo de los síndromes coronarios crónicos (ESC, 2019) y de prevención de enfermedad cardiovascular (ESC, 2016) se mencionaba la necesidad de políticas a nivel poblacional para reducir la contaminación atmosférica (la reducción de impuestos a transportes eléctricos o híbridos; la construcción de residencias y escuelas en zonas de baja polución; y la participación de los clínicos en iniciativas educacionales y políticas enfocadas al logro de este objetivo) (tabla 1).
Guías de práctica clínica que incluyen la contaminación atmosférica como factor de riesgo y recomendaciones aportadas
| Título de la Guía | Sociedad científica | Año de la publicación | Recomendación | Grado de recomendación /Nivel de evidencia |
|---|---|---|---|---|
| ACCF/AHA/ACP/AATS/PCNA/SCAI/STS guideline for the diagnosis and management of patients with stable ischemic heart disease | American Heart Association | 2012 | It is reasonable for patients with SIHD to avoid exposure to increased air pollution to reduce the risk of cardiovascular events | IIa/Ca |
| European Guidelines on cardiovascular disease prevention in clinical practice. | European Society of Cardiology | 2016 | […] Further efforts to reduce air pollution should be encouraged and taken up by national governments (e.g. through appropriate and effective legislation). Patient organizations and health professionals have an important role to play in supporting education and policy initiatives and provide a strong voice in the call for action at the governmental level. The media can inform the population on air quality (e.g. by apps) and by providing smog alerts. Information on patients’ behavior during smog is needed. Economic incentives such as reduced taxes on electric and hybrid cars can contribute to the improvement of air quality. New houses and schools can be built in areas remote from highways and polluting industries | No especificado |
| ESC Guidelines for the diagnosis and management of chronic coronary syndromes | European Society of Cardiology | 2019 | […] Patients with CCS should avoid heavily traffic-congested areas. Air purifiers with high-efficiency particulate air (‘HEPA’) filters reduce indoor pollution, and wearing respirator face masks in heavily polluted areas has been shown to be protective. Environmental noise also increases the risk of CVD. Policies and regulations that reduce air pollution and environmental noise should be supported, and patients should be advised about these risks. | No especificado |
Metodología basada en la evidencia desarrollada por el grupo de trabajo que participa en la guía: Class IIa, It is reasonable to perform procedure/administer treatment; Level of evidence C, Recommendation in favor of treatment or procedure being useful/effective - Only diverging expert opinion, case studies, or standard of care.
Sin embargo, no se encontró mención a la contaminación atmosférica como factor de riesgo ni medidas al respecto en las guías sobre el ictus revisadas.
DiscusiónEn la presente revisión se ha observado que la contaminación atmosférica no aparece descrita como factor de riesgo en las guías sobre el ictus. En el caso de las sociedades de cardiología, la han incluido en una pequeña proporción (3/24). Por otro lado, consideramos que no se aportan suficientes recomendaciones a los clínicos para la evaluación del impacto que la contaminación puede tener en su población de referencia ni se clarifican si existen recomendaciones específicas que puedan aportar a sus pacientes. Por otro lado, creemos que tampoco se subraya la importancia de la participación de los clínicos en la promoción de políticas poblacionales orientadas a mitigar el riesgo atribuible a la contaminación atmosférica.
Desde que en el año 2004 la AHA reconoció por primera vez la contaminación atmosférica como factor de riesgo para enfermedad cardiovascular, numerosos trabajos han demostrado una asociación entre la contaminación atmosférica y el riesgo y pronóstico de la enfermedad cardiovascular y cerebrovascular. Pese a ello, no se recoge esta información en las guías para el manejo del ictus revisadas.
Tal y como la Sociedad Española de Neurología ha realizado recientemente en las nuevas guías de prevención primaria y secundaria del ictus12, consideramos que la incorporación de la contaminación atmosférica como factor de riesgo debería hacerse extensiva a futuras guías sobre la prevención del ictus. Consideramos, además, que las guías deberían transmitir que el neurólogo debe ejercer un rol activo en la prevención de este factor de riesgo, ya que, a través de consultas a mapas de concentración de contaminantes en áreas de referencia asistencial y el uso de futuras herramientas para el cálculo del riesgo vascular podrá realizar recomendaciones individualizadas para la prevención del riesgo de la contaminación atmosférica en la enfermedad cerebrovascular13.