En el accidente cerebrovascular isquémico agudo se produce ocasionalmente una insuficiencia respiratoria aguda, que puede ser multifactorial. Una de las posibles causas es una disfunción diafragmática secundaria a la lesión cerebral producida. Habitualmente, esta disfunción diafragmática cursa de manera asintomática, aunque puede contribuir a la insuficiencia respiratoria o a la aparición de infecciones respiratorias. Para su adecuado diagnóstico existen diferentes técnicas entre las que se incluyen la radiografía de tórax, la fluoroscopia o la ecografía diafragmática. La principal ventaja de la ecografía diafragmática es su carácter no ionizante y la independencia al esfuerzo del paciente.
MétodosEstudio transversal y comparativo de la evaluación de la disfunción diafragmática mediante radiografía de tórax y ecografía diafragmática en pacientes con diagnóstico de accidente cerebrovascular isquémico agudo, confirmado por neuroimagen, durante las primeras 48 horas desde el ingreso.
ResultadosSe recogieron 28 pacientes, de los cuales 18 presentaban algún grado de hemiparesia. En 16 pacientes (88,8%) se objetivó disfunción diafragmática medida por ecografía, concordando el lado de la hemiparesia con el lado de la disfunción diafragmática, y 4 pacientes (22%) presentaban disfunción diafragmática en la radiografía de tórax.
ConclusionesEl estudio ecográfico del diafragma puede aumentar la precisión diagnóstica de la disfunción diafragmática con respecto a la radiografía simple de tórax en pacientes con accidente cerebrovascular isquémico agudo.
Acute respiratory failure occasionally occurs in acute ischemic stroke, and may be due to different factors. A diaphragmatic dysfunction following the brain injury can trigger an acute respiratory failure. This diaphragmatic dysfunction usually occurs asymptomatically, although it can contribute to respiratory failure or the development of respiratory infections. There are different techniques to diagnose, including chest radiography, fluoroscopy, and diaphragmatic ultrasound. The main advantage of diaphragmatic ultrasound is its non-ionizing nature, and the fact that this test is independent to the patients effort.
MethodsA cross-sectional and comparative study of the evaluation of DD was performed by chest radiography and diaphragmatic ultrasound on 18 patients diagnosed with acute ischemic stroke within 48hours after admission.
Results28 patients were collected, of whom 18 had some degree of hemiparesis. 16 patients (88.8%) were diagnosed with diaphragmatic dysfunction according to ultrasound, being the side of hemiparesis the same side of diaphragmatic dysfunction. Only 4 patients (22%) showed diaphragmatic dysfunction on chest radiography.
ConclusionsDiaphragm ultrasound can increase the diagnostic accuracy of diaphragmatic dysfunction compared to simple chest radiography in patients with acute ischemic stroke/ acute ischemic stroke.
El accidente ceebrovascular (ACV) isquémico agudo es una patología muy prevalente en la práctica médica diaria1 en la que es necesario un tratamiento precoz y tomar medidas adecuadas de rehabilitación para disminuir la mortalidad y las complicaciones asociadas2.
Según establece el National Institute of Neurological Disorders and Stroke, existen cinco signos y síntomas característicos del ACV isquémico entre los que aparecen la debilidad de extremidades, la afasia, la pérdida de visión, la dificultad para la marcha y la cefalea. Además de estos signos y síntomas, se ha observado en los pacientes con un ACV isquémico una alteración de la función respiratoria, que depende de la localización y de la extensión de la lesión neurológica3. Clásicamente se ha descrito que la insuficiencia respiratoria del ACV puede ser debida a las alteraciones de la mecánica respiratoria por afectación de los centros de control respiratorio o por afectación directa de los músculos respiratorios3. Recientemente se ha descrito en algunos pacientes hemiparéticos una afectación diafragmática secundaria a la lesión cerebral producida4, que tiende a la atrofia y puede provocar una disminución de la capacidad muscular5, contribuyendo de esta manera a la aparición de insuficiencia respiratoria6 o infecciones respiratorias7.
El diagnóstico de la parálisis diafragmática es difícil debido a la escasa clínica que produce cuando la afectación es unilateral8. Las pruebas de imagen como la radiografía9, la fluoroscopia10 o la tomografía computerizada11 no ofrecen un diagnóstico preciso y presentan importantes limitaciones técnicas. A pesar de ello, la radiografía de tórax se emplea de forma rutinaria como prueba de imagen en la evaluación sistémica de los pacientes con ACV isquémico.
En los últimos años se ha desarrollado el estudio ecográfico del diafragma. Esta técnica supone un método no invasivo y sin irradiación para el paciente, disponibilidad a la cabecera del paciente, independiente del esfuerzo y permite la visualización de imágenes en tiempo real12–14. Sin embargo, su utilidad como método diagnóstico no es bien conocida, ya que todavía no se ha implementado como técnica de referencia en la mayoría de los centros.
En este trabajo comparamos la fiabilidad diagnóstica mediante radiografía de tórax de disfunción diafragmática tras un ACV isquémico en comparación con el diagnóstico realizado por ecografía diafragmática.
Materiales y métodosDiseño del estudioEstudio transversal comparativo de la evaluación de la disfunción diafragmática entre radiografía de tórax y la ecografía diafragmática en pacientes con diagnóstico de ACV isquémico agudo, confirmado por neuroimagen, durante las primeras 48 horas desde el ingreso.
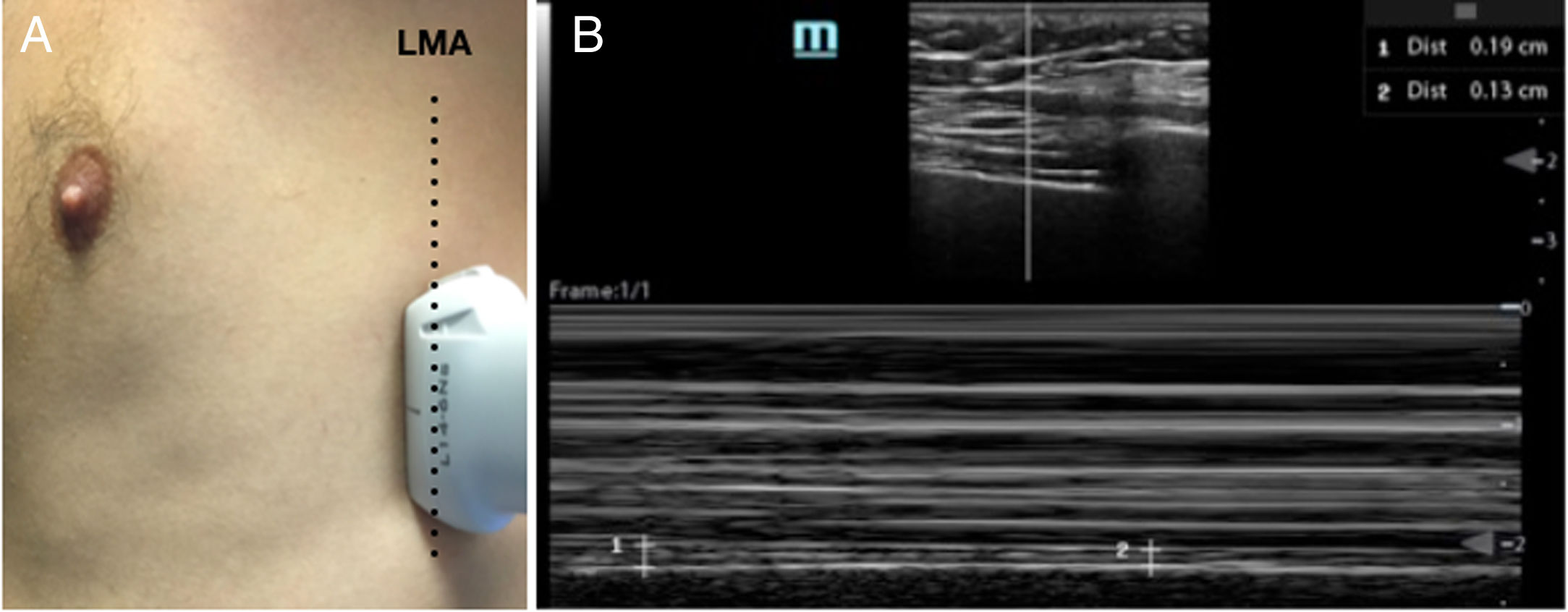
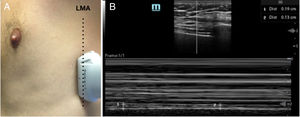
Se recogieron datos demográficos (edad, sexo) y clínicos (tipo de ACV, localización de la lesión, puntuación en la escala National institute of Health Stroke Scale [NIHSS] y clínica predominante). Un único especialista en Radiodiagnóstico analizó un estudio diafragmático en la radiografía anteroposterior de tórax con una máquina portátil de rayos X realizada de forma rutinaria a todos los pacientes al momento del ingreso en la Unidad de Ictus. Se obtuvo un diagnóstico de disfunción diafragmática basado en la comparación entre ambos diafragmas, con la corrección de la posible rotación que pueda alterar la comparación y en el estudio de posibles cambios actuales respecto a radiografías previas. En todos los casos las radiografías fueron realizadas por un técnico de rayos, en la cama del paciente y en decúbito supino. El investigador principal realizó de forma ciega y paralela la ecografía diafragmática. Para su realización se empleó una sonda lineal de alta frecuencia (8-12 mHz) colocada en un eje transversal al eje longitudinal del cuerpo, en la línea media axilar (fig. 1A), y se identificaron 3 líneas correspondientes al diafragma (fig. 1B). Sobre ellas se realizó un estudio en modo M calculando la fracción de acortamiento mediante la fórmula: (espesor inspiratorio-espesor espiratorio)/espesor espiratorio. Se realizó un estudio bilateral y se consideró disfunción diafragmática una fracción de acortamiento inferior al 20%, como se ha descrito en trabajos previos15.
Ecografía diafragmática. A) Se muestra la posición de la sonda a nivel medioaxilar para la obtención de la imagen ecográfica. LMA: línea medioaxilar. B) En la zona superior aparece una imagen del diafragma en modo B y en la parte inferior el corte en modo M. En la parte inferior aparecen dos mediciones, el espesor máximo durante la inspiración y el espesor mínimo en la espiración, que serán empleadas para la obtención de la fracción de acortamiento. 1: espesor máximo durante la inspiración; 2: espesor mínimo durante la espiración.
Las variables cuantitativas se presentan como media±desviación estándar o mediana con el rango según corresponda. Las variables cualitativas se presentan como número de casos y proporción.
Aspectos éticosEste trabajo fue aprobado por el Comité Ético de Investigación Clínica del Hospital Universitario de Albacete (Castilla-La Mancha, España), centro de referencia regional para el tratamiento de la patología vascular cerebral. Se obtuvo el consentimiento informado de los pacientes o de sus familiares autorizados cuando las condiciones del paciente lo impedían.
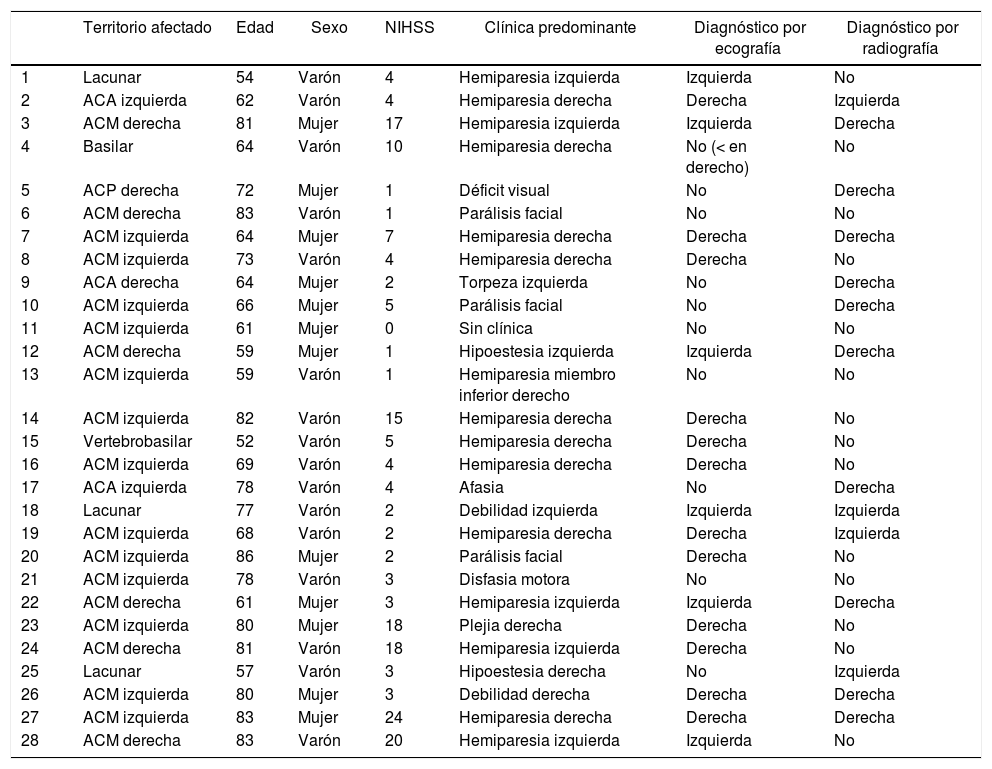
ResultadosSe estudiaron 28 pacientes de los cuales 16 (57,1%) fueron varones y 12 (42,9%) mujeres. La edad media fue de 69 años. En la tabla 1 se describen las características clínicas de los pacientes incluyendo territorio vascular afectado, escala NIHSS, sintomatología clínica predominante y resultado de las dos técnicas estudiadas (radiografía de tórax y ecografía diafragmática).
Representación de la muestra de nuestro estudio
| Territorio afectado | Edad | Sexo | NIHSS | Clínica predominante | Diagnóstico por ecografía | Diagnóstico por radiografía | |
|---|---|---|---|---|---|---|---|
| 1 | Lacunar | 54 | Varón | 4 | Hemiparesia izquierda | Izquierda | No |
| 2 | ACA izquierda | 62 | Varón | 4 | Hemiparesia derecha | Derecha | Izquierda |
| 3 | ACM derecha | 81 | Mujer | 17 | Hemiparesia izquierda | Izquierda | Derecha |
| 4 | Basilar | 64 | Varón | 10 | Hemiparesia derecha | No (< en derecho) | No |
| 5 | ACP derecha | 72 | Mujer | 1 | Déficit visual | No | Derecha |
| 6 | ACM derecha | 83 | Varón | 1 | Parálisis facial | No | No |
| 7 | ACM izquierda | 64 | Mujer | 7 | Hemiparesia derecha | Derecha | Derecha |
| 8 | ACM izquierda | 73 | Varón | 4 | Hemiparesia derecha | Derecha | No |
| 9 | ACA derecha | 64 | Mujer | 2 | Torpeza izquierda | No | Derecha |
| 10 | ACM izquierda | 66 | Mujer | 5 | Parálisis facial | No | Derecha |
| 11 | ACM izquierda | 61 | Mujer | 0 | Sin clínica | No | No |
| 12 | ACM derecha | 59 | Mujer | 1 | Hipoestesia izquierda | Izquierda | Derecha |
| 13 | ACM izquierda | 59 | Varón | 1 | Hemiparesia miembro inferior derecho | No | No |
| 14 | ACM izquierda | 82 | Varón | 15 | Hemiparesia derecha | Derecha | No |
| 15 | Vertebrobasilar | 52 | Varón | 5 | Hemiparesia derecha | Derecha | No |
| 16 | ACM izquierda | 69 | Varón | 4 | Hemiparesia derecha | Derecha | No |
| 17 | ACA izquierda | 78 | Varón | 4 | Afasia | No | Derecha |
| 18 | Lacunar | 77 | Varón | 2 | Debilidad izquierda | Izquierda | Izquierda |
| 19 | ACM izquierda | 68 | Varón | 2 | Hemiparesia derecha | Derecha | Izquierda |
| 20 | ACM izquierda | 86 | Mujer | 2 | Parálisis facial | Derecha | No |
| 21 | ACM izquierda | 78 | Varón | 3 | Disfasia motora | No | No |
| 22 | ACM derecha | 61 | Mujer | 3 | Hemiparesia izquierda | Izquierda | Derecha |
| 23 | ACM izquierda | 80 | Mujer | 18 | Plejia derecha | Derecha | No |
| 24 | ACM derecha | 81 | Varón | 18 | Hemiparesia izquierda | Derecha | No |
| 25 | Lacunar | 57 | Varón | 3 | Hipoestesia derecha | No | Izquierda |
| 26 | ACM izquierda | 80 | Mujer | 3 | Debilidad derecha | Derecha | Derecha |
| 27 | ACM izquierda | 83 | Mujer | 24 | Hemiparesia derecha | Derecha | Derecha |
| 28 | ACM derecha | 83 | Varón | 20 | Hemiparesia izquierda | Izquierda | No |
Representación de todos los pacientes de la muestra, la escala NIHSS de cada uno de ellos y el posible diagnóstico de disfunción diafragmática obtenido tanto por ecografía diafragmática como por radiografía de tórax.
ACA: arteria cerebral anterior; ACM: arteria cerebral media; ACP: arteria cerebral posterior; NIHSS: National institute of Health Stroke Scale.
Entre los 28 pacientes estudiados, 19 casos (67,9%) presentaron afectación de la arteria cerebral media. Dieciocho de los pacientes (64,3%) tuvieron algún grado de hemiparesia. La mediana de puntuación en la escala NIHSS fue de 4 puntos (2-9).
Se objetivó una disfunción diafragmática en 10 pacientes (35%) mediante radiografía de tórax y en 18 pacientes (64,3%) mediante ecografía diafragmática. Entre los pacientes con hemiparesia, el 88,8% (16 casos) presentaron disfunción diafragmática medida por ecografía y tan solo 4 en la radiografía de tórax (22%). Entre los 10 pacientes restantes encontramos 2 casos (20%) con disfunción diafragmática en la ecografía y 6 (60%) con disfunción en la radiografía. Los datos se muestran en la tabla 1.
Un total de 9 pacientes (32,1%) presentaron un resultado diagnóstico concordante entre la ecografía y la radiografía, siendo diagnosticados 4 de ellos (45%) de disfunción diafragmática y el resto (55%) de normalidad. Entre los 19 pacientes con resultado discordante entre ambas técnicas se observó disfunción diafragmática por ecografía en 14 de los 19 pacientes (73%). De estos 14 pacientes la radiografía mostraba afectación del diafragma contralateral a la hemiparesia en 5 pacientes y no mostraba disfunción diafragmática en 9 casos. La ecografía obtuvo un resultado positive, un caso con debilidad mínima de extremidades izquierdas.
La relación entre el diagnóstico de disfunción diafragmática con ambas técnicas y los pacientes con clínica motora o sensitiva sin debilidad queda recogido en la tabla 2.
Representación de los resultados del estudio
| Hemiparesia (n=18) | Sin hemiparesia (n=10) | |||
|---|---|---|---|---|
| Radiografía | Ecografía | Radiografía | Ecografía | |
| Disfunción diafragmática ipsilateral a la clínica motora o sensitiva | 4 | 16 | 6 | 2 |
| No disfunción | 14 | 2 | 4 | 8 |
Relación de los pacientes con clínica motora o sin clínica motora y el diagnóstico o no de disfunción diafragmática tanto por ecografía como por radiografía de tórax.
La disfunción del diafragma es una causa probablemente infradiagnosticada de disnea8. Habitualmente la afectación unilateral ocasiona escasa clínica en reposo, si bien puede ser poco evidente por limitación de los esfuerzos del paciente16. Por el contrario, la lesión bilateral de este músculo se asocia a una importante disnea en reposo, sobre todo en posición de decúbito supino10,12,17. Por lo tanto, es importante tener en cuenta este diagnóstico en aquellos casos de insuficiencia respiratoria tras un ACV isquémico.
A pesar de que la técnica de referencia para el diagnóstico de la disfunción diafragmática es la medición de la presión transdiafragmática durante un esfuerzo inspiratorio máximo18, se trata de una técnica invasiva y con elevado riesgo de complicaciones, por lo que en la actualidad apenas se utiliza. Como alternativa está más extendido el uso de la radiografía de tórax, describiéndose como signo diagnóstico la elevación de un hemidiafragma respecto al contralateral9. Sin embargo, es necesario obtener una adecuada calidad de la radiografía, algo que es difícil de conseguir con aparatos portátiles y en pacientes con baja colaboración19. Por este motivo se ha descrito que la técnica presenta una baja sensibilidad y una pobre predicción del movimiento anormal de estos pacientes9,20.
Como técnica alternativa disponemos de la ecografía del diafragma, que ha sido empleada previamente en la identificación de la parálisis diafragmática, en el pronóstico de recuperación de la patología diafragmática y en el seguimiento de pacientes que reciben rehabilitación diafragmática21,22. Existe un trabajo que ha comparado la sensibilidad y especificidad de la ecografía diafragmática en la evaluación de la patología bilateral del diafragma en comparación con el resto de test diagnósticos, obteniendo la ecografía una sensibilidad en torno al 93% y una especificidad del 100%, resultados superiores a la radiografía de tórax y las técnicas invasivas12. En nuestro estudio, hemos observado que la ecografía ha sido capaz de aumentar el número de casos diagnosticados de disfunción diafragmática con respecto a la radiografía de tórax. Es interesante destacar que los casos de disfunción diafragmática se han correlacionado con la clínica de hemiparesia y con el lado afecto. Estos datos de nuestro estudio están en la misma línea que un trabajo descrito previamente12. No obstante, bajo nuestro conocimiento no existen otros estudios en los que se haya valorado la disfunción diafragmática durante las primeras horas tras un ACV isquémico.
En solo dos casos de pacientes hemiparéticos no se ha observado disfunción diafragmática medida por ecografía. En estos casos hay que destacar que tampoco se detectó mediante la radiografía y que la clínica de hemiparesia fue muy leve en ambos: un caso afectaba exclusivamente al miembro inferior y en el otro la debilidad era mínima. Este efecto puede ser debido a las pequeñas ramas de cada uno de los nervios frénicos que van a finalizar su recorrido en el lado contralateral, originando una inervación bilateral del diafragma23. Esto ha sido estudiado también en pacientes con disfunción diafragmática unilateral que presentan disnea, en los que se objetiva un deterioro de la presión generada por el diafragma teóricamente sano24. Este hecho, en nuestra opinión, puede ser una de las principales causas, junto a la escasa calidad de la imagen, de que la radiografía no muestre disfunción y sí lo haga la ecografía, ya que en todos los casos de disfunción se ha observado un pequeño, aunque insuficiente, movimiento del diafragma. El hecho de que la ecografía permita obtener un valor cuantitativo de la fracción de acortamiento puede incrementar la fiabilidad frente a la radiografía debido al componente dinámico del diafragma, pudiendo ser interpretado como normal en la radiografía.
Además de estas ventajas, la disponibilidad a pie de cama, la ausencia de radiación13 y la sencillez a la hora de realizar la técnica14, son factores favorables de la ecografía frente a la radiografía, favoreciendo un rápido reconocimiento de la disfunción diafragmática e iniciar una rehabilitación respiratoria precoz dirigida a la recuperación de su función motora.
La principal limitación de este estudio ha sido la ausencia de una prueba de referencia para comprobar la sensibilidad y especificidad de la ecografía diafragmática. Esta no se ha realizado debido a que se trata de una prueba invasiva y con alto riesgo de complicaciones18. Esta puede ser la razón por la que no hemos detectado una correlación completa entre la disfunción diafragmática y el déficit motor. Otra limitación ha sido la ausencia de estudio de antecedentes como la enfermedad pulmonar obstructiva crónica, síndrome de apneas-hipoventilación o tabaquismo. Aunque estos factores podrían alterar la función diafragmática previa de forma bilateral, por lo que la técnica ecográfica puede detectar un patrón de motilidad asimétrico. Los estudios previos de valoración ecográfica no han estimado estos antecedentes como relevantes12. El tamaño pequeño de la muestra podría ser otra limitación del estudio. Sin embargo, al tratarse de un estudio piloto y no existir apenas experiencia previa, hemos considerado los resultados relevantes. Estudios futuros con una mayor muestra y comparación directa con la técnica invasiva de referencia podrían aclarar la precisión diagnóstica exacta de la ecografía.
ConclusiónEl estudio ecográfico del diafragma puede aumentar la precisión diagnóstica de la disfunción diafragmática con respecto a la radiografía simple de tórax en pacientes con ACV isquémico agudo ya que obtenemos una valoración dinámica y cuantitativa de la función muscular. Sin embargo, para valorar de forma exacta su precisión diagnóstica sería necesario diseñar un estudio comparativo respecto a la monitorización invasiva del diafragma.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.