La monitorización vídeo-EEG (MVEEG) es fundamental en la evaluación prequirúrgica de candidatos a cirugía de epilepsia y para el diagnóstico de pseudocrisis.
ObjetivoEstudio observacional retrospectivo de 1996 a 2011 de los pacientes diagnosticados de epilepsia farmacorresistente. Revisamos los criterios de derivación quirúrgica y evaluamos la sensibilidad de la técnica de registro mediante MVEEG.
Pacientes y métodosUn total de 37 pacientes fueron enviados a Servicios Centrales (unidad de MVEEG de la Fundación Jiménez Díaz de Madrid). Estudiamos sus características clínicas, los resultados del vídeo-EEG, neuropsicológicos, de imagen y quirúrgicos.
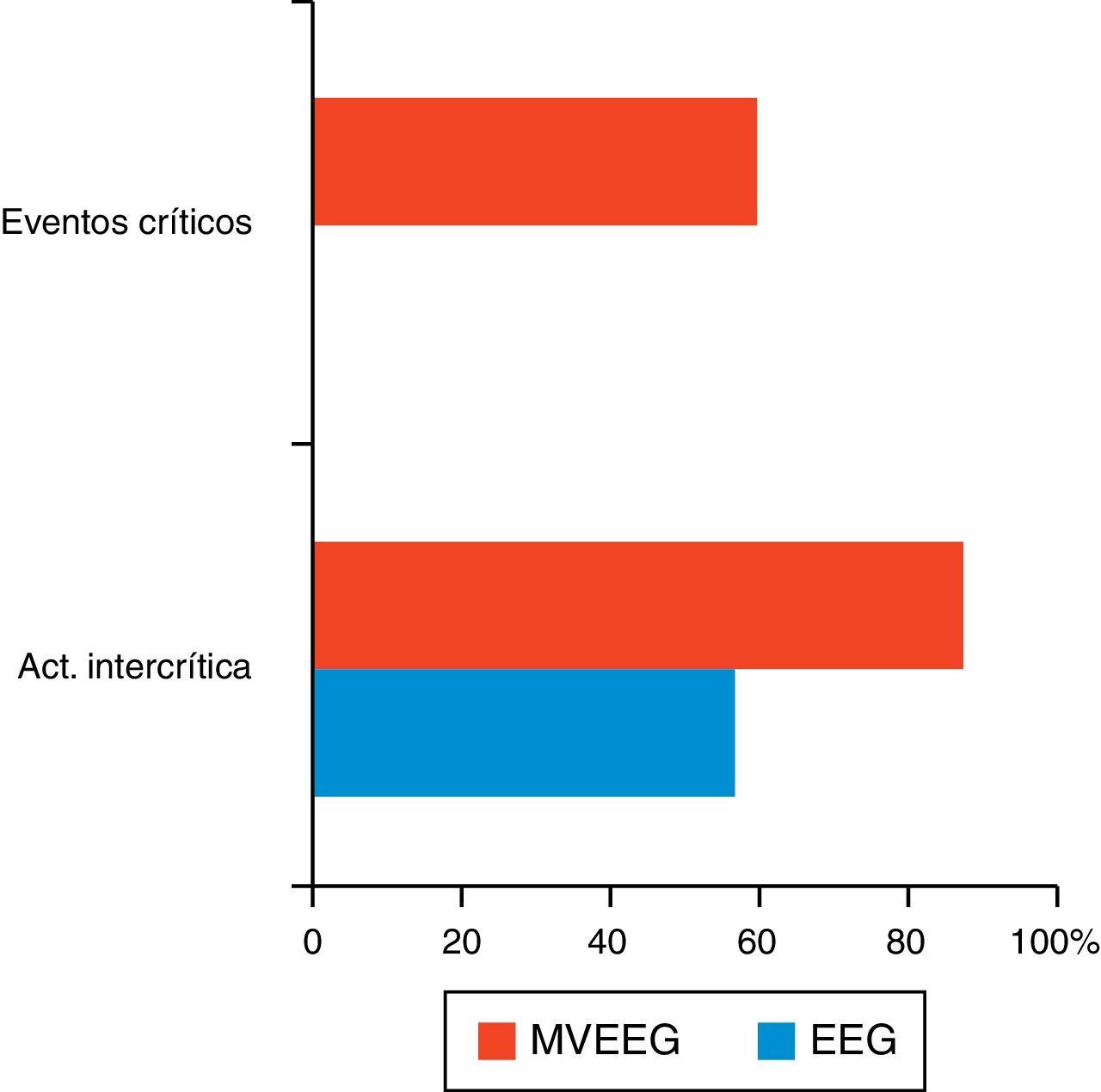
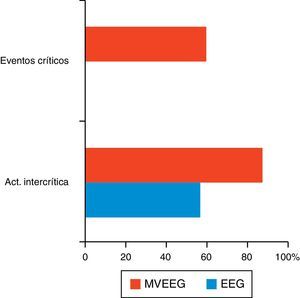
ResultadosLa muestra consistió en 32 candidatos quirúrgicos, 3 con sospecha de pseudocrisis y el resto para confirmar diagnóstico. El síndrome de esclerosis mesial temporal fue el prototipo de epilepsia más frecuente. Un total de 11 pacientes fueron intervenidos, de los que fueron éxito quirúrgico (grado I de Engel) el 54,5%. Dentro de las pseudocrisis (n=3), en un paciente se confirmó la existencia de epilepsia. No hubo diferencias significativas entre la actividad interictal registrada con EEG convencional y la MVEEG. Se obtuvo un total de 59,4% eventos críticos mediante MVEEG, lo que permitió una localización correcta del área epileptógena en un alto porcentaje de casos.
ConclusionesLa MVEEG prolongada constituye la técnica gold standard en la evaluación del paciente con epilepsia y debería incluirse en todo Servicio de Neurología como una prueba neurofisiológica de rutina. La esclerosis mesial temporal representa el síndrome quirúrgico más frecuente y con mejores resultados.
EEG-video monitoring (MVEEG) is essential in the pre-surgical assessment of candidates for epilepsy surgery and for diagnosing pseudoseizures.
ObjectiveA retrospective observational study from 1996 to 2011 of the patients diagnosed with drug-resistant epilepsy. We reviewed the criteria for surgical bypass and evaluated the sensitivity of the recording technique by means of MVEEG.
Patients and methodsA total of 37 patients were referred to central services (MVEEG Unit of the Jimenez Diaz Foundation in Madrid). We studied their clinical features plus their neuropsychological, imaging, surgical and EEG-video findings.
ResultsThe sample consisted of 32 surgical candidates: 3 suspected of pseudoseizures and the rest to confirm diagnosis. Mesial temporal sclerosis syndrome was the most common epilepsy prototype. A total of 11 patients underwent surgical procedures with a success rate (Engel's Grade I) of 54.5%. Among patients with pseudoseizures (n=3), epilepsy was confirmed in one patient. There were no significant differences between the interictal activity recorded by means of a conventional EEG and by MVEEG. A total of 59.4% critical events were obtained by means of MVEEG, which allowed for the correct location of the epileptogenic area in a high percentage of cases.
ConclusionsThe extended MVEEG is the gold standard technique for the assessment of patients with epilepsy and should be included in every Neurology Service as a neurophysiologic test routine. Mesial temporal sclerosis is the most frequent and best performing surgical syndrome.
En España, la prevalencia de la epilepsia activa es de 8/1.000 habitantes, lo que supone alrededor de 400.000 enfermos de epilepsia1. La incidencia anual es de 31-57/100.000, es decir, entre 12.400 y 22.000 nuevos casos en España al año. Esta cifra es superior en edades pediátricas (6-14 años), en la adolescencia y por encima de los 60 años1. De los 400.000 epilépticos en España, el 57% presentan únicamente crisis parciales, y las más frecuentes son las crisis parciales complejas1.
En un 70% de los casos, los pacientes responden favorablemente al tratamiento farmacológico, sobre todo durante los 2primeros años tras el diagnóstico. Sin embargo, el 30% restante sufren epilepsias farmacorresistentes2–5. En estos casos se debe plantear tratamiento quirúrgico, se sabe que un 5-10% del total de los pacientes farmacorresistentes son candidatos a cirugía de epilepsia6,7.
Actualmente, en nuestro país, son escasos los trabajos en los que se estudien criterios de derivación a unidades de cirugía de epilepsia y monitorización vídeo-EEG (MVEEG) de un área sanitaria concreta. El área sanitaria de Ciudad Real abarca una población de 253.153 habitantes, los cuales son derivados para su tratamiento neurológico al Hospital General Universitario (HGUCR)8. En la comunidad autónoma no existe una unidad de cirugía de epilepsia, y los pacientes susceptibles de cirugía o bien los que precisan realización de vídeo-EEG son enviados a Servicios Centrales, fundamentalmente a la Fundación Jiménez Díaz de Madrid.
El presente trabajo de investigación ha buscado cuáles son las características clínicas de una muestra de un área sanitaria reducida y acotada enviada para cirugía de epilepsia a Servicios Centrales y la sensibilidad de la técnica de MVEEG para diagnosticar adecuadamente el fenómeno paroxístico y procesos afines, y estudiar la evolución clínica de los pacientes intervenidos quirúrgicamente.
Sujetos y métodosDiseño del estudioSe realizó un estudio observacional retrospectivo de los pacientes enviados a Servicios Centrales desde el Área Sanitaria de Ciudad Real para MVEEG durante los años 1996-2011.
MuestraTodos los pacientes incluidos en el estudio presentaban epilepsia farmacorresistente. De acuerdo con los criterios de la International League Against Epilepsy (ILAE), se consideraron como farmacorresistentes aquellos pacientes con epilepsia que no obtienen una evolución libre de crisis después de seguir tratamiento con 2 fármacos antiepilépticos (FAE) apropiados y tomados de forma adecuada en mono- o biterapia, durante un periodo mínimo (el más largo) superior a 12 meses o 3 veces el tiempo más largo entre crisis en el año previo9. El diagnóstico de epilepsia se realizó según los criterios de la ILAE, basándonos en las características clínicas de las crisis, la descripción de testigos y en la aparición de focos en el EEG crítico o intercrítico10. También fueron incluidos aquellos con sospecha de pseudocrisis. Un total de 37 pacientes completaron el estudio.
VariablesPara la recogida de información se diseñó una base de datos en la que se recogieron las siguientes variables: edad, sexo, edad de inicio de las crisis, etiología y, en los casos de epilepsia de origen sintomático, se valoró la localización y lateralidad de la lesión causante de las crisis. Se determinó el tipo y la frecuencia de crisis/año y la presencia de descargas epileptiformes intercríticas en el EEG. Otras variables analizadas fueron el número de FAE utilizados, los resultados procedentes de las pruebas de neuroimagen (RM cerebral 3 teslas) y la existencia de deterioro cognitivo asociado. Finalmente, se recogió el motivo de la cirugía, técnica quirúrgica empleada, así como las crisis, secuelas posquirúrgicas y número de FAE poscirugía.
Estudio de monitorización vídeo-EEGEl estudio de MVEEG prolongada se llevó a cabo en la unidad de la Fundación Jiménez Díaz de Madrid mediante telemetría por cable. Los electrodos fueron colocados según el Sistema Internacional 10-20 y la imagen fue registrada con 2cámaras. Las impedancias se mantuvieron por debajo de los 5.000 ohmios. Adicionalmente, se colocaron electrodos temporales anteriores (T1, T2). La duración del registro fue de 5 días y 4 noches. El mecanismo de activación se realizó con la retirada completa de la medicación habitual. Se evaluaron tanto los registros intercríticos como los críticos de los estudios de superficie.
Pruebas neuropsicológicasComo parte de la batería de pruebas prequirúrgicas realizadas en nuestro centro todos los pacientes completaron una evaluación neuropsicológica y cognitiva compuesta por distintos tests que cubren la exploración de las funciones cognitivas como gnosis, praxis, lenguaje, memoria, atención y funciones ejecutivas.
Análisis estadístico de resultadosPara el análisis estadístico se usó el paquete estadístico SPSS 19.0 para calcular la media, mediana y la desviación estándar de las variables del estudio en el análisis descriptivo. Para la estadística inferencial de variables cualitativas elaboramos tablas de contingencia y aplicamos la Chi cuadrado de Pearson. En las variables cuantitativas para contrastar la normalidad de los datos se utilizó el test de Shapiro-Wilk. Para aquellas variables que se ajustaron a la normalidad se usaron test paramétricos, aplicando la prueba t de Student para variables independientes y la t de Student para variables dependientes, con un nivel de significación de 0,05. Para las variables que no se ajustaban a la normalidad, se recurrió al test de Wilcoxon.
ResultadosCaracterísticas basales de la población derivada a Servicios Centrales para monitorización y eventual cirugíaLa población a estudio consistió en 19 hombres (51,3%) y 18 mujeres (48,6%), con una media de 38±1,9 años (rango: 17-58 años). La edad media de presentación de la primera crisis fue de 20±2,5 años. El periodo de seguimiento medio de los pacientes fue de 17 años.
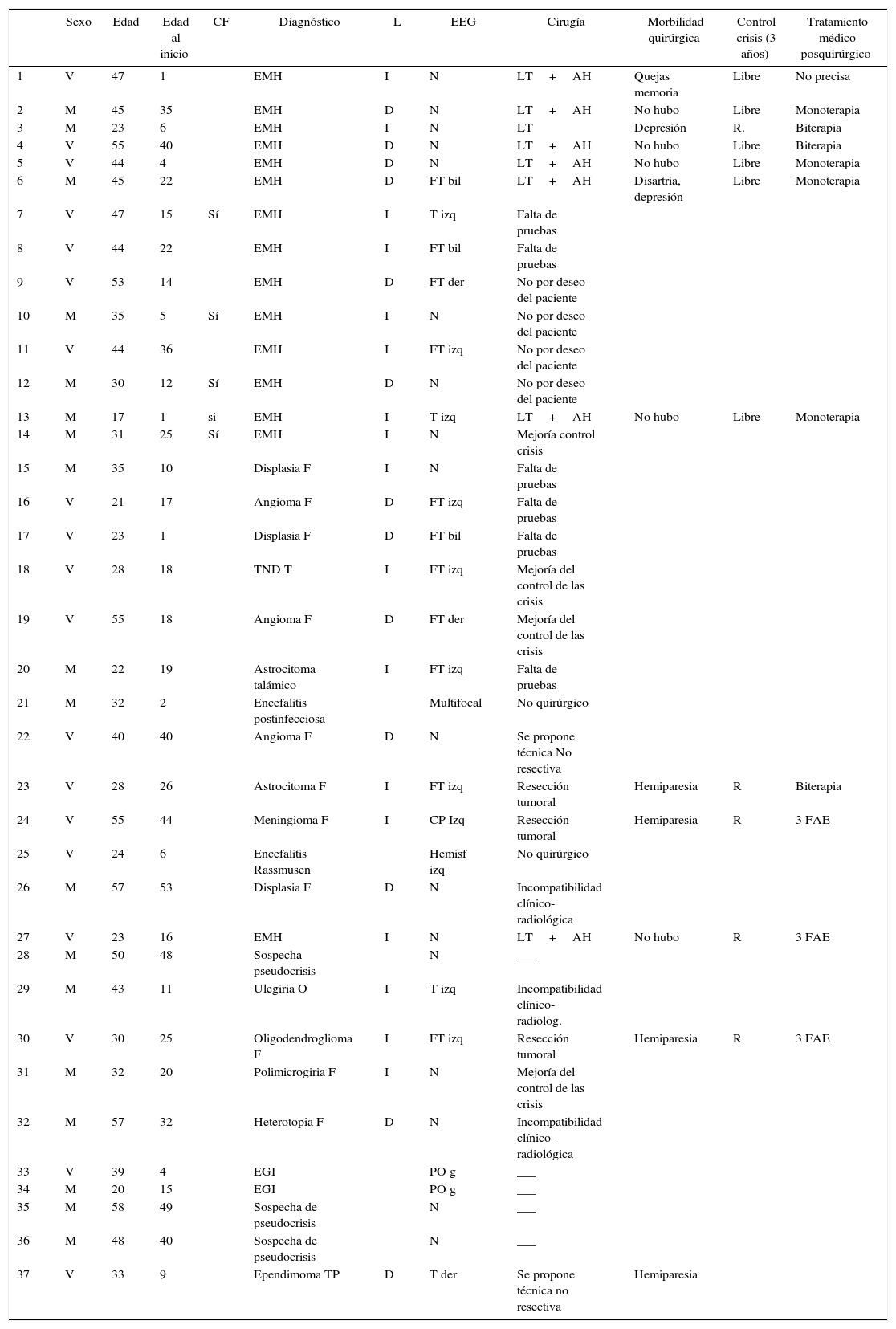
El tipo de epilepsia más frecuente fue la epilepsia del lóbulo temporal. Las etiologías más frecuentes en la cohorte fueron: la esclerosis mesial de hipocampo (EMH) 40,5%, tumoral 16,2% (2 astrocitomas difusos, un meningioma, un tumor neuroepitelial disembrioblástico, un oligodendroglioma, un ependimoma), alteraciones de la migración neuronal 13,5% (3 displasias corticales, una polimicrogiria, una heterotopia), malformaciones vasculares 8,1% (3 angiomas venosos), encefalitis postinfecciosas 2,7%, perinatal 2,7% (ulegilia occipital) y un paciente con enfermedad de Rasmussen. La distribución topográfica lobar de las lesiones anteriormente referidas fue la siguiente: lóbulo temporal 16, frontal 11, multifocal 2, parietal 1, talámico 1 y occipital 1. En cuanto a la lateralidad, en 17 casos fue izquierda y en 13 derecha.
Respecto a los resultados neuropsicológicos, se observó que el 80% del total de los sujetos puntuaba por debajo de la media normal y presentaba déficit cognitivo con un perfil predominantemente mnésico (bajo rendimiento en tareas de memoria y concentración).
El motivo de derivación a la unidad de MVEEG fue: en 32 casos para valoración quirúrgica y en 5 con fines diagnósticos (incluyendo en este último supuesto a 3 pacientes con sospecha de crisis no epilépticas psicógenas [CNEP] y 2 con posible epilepsia generalizada idiopática farmacorresistente).
Un 64,8% de los pacientes presentaron crisis parciales, con una frecuencia media de 11-50 crisis/año y el 48,6% presentaron crisis generalizadas tónico-clónicas. El status epiléptico fue una complicación frecuente, ya que 13 del total de 37 casos presentaron uno o más status. En 10de ellos el status fue convulsivo y en 3fue no convulsivo.
El registro EEG convencional que se realizó en el HGUCR fue normal en 16 casos (43,2%) y patológico en 21 casos (56,7%). El EEG de rutina realizado en el HGUCR consistió en un registro de 25-40 min (media: 30min), empleando las técnicas de estimulación habituales (maniobra de apertura-cierre palpebral, hiperventilación y estimulación lumínica intermitente). La media de EEG efectuados por paciente fue de 3,97. En la práctica totalidad de los casos (83,7%) se realizó al menos en una ocasión EEG con privación de sueño. La actividad de fondo resultó normal en 27 sujetos y patológica (patrón de enlentecimiento difuso) en 10. Respecto a la actividad paroxística intercrítica, los principales focos detectados fueron frontotemporales (tabla 1). No disponemos de registro crítico en ninguno.
Características demográficas de la muestra de pacientes
| Sexo | Edad | Edad al inicio | CF | Diagnóstico | L | EEG | Cirugía | Morbilidad quirúrgica | Control crisis (3 años) | Tratamiento médico posquirúrgico | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | V | 47 | 1 | EMH | I | N | LT+AH | Quejas memoria | Libre | No precisa | |
| 2 | M | 45 | 35 | EMH | D | N | LT+AH | No hubo | Libre | Monoterapia | |
| 3 | M | 23 | 6 | EMH | I | N | LT | Depresión | R. | Biterapia | |
| 4 | V | 55 | 40 | EMH | D | N | LT+AH | No hubo | Libre | Biterapia | |
| 5 | V | 44 | 4 | EMH | D | N | LT+AH | No hubo | Libre | Monoterapia | |
| 6 | M | 45 | 22 | EMH | D | FT bil | LT+AH | Disartria, depresión | Libre | Monoterapia | |
| 7 | V | 47 | 15 | Sí | EMH | I | T izq | Falta de pruebas | |||
| 8 | V | 44 | 22 | EMH | I | FT bil | Falta de pruebas | ||||
| 9 | V | 53 | 14 | EMH | D | FT der | No por deseo del paciente | ||||
| 10 | M | 35 | 5 | Sí | EMH | I | N | No por deseo del paciente | |||
| 11 | V | 44 | 36 | EMH | I | FT izq | No por deseo del paciente | ||||
| 12 | M | 30 | 12 | Sí | EMH | D | N | No por deseo del paciente | |||
| 13 | M | 17 | 1 | si | EMH | I | T izq | LT+AH | No hubo | Libre | Monoterapia |
| 14 | M | 31 | 25 | Sí | EMH | I | N | Mejoría control crisis | |||
| 15 | M | 35 | 10 | Displasia F | I | N | Falta de pruebas | ||||
| 16 | V | 21 | 17 | Angioma F | D | FT izq | Falta de pruebas | ||||
| 17 | V | 23 | 1 | Displasia F | D | FT bil | Falta de pruebas | ||||
| 18 | V | 28 | 18 | TND T | I | FT izq | Mejoría del control de las crisis | ||||
| 19 | V | 55 | 18 | Angioma F | D | FT der | Mejoría del control de las crisis | ||||
| 20 | M | 22 | 19 | Astrocitoma talámico | I | FT izq | Falta de pruebas | ||||
| 21 | M | 32 | 2 | Encefalitis postinfecciosa | Multifocal | No quirúrgico | |||||
| 22 | V | 40 | 40 | Angioma F | D | N | Se propone técnica No resectiva | ||||
| 23 | V | 28 | 26 | Astrocitoma F | I | FT izq | Resección tumoral | Hemiparesia | R | Biterapia | |
| 24 | V | 55 | 44 | Meningioma F | I | CP Izq | Resección tumoral | Hemiparesia | R | 3 FAE | |
| 25 | V | 24 | 6 | Encefalitis Rassmusen | Hemisf izq | No quirúrgico | |||||
| 26 | M | 57 | 53 | Displasia F | D | N | Incompatibilidad clínico-radiológica | ||||
| 27 | V | 23 | 16 | EMH | I | N | LT+AH | No hubo | R | 3 FAE | |
| 28 | M | 50 | 48 | Sospecha pseudocrisis | N | ___ | |||||
| 29 | M | 43 | 11 | Ulegiria O | I | T izq | Incompatibilidad clínico-radiolog. | ||||
| 30 | V | 30 | 25 | Oligodendroglioma F | I | FT izq | Resección tumoral | Hemiparesia | R | 3 FAE | |
| 31 | M | 32 | 20 | Polimicrogiria F | I | N | Mejoría del control de las crisis | ||||
| 32 | M | 57 | 32 | Heterotopia F | D | N | Incompatibilidad clínico-radiológica | ||||
| 33 | V | 39 | 4 | EGI | PO g | ___ | |||||
| 34 | M | 20 | 15 | EGI | PO g | ___ | |||||
| 35 | M | 58 | 49 | Sospecha de pseudocrisis | N | ___ | |||||
| 36 | M | 48 | 40 | Sospecha de pseudocrisis | N | ___ | |||||
| 37 | V | 33 | 9 | Ependimoma TP | D | T der | Se propone técnica no resectiva | Hemiparesia |
AH: amigdalohipocampectomía; CF: crisis febriles; CP: centroparietal; D: derecha; EGI: epilepsia generalizada idiopática; EMH: esclerosis mesial de hipocampo; F: frontal; FAE: fármaco antiepiléptico; FT: frontotemporal; Hemisf: hemisférico; I: izquierda; L: lateralidad, LT: lobectomía temporal; M: mujer; N: normal; O: occipital; PO g: punta-onda generalizada; R: recurrencia; T: temporal; TND: tumor neuroepitelial disembrioplásico; TP: temporoparietal; V: varón.
El análisis de la MVEEG reveló la presencia de paroxismos epileptiformes en dichos registros en el 87,1% de los casos, frente al 12,9% que resultó normal de un total de 31 estudios (6 valores perdidos). Se obtuvieron eventos críticos en el 59,4% (en 22 de los 37 sujetos). La media de crisis por paciente fue de 3,86 (rango: 1-11). Los tipos de crisis registrados fueron: 15 parciales complejas, 3 parciales simples, 2 pseudocrisis, 3 mioclónicas y una crisis parcial con generalización secundaria. De las grabaciones ictales se localizaron los siguientes focos: 5 temporales derechos, 4 temporales izquierdos, 4 frontales y uno con doble foco.
A la luz de los resultados expuestos, la MVEEG muestra una clara superioridad a la hora de detectar descargas epileptiformes intercríticas e ictales en comparación con el EEG convencional, pero no es estadísticamente significativa (X225,1=3,261; p=0,15) (fig. 1).
Resultados quirúrgicosDe los 37 pacientes iniciales a estudio, de los cuales 32 eran subsidiarios de tratamiento quirúrgico, fueron intervenidos finalmente 11. Dentro del espectro morfológico de las lesiones las etiologías más frecuentes fueron EMH (n=8) y tumoral (n=3). El tipo de cirugía más prevalente fue la resección del lóbulo temporal mediante técnica combinada (amigdalohipocampectomía más lobectomía temporal anteromesial, 63,6%) seguida de la resección neocortical tumoral (27,2%).
Resultados posquirúrgicosEn nuestra serie, de los 11 casos intervenidos, 4 (36,3%) quedaron con secuelas posquirúrgicas (2 con depresión, uno con disartria, uno con quejas subjetivas de memoria). En los 3 pacientes con enfermedad tumoral expansiva, la focalidad neurológica residual no estuvo relacionada directamente con la cirugía, sino con la enfermedad de base. No hubo mortalidad quirúrgica inmediata. El 45,4% de esta cohorte de pacientes intervenidos permaneció con crisis tras un seguimiento medio de 5 años. El resto (54,5%) quedó libre de crisis.
La media de fármacos que tomaban los pacientes intervenidos fue de 2,45±0,522 por persona. El 91,7% de los pacientes continuaron con tratamiento médico posquirúrgico, pero la media de FAE se redujo a 1,73±0,304. Solo un paciente quedó libre de crisis sin tratamiento adicional.
Pacientes no intervenidosEn el grupo de candidatos quirúrgicos que finalmente no se intervinieron encontramos los siguientes motivos: falta de pruebas (6; a saber: test Wada, estudio con electrodos intracraneales, etc.), incompatibilidad clínico-radiológica sin localización clara del foco o lesión cerebral difusa que contraindicaba la cirugía (5), deseo del paciente de no operarse (4), mejoría de las crisis con ajuste farmacológico (4) y propuesta de técnica no resectiva (2).
Confirmación diagnóstica en los casos de pseudocrisisPor lo que respecta específicamente al grupo de pacientes con sospecha inicial de crisis no epilépticas psicógenas (CNEP) (n=3), en todos los casos se pudieron registrar crisis tras la retirada completa de la medicación. Resulta de gran importancia en la clínica diferenciar a los pacientes con epilepsia verdadera de los pacientes con pseudocrisis si se tiene en cuenta, además, que puede haber casos mixtos con crisis de ambos tipos.
En 2 casos se confirmó el diagnóstico de CNEP: estas pacientes no mostraron correlato eléctrico patológico en las crisis registradas y además tampoco se observaron signos bioeléctricos de actividad irritativa en la MVEEG. Solo una paciente de esta cohorte fue diagnosticada de epilepsia parcial, con anomalías ictales en la MVEEG (presencia de un foco frontotemporal izquierdo).
DiscusiónEl presente estudio es de gran interés, ya que incluye en un tiempo concreto (1996-2011) y una población determinada (el área de la provincia de Ciudad Real) a prácticamente todos los enfermos de epilepsia farmacorresiste que se derivaron para evaluación quirúrgica a Servicios Centrales (Fundación Jiménez Díaz de Madrid), lo cual tiene un evidente interés epidemiológico y descriptivo. Si la prevalencia de la epilepsia en España es de unos 8 casos por 1.000 habitantes1, en nuestra área sanitaria habría un total de unos 2.000 epilépticos; de ellos solo una minoría serían candidatos quirúrgicos. Del total de pacientes epilépticos, habría un 30%, es decir, unos 600, pacientes farmacorresistentes, y de ellos un 5-10% serían susceptibles de cirugía, esto es, unos 30-60 pacientes11.
Al analizar nuestros resultados, hemos encontrado que fueron remitidos para eventual valoración quirúrgica un total de 32 pacientes, de los cuales tan solo 11 llegaron a ser intervenidos. Por lo tanto, y en primer lugar, habría que concluir que el número de pacientes enviados es menor al previsible por área y por período de estudio. Es posible que parte de los pacientes epilépticos del área hayan sido estudiados por centros ajenos al Sistema Nacional de Salud o estén institucionalizados. Sin embargo, la pérdida de casos no puede considerarse excesiva para lo previsto.
La Academia Americana de Neurología en sus documentos sobre indicación de distintos estudios clasifica la utilidad de los estudios de registro de MVEEG en 3puntos, e incluye: el fin diagnóstico (crisis epilépticas frente a episodios no epilépticos), la clasificación y caracterización del tipo de crisis (lateralización, localización para un tratamiento quirúrgico) y la cuantificación de crisis y descargas epileptiformes12.
Con base en estos 3supuestos, el objetivo de nuestro estudio ha sido analizar la rentabilidad de la MVEEG prolongada, su capacidad lateralizadora y utilidad en el diagnóstico diferencial de otros episodios paroxísticos; para ello, se detectaron y cuantificaron los eventos ictales, se realizó una planificación prequirúrgica y se logró realizar el diagnóstico diferencial entre pacientes con eventos paroxísticos epilépticos y no epilépticos. A continuación, se procederá a discutir los resultados en las 3condiciones anteriormente mencionadas.
Detección de eventos ictalesEl registro EEG convencional nos da información sobre la actividad cerebral del paciente y nos permite registrar en algunos casos actividad epileptiforme intercrítica.
En nuestra serie, la MVEEG obtuvo una rentabilidad del 87,1 frente al 56,7% del EEG convencional en cuanto a la detección de paroxismos intercríticos. Además, la totalidad de los eventos críticos fueron registrados mediante MVEEG (59,4%). Estos resultados otorgan clara superioridad a la MVEEG frente al EEG de rutina, pero sin alcanzar la significación estadística.
La eficacia de la MVEEG para establecer la naturaleza diagnóstica de pacientes con EEG intercríticos normales o con anomalías clínico-EEG discordantes está documentada en la literatura13–19. La utilidad de la MVEEG se corrobora en numerosos estudios, así autores como Ying-Ying evaluaron a un total de 129 pacientes con fines diagnósticos, de los cuales obtuvieron registros de MVEEG patológicos en 70 casos (interictales en 51 y críticos en 22) frente al EEG de rutina que reveló actividad patológica en 40 casos17.
Nuestros registros EEG convencionales permitieron obtener información intercrítica en 21 casos, con un porcentaje alto de registros patológicos, teniendo en cuenta las limitaciones de los medios locales más modestos.
Evaluación prequirúrgica y cirugía de epilepsiaLa MVEEG es una herramienta fundamental para delimitar el foco epiléptico en pacientes con síndromes remediables quirúrgicamente20. Pese a que no existe consenso establecido entre las sociedades neurológicas sobre el tipo y cantidad de pruebas diagnósticas necesarias que deben realizarse, cada centro establece su propio protocolo, lo cierto es que todas las unidades de cirugía de epilepsia utilizan como punto de partida el vídeo-EEG.
Dentro de la evaluación prequirúrgica llevada a cabo en nuestra unidad, a todos los pacientes se les realizó un estudio de neuroimagen y neuropsicológico, encaminado a identificar la localización y extensión de la zona epileptogénica y a valorar el posible impacto de la cirugía. Estudios como el de Kilpatrick et al. demuestran que el pronóstico de la cirugía va a depender de la correcta selección de los pacientes y de las pruebas practicadas21.
En la revisión de Engel, se establece un porcentaje de 25-33% pacientes con epilepsia refractaria, y de ellos el 15-50% son subsidiarios de cirugía de epilepsia, lo que supone un 4-16% del global de pacientes epilépticos22. En nuestro estudio, de un total de 37 pacientes derivados a Madrid para la MVEEG por epilepsia rebelde a tratamiento, 32 con intención quirúrgica, finalmente 11 fueron intervenidos (34,3%). Es decir, obtuvimos un porcentaje de casos similar al encontrado en otros estudios23.
La intervención óptima es aquella capaz de eliminar el volumen de tejido cerebral necesario y suficiente para la generación de las crisis epilépticas sin producir alteraciones funcionales inaceptables24. La epilepsia del lóbulo temporal medial secundaria a esclerosis del hipocampo es el único síndrome del que se dispone de evidencia de clase I sobre el beneficio quirúrgico25. Se ha visto en un reciente estudio que la cirugía precoz es más eficaz que los FAE en pacientes con epilepsia farmacorresistente y que mejora la calidad de vida del paciente, comparada con el tratamiento médico26. En nuestra serie el 50% de los pacientes enviados con intención quirúrgica eran epilepsias temporales (15 EMH y uno TND).
Respecto los resultados quirúrgicos atendiendo al tipo de técnica empleada, en la segunda conferencia internacional sobre cirugía de epilepsia el porcentaje total de pacientes libres de crisis tras lobectomía temporal fue de 67,9%, aquellos que mejoraron el control de sus crisis fue de un 24% y no mostraron cambios un 8,1%27. En la amigdalohipocampectomía los pacientes libres de crisis fueron 68,8%, la mejoría ocurrió en el 22,3% y no hubo cambios en un 9,0%27. Comparando nuestros datos con los expuestos, para un menor número de pacientes seleccionados, la tasa de éxito de la cirugía fue similar, e incluso superior, exceptuando las producidas por lesiones tumorales extratemporales.
De un total de 8 pacientes intervenidos de epilepsia del lóbulo temporal con EMH, 6 de ellos quedaron libres de crisis (Engel I)28: uno con remisión completa sin requerir ningún FAE adicional, 4 precisaron monoterapia y uno, biterapia.
El caso n.° 3 de la tabla 1 fue el único paciente que no experimentó ninguna mejoría tras la cirugía y el caso n.° 27, intervenido mediante la técnica combinada, precisó mantener politerapia con 3 FAE para un control aceptable de sus crisis (Engel IV).
En cuanto a los 3 pacientes con tumores extratemporales, todos ellos precisaron tratamiento médico adicional (Engel IV).
En nuestra pequeña serie la técnica combinada (lobectomía temporal más amigdalohipocampectomía) presenta una mayor tasa de éxito. Más estudios aleatorizados que comparen ambos procedimientos serán necesarios para asentar diferencias contundentes entre ambas técnicas.
En lo que se refiere a la necesidad de mantener tratamiento médico posquirúrgico, en una minoría (14%) es posible su retirada sin reaparición de las crisis29.
En nuestra casuística, atendiendo a los datos únicamente de los 11 pacientes intervenidos, el 91,7% de ellos tuvieron que seguir con medicación antiepiléptica, pero la media de FAE se redujo considerablemente de 2,45±0,522 fármacos por persona antes de la cirugía a 1,73±0,304 tras ella.
Diagnóstico de eventos paroxísticos y no paroxísticosDe especial interés resulta la correcta identificación de los eventos paroxísticos no epilépticos de origen psicógeno.
Las CNEP son episodios paroxísticos de alteración conductual, que superficialmente parecen crisis epilépticas verdaderas, pero sin los cambios electroencefalográficos esperables ni la asociación a disfunción del sistema nervioso central15,30–33. Suponen entre un 17 y un 30% de la población atendida en unidades de epilepsia de hospitales de tercer nivel para evaluación de crisis refractarias al tratamiento farmacológico30. Otro dato a tener en cuenta es que el 5-50% de estos pacientes tiene diagnóstico concomitante de epilepsia, con crisis epilépticas verdaderas34.
Habitualmente, el motivo de no llegar a un diagnóstico claro es la imposibilidad en muchos casos de registrar eventos ictales durante el EEG de rutina o convencional. En este sentido, los estudios de MVEEG permiten el cambio de diagnóstico o tratamiento en un porcentaje elevado de pacientes, que habitualmente ronda el 30-40%, pero que puede alcanzar hasta un 50% de pacientes en el estudio de Lancman en ancianos35.
El presente estudio muestra que las CNEP representan el 8,10% de los pacientes remitidos para evaluación por epilepsia farmacorresistente, cifra que está por debajo de lo que refieren otros estudios. Esto nos indica que muy posiblemente se encuentre infradiagnosticada. La amplia variabilidad semiológica sumada al hecho de encontrar anomalías en las pruebas de neuroimagen (RM cerebral) e incluso registros EEG patológicos con actividad epileptiforme intercrítica dificulta un diagnóstico preciso incluso a los epileptólogos más entrenados. Por otro lado, la pérdida de pacientes también podría explicarse por el correcto abordaje conductual en nuestra unidad, que mejora la comorbilidad psiquiátrica y, por ende, el control de crisis de estos pacientes.
Interés final del estudioEl presente estudio muestra un indudable interés epidemiológico y práctico. Según los datos epidemiológicos expuestos en la introducción, en nuestra área sanitaria serían susceptibles de evaluación quirúrgica un total de 30-60 pacientes. Un total de 32 pacientes fueron seleccionados como potenciales candidatos quirúrgicos y enviados a Servicios Centrales para valoración, lo que nos indica que posiblemente haya más casos que podrían ser susceptibles de tratamiento quirúrgico que no han sido identificados correctamente.
En una pequeña área sanitaria de 250.000 usuarios, a lo largo de 15 años se ha intervenido a un número relativamente pequeño de pacientes, por lo que no tendría mucho sentido plantearse el desarrollo de una unidad de cirugía de epilepsia para un área de tales dimensiones. Sin embargo, consideramos de gran importancia realizar el estudio prequirúrgico de este tipo de pacientes, mediante MVEEG convencional, técnicas de neuroimagen (RM, PET, SPECT), valoración neuropsicológica y una adecuada selección de candidatos.
El porcentaje de pacientes seleccionados para cirugía es similar a lo recogido en la literatura, así como los pacientes finalmente intervenidos; las secuelas en el caso de cirugía propiamente temporal, en cambio, son menores.
Es de interés indicar que los pacientes intervenidos propiamente de cirugía de la epilepsia en su casi totalidad eran pacientes con EMH. Esta enfermedad actualmente es la que muestra indicación más clara para cirugía de epilepsia: la evolución de los pacientes es muy positiva y proporciona mejoras sustanciales en la esperanza y calidad de vida, comparada con el tratamiento médico.
Por último, cabe señalar la importancia del correcto diagnóstico de CNEP que permite modificar el tratamiento previo del paciente, mejorar su estado de salud y favorecer su integración sociolaboral. De esta forma evitamos la tendencia a la cronificación del trastorno y el elevado coste para la sanidad (tanto por empleo de un alto número de FAE como por los ingresos que realizan las pacientes en los Servicios de Neurología).
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.