La angiopatía cerebral posparto (ACP) está comprendida dentro del síndrome de vasoconstricción cerebral reversible (SVCR). Esta entidad se ha visto asociada a ciertas condiciones entre las cuales se destacan: el sexo femenino, el embarazo y el puerperio, la exposición a determinados fármacos y tóxicos, principalmente vasoactivos, las alteraciones del medio interno, los trasplantes y las enfermedades hematológicas y autoinmunes1,2. Generalmente se presenta como un cuadro de inicio agudo o subagudo de cefalea severa y recurrente, náuseas y vómitos, crisis epilépticas, signos de foco de variable intensidad, más frecuentemente visuales, y alteraciones del estado de conciencia, pudiendo llegar al coma2. Con respecto a las manifestaciones radiológicas es frecuente hallar hemorragias intracraneales en forma de hemorragia subaracnoidea (HSA) de tipo cortical, hemorragia intraparenquimatosa (HIP) y hemorragia subdural. También se incluye la aparición de isquemia aguda, generalmente durante la segunda semana. El diagnóstico definitivo requiere de la documentación de anormalidades angiográficas reversibles dentro de las 12 semanas. Tanto la angiografía cerebral, que es el método de oro2,3, como nuevas técnicas menos invasivas (angiorresonancia o angiotomografía) pueden utilizarse, evidenciando estrecheces segmentarias multifocales en las arterias cerebrales de calibre grande y mediano. Recientemente, se han reportado neuroimágenes con compromiso central de características morfológicas atípicas de este cuadro que incluyen hemorragia, edema citotóxico, infartos, patrones de distribución variables, lesiones que realzan con contraste, así como daño estructural residual4–8.
Describimos una paciente de sexo femenino que comienza un cuadro clínico e imágenes compatibles con ACP asociada a un síndrome de hemólisis, aumento de enzimas hepáticas y plaquetopenia (HELLP).
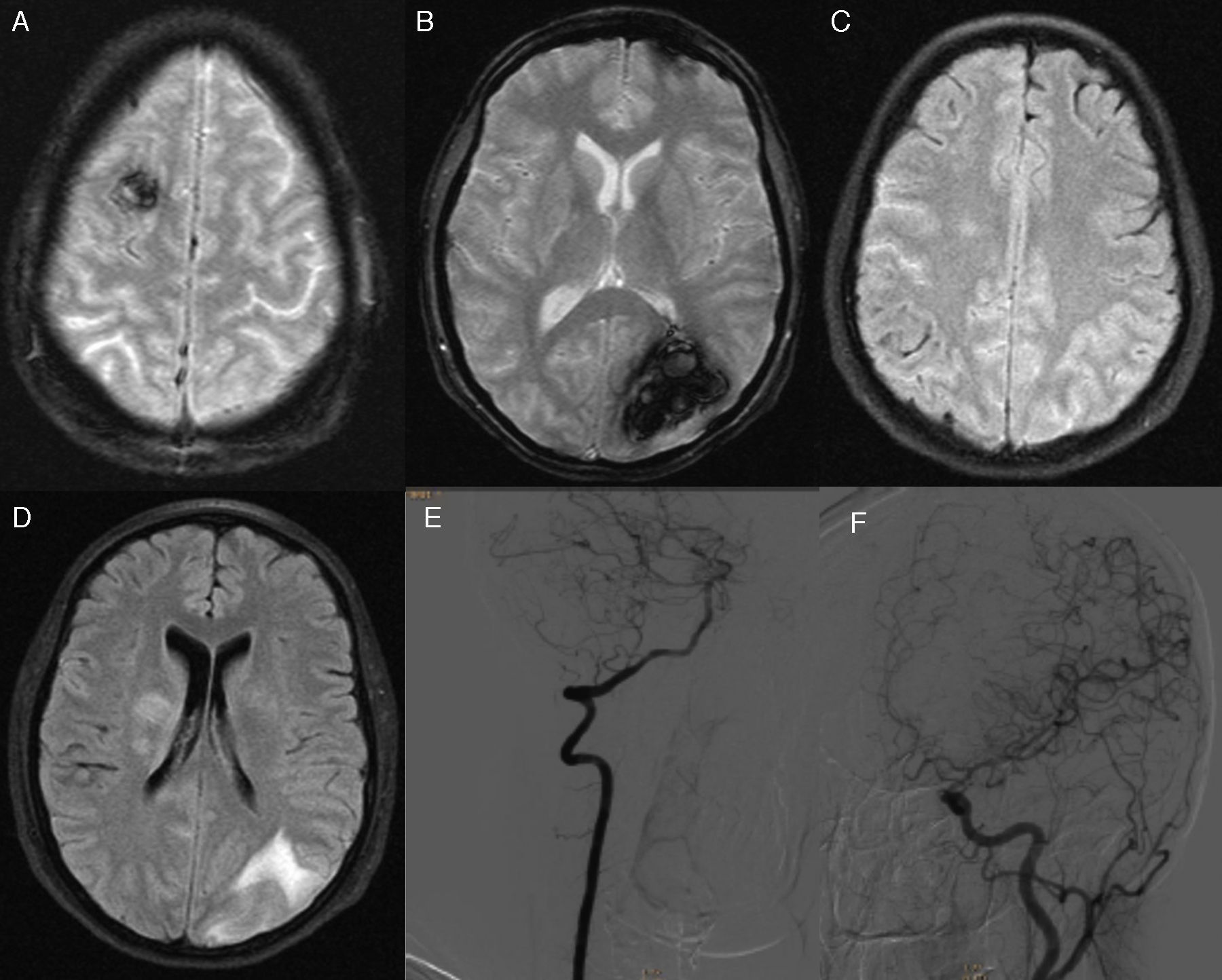
Caso clínicoMujer de 29 años, en periodo de gestación de 34 semanas, que ingresó en el hospital por vómitos, dolor abdominal inespecífico y un episodio de crisis tónico-clónica generalizada de 5 minutos de duración, que cedió sin medicación. Al examen físico de ingreso presentaba: presión arterial (PA) 145/80mmHg, Glasgow 14/15, bilateral inferior derecha. Repitió un nuevo evento convulsivo que cedió con sulfato de magnesio y administración endovenosa de diazepam. Se realizó cesárea de urgencia. Los estudios de laboratorio incluyeron hematocrito 16%, hemoglobina 5,7mg/dl, plaquetas 47.000, GOT 2.703, GPT 3.724 y lactato deshidrogenasa 1.999. Se interpretó el cuadro clínico como eclampsia complicada con síndrome HELLP. Se realizó resonancia magnética nuclear (RMN) de cráneo, en donde se evidenció hemorragia intraparenquimatosa (HIP) occipital izquierda y frontal derecha, HSA en las convexidades frontales y lesión isquémica paraventricular derecha (fig. 1). Se realizó angiografía digital observándose disminución del calibre de la porción supraclinoidea de la arteria carótida interna y segmentos A1 y M1 compatible con espasmo (fig. 1). Durante su ingreso evolucionó favorablemente, con control de la PA con nifedipina y alfa metildopa. Se realizó electroencefalograma que resultó normal. El hepatograma y resto del laboratorio experimentó una franca mejoría. En controles neurológicos posteriores se evidenció cuadrantopsia secuelar. Se realizó RMN de encéfalo y angioRM de control a los 2 meses, en la cual no se observó vasoespasmo (fig. 2).
RMN de ingreso. A y B. Gradiente echo que muestra HIP aguda cortico-subcortical frontal derecho y occipito-parietal izquierdo. C. FLAIR que muestra HSA frontal y en territorio de la arteria cerebral media derecha. D. FLAIR que muestra lesiones isquémicas paraventriculares derechas y en la cápsula interna. E y F. Angiografía digital por cateterismo con disminución del calibre de la porción supraclinoidea de la carótida interna y de sus segmentos A1 y M1 compatible con vasoespasmo.
RMN de control. A. Secuencia FLAIR que muestra desaparición de las lesiones paraventricular y de cápsula interna derecha. B. Secuencia T2 que muestra disminución de la lesión parietooccipital izquierda. C. AngioRM intracraneal que muestra normalización del calibre de las arterias que mostraban vasoespasmo.
Al igual que en otros casos descritos en la literatura, nuestra paciente con cuadro de ACP presentó lesiones cerebrales hemorrágicas en forma de HIP y HSA, lesión isquémica y vasoconstricción reversible. Según una reciente publicación sobre las diferentes presentaciones de la ACP, que incluyó de forma retrospectiva una serie de 18 pacientes embarazadas con síntomas neurológicos y signos angiográficos compatible con vasoconstricción, se observó: cefalea en el 89%, déficit focales en el 50%, disturbios visuales en el 44%, encefalopatía en el 33% y convulsiones en el 28%. Las neuroimágenes observadas en dicha serie mostraron anormalidades en el 72%, incluyendo HIP en el 39%, presencia de edema vasogénico en el 5% e infarto isquémico en el 35%9. La evolución clínica de nuestra paciente se encuentra dentro del 28% de afectadas que presentan déficits residuales, en contraste con el 50% que recupera completamente y el 22% que evoluciona con curso fulminante9. Esto estaría en concordancia con la evolución más benigna en el SVCR asociado a eclampsia, en contraste con el asociado a otras causas descrito en una revisión retrospectiva, partiendo de una base de datos radiológicos durante casi 12 años10. En ella se observa además que los síntomas iniciales en el SVCR asociado a eclampsia son con más frecuencia la cefalea y los trastornos visuales, en comparación con la alteración del estado mental y los signos focales groseros, que suelen observarse en el SVCR asociado a otras causas. En cuanto a las diferencias radiológicas, el tálamo, el mesencéfalo y la protuberancia estuvieron significativamente menos afectados en el SVCR asociado a preeclampsia-eclampsia respecto a otras causas. También mostraron una menor severidad de edema, menos hemorragia y realces con contraste, con una mayor frecuencia de resolución completa de las lesiones en el seguimiento10. Por otro lado, existe una gran similitud clínica entre eclampsia y ACP, conformando quizás 2 enfermedades de un mismo espectro fisiopatológico11. Presentamos un caso de SVCR durante el final del embarazo, constituyendo una ACP, particularmente asociado a síndrome HELLP como posible factor desencadenante.