La pupila tónica es una afección secundaria al daño en la vía parasimpática a nivel ganglionar o posganglionar1. Se manifiesta como midriasis con reflejo fotomotor mínimo (con movimientos vermiformes del iris por contracción de segmentos no denervados del esfínter, tan solo visibles a la lámpara de hendidura) o abolido; la reacción de aproximación está presente (disociación luz-aproximación) debido a la posterior reinervación aberrante del esfínter del iris a expensas de fibras originalmente destinadas al músculo ciliar, pero es tónica, es decir, de instauración lenta y duradera. Además, presenta hipersensibilidad colinérgica por denervación posganglionar2.
Su origen puede ser: local (ganglionitis oftálmica viral, traumatismo cerrado o abierto y tumores orbitarios) o sistémico-neuropático (sífilis, alcohol, diabetes, amiloidosis y alteraciones paraneoplásicas). Pero su variante más frecuente es la idiopática o síndrome de Adie1, con predominio en sexo femenino (70%) y entre la tercera y la quinta décadas de la vida. Se produce por una degeneración indolente del ganglio ciliar y cordones posteriores medulares, alguna vez relacionados con infección por virus lentos3.
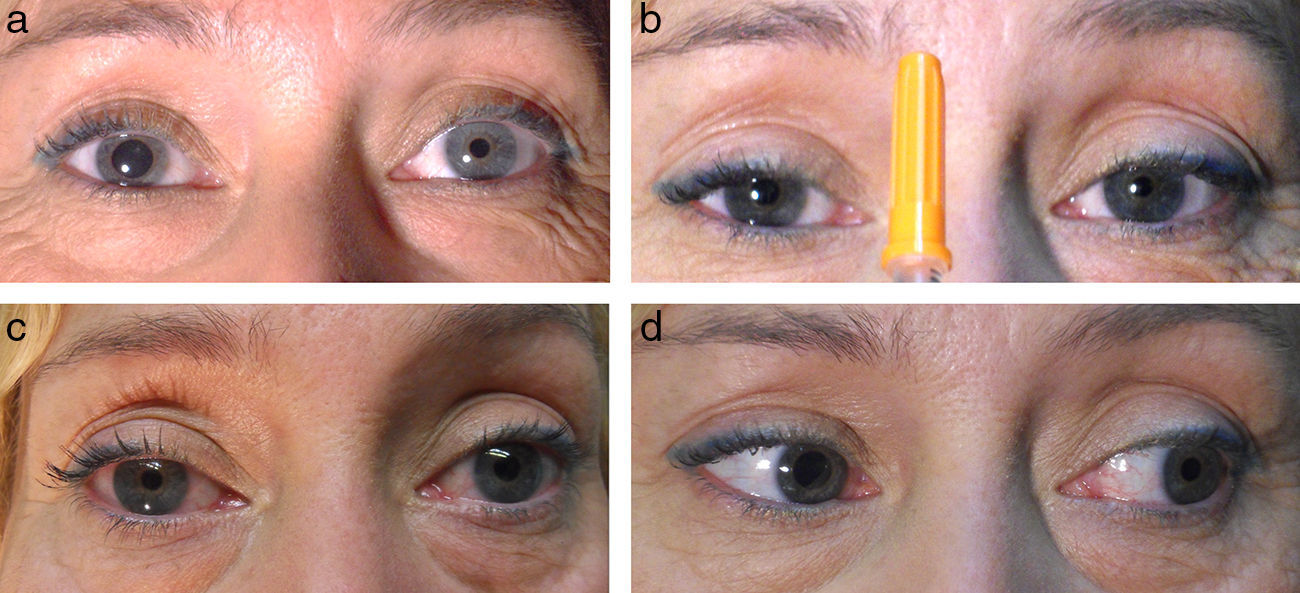
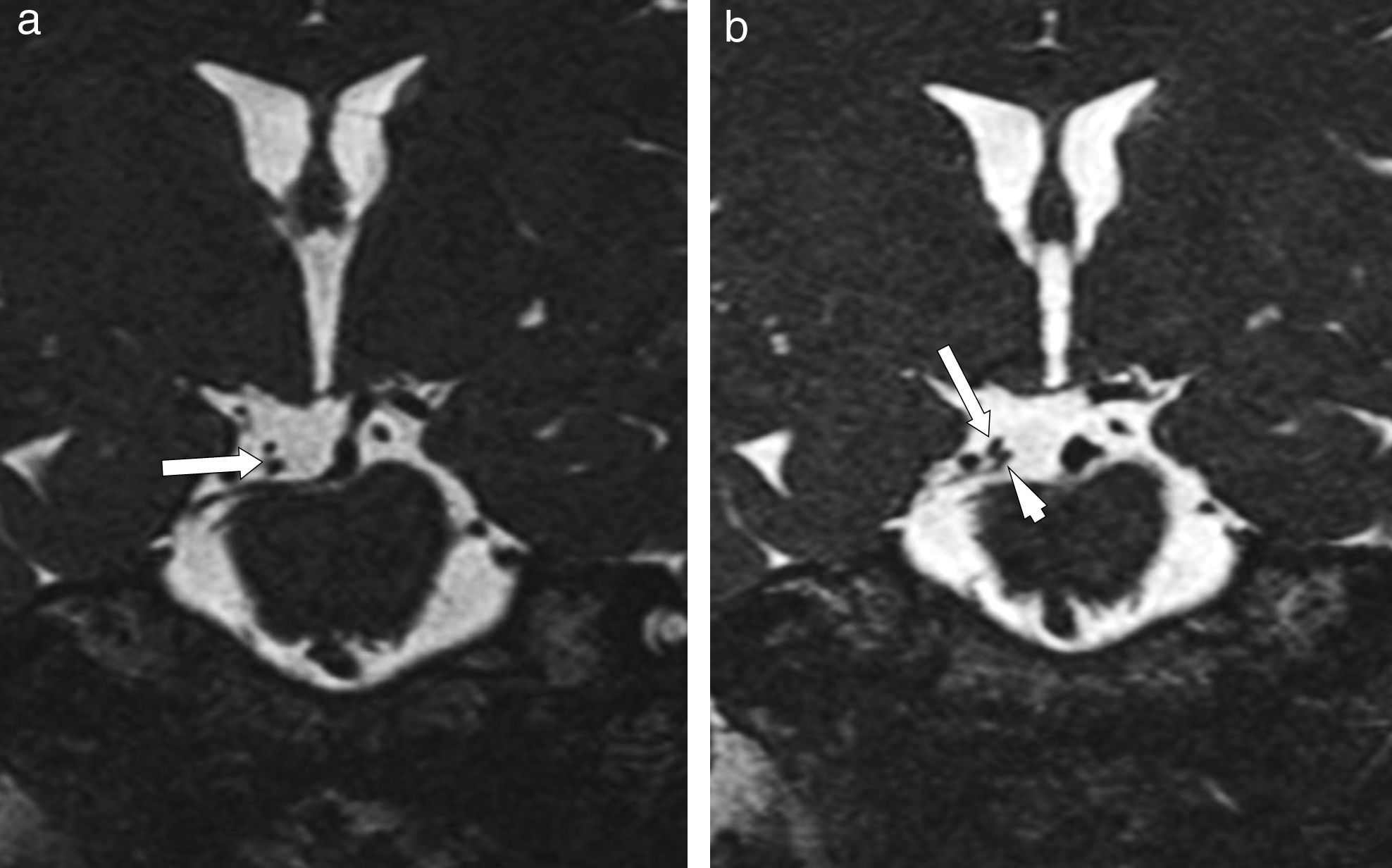
Presentamos el caso de una mujer de 44 años con anisocoria de 7 años de evolución y deslumbramiento, que refiere antecedente de traumatismo craneoencefálico hace 20 años y cefalea de características migrañosas en tratamiento con flunaricina. Una resonancia magnética (RM) cerebral solicitada por su neurólogo demuestra un bucle en la salida de la arteria cerebral posterior derecha, con origen en el sistema carotídeo, que contacta con la porción superior del nervio motor ocular común (MOC) ipsolateral, motivo por el cual se sospecha compresión de las fibras parasimpáticas y es remitida a nuestra consulta. En la exploración se evidencia anisocoria, mayor en condiciones fotópicas, por midriasis derecha. Reflejos fotomotor directo y consensual abolidos en ojo derecho (OD), pero presentes en ojo izquierdo (OI). La respuesta de aproximación está presente, con respuesta pupilar tónica. Los movimientos oculares extrínsecos son normales y no se evidencia respuesta pupilar con el movimiento aislado de aducción del OD. La biomicroscopia pone de manifiesto una pupila derecha irregular con mínimos movimientos sectoriales en respuesta a la luz. La instilación de pilocarpina al 0,125% en el saco conjuntival induce miosis en OD y ninguna respuesta en el OI (fig. 1). Igualmente, se comprueba hiporreflexia osteo-tendinosa bilateral. Ante tales hallazgos, se plantea el diagnóstico de síndrome de Adie. Su neurólogo solicita nueva RM con gadolinio de cortes más finos, en la que se evidencia desplazamiento sin compresión del MOC derecho (fig. 2), por lo cual se decide mantener una conducta expectante.
Exploración clínica: disociación luz-aproximación. a) Anisocoria por midriasis OD. b) Respuesta de aproximación conservada (y tónica en OD). c) Respuesta a la instilación de pilocarpina 0,125% (OD, miosis por hipersensibilidad colinérgica por denervación; OI, indiferente). d) Ausencia de miosis a la aducción del OD (se descarta reinervación aberrante del MOC).
Las alteraciones pupilares se ven con relativa frecuencia en la consulta de neuro-oftalmología; hallar la localización y el origen de la lesión es necesario para hacer un diagnóstico certero que lleve a una conducta terapéutica adecuada. La midriasis arreactiva es una situación que plantea el diagnóstico de lesión de la vía parasimpática, la cual se puede presentar a diferentes niveles: nuclear, preganglionar, ganglionar o posganglionar1.
El diagnóstico diferencial en este caso está entre la lesión del MOC (preganglionar) y la pupila tónica de Adie (ganglionar/posganglionar). En este caso, surge la confusión en el diagnóstico diferencial por una prueba de imagen en la cual se demuestra una variante anatómica del nacimiento de la arteria cerebral posterior que tiene el potencial de comprimir las fibras parasimpáticas del MOC derecho. Una lesión compresiva de este, a su salida del mesencéfalo, puede afectar a las fibras parasimpáticas, ocasionando midriasis del lado afectado por un defecto preganglionar3.
Sin embargo, la clínica no muestra afectación compresiva del MOC a ese nivel. La disociación luz-aproximación, la tonicidad del reflejo de aproximación y los movimientos vermiformes del iris hacen pensar en una pupila tónica. Aunque la prueba de la hipersensibilidad a la pilocarpina se ha usado clásicamente para el diagnóstico de pupila tónica, se ha demostrado que su positividad no es exclusiva de las lesiones parasimpáticas posganglionares, ya que puede observarse también en aquellas preganglionares4,5.
La reinervación aberrante de la pupila a expensas de fibras parasimpáticas originariamente destinadas al músculo ciliar depende de la distribución axonal del músculo ciliar y el esfínter pupilar (relación 30:1) y es el origen de la disociación luz-aproximación. Un fenómeno parecido se produce en las lesiones compresivas del MOC con reinervación aberrante del esfínter pupilar por fibras originariamente destinadas al recto medio; esta falsa disociación luz-aproximación se diferencia en que la pupila no solo responde a la aproximación, sino a cualquier movimiento aductor del ojo1.
Los hallazgos clínicos mencionados en una mujer joven asociados a hiporreflexia osteo-tendinosa bilateral hacen pensar en el síndrome de Adie-Holmes, replanteando el diagnóstico inicial derivado de la RM. El abordaje interdisciplinario de estos pacientes permite esclarecer un diagnóstico y tomar una conducta terapéutica adecuada.
Conflicto de interesesLos autores no tienen interés comercial ni han recibido apoyo económico.
Los autores certifican que este trabajo no ha sido publicado ni está en vías de consideración para publicación en otra revista. Asimismo transfieren los derechos de propiedad (copyright) del presente trabajo a la Sociedad Española de Neurología.