La distonía oromandibular (DOM) es una contracción involuntaria, repetitiva y sostenida o espasmódica de los músculos masticatorios de la cara y de la lengua. Puede dar lugar a la apertura o cierre involuntario de la mandíbula, y movimientos involuntarios de la lengua.
Se han descrito causas primarias y secundarias de DOM1,2. La distonía tardía es una de las causas secundarias más comunes, que se asocia con el uso de antagonistas de la dopamina, en particular con los neurolépticos3.
El traumatismo periférico ha sido sugerido como un factor desencadenante de la distonía focal, como en el síndrome de dolor regional tipo I o distonía simpática refleja4–6. La DOM se ha relacionado con lesiones nerviosas periféricas, en particular en procedimientos dentales7.
Hoy en día, hay un creciente interés en tratar de explicar los posibles mecanismos fisiopatológicos de las distonías focales desencadenadas o que aparecen después de un daño periférico.
Presentamos 2 casos de DOM secundaria a radioterapia focal por un cáncer de cavum nasal y discutimos la literatura médica actual relacionada con este tema.
Caso 1Varón de 39 años de edad diagnosticado de un tumor de cavum nasal en noviembre de 2010. Entre los antecedentes destacaba que era fumador, sin hábitos enólicos, ni otros hábitos tóxicos. Tampoco había antecedentes de hipertensión arterial, diabetes o dislipidemia. No había antecedentes de traumatismos craneales o enfermedades de la articulación temporomandibular. El paciente no había tomado ningún agente antagonista de la dopamina ni ningún otro fármaco asociado.
Se hizo una resección completa del tumor y la histología reveló un tumor de células escamosas con un margen de resección quirúrgica amplia. Después recibió durante 8 semanas de radioterapia focal naso-faríngea, con una dosis total de 54Gy.
La radioterapia fue bien tolerada inicialmente, sin evidencia de efectos secundarios significativos de manera inmediata. Tres semanas después de la última sesión comienza a presentar un cierre intermitente, espasmódico y doloroso de la boca, que le causaba mordeduras repetidas de la lengua, así como dificultad para hablar y comer.
En el examen clínico destacaba el cierre intermitente y muy doloroso de la boca secundario a contracciones espasmódicas de los músculos maseteros presentes en reposo, y mucho más evidentes cuando trataba de abrir la boca. Las contracciones eran deformantes provocando problemas estéticos, psicológicos y de relación social.
El resto del examen neurológico fue normal. Se descartaron alteraciones de la articulación temporomandibular tras la valoración clínica y radiológica.
La TC craneal y la RM cerebral fueron normales. La electromiografía (EMG) mostró signos de cocontracción de los maseteros y el platisma del cuello.
Los análisis de sangre rutinarios, así como el cobre sérico, ceruloplasmina y acantocitos en la sangre fueron normales. El video-electroencefalografía (EEG) no mostró ninguna anormalidad.
El paciente recibió fármacos antidistónicos como baclofeno, benzodiazepinas, biperideno y amantadina, sin mejoría significativa. Tras la infiltración de toxina botulínica (BTX) tipo A, 50 UI en cada músculo masetero (dosis total de 100 UI), presentó una mejoría que comenzó 24 h después de la infiltración de BTX y tardó 4 días en alcanzar la máxima mejoría de los síntomas distónicos, logrando la remisión total de las contracciones de los músculos maseteros. El efecto beneficioso de la infiltración con toxina botulínica se prolongó durante 3 meses. Posteriormente, el paciente ha requerido infiltraciones de toxina botulínica en los músculos maseteros (100 UI) en dos ocasiones más, mostrando una gran mejoría de 3 a 4 meses de duración.
Caso 2Paciente varón de 42 años de edad derivado a nuestras consultas de neurología por presentar cierre involuntario de la boca y mordedura de la lengua.
Entre los antecedentes personales lo más destacado era el reciente diagnóstico y tratamiento de un cáncer de cavum en los meses anteriores, realizando resección de la lesión y radioterapia local (55Gy en 15 sesiones). Además era fumador de un paquete de tabaco al día y de cannabis de manera ocasional. Consumía también cocaína de manera esporádica.
Tres semanas después de finalizar las sesiones de radioterapia refiere molestias en la mandíbula, dolor leve que fue aumentando de intensidad y tendencia a morderse la lengua, inicialmente al comer y luego espontáneamente. No contaba bruxismo durante el sueño, pero sí movimientos espasmódicos de los músculos maseteros que no eran discapacitantes.
Fue valorado por maxilofacial que no encontraron anomalías en la articulación temporomandibular.
La RM craneal fue normal y el EMG mostró una actividad muscular espontánea de los músculos maseteros bilaterales simultáneamente con los músculos platisma del cuello. El resto del estudio analítico fue normal.
Al examen físico se apreciaban espasmos de ambos músculos maseteros, de corta duración, en ráfagas de 4-5 s, espontáneos y que aumentaban al intentar hablar o masticar. El paciente insistía en que no le molestaban, solo le preocupaba la mordedura de la lengua.
Proponemos toxina botulínica, que no acepta el paciente, y pautamos clonazepam 0,5mg cada 12 h con lo que refiere discreta mejoría. El paciente ha permanecido con estos síntomas durante 6 meses sin mostrar agravamiento ni mejoría.
En la última década se han publicado una variedad de casos de pacientes con distonías focales relacionados con traumas periféricos, donde se exponen algunos posibles mecanismos fisiopatológicos de este tipo de distonía focal6. Existe muy poca información en la literatura médica, donde se relacione a la radioterapia con las distonías de acuerdo a nuestro conocimiento.
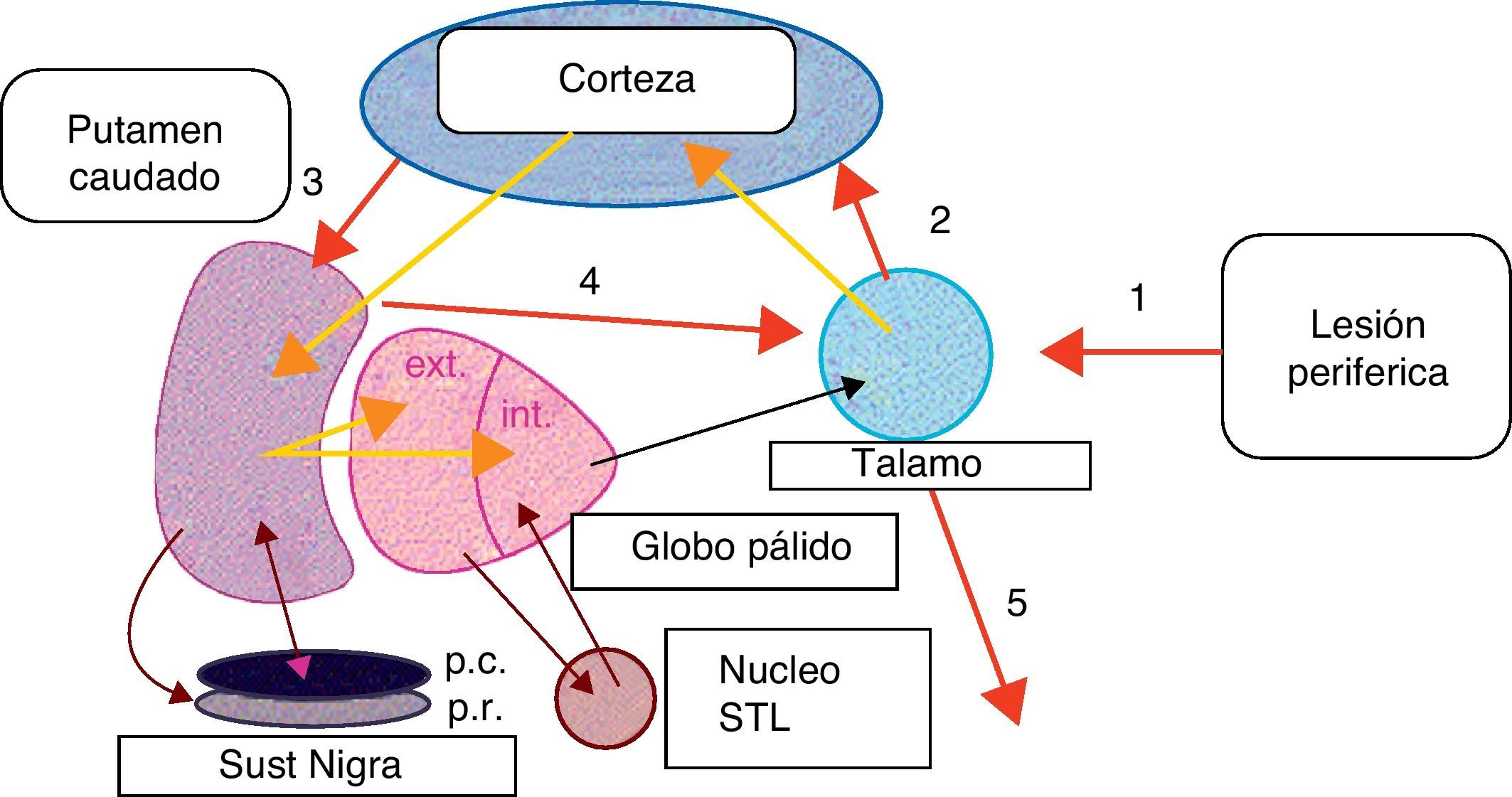
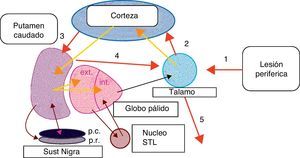
Las lesiones periféricas han sido destacadas como posibles factores desencadenantes de distonías focales, por ejemplo, en el síndrome de dolor regional periférico tipo I (distonía simpática refleja), donde se relaciona una historia de traumatismo leve focal, con la aparición de una distonía focal (frecuentemente brazos y piernas), cambios disautonómícos locales y dolor8. Algunos autores sugieren que una lesión o traumatismo periférico puede generar estímulos anormales en los ganglios basales, lo que podría crear una anomalía en el control voluntario de los grupos musculares cercanos al traumatismo focal9,10. Estando de acuerdo con la hipótesis anteriormente descrita, creemos que las lesiones periféricas, como los procedimientos dentales y posiblemente la radioterapia focal, pueden inducir la reorganización fundamental de la representación somática en el tálamo, esta alteración de los circuitos neuronales corticosubcorticales puede llevar a una alteración en la transmisión sináptica en los ganglios basales. No sabemos explicar si este cambio es el resultado de una aberración en los circuitos de los ganglios basales que pudiera ser desencadenado por la alteración de la información sensorial, o si en realidad es una respuesta directa a un traumatismo periférico (fig. 1). Creemos que es importante señalar que la cercanía del cavum nasal a estructuras del tronco cerebral pudiera facilitar que los estímulos periféricos como la radioterapia pudieran tener una distorsión a nivel de estructuras como el puente, donde está el ya conocido y descrito generador central de patrones (CPG) y de aquí, este impulso «distorsionado» puede subir a estructuras superiores.
Propuesta de disrupción en ganglios basales posterior a una lesión periférica.
1, traumatismo periférico; 2; Estímulo talamocortical «alterado»; 3, Estímulo cortico-putaminal; 4, Estímulo putamino-talámico. 5, Estímulo de salida del tálamo hacia la representación somática de donde proviene el estímulo periférico.
Sankhla et al.11 proponen los siguientes criterios para el diagnóstico de una DOM de origen periférico: a) el inicio de la distonía se produce dentro de unos días o meses (hasta un máximo de un año) de la lesión; b) el traumatismo original es bien documentado en la historia del paciente, en los registros médicos y/o dentales, y c) el inicio de la distonía es anatómicamente relacionados con el sitio de la lesión (facial y oral).
Creemos que la radioterapia focal pudo haber causado una lesión leve y repetitiva del nervio trigémino en nuestros pacientes, la cual puede resultar en estímulos anormales que hayan ocasionado un cambio en la representación somática del tálamo, este último enviaría impulsos «alterados» a la corteza cerebral sensitiva y posteriormente saldrían impulsos cortico-putamino-talámicos involuntarios que finalmente conducirían a la pérdida del control de los movimientos mandibulares debido a contracciones espasmódicas de los músculos maseteros. Esteban et al. describieron en 2002 el seguimiento de un paciente con un hemiespasmo masticatorio que mostró una lesión posiblemente desmielinizante trigeminal en las pruebas neurofisiológicas y propusieron una hiperexcitabilidad trigeminal, causada por una lesión periférica del trigémino12, posiblemente esta hiperexcitabilidad mencionada por estos autores, pueden ser impulsos «distorsionados» que modificaron los circuitos corticosubcorticales que ocasionaron la perdida del control voluntario del movimiento mandibular tal como proponemos en nuestros casos.
La radioterapia es un tratamiento común y ampliamente aceptado para los carcinomas nasofaríngeos y las complicaciones son infrecuentes. Es posible que exista una susceptibilidad genética en algunos pacientes que presentan DOM posterior a radioterapia focal, debido a que muchos otros no presentan esta complicación, esto todavía está por determinar. Por lo tanto, creemos que la distonía focal y las lesiones periféricas deben ser estudiadas de una forma sistemática, con el fin de determinar posibles cambios en la regulación de los neurotransmisores de los ganglios basales debido a estímulos anormales que resultan de leves traumatismos periféricos.
En estos 2 casos descritos podemos observar que tras el inicio de una radioterapia focal a dosis convencionales, para un carcinoma del cavum nasal, los pacientes presentaron una clara distonía mandibular, en el primer caso muy discapacitante que requirió tratamiento con toxina botulínica con una excelente respuesta y en el segundo caso vemos que el paciente presentó también una distonía mandibular leve no discapacitante. La importancia de este hecho inusual radica en su potencial para enfocar y facilitar la investigación futura sobre la asociación entre las lesiones periféricas y la distonía focal.
FinanciaciónLa realización de este artículo ha sido financiada en su totalidad por el Hospital de Terrassa CST. Terrassa, Barcelona, España