La meningitis tuberculosa (MTB) es aún, a pesar de los avances en el diagnóstico y en el tratamiento, la forma más grave de meningitis extrapulmonar y una de las causas más frecuentes de meningitis en el adulto, con unas altas tasas de mortalidad y morbilidad1-3. La afectación neurovascular en la MTB no es infrecuente y, habitualmente, aparece en fases avanzadas, especialmente cuando el tratamiento no se instaura de forma precoz4.
Presentamos un caso en el que, a diferencia de lo generalmente descrito, el compromiso neurovascular se produjo desde el inicio del cuadro clínico, afectando a una región cerebral atípica, con la correspondiente dificultad diagnóstica que ello supuso.
Varón de 47 años de edad, con antecedentes personales de migraña sin aura y tabaquismo, que ingresó de urgencia en nuestro servicio de Neurología debido a una cefalea frontoparietal derecha de inicio brusco, seguida de disminución progresiva del nivel de consciencia y fiebre. En las 3 semanas previas había presentado irritabilidad, interpretable como clínica prodrómica inespecífica.
En la exploración neurológica al ingreso, el paciente se encontraba estuporoso, apreciándose rigidez de nuca y leve paresia facio-braquial derecha. En ese momento se realizaron un estudio de tomografía computarizada (TC) cerebral, que mostró un área hipodensa en la región parieto-temporal derecha, y una punción lumbar, con un líquido cefalorraquídeo (LCR) con pleocitosis (21 células/mm3) con predominio polimorfonuclear (76%) y leve hiperproteinorraquia (55mg/dl), sin consumo de glucosa. Se inició tratamiento con aciclovir y ceftriaxona, mejorando el nivel de consciencia pero persistiendo la fiebre y la cefalea.
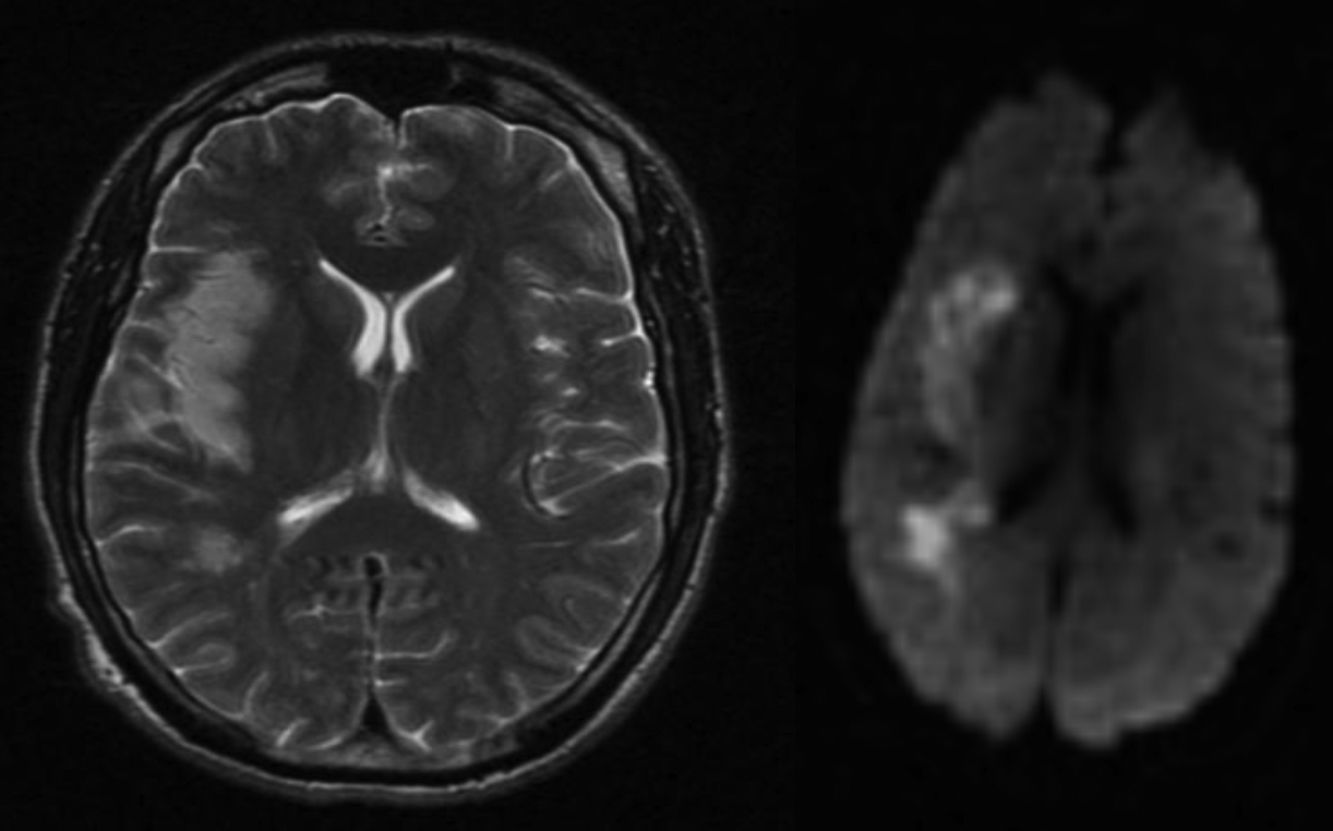
En los días siguientes se realizó una resonancia magnética (RM) cerebral que mostró un infarto evolucionado en región parieto-temporal derecha (fig. 1) y una angio-RM con amputación de ramas distales de la arteria cerebral media (ACM) derecha, sin otras alteraciones de la circulación intracraneal. Un estudio neurosonológico evidenció una oclusión distal de la ACM derecha, con patrón de recanalización parcial (TIBI IV) de una oclusión más proximal en M1.
Al cuarto día de ingreso, y dada la evolución clínica, se repitió el estudio de LCR con aumento de la pleocitosis (190 células/mm3), esta vez con predominio mononuclear. También aumentó la hiperproteinorraquia (89,9mg/dl) y no había consumo de glucosa (tabla 1). Ante la sospecha de meningitis tuberculosa, se inició tratamiento con isoniacida, rifampicina, pirazinamida, etambutol y dexametasona, con rápida desaparición de la fiebre y la cefalea. La determinación por reacción en cadena de la polimerasa (PCR) para Mycobacterium tuberculosis (M. tuberculosis) fue positiva.
Al alta, la exploración neurológica era normal y en las semanas siguientes estudios de neuroimagen y neurovascular mostraron persistencia del mencionado infarto y de la oclusión distal en la ACM derecha, con recanalización completa de la estenosis a nivel proximal de M1. Se objetivó una normalización completa de los parámetros del LCR (tabla 1).
Síntomas como fiebre, cefalea o rigidez de nuca no distinguen la tuberculosis meníngea de otras formas de meningitis bacteriana2. Los estudios de LCR pueden ser de diferentes características, con recuento de leucocitos o proteinorraquia en ocasiones no muy elevados, y porcentaje de neutrófilos y consumo de glucosa variables. En cualquier caso, la detección del M. tuberculosis en el LCR, en cultivo o PCR, se considera como diagnóstico definitivo de MTB2.
La complicación más temible de la MTB, y causa principal de déficit neurológico establecido, es la afectación cerebrovascular secundaria. Es relativamente común, con una frecuencia variable en función de si consideramos la existencia de síntomas neurológicos (un 20%), o hallazgos en la TC (13-35%) o la RM (hasta el 57%)4. Aunque se han descrito casos de MTB en los que los síntomas focales son la primera manifestación o se presentan en los primeros días de enfermedad4–6, lo común es que aparezca en cuadros de larga duración, incluso pese al tratamiento con tuberculostáticos y corticoides6–8, y predice un aumento de la mortalidad relacionada con la MTB9. Se ha señalado que la edad avanzada, la alteración visual o de pares craneales, la captación meníngea en estudios iniciales de imagen y los porcentajes elevados de polimorfonucleares en el LCR, como ocurría en nuestro caso, predicen la presentación de afectación neurovascular en la MTB5,8.
La tuberculosis meningovascular afecta con mayor frecuencia a la circulación anterior que a la posterior y, en la mayoría de los casos, al territorio correspondiente a la ACM8,10. Las localizaciones más habituales de los infartos son la cápsula interna y los ganglios basales, correspondientes al territorio dependiente de los vasos lentículo-estriados y tálamo-perforantes; son especialmente característicos de la MTB infartos bilaterales, a veces simétricos, en ganglios basales4,6. Lesiones corticales o subcorticales como la que presentó nuestro paciente son menos habituales y se han descrito sobre todo en casos con historia natural prolongada4.
La prueba de elección para la detección de estos infartos es la RM, que puede mostrar, además, afectación lepto o paquimeníngea, hidrocefalia o tuberculomas6. La angio-RM es una prueba muy sensible para la detección de la afectación vascular, aunque las imágenes obtenidas no son distintas de las de otras vasculitis sistémicas o infecciosas; puede mostrar estrechamientos, irregularidades o, directamente, como en nuestro paciente, obstrucciones; en ocasiones se detectan vasculitis sin infarto en el territorio correspondiente6. Hallazgos similares se identifican utilizando estudios de angio-TC11.
La patogenia de la tuberculosis meningovascular no está perfectamente definida. Si bien se asume que se debe a vasculitis y proliferación intimal asociada, descrita en entre un 30 y un 70% de los casos6.
El tratamiento de la MTB con afectación neurovascular se basa en la asociación de corticoides y tuberculostáticos como utilizamos en nuestro paciente, lo que disminuye el riesgo de muerte y secuelas neurológicas6. Sin embargo, hay que estar atento a la posibilidad de que haya respuestas de hipersensibilidad con deterioro clínico que requieran de otros tratamientos inmunosupresores12.
En conclusión, la MTB es una entidad relativamente frecuente, con una clínica poco específica, y hallazgos en neuroimagen y el LCR superponibles a otras infecciones del sistema nervioso central. La aparición de un déficit neurológico focal en una MTB debe hacernos pensar en una afectación neurovascular secundaria, aun en casos adecuadamente tratados. Sin embargo, como muestra esta descripción clínica, un infarto cerebral de localización atípica puede ser la forma de presentación de esta entidad que debe ser precozmente considerada ante la presencia asociada al cuadro vascular de síndrome meníngeo y afectación licuoral. La rápida determinación de una PCR positiva para M. tuberculosis nos dará la oportunidad de llevar a cabo un tratamiento específico y precoz que, en ocasiones como la que describimos, puede impedir la aparición de otras complicaciones y síntomas residuales.
Presentado parcialmente como Póster en el XV Congreso de la European Federation of Neurological Societies, Budapest, septiembre del 2011.