La enfermedad moyamoya (EM) es una arteriopatía oclusiva y progresiva de la circulación cerebral anterior que puede producir eventos isquémicos o hemorrágicos. El objetivo terapéutico es la prevención de nuevos eventos a través de tratamiento médico o cirugía de revascularización.
MétodosSe estudió a 17 pacientes con EM y síndrome de moyamoya, atendidos de enero de 1989 a diciembre del 2016. Trece pacientes tenían EM definitiva (76%), un paciente EM unilateral (5,2%) y 3 pacientes síndrome de moyamoya (18%). Once pertenecían al sexo femenino y 6 al masculino. Su forma de presentación fue hemorragia intraparenquimatosa (35,2%), isquemia cerebral (29,4%), hemorragia subaracnoidea (17,6%), crisis convulsivas (11,7%) y un paciente empezó con cefalea sin hemorragia.
ResultadosEn 10 pacientes se realizó una cirugía de revascularización (58,8%) y 7 se manejaron médicamente (41,2%). La valoración neurológica, empleando la escala modificada de Rankin al ingreso y en su última consulta, mostró una diferencia significativa (p < 0,04) a favor del grupo quirúrgico. Ningún paciente del grupo quirúrgico presentó nuevos eventos vasculares, mientras que 2 pacientes del grupo médico desarrollaron uno nuevo (uno isquémico y otro hemorrágico). En nuestro estudio no hubo una diferencia significativa entre los métodos de revascularización, pero sí en comparación con los pacientes que se trataron médicamente (p <0,05).
ConclusionesSi bien nuestra población muestra diferencias con otras series reportadas fuera de Asia, esta es la serie reportada más numerosa para una población hispana. Nuestros resultados indican que los procedimientos de revascularización son útiles para prevenir nuevos eventos vasculares isquémicos o hemorrágicos.
Moyamoya disease (MD) is a progressive, occlusive disease of the arteries of the anterior cerebral circulation that may cause ischaemia or haemorrhage. Patient management aims to prevent new cerebrovascular events through surgical revascularisation and/or pharmacological treatment.
MethodsWe studied a series of 17 patients with MD (n = 14) or moyamoya syndrome (n = 3), who were evaluated between January 1989 and December 2016; 11 patients were women and 6 were men. Thirteen patients had definitive MD (76%), one had unilateral MD (5.2%), and 3 had moyamoya syndrome (18%). The condition manifested as intraparenchymal haemorrhage (in 35.2% of patients), brain ischaemia (29.4%), subarachnoid haemorrhage (17.6%), seizures (11.7%), and headache with no associated haemorrhage (one patient).
ResultsTen patients (58.8%) underwent revascularisation and 7 (41.2%) received pharmacological treatment. All patients were evaluated with the modified Rankin Scale (mRs) at admission and at the last consultation; mRs scores were significantly lower in the group undergoing surgery (P < .04). During follow-up, none of the patients undergoing revascularisation experienced recurrences, whereas 2 patients receiving pharmacological treatment did experience a new vascular event (one ischaemic and one haemorrhagic) (P < .05). No significant differences were observed between the treatment outcomes of different revascularisation techniques.
ConclusionsAlthough our population has different demographic characteristics from those of other non-Asian populations, ours is the largest published series of Hispanic individuals with MD. Our results support the use of revascularisation procedures to improve these patients’ neurological status and to prevent new cerebrovascular events.
La enfermedad moyamoya (EM) es una arteriopatía idiopática de tipo oclusivo que se caracteriza por la afección progresiva de la circulación cerebral anterior, de manera más común por la estenosis u oclusión bilateral de la arteria carótida interna (ACI) supraclinoidea y sus ramas principales1-5, que afecta en muy rara ocasión la circulación cerebral posterior6-10. Se estima una incidencia global de 0,086 casos por 100.000 habitantes11; es una enfermedad muy rara en poblaciones de origen hispano.
La meta de cualquier tratamiento en esta vasculopatía es aumentar el flujo sanguíneo cerebral al hemisferio afectado y reducir el riesgo de un evento vascular cerebral isquémico o hemorrágico. La revascularización cerebral se logra mediante la creación de una anastomosis extracraneal-intracraneal, por ejemplo, revascularización vascular directa de la arteria temporal superficial (ATS) a la arteria cerebral media (ACM) o por revascularización indirecta por el procedimiento denominado encéfalo-duro-arterio-sinangiosis (EDAS)10.
Aunque la EM es más común en la población asiática, ya se encuentra un fenotipo muy bien definido. Es predominante en el género femenino, con una presentación bimodal por edad, con desarrollo de isquemia en niños por una inadecuada formación de colaterales y en adultos con hemorragia por rotura de vasos colaterales frágiles. Solo pocos estudios se han realizado en población hispana que señalen las características de esta enfermedad y su manejo. En el presente estudio se describen las características epidemiológicas y la experiencia en el tratamiento de la EM en una sola institución con pacientes mexicanos mayores de 18 años.
Pacientes y métodosPacientesEl estudio representa una serie de casos de pacientes con diagnóstico de EM (EM definitiva, EM unilateral) y síndrome moyamoya (SM), tratados en el Instituto Nacional de Neurología y Neurocirugía Manuel Velasco Suárez de la Ciudad de México en el periodo comprendido entre 1989 y 2016. Los criterios para el diagnóstico de la vasculopatía fueron los establecidos en el 2012 por el Comité de Investigación del Ministerio japonés de Salud, Trabajo y Bienestar12. Se incluyó a los pacientes captados en el Servicio de Neurocirugía o de Neurología Vascular que presentaron algún evento isquémico o hemorrágico con diagnóstico de EM.
Se recolectaron los datos de variables demográficas, forma de presentación (isquémica o hemorrágica), estado neurológico al ingreso, estudios de imagen con descripción de los hallazgos angiográficos con base en el sistema de clasificación de Suzuki para la EM9, indicación del tratamiento médico o quirúrgico (en caso de haberse realizado) y estado neurológico al momento de su alta hospitalaria (tablas 1 y 2).
Estadios de la enfermedad moyamoya y su descripción angiográfica
| Estadio | Descripción angiográfica |
|---|---|
| I | Estenosis u oclusión de la porción terminal de la ACI |
| II | Inicio de colaterales moyamoyaLos vasos colaterales se observan discretamente. No se observan colaterales directas de la ACE al área intracraneal |
| III | Intensificación de la enfermedad moyamoyaLos vasos colaterales se aprecian claramente. Estenosis progresiva de la ACI |
| IV | Minimización de las imágenes moyamoyaLa oclusión de la ACI se extiende hasta la arteria comunicante posterior y arteria cerebral posterior |
| V | Reducción de las imágenes moyamoyaLa oclusión de la ACI se extiende hasta el segmento C2 y se incrementa la circulación colateral |
| VI | Desaparición de vasos moyamoyaLa circulación cerebral dependiente de la ACI desaparece completamente y se mantiene solo por la ACE o la arteria vertebral |
Fuente: Suzuki y Takaku9.
ACE: arteria carótida externa; ACI: arteria carótida interna.
Comparación de las variables clínicas y sociodemográficas de los pacientes con enfermedad moyamoya y síndrome moyamoya
| Características | N.° de pacientes |
|---|---|
| Pacientes estudiados | 17 |
| Edad media en años (rango) | 37 (19-63) |
| Edades n (%) | |
| 16-20 | 1 (5) |
| 21-30 | 4 (23) |
| 31-40 | 7 (41) |
| 41-50 | 2 (11) |
| 51-60 | 1 (5) |
| 61-70 | 2 (11) |
| Sexo n (%) | |
| Masculino | 6 (35) |
| Femenino | 11 (64) |
| Factores de riesgo cardiovascular n (%) | |
| HAS | 6 (35) |
| DM2 | 5 (29) |
| Tabaquismo | 3 (17) |
| Dislipidemia | 2 (11) |
| Ictus | |
| Hemorrágico | 9 (52) |
| Isquémico | 8 (47) |
| Estadio de la enfermedad (Suzuki) | |
| I | 2 (11) |
| II | 4 (23) |
| III | 4 (23) |
| IV | 6 (35) |
| V | 0 (0) |
| VI | 1 (5) |
DM2: diabetes mellitus de tipo 2; HAS: hipertensión arterial sistémica.
Los pacientes se evaluaron clínicamente mediante la escala de Rankin modificada de manera semestral desde el diagnóstico definitivo; en caso de ser intervenido con cirugía, el paciente se evaluó al momento de su alta hospitalaria y mensualmente durante 3meses, para continuar con una evaluación semestral en caso de no presentarse ninguna eventualidad relacionada con el procedimiento. Se definió una evaluación clínica favorable cuando el paciente no presentó un deterioro funcional en comparación con la cita previa, aunado a la ausencia de evidencia por imagen de un nuevo evento vascular cerebral.
Análisis de resultadosPara el análisis del resultado clínico se definieron los siguientes grupos: 1) pacientes con manejo quirúrgico; 2) pacientes con manejo médico y 3) pacientes sin tratamiento.
Se realizó la estadística descriptiva de las variables sociodemográficas y por grupos de estudio. Posteriormente, se utilizó el software SPSS 22 (versión Windows; IBM) y Matlab. Se realizaron las pruebas de normalidad y distribución estadística mediante la prueba de Kolmogorov-Smirnov. Se llevó a cabo la prueba de Wilcoxon y Kruskal-Wallis para el análisis de las variables cuantitativas continuas y mediante la prueba exacta de Fisher para las variables cualitativas nominales.
ResultadosDatos epidemiológicos y clínicosEn total se manejaron 17 pacientes con EM entre enero de 1989 y diciembre de 2016. De los 17 pacientes, 13 fueron diagnosticados como EM definitiva (76%), un paciente como EM unilateral (5.2%) y 3 pacientes como SM (18%), estos últimos determinados por la presencia angiográfica de fenómeno moyamoya bilateral asociado a aterosclerosis de la ACI extracraneal en 2 pacientes (10,4%) y a fibrodisplasia muscular en un paciente (5,2%).
Del total de pacientes, 11 pertenecían al género femenino (64,7%) y 6 al género masculino (35,3%), con una relación 1,8:1. La edad promedio fue de 37,6 años (18-61 años). Todos los pacientes eran de origen mexicano: 5 pacientes de la Ciudad de México (29,4%), 5 del estado de Guerrero (29,4%), 2 del estado de Oaxaca (11,7%), uno del estado de Veracruz (5,8%), uno del estado de Puebla (5,8%), uno del estado de Hidalgo (5,8%), uno del estado de Nuevo León (5,8%) y un paciente del Estado de México (5,8%). Ninguno de los participantes contaba con historia familiar de EM.
De los 17 pacientes incluidos, 7 no contaron con ningún factor de riesgo cardiovascular (41,1%), 7 pacientes presentaron un solo factor de riesgo (41,1%), un paciente contaba con 2factores de riesgo (5,8%) y 2 pacientes presentaban síndrome metabólico (11,7%) con base en los criterios de la OMS. Con relación a los factores de riesgo, 6 pacientes presentaban hipertensión arterial (35,2%), 5 presentaban tabaquismo (29,4%), 3 tenían diabetes mellitus (17,6%) y 2 tenían dislipidemia (11,7%) (tabla 2).
Con respecto a la presentación clínica, 6pacientes presentaron hemorragia intraparenquimatosa (35,2%), 3 presentaron hemorragia subaracnoidea (17,6%), 5 presentaron isquemia (29,4%), 2 pacientes presentaron isquemia y crisis convulsivas (11,7%) y un paciente empezó con cefalea sin datos de hemorragia (5,8%) (tabla 3).
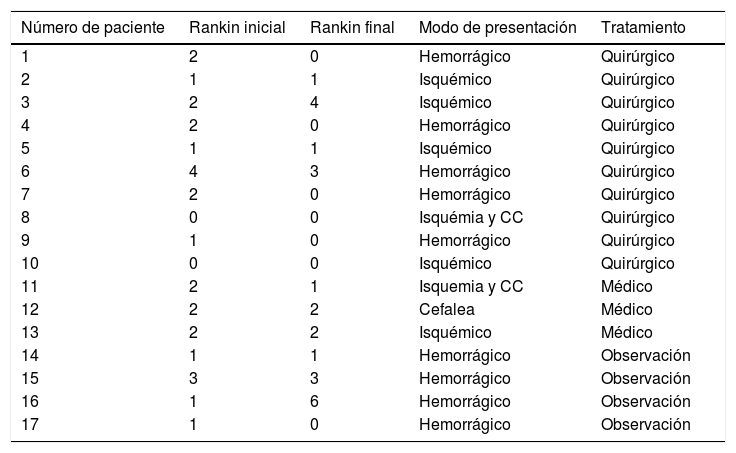
Puntuación en la escala de Rankin modificada (mRs) inicial y final (ver texto para descripción y análisis estadístico)
| Número de paciente | Rankin inicial | Rankin final | Modo de presentación | Tratamiento |
|---|---|---|---|---|
| 1 | 2 | 0 | Hemorrágico | Quirúrgico |
| 2 | 1 | 1 | Isquémico | Quirúrgico |
| 3 | 2 | 4 | Isquémico | Quirúrgico |
| 4 | 2 | 0 | Hemorrágico | Quirúrgico |
| 5 | 1 | 1 | Isquémico | Quirúrgico |
| 6 | 4 | 3 | Hemorrágico | Quirúrgico |
| 7 | 2 | 0 | Hemorrágico | Quirúrgico |
| 8 | 0 | 0 | Isquémia y CC | Quirúrgico |
| 9 | 1 | 0 | Hemorrágico | Quirúrgico |
| 10 | 0 | 0 | Isquémico | Quirúrgico |
| 11 | 2 | 1 | Isquemia y CC | Médico |
| 12 | 2 | 2 | Cefalea | Médico |
| 13 | 2 | 2 | Isquémico | Médico |
| 14 | 1 | 1 | Hemorrágico | Observación |
| 15 | 3 | 3 | Hemorrágico | Observación |
| 16 | 1 | 6 | Hemorrágico | Observación |
| 17 | 1 | 0 | Hemorrágico | Observación |
CC: crisis convulsivas.
A todos los pacientes se les realizó angiografía por sustracción digital, clasificando la EM con base en el sistema de evaluación de Suzuki (tabla 1). Todos los pacientes mostraron afección de la circulación cerebral anterior. En 14 pacientes se encontró estenosis de la porción terminal de ambas ACI con extensión hacia sus ramas principales (82,3%); en 3 casos se observó estenosis predominante de la porción proximal de la ACM de mayor magnitud que la ACI (17,6%). En 2 pacientes con presentación hemorrágica (11,7%), se encontró evidencia de múltiples infartos lacunares antiguos en territorio de la ACM de forma bilateral, sin manifestaciones clínicas aparentes previas al evento hemorrágico.
Indicación de cirugía de revascularizaciónCon relación al tratamiento, 10pacientes fueron intervenidos con cirugía de revascularización (58,8%) y a 7 pacientes se les dio manejo conservador (41,17%) (tabla 3). El manejo conservador fue debido a que por la condición clínica, comorbilidades o preferencias de los pacientes, contraindicaba el procedimiento quirúrgico. De los 10 pacientes tratados mediante cirugía de revascularización (58,8%), 5 empezaron con un evento hemorrágico (29,4%) y 5 presentaron un evento isquémico (29,4%). En 9 pacientes se realizaron procedimientos de revascularización bilaterales (52,9%) y en un paciente se contraindicó una segunda cirugía (5,8%) por comorbilidades. La elección del lugar que operar en primer tiempo fue el lado sintomático: de los 9 pacientes tratados mediante procedimientos bilaterales, en 8 pacientes se realizó en un primer tiempo una revascularización directa mediante una derivación de la ATS-ACM de manera más común al segmento M3 o M4 (47,1%) (ver el video en el material adicional), y en un paciente se realizó la revascularización indirecta mediante EDAS (5,8%). Como segundo tiempo quirúrgico, a 6 pacientes se les realizó derivación de la ATS a una rama de la ACM (35,2%) (casos demostrativos, figs. 1 y 2), y en 4 pacientes se realizó una EDAS (23,5%).
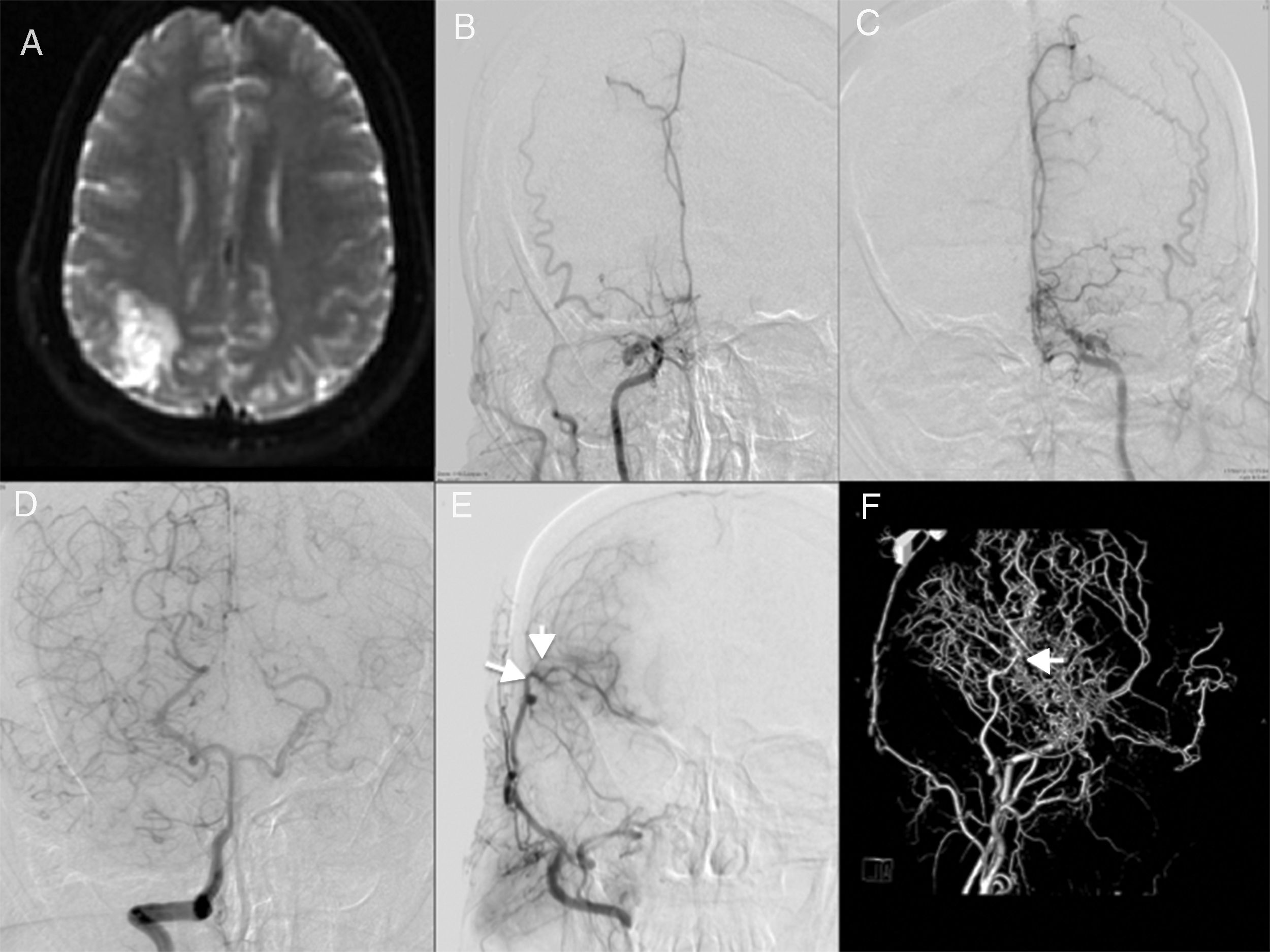
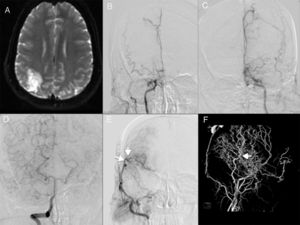
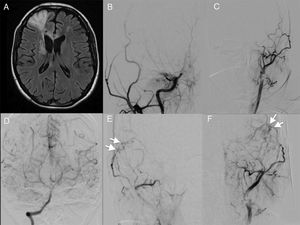
Caso demostrativo 1. EM bilateral con revascularización unilateral. A) Paciente que comienza con evento isquémico parietal derecho evidenciado por IRM. B y C) Angiografía que demuestra estenosis severa de ambas arterias carótidas internas (Suzuki estadio 5). D) Disparo a través de la arteria vertebral derecha que revela circulación colateral bilateral. E) Angiografía de control posterior a un procedimiento de revascularización de la arteria temporal superficial a la arteria cerebral media con excelente resultado (flechas). F) Angio-3D que muestra la circulación colateral (flecha) a través de la rama parietal de la arteria temporal superficial.
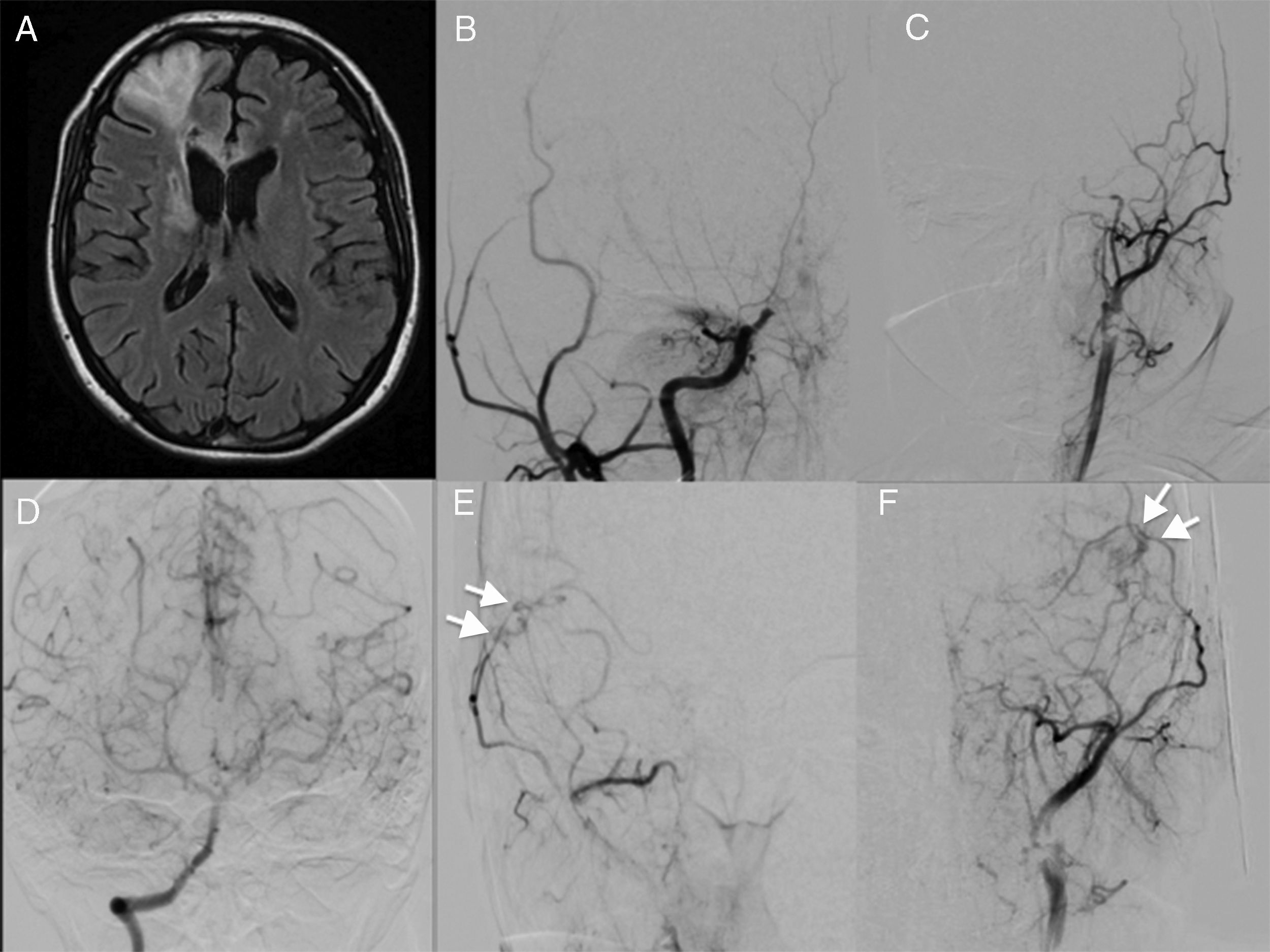
Caso demostrativo 2. EM bilateral, enfermedad de Moyamoya bilateral con procedimiento de revascularización bilateral. A) Paciente con evento isquémico frontal derecho demostrado por IRM. B y C) Angiografía cerebral que muestra oclusión bilateral de las arterias carótidas internas (Suzuki estadio 4). D) Disparo por la arteria vertebral que revela circulación colateral a través de las arterias comunicantes posteriores. E y F) Angiografía con disparo a través de la arteria carótida externa derecha que exhibe el sitio de la anastomosis de la arteria temporal superficial y la arteria cerebral media con buen flujo (flechas) (ver video).
El tiempo de seguimiento promedio fue de 38,4 meses (2-120 meses). En 5 pacientes se observó mejoría de la escala de Rankin modificada (29,4%), 4 pacientes se han mantenido sin cambios (23,5%) y un paciente presentó disminución de dicha escala. Ninguno de los pacientes ha desarrollado un nuevo evento vascular evidente mediante evaluación clínica o por estudio de imagen.
De los 7 pacientes que se mantuvieron con tratamiento médico (41,1%), 3 presentaron de inicio un evento isquémico (17,6%) a los cuales se les administró antiagregación plaquetaria con acido acetilsalicílico y 4 pacientes presentaron un evento hemorrágico, los cuales no recibieron medicamentos (23,5%). El tiempo de seguimiento promedio fue de 54 meses (2-130 meses). Dos pacientes mostraron mejoría de la escala de Rankin modificada (11,7%), 4 pacientes se mantuvieron sin cambios (23,5%) y uno presentó deterioro en la puntuación de dicha escala (5,8%) (tabla 3). Dos pacientes presentaron un nuevo evento vascular (11,7%), uno tuvo un evento isquémico (5,8%), el cual se recuperó a su estado basal, y otro paciente se presentó con una hemorragia, con deterioro hemodinámico y neurológico de rápida evolución, que causó su defunción.
Análisis estadísticoEn un primer análisis, se realizó la comparación de la calificación del Rankin inicial y del Rankin final de todos los pacientes, incluyendo a aquellos con tratamiento quirúrgico, tratamiento médico y sin tratamiento (p = 0,1300). Posteriormente se hizo la misma prueba de Wilcoxon, solo con el grupo de pacientes tratados mediante revascularización indirecta o directa, y se obtuvo un valor de p=0,1012).
Se comparó, en un test estadístico subsecuente, la medición de la diferencia que presentaba la puntuación de la clasificación de Rankin inicial y final entre los grupos de tratamiento. Se utilizó la prueba de Kruskall-Wallis, debido al número de pacientes en nuestra muestra de estudio. Esta prueba encontró que, comparando los 3grupos de tratamiento, se obtuvo un valor de p=0,1871. En el segundo caso se realizó el mismo análisis sin considerar al paciente con diabetes mellitus de tipo 2 del grupo de pacientes sin tratamiento, y se obtuvo un valor de p=0,1311. Finalmente, se realizó un análisis comparando el grupo de pacientes con tratamiento quirúrgico y pacientes sin tratamiento, y se obtuvo un valor de p=0,043.
DiscusiónEste estudio es el primero en reportar la EM en una población adulta mexicana. El diagnóstico fue realizado usando métodos y criterios recomendados por las guías japonesas y criterios internacionales aceptados para la práctica clínica9,12.
La incidencia y prevalencia de la EM mostrada con base en nuestro estudio son muy bajas comparadas con Japón y Corea, como se anticipaba. La predominancia del género femenino se observa, sin embargo, con un predominio (1,8:1) menor al reportado entre estadounidenses (3:1)17, finlandeses (4,5:1)18 y alemanes (4,25:1)19. Publicaciones recientes señalan un aumento en la incidencia de EM en los distintos grupos raciales de pacientes no asiáticos en los Estados Unidos incluyendo, aunque de forma más modesta, la población de origen hispano13,14. Kainth realizó un análisis de 7.473 pacientes (2.236 pacientes pediátricos y 5.237 pacientes adultos) con diagnóstico primario de EM en los Estados Unidos de 2005 a 2008 en el que los hispanos representaron el 11,9% de la población de 19 a 45 años y el 5,9% de la población >45 años con EM11. Uchino, por su parte, determinó una incidencia para este grupo de 0,03 casos por 100.000 habitantes en el estado de California, extrapolando un estimado nacional de 10 casos hispanos nuevos por año14. En nuestra serie, la EM representó el 0,03% de 4.481 casos incluidos en el registro institucional de enfermedad cerebrovascular20. Por otra parte, la EM debe ser considerada dentro de las causas de infarto de etiología poco habitual o cuando se estudian causas de infarto en sujetos menores a 50 años, como ha sido reportado previamente en la literatura por Arboix et al.21,22, y como se confirma en nuestra serie, en la cual el 82% de los pacientes tenían 50 años o menos al momento del inicio de sus síntomas. No obstante, la EM continúa siendo una entidad muy rara en países de América Latina, con escasos reportes que describan la epidemiología de la enfermedad en esta región tanto en niños como en adultos. La edad media de presentación de los primeros síntomas de moyamoya en esta serie fue muy similar a la reportada entre la población europea (37,6 años vs. 37,1 en Finlandia y 40,5 en Alemania). Cabe señalar, de nuevo, que aunque su frecuencia es baja en la población general, la EM se presenta predominantemente en población joven y debe ser considerada dentro de las causas de ictus vasculares en adultos jóvenes, puesto que estos presentan un perfil clínico propio y claramente diferenciado21.
En 2005 Quintana publicó la descripción de una serie de 10 casos con diagnóstico de EM y sus variantes en Chile, en la que se incluyeron 5 casos en mayores de 18 años, en su totalidad mujeres con inicio hemorrágico entre los 18 y 46 años con un predominio de cuadros atípicos (EM unilateral, 4 casos) y uno de EM definitivo15. En 2007 Urrutia-Ruiz et al. reportaron su experiencia en el diagnóstico y manejo de la enfermedad en 7 casos de pacientes en edad pediátrica en México de 1995 a 2010, con un comportamiento clínico similar al reportado en otras series para pacientes de esta edad16. En nuestro estudio predominó el género femenino y la presentación hemorrágica como en las series antes mencionadas.
Dos pacientes con inicio clínico secundario a un ictus hemorrágico presentaron evidencia de múltiples infartos antiguos en el mismo territorio vascular documentados por tomografía computarizada, presuntamente asintomáticos. El porcentaje de EM unilateral en comparación con estas series fue menor (5,8 vs. 23% en Finlandia y 17% en Alemania)17-19, aunque las cifras europeas han sido mayores que las encontradas en Japón (10,6%)23.
Respecto a la forma de presentación, en nuestra serie fue con un evento hemorrágico (52,94%), comparado con series de Japón (21%), Finlandia (15,7%), Estados Unidos (12%) y Alemania (7,85%)17-19,23.
Distintas publicaciones indican que la cirugía de revascularización, directa o indirecta realizada de acuerdo con la experiencia del cirujano, es un procedimiento de bajo riesgo y efectivo en la prevención de nuevos eventos isquémicos en la EM, con mejoría considerable en la calidad de vida del paciente adulto o pediátrico. En una de las mayores series de cohorte prospectivas, Deng et al. demostraron que el tratamiento quirúrgico tanto de revascularización directa como indirecta es efectivo en la prevención de eventos de infarto isquémico recurrente en pacientes con EM; no obstante, no hubo una diferencia significativa en la prevención de un evento hemorrágico recurrente25-28. En un metaanálisis reciente, sin embargo, se demostró que la revascularización directa presentó un mayor beneficio que la indirecta en la reducción de riesgo de un evento isquémico posterior29. De los 10 pacientes tratados mediante tratamiento quirúrgico, 9 pacientes se intervinieron de forma bilateral, de los cuales 5 presentaron un evento isquémico y 5 presentaron un evento hemorrágico; entre los 8pacientes que completaron un seguimiento clínico a más de un año, 6 pacientes presentaron mejoría del estado funcional y 2 pacientes mantuvieron un estado similar al preoperatorio, ninguno presentó un nuevo evento. En nuestro estudio no se pudo corroborar un resultado significativo entre ambos métodos de revascularización, pero sí en comparación con los pacientes que no recibieron ningún tipo de tratamiento quirúrgico. Solo un paciente, que presentó una calificación de Rankin final de 4 puntos, empezó con un trastorno cognitivo y, tras ser intervenido mediante revascularización indirecta por EDAS derecha, presentó un hematoma subdural agudo hemisférico derecho en el período postoperatorio inmediato que ameritó cirugía. El incremento de casos familiares ha indicado una etiología genética. El 12,1% de los pacientes en Japón y el 2% en Estados Unidos cursan con antecedentes heredofamiliares positivos24. En esta serie no encontramos historia familiar en ninguno de los casos. La falta de series reportadas de pacientes latinoamericanos dificulta la comparación con poblaciones más homogéneas.
Aunque las características de la población mexicana con EM difieren de poblaciones como Alemania o Estados Unidos, en algunos aspectos se parece más a la población japonesa en relación con una mayor frecuencia en el sexo femenino y con el porcentaje de casos unilaterales.
Este estudio es el primero que describe una subpoblación de adultos en Latinoamérica, en una enfermedad que, por el grupo etario y zona geográfica, no es prevalente. En el futuro, se deben realizar estudios multicéntricos en toda Latinoamérica para acceder a un mayor conocimiento de las características demográficas y clínicas de los pacientes con EM y, por lo tanto, para definir de forma más precisa el manejo que conlleve el mayor éxito terapéutico.
ConclusionesEste estudio retrospectivo es el primero en reportar la serie más numerosa de casos de EM en la población mexicana y en Latinoamérica. Se demostró que el tratamiento quirúrgico es superior en cuanto a la calificación de Rankin comparando al grupo de tratamiento conservador. Sin embargo, el tamaño de muestra es una limitante. Se propone realizar posteriormente un estudio multicéntrico para obtener un mejor panorama de la incidencia y prevalencia en nuestro medio de la EM.
Conflicto de interesesNo hay conflicto de intereses en el material contenido en este trabajo.
Se agradece ampliamente la contribución del estadista y doctor en matemáticas, Jorge Alberto Vázquez Diosdado, en la revisión del análisis estadístico del presente artículo.