El síndrome de Charles Bonnet se suele describir, dentro de su rareza, en pacientes de tercera edad especialmente mujeres por compromiso oftalmológico, ya sea por enfermedades retinianas o de polo anterior1,2. Describimos un caso de Charles Bonnet en un paciente varón joven por atrofia bilateral del nervio óptico, secundaria a hipertensión intracraneal por trombosis venosa cerebral.
Paciente varón de 44 años que debutó con múltiples trombosis de senos venosos cerebrales de etiología no filiada a los 30 años. El único factor de riesgo en el momento de la trombosis era ser fumador. Las secuelas de las trombosis fueron crisis epilépticas parciales secundarias de sintomatología sensitiva e hipertensión intracraneal con edema de nervio óptico bilateral. Se inició tratamiento con acenocumarol, carbamazepina, derivación lumbo-peritoneal y fenestración de ambos nervios ópticos que no evitó una atrofia de los mismos. A la edad de 40 años, dada la reducción de las crisis epilépticas parciales y la normalidad demostrada en 3 electroencefalogramas se decidió retirar el tratamiento antiepiléptico.
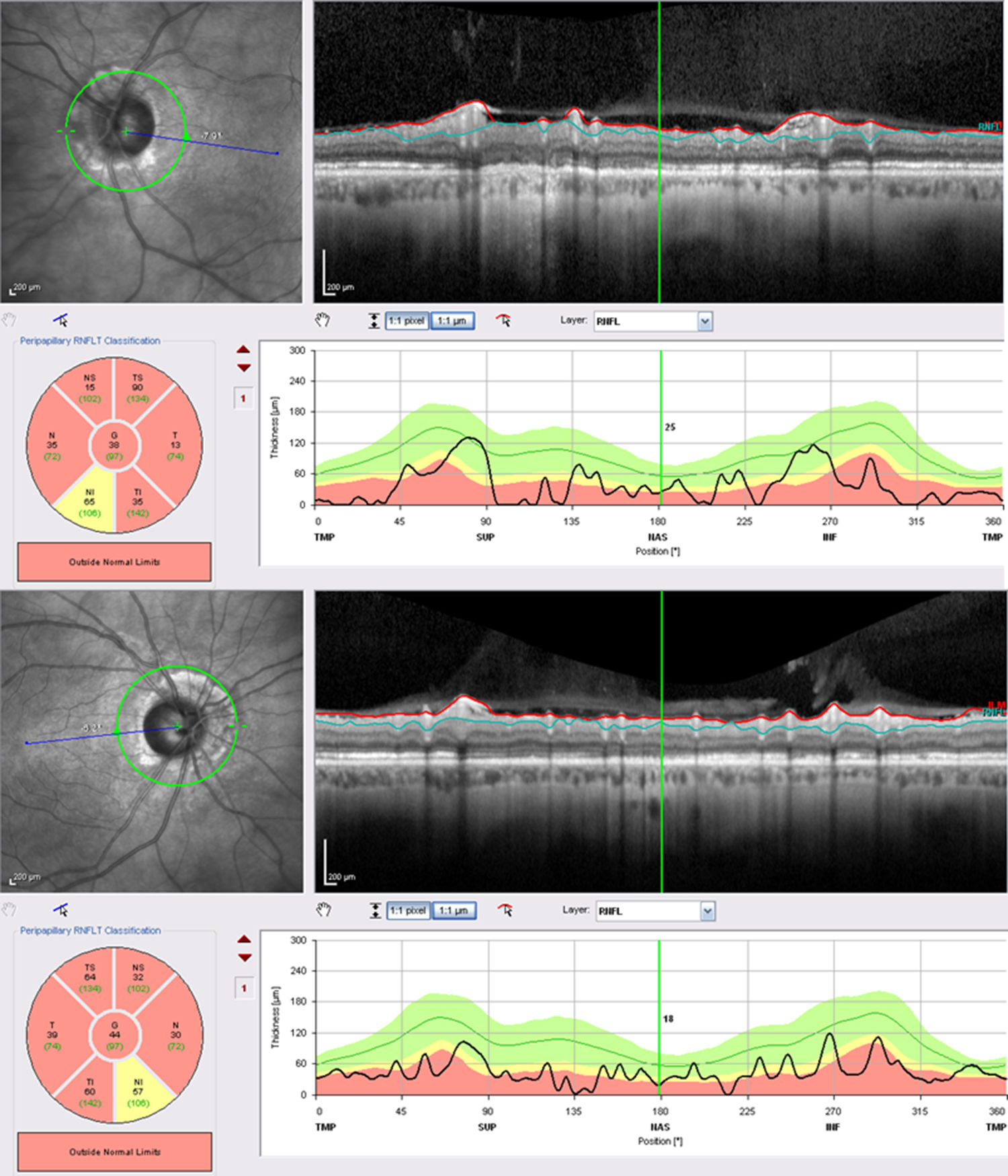
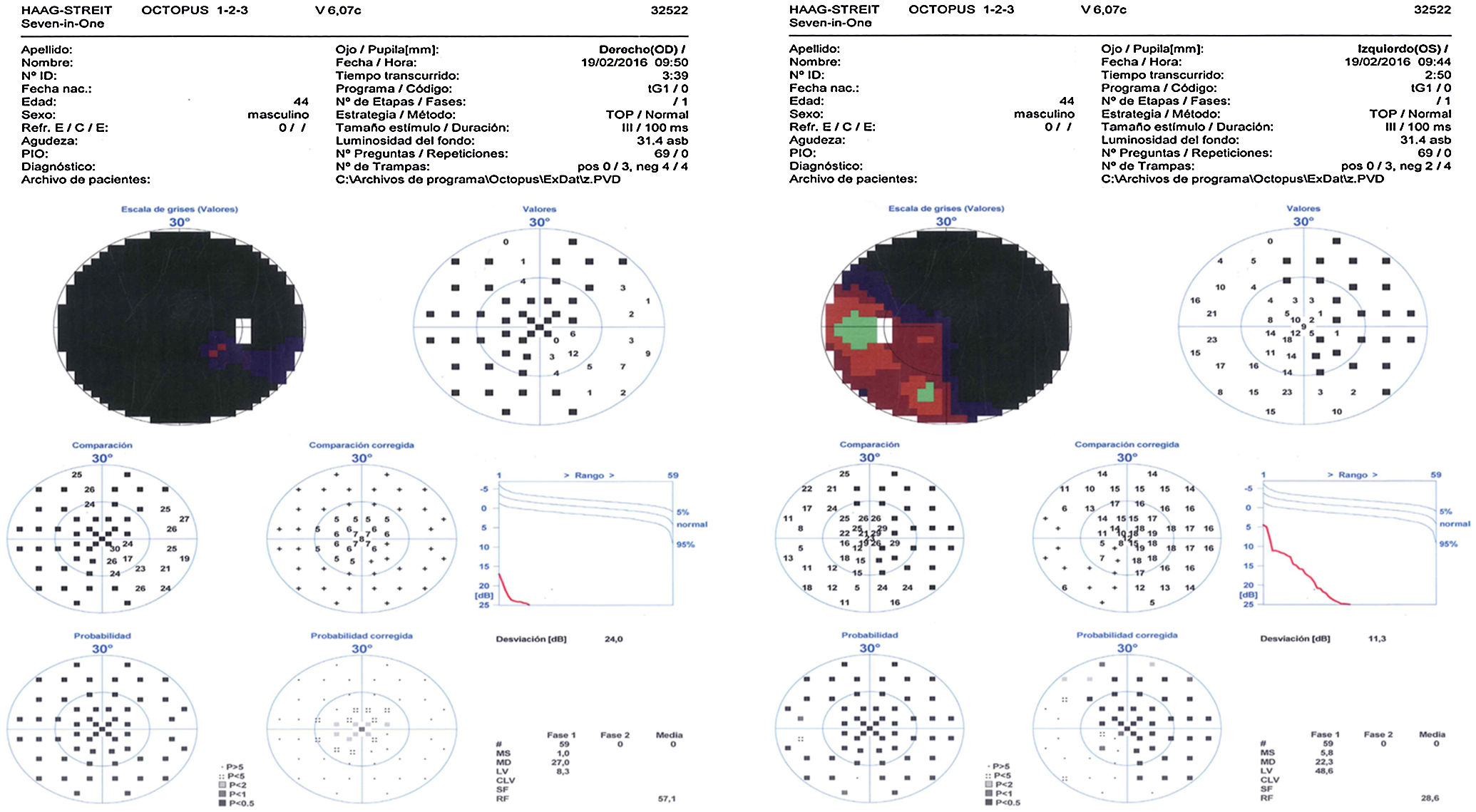
Hace 2 años comenzó con visiones de elementos serpiginosos de más de 10 min de duración, por lo que se solicitó una resonancia magnética para descartar alteraciones occipitales ante la sospecha de retrombosis de los senos. No se apreciaron cambios respecto a las resonancias previas. Se realizó un electroencefalograma, informado como normal para la edad del paciente. Desde entonces y hasta la actualidad el paciente refiere la visión de un coche amarillo que le aparece de forma recurrente en diferentes puntos del campo visual, tanto en visión monocular como en binocular. Los episodios duran desde segundos a horas. No hay síntomas asociados, ni desconexión del medio, ni cefaleas. No lo relaciona con el cansancio, ni con actividades particulares o cambios en las condiciones de iluminación o de posición. Es plenamente consciente del fenómeno y refiere que las alucinaciones no son del todo molestas, por lo que en principio no se instaura ningún otro tratamiento. Su agudeza visual (AV) en el momento actual es de 0,4 en el ojo derecho y de 0,25 en el izquierdo. Presenta una atrofia grave de ambos nervios ópticos (fig. 1) y una restricción campimétrica severa (fig. 2).
El síndrome de Charles Bonnet se define como un cuadro alucinatorio visual en pacientes con déficits visuales. Clásicamente, el síndrome ha sido descrito en pacientes de tercera edad, especialmente mujeres3. Se trata de alucinosis pues se tiene consciencia parcial o total del fenómeno, lo que suele conllevar una gran ansiedad, aparecen de forma súbita, sin control voluntario y pueden durar segundos o días.
En la mayoría de series el déficit visual es más severo que en este caso y se presenta en pacientes con degeneración macular, catarata o glaucoma4. Se ha asociado también a tratamientos oculares como terapia fotodinámica, fotocoagulación retiniana con láser o inyecciones de antiangiogénicos. Antes de realizar el diagnóstico y dados los antecedentes, es importante descartar otras causas de alucinaciones visuales como inflamatorias, tóxico-metabólicas, infecciosas y, muy especialmente, neurológicas como epilepsia, migrañas o demencias tipo por cuerpos de Lewy5. En este caso la sospecha de epilepsia por afectación del lóbulo occipital era alta ante la aparición de las alucinosis simples, pero con las alucinaciones complejas se vuelve más improbable.
La génesis del cuadro continúa sin estar aclarada. Las teorías más barajadas hoy día lo atribuyen a la desaferenciación, por la cual la carencia sensorial por el déficit visual provocaría una activación endógena de la corteza visual2. Ningún modelo ha sido claramente aceptado y ninguno explica por qué la mayoría de pacientes con baja visión no experimenta alucinaciones. Es por ello por lo que muchos autores defienden una posible vinculación del síndrome con la presencia o riesgo de desarrollar deterioro cognitivo6. Sin embargo, esta relación aún no ha podido ser demostrada.
En el caso que presentamos el origen de las alucinaciones, a pesar de la buena AV del paciente, podría estar relacionado con la severa restricción campimétrica secundaria a la atrofia del nervio óptico secundaria a hipertensión intracraneal.
Como ya se ha descrito previamente7, graves alteraciones campimétricas por lesiones de la vía óptica podrían desencadenar desaferentación neuronal y desarrollo de síndrome de Charles Bonnet en pacientes con relativa buena AV.
Así pues, el síndrome de Charles Bonnet es un cuadro complejo de incidencia creciente que precisa un abordaje multidisciplinar entre oftalmólogos, neurólogos y psiquiatras para evitar diagnósticos erróneos y proporcionar un tratamiento adecuado. Epilepsia y síndrome de Charles Bonnet podrían coexistir y ponen de manifiesto una red neuronal de algún modo patológica8. Se necesitan nuevos estudios para conocer de un modo más profundo y adecuado no solo del síndrome, sino también las bases neurofisiológicas de las alucinaciones.