El síndrome de Foix-Chavany-Marie (SFCM) o síndrome opercular anterior hace referencia a la parálisis de la musculatura orofacial y faríngea para los movimientos voluntarios, con preservación de los movimientos automáticos y reflejos1, secundario a lesiones bilaterales de la corteza opercular anterior, si bien se han descrito casos con afectación unilateral o lesiones bilaterales subcorticales2. La etiología más frecuente es la vascular3, pero también puede tener un origen infeccioso, desmielinizante, traumático, neoplásico, epiléptico o neurodegenerativo4. Describimos un caso secundario a encefalitis por virus herpes simple tipo 2 (VHS-2).
Mujer de 27 años, diestra, con antecedente de tiroiditis autoinmune sin tratamiento, que presentó cuadro progresivo de 2 días de evolución de debilidad facial bilateral superior e inferior de predominio izquierdo, así como imposibilidad para el habla por anartria e hipofonía graves y dificultades deglutorias, con disfagia mixta severa y sialorrea. Durante las 24h previas presentó 3 episodios de 5min de duración sugestivos de crisis epilépticas focales: el primero consistió en rigidez tónica de extremidades superiores precedido de un ronquido durante el sueño; el segundo, rigidez mandibular y sensación de ocupación faríngea; y el tercero, clonías faciales izquierdas.
La exploración general no aportó datos de interés. En la exploración neurológica destacó una parálisis de la musculatura facial, lingual y faríngea para los movimientos voluntarios, conservando el reflejo de amenaza visual, la mímica facial automática y el reflejo nauseoso y tusígeno, compatible con SFCM.
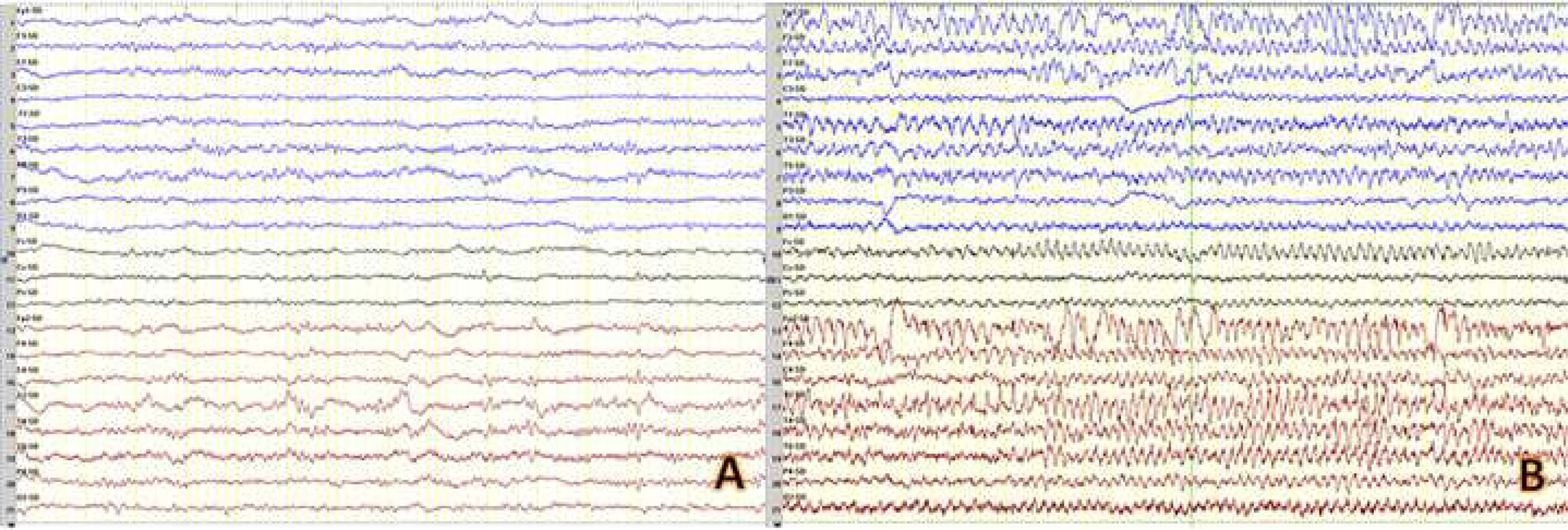
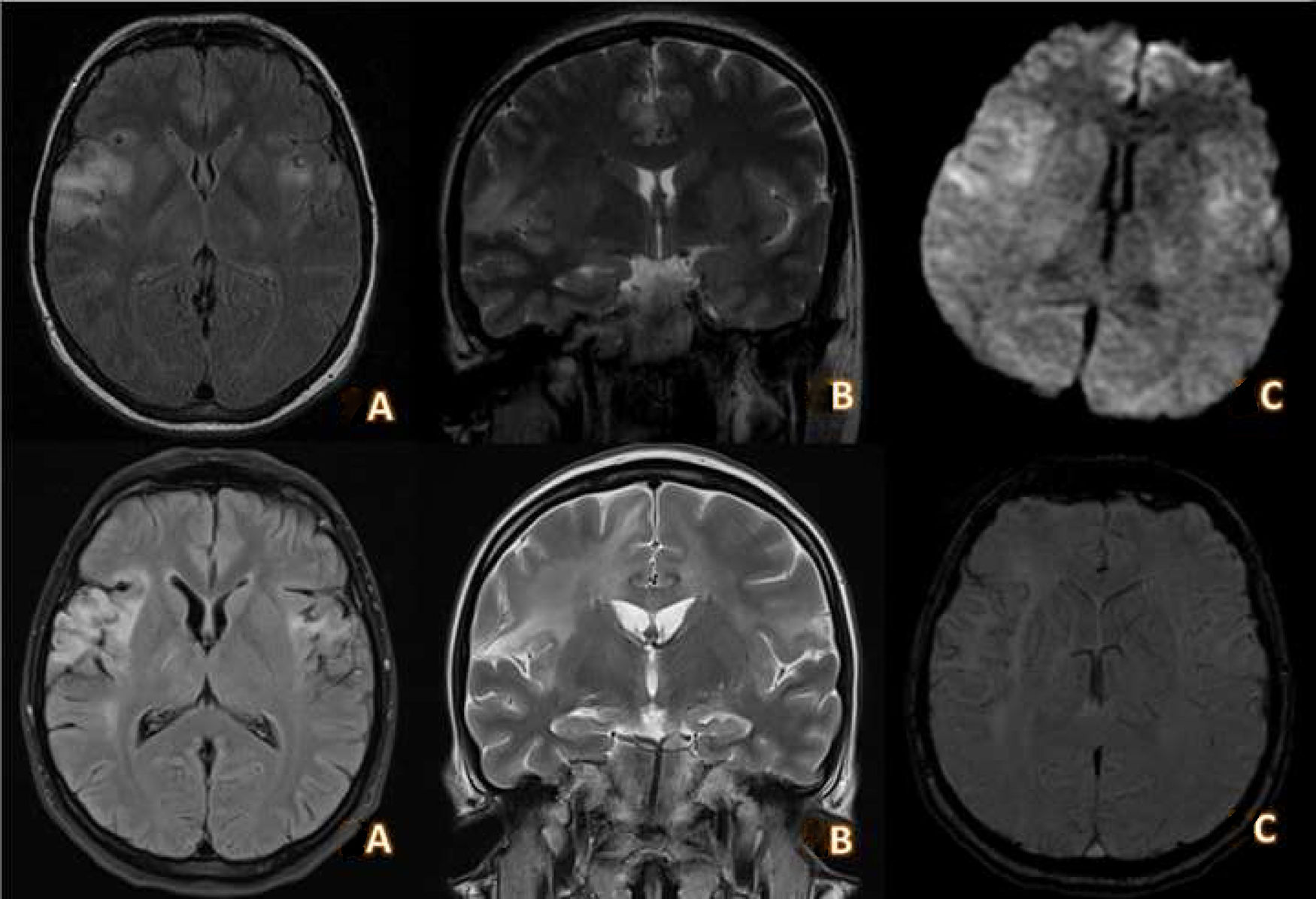
El análisis sanguíneo completo resultó normal, incluyendo serología de VIH y estudio de poblaciones linfocitarias. Los electroencefalogramas (EEG) seriados mostraron actividad epileptiforme en regiones frontotemporales derechas junto con signos focales de lentificación. Durante un video-EEG, la paciente presentó crisis generalizada tónico clónica con patrón de punta-onda generalizado precedido de un ritmo reclutante temporal derecho (fig. 1). La resonancia magnética (RM) cerebral mostró lesiones hiperintensas en secuencias T2 y FLAIR, sin captación de contraste, en ambos córtex insulares, giros temporales superiores, cíngulo y circunvoluciones pre- y poscentrales (fig. 2). El análisis de líquido cefalorraquídeo (LCR) mostró una proteinorraquia de 0,81g/dL, con 121 células (94% linfocitos), siendo la PCR positiva para VHS-2. El resto de estudios microbiológicos, incluyendo PCR del resto de virus del grupo Herpes, Citomegalovirus, Parechovirus, Enterovirus, detección de antígeno y PCR de Criptococo, tinción Gram y cultivo de bacterias, PCR de S. pneumoniae, N. meningitidis y L. monocytogenes, así como los anticuerpos anti-NMDAR, fueron negativos.
Videoelectroencefalograma. A) Registro intercrítico en el que se aprecia focalidad frontotemporal derecha formada por grafoelementos complejos de presentación periódica con frecuencia inferior a 1Hz y con propagación variable a otras áreas. B) Registro ictal con patrón punta onda generalizada que fue precedido de ritmos reclutantes en región temporal derecha, con rápida propagación.
RM cerebral realizada en la fase aguda (1) y 20 días después, tras la finalización del tratamiento antiviral (2). A y B) Cortes axial y coronal con secuencia T2-FLAIR que muestra lesiones hiperintensas que se extienden por corteza insular, giros temporales superiores hacia las circunvoluciones pre- y poscentrales y cingular de predominio derecho. C) Secuencia DWI en la que se aprecia moderada restricción de la difusión en las lesiones descritas. A y B) Cortes axial y coronal con secuencia T2-FLAIR en la que se aprecian áreas de gliosis con necrosis quística con distribución insular, opercular y frontotemporal bilateral de predominio derecho. C) Secuencia SWI en la que se aprecian depósitos de hemosiderina de predominio en región insular derecha compatible con siderosis superficial residual a encefalitis.
Se instauró tratamiento con aciclovir intravenoso durante 21 días y tratamiento antiepiléptico con lacosamida, con negativización de PCR de VHS-2 en estudio LCR de control. Una RM cerebral de control realizada a los 20 días mostró necrosis quística en regiones frontales bilaterales (fig. 2).
La paciente presentó mejoría en la movilidad facial, siendo capaz de realizar mímica facial, oral y lingual de manera voluntaria, aunque persistieron disartria, disfonía y disfagia, siendo necesaria nutrición por sonda nasogástrica durante 3 meses, pudiendo retirarse posteriormente. No volvió a presentar crisis epilépticas.
La encefalitis herpética es la causa más frecuente de encefalitis esporádica a nivel mundial, siendo la infección por VHS-1 más frecuente en adultos y por VHS-2 en neonatos5. La encefalitis asociada a VHS-2 en adultos es excepcional y se ha descrito asociada a infartos isquémicos y/o hemorrágicos6, o a cuadros similares a encefalitis por VHS-15.
La causa más frecuente de SFCM en adultos son lesiones vasculares por afectación simultánea o secuencial de ambas cortezas operculares o de sus conexiones subcorticales2,3. Raramente se ha descrito asociado a una lesión opercular unilateral7. Dentro de las causas infecciosas destaca la encefalitis por VHS-18,9, debido a su alta prevalencia y su predilección por los lóbulos frontales5. La forma de presentación más típica es la de una encefalitis con fiebre, afectación del nivel de conciencia y crisis epilépticas (fundamentalmente crisis focales motoras) en las que los signos del síndrome opercular forman parte del cuadro clínico, aunque también existen casos en los que aparece de forma aislada o únicamente asociado a crisis focales motoras10. En estos casos, la aparición de crisis focales recurrentes, incluso en ausencia de fiebre, cefalea u otros datos sugestivos de meningoencefalitis, especialmente en pacientes sin factores de riesgo vascular, deben obligarnos a descartar una infección del sistema nervioso central. El resto de microorganismos (Citomegalovirus, virus de Epstein-Barr, toxoplasma, tuberculosis o virus JC) son tremendamente infrecuentes11–14.
Otras causas descritas son traumatismos craneoencefálicos, lesiones desmielinizantes, neoplasias cerebrales, trastornos del desarrollo en la infancia, enfermedades neurodegenerativas, estatus epiléptico1,15.
Nuestra paciente empezó con crisis de origen focal, sin alteración del lenguaje ni del nivel de conciencia fuera de las crisis, y sin presentar cefalea, fiebre ni elevación de reactantes de fase aguda. Posteriormente desarrolló anartria, disfagia y paresia facial bilateral con preservación de la respuesta automática y emocional (sonrisa, llanto, bostezo), típica de la afectación opercular anterior bilateral. Esta disociación automático-voluntaria se debe a la conservación de las vías corticobulbares indirectas1.
En resumen, la encefalitis por VHS-2 puede ser causa de SFCM en un paciente adulto inmunocompetente, hecho no descrito previamente en la literatura.