El síndrome de Lemierre cursa con tromboflebitis séptica de la vena yugular interna y émbolos sépticos a distancia. Fue descrito por A. Lemierre hace casi un siglo en cuadros de septicemia por Fusobacterium necrophorum asociados, principalmente, a infecciones faríngeas1. Se han publicado variaciones del agente etiológico, del foco infeccioso así como de la localización de la trombosis2,3. Los abscesos cerebrales causados por bacterias anaerobias se producen generalmente por la rotura de las barreras anatómicas de protección e invasión de tejidos adyacentes o a distancia. En el caso de gérmenes no clostrídicos, estas barreras suelen ser las mucosas donde estos asientan como flora saprófita. El factor aislado más importante que facilita la proliferación de gérmenes anaerobios es la baja tensión de oxígeno, que suele ser secundaria a una disminución de la perfusión tisular, aunque otros factores pueden igualmente influir en este proceso4.
Caso clínicoDescribimos el caso de un varón de 79 años, con antecedentes personales de hipertensión arterial, fibrilación auricular, bioprótesis aórtica por insuficiencia aórtica severa y carcinoma de parótida izquierda tratado con cirugía y radioterapia adyuvante a los 68 años.
El paciente presentó otalgia izquierda de cinco días de evolución asociada a fiebre, náuseas y mal estado general. Con sospecha de otitis media aguda, se inició tratamiento ambulatorio con amoxicilina-clavulánico. Ante la instauración subaguda de hemiparesia izquierda y persistencia de la fiebre fue remitido al Servicio de Urgencias para valoración.
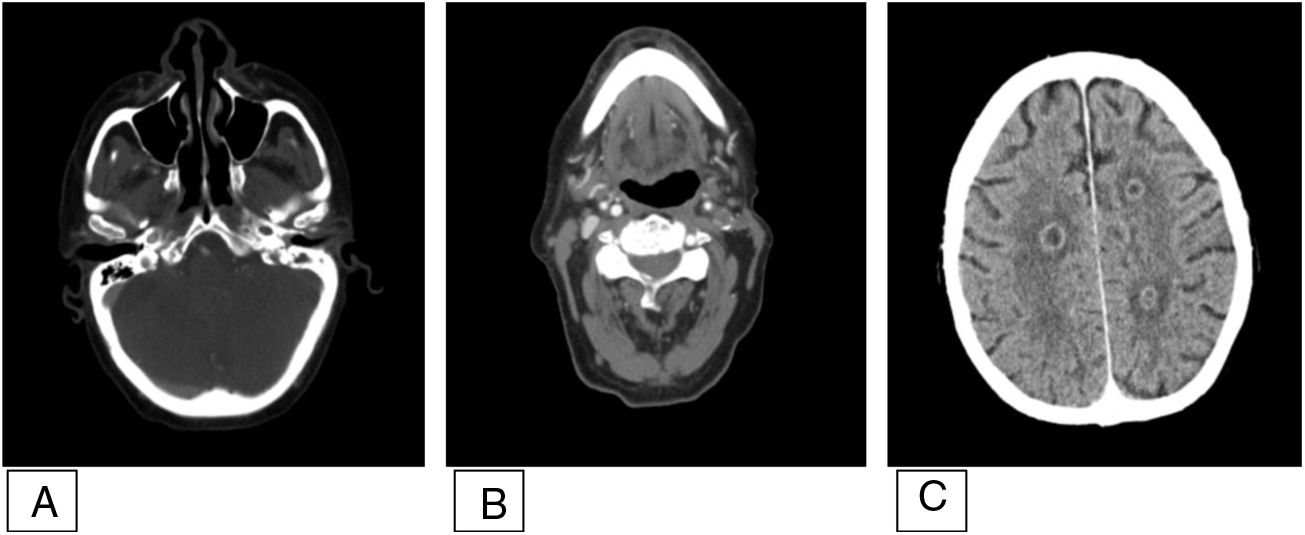
La analítica mostró una leucocitosis de 17500 x103/μL con 94% de neutrófilos, PCR de 176mg/l (0-5mg/l) y procalcitonina 1,1ng/mL (0,0-0,5 ng/mL). Se realizó tomografía computarizada cráneo-cervical urgente que mostró signos de otomastoiditis aguda izquierda con destrucción de septos óseos, aumento de partes blandas de localización pre- y retroestiloidea con destrucción ósea del cóndilo occipital y área inferomedial del peñasco. La inyección de contraste reveló ausencia de flujo de la vena yugular izquierda y de la arteria carótida interna (ACI) desde su bifurcación. Se observaron varias lesiones cerebrales intraparenquimatosas con realce en anillo en lóbulo temporal izquierdo, frontal derecho, periventriculares y centro semioval derecho (fig. 1).
TC cráneo-cervical con contraste. A) Ocupación de oído medio izquierdo compatible con otitis con ausencia de neumatización de celdillas mastoideas homolaterales. B) Oclusión de ACI izquierda y vena yugular interna ipsilateral. C) Imágenes hipodensas en varios territorios con captación de contraste en anillo compatibles con abscesos. ACI: arteria carótida interna;TC: tomografía computarizada.
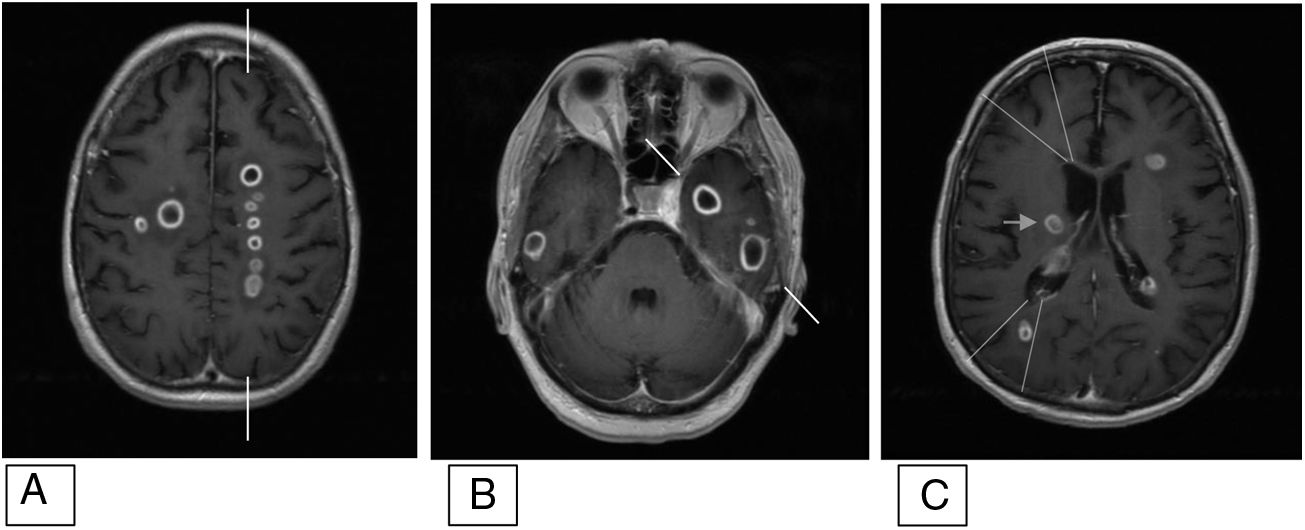
La resonancia nuclear magnética cerebral confirmó el diagnóstico de otomastoiditis izquierda, puso en evidencia la trombosis de los senos transverso y sigmoide izquierdos y la vena yugular ipsilateral, así como oclusión de segmento cavernoso de ACI izquierda con recanalización por colateralidad a nivel de polígono de Willis. Se observaron múltiples lesiones en parénquima cerebral redondeadas, con señal central hipointensa en T1 e hiperintensa en T2, con restricción a la difusión y realce anular fino tras contraste; compatibles con abscesos cerebrales de distribución preferente en territorios vasculares frontera (fig. 2).
RNM cerebral. Secuencias volumétricas ponderadas en T1 para neuronavegador tras administración de contraste. Cortes axiales. Puede observarse una distribución de los abscesos en los territorios frontera. A) Entre ACM izquierda (lateral a las marcas) y ACA izquierda (medial a las marcas). B) Entre ACM izquierda (rostral a marcas) y ACP izquierda (caudal a marcas). C) Territorios frontera corticales anterior y posterior (líneas) y en zona de perforantes de ACM derecha (flecha). Imágenes basadas en territorios vasculares de Tatu et al.9 y territorios frontera de Caplan10.
ACA: arteria cerebral anterior; ACI: arteria carótida interna; ACM: arteria cerebral media; ACP: arteria cerebral posterior; RNM: resonancia nuclear magnética.
No se aisló germen en exudado ótico. Los hemocultivos fueron positivos para Fusobacterium nucleatum (F. nucleatum). Se completó estudio con tomografía computarizada toraco-abdómino-pélvico y ecocardiograma transesofágico sin hallarse otros posibles focos infecciosos.
Se realizó régimen antibiótico total de 38 días con linezolid y piperacilina/tazobactam pasando a vancomicina, ceftriaxona y metronidazol por toxicidad hematológica y ocho semanas suplementarias con moxifloxacino y clindamicina. El seguimiento a los tres meses mostró la resolución de los abscesos cerebrales en resonancia nuclear magnética y clínica de hemiparesia leve izquierda residual.
DiscusiónSe presenta un caso de múltiples abscesos cerebrales distribuidos en territorios frontera en paciente con otomastoiditis izquierda aguda, trombosis de senos venosos y carótida interna izquierda constituyendo un síndrome de Lemierre5.
F. nucleatum es una bacteria anaerobia involucrada preferentemente en infecciones de origen odontógeno y pulmonar6,7. En nuestro caso se asocia a otitis y mastoiditis. Esta bacteria ha sido previamente descrita como agente causal del síndrome de Lemierre2. A pesar de que las otitis y mastoiditis se relacionan con abscesos cerebrales únicos por mecanismo de contigüidad, la distribución de los abscesos en nuestro paciente sugiere diseminación hematógena. Se descartaron otros posibles focos infecciosos primarios.
La oclusión completa de la ACI izquierda, de inicio temporal incierto, provoca una hipoperfusión del territorio dependiente de esta arteria con necesidad de compensación mediante circulación colateral a través del polígono de Willis. Esta hipoperfusión de predominio en territorios frontera8,9, y razonablemente más acusada en hemisferio izquierdo, incrementa la vulnerabilidad ante agresiones en las que la tensión tisular de oxígeno juega un papel importante como son las infecciones por gérmenes anaerobios.
ConclusiónEl interés del caso radica en el agente infeccioso inhabitual en foco otógeno, su diseminación hematógena y la distribución asimétrica de los abscesos dibujando los territorios vasculares frontera, fundamentalmente izquierdos, facilitada por la hipoperfusión tisular cerebral secundaria a la oclusión de ACI izquierda.
Conflicto de interesesLos autores no han recibido financiación ni declaran ningún conflicto de intereses.