Agradecemos a Gelabert et al.1 su nota acerca de nuestra revisión sistemática sobre la embolización endovascular de la arteria meníngea media (eAMM) para el tratamiento de hematomas subdurales crónicos (HSDC)2. Nos gustaría poder responder a algunas dudas planteadas.
En primer lugar, lamentamos la confusión extraída por Gelabert et al.1. Tal como queda expresado en el primer párrafo de la conclusión, estamos de acuerdo en que la eAMM no es el gold standard para el tratamiento de los HSDC2. La evacuación mediante trépanos y drenaje es considerado el tratamiento primario de esta patología por su reducido coste, experiencia de uso, y por su capacidad de mejorar rápidamente la sintomatología derivada del efecto masa producido por el hematoma3. No obstante, la tasa de recidiva en HSDC está comprendida entre el 6 y 25% de los casos4–6. Aunque se trata de un procedimiento técnicamente sencillo, la fragilidad de los pacientes de mayor edad y con mayor número de comorbilidades, asociado a esta no desdeñable tasa de recurrencia, hace que exista un riesgo elevado de complicaciones en ciertos grupos poblacionales4,6,7. Por otro lado, también es cierto que los pacientes con un mayor alto riesgo de complicaciones y de recurrencia son precisamente aquellos que ya han experimentado una recurrencia8. Por tanto, y tras el demostrado fracaso del manejo conservador con esteroides en el tratamiento de HSDC9, sería de utilidad encontrar una técnica que implique un menor riesgo con el mayor porcentaje posible de éxito en 1) pacientes con elevado riesgo quirúrgico, 2) pacientes con HSDC resistentes al tratamiento primario.
La eAMM presenta una tasa de recurrencia desdeñable en las series reportadas10. Gelabert et al. plantean el problema de que nuestra revisión carece de trabajos prospectivos aleatorizados. Este punto nos resulta especialmente curioso, puesto que en nuestra serie queda claramente indicado que existen, si bien no aleatorizados, 2 estudios prospectivos en el momento de la revisión de la literatura2. Para rebatir nuestro punto Gelabert et al. hacen referencia a otro trabajo que adolece, sino de las mismas, de mayores limitaciones, al tratarse de una serie retrospectiva de HSDC tratados con trépanos y drenaje, con numerosos sesgos de selección, escaso seguimiento, en ausencia de grupo control y con un análisis estadístico pobre careciente de análisis multivariable y control de factores de confusión11. En efecto, tanto las series quirúrgicas como conservadoras tienen la dificultad de no poder comparar sus resultados con técnicas alternativas, puesto que tanto para el manejo conservador, como la eAMM o la evacuación quirúrgica, existen indicaciones distintas. No obstante, un reciente estudio prospectivo demostró como la terapia endovascular con eAMM después del tratamiento quirúrgico aumentaba el volumen de reabsorción del hematoma en comparación con el grupo de pacientes que recibió tratamiento quirúrgico exclusivamente12. Similares conclusiones fueron extraídas en el estudio prospectivo con mayor número de pacientes incluidos hasta la fecha, donde Joyce et al.13 encontraron una tasa de éxito del 94% de los casos con una tasa de complicaciones del 2%.
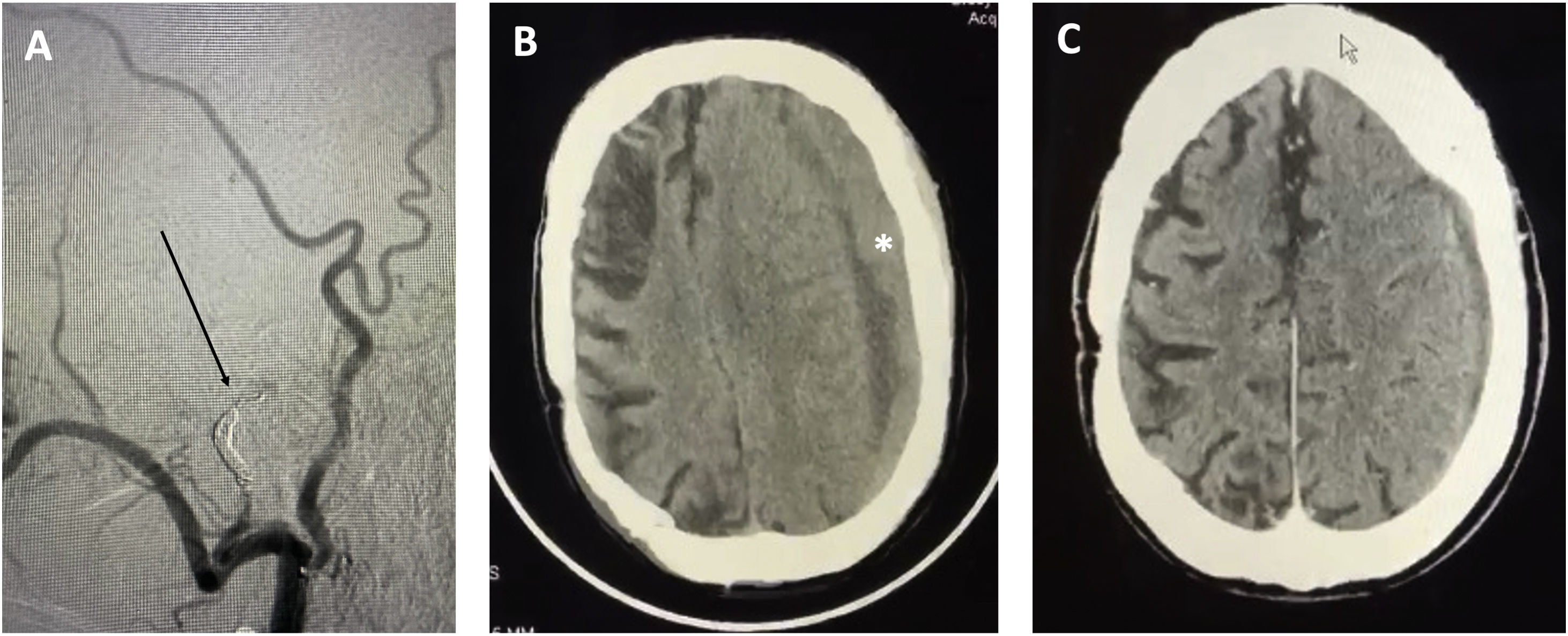
Por otro lado, Gelabert et al., quizá por desconocimiento de la literatura actual y a pesar de las referencias aportadas, expresan no compartir nuestra idea de que la embolización endovascular de la arteria meníngea media puede hacerse con sedación ligera. La embolización con Onyx es dolorosa y precisa de intubación orotraqueal en la mayoría de los casos14. No es así el caso de la embolización con polivinil-alcohol que puede realizarse en paciente despierto y cuya eficacia y seguridad han sido probadas anteriormente14,15. En nuestra práctica, también optamos por la eAMM mediante coil distal a la entrada de foramen espinoso, bajo sedación ligera (fig. 1). Esta maniobra nos permite obtener control proximal e impedir complicaciones derivadas de la oclusión de ramos que irrigan el cavum de Meckel y la rodilla del facial. Tras ello, la embolización controlada de ramas distales con polivinil-alcohol provee de estabilidad a largo plazo. Nuestra serie de 12 pacientes con 20 HSDC (pendiente publicación) mostró resolución del HSDC en todos los casos, no habiendo encontrado complicaciones tales como sangrado, infección, recidiva o deterioro visual. Es importante notar que las indicaciones en todos nuestros casos fue el fracaso del tratamiento quirúrgico y que en uno de nuestros pacientes el procedimiento tuvo que ser abortado al objetivarse un origen anómalo de la arteria oftálmica procedente de la arteria meníngea. Así pues, podemos confirmar que la eAMM es una terapia eficaz y probada en el manejo de HSDC resistentes a tratamiento quirúrgico o en pacientes con elevada comorbilidad y elevado riesgo anestésico2,9,10.
Caso tipo de paciente de edad avanzada con elevado índice de comorbilidad (índice Charlson>2, historia previa de infarto de arteria cerebral media) y riesgo anestésico. El paciente fue sometido a embolización con coils de arteria meníngea media y polivinil-alcohol de ramas distales (flecha, A). Tomografía preoperatoria tras fracaso del tratamiento quirúrgico mostrando hematoma subdural de 20mm, efecto masa y desplazamiento significativo de línea media (>5mm) (asterisco, B). Resultado tomográfico a las 4 semanas del tratamiento endovascular; muestra resolución completa del hematoma (C). El paciente fue capaz de resumir su actividad funcional previa al desarrollo del hematoma subdural crónico (escala modificada de Rankin 2).