A pesar de la relevancia sanitaria de la enfermedad cerebrovascular (ECV), su morbilidad en España y sus tendencias temporales no se conocen con precisión.
ObjetivoEl objetivo de nuestro estudio fue caracterizar la epidemiología del ictus en Aragón y su evolución en el periodo 1998-2010.
MétodosEstudio descriptivo retrospectivo a partir de una base de datos extraída del Conjunto Mínimo Básico de Datos, incluyendo todas las altas por ECV de los hospitales de Aragón en el periodo 1998-2010. Se presentan los datos de manera global y separada por tipo de ictus, sexo y franja etaria.
ResultadosEl número de casos aumentó un 13%, mientras que las tasas de hospitalización ajustadas por edad y sexo han mostrado un descenso significativo para el conjunto de los ictus (descenso medio anual del 1,6%). Hemos observado tendencias opuestas en las tasas de ictus isquémico entre varones y mujeres de los grupos de edad más jóvenes. La tasa de letalidad a los 28 días fue del 17,9%, y fue superior en los pacientes con hemorragia cerebral (35,8%) con respecto a los pacientes con hemorragia subaracnoidea (26,2%) e ictus isquémico (13%). La letalidad por ECV presentó un descenso medio anual del 2,8%, a expensas del descenso observado en el ictus isquémico, y fue más pronunciada en los hombres que en las mujeres.
DiscusiónEl conocimiento de la epidemiología del ictus a nivel regional y sus tendencias contribuirá a establecer un sistema eficiente de vigilancia y diseñar estrategias adecuadas de planificación sanitaria.
Despite the impact of cerebrovascular disease (CVD) on global health, its morbidity and time trends in Spain are not precisely known.
ObjectiveThe purpose of our study was to characterise the epidemiology and trends pertaining to stroke in Aragon over the period 1998-2010.
MethodsWe conducted a retrospective, descriptive study using the data of the Spanish health system's Minimum Data Set and included all stroke patients admitted to acute care hospitals in Aragon between 1 January 1998 and 31 December 2010. We present data globally and broken down by stroke subtype, sex, and age group.
ResultsThe number of cases increased by 13% whereas age- and sex-adjusted hospitalisation rates showed a significant decrease for all types of stroke (mean annual decrease of 1.6%). Men and women in younger age groups showed opposite trends in hospitalisation rates for ischaemic stroke. Case fatality rate at 28 days (17.9%) was higher in patients with intracerebral haemorrhage (35.8%) than in those with subarachnoid haemorrhage (26.2%) or ischaemic stroke (13%). CVD case fatality showed a mean annual decline of 2.8%, at the expense of the fatality rate of ischaemic stroke, and it was more pronounced in men than in women.
DiscussionUnderstanding stroke epidemiology and trends at the regional level will help establish an efficient monitoring system and design appropriate strategies for health planning.
La enfermedad cerebrovascular (ECV) es la segunda causa de muerte en España, por detrás del infarto de miocardio1. Según extrapolaciones de algunos estudios, se estima a nivel nacional una incidencia de 120-350 casos por 100.000 habitantes y año2,3. Sin embargo, existe una importante variación en la incidencia y la mortalidad entre las distintas comunidades autónomas, fundamentalmente secundaria a diferencias en el control de los factores de riesgo vascular, en el desarrollo socioeconómico y en la asistencia sanitaria4. Se ha descrito un gradiente norte-sur, de forma que en la mitad sur de España la tasa de mortalidad es mayor que el promedio del total del país. La mortalidad por ECV en Aragón actualmente se sitúa en torno a la media nacional5. Aragón tiene una población particularmente envejecida, con un 19,8% de la población mayor de 65años, frente al 16,6% de la población española6.
Es la primera causa de discapacidad en adultos, y supone el 2-4% del gasto sanitario nacional7,8. La carga provocada por las ECV está aumentando rápidamente debido al envejecimiento de la población en España, y de hecho se estima que en 2025, 500.000 personas tendrán discapacidad por ECV9. Resulta paradójico que, a pesar de su relevancia sanitaria, la morbilidad en España y sus tendencias temporales no se conozcan con precisión.
En los últimos años se han llevado a cabo múltiples avances en la prevención y tratamiento del ictus (fundamentalmente en lo que se refiere a la trombólisis, el tratamiento endovascular, la atención neurológica especializada y las unidades de ictus), y resulta fundamental disponer de herramientas de monitorización epidemiológica para evaluar el impacto de los esfuerzos destinados a las medidas preventivas, terapéuticas y organizativas de la ECV. En el momento actual, la información epidemiológica sobre la evolución de la ECV en nuestra comunidad se limita a la proporcionada por las estadísticas de mortalidad y la Encuesta de Morbilidad Hospitalaria, que si bien aportan información relevante, son insuficientes de cara a una vigilancia epidemiológica de la ECV. Además, los datos internacionales —y los menos numerosos nacionales— no son extrapolables a nuestra población, pues la mayor parte de los estudios de incidencia se limitan a áreas urbanas de pequeño tamaño que pueden no ser representativos.
ObjetivoEl objetivo de nuestro estudio fue estudiar las tendencias temporales de las tasas de hospitalización y de letalidad hospitalaria de la ECV aguda en Aragón en el periodo 1998-2010 a partir del Conjunto Mínimo Básico de Datos (CMBD) hospitalario.
Pacientes y métodosHemos llevado a cabo un estudio descriptivo retrospectivo basado en registros administrativos hospitalarios (CMBD).
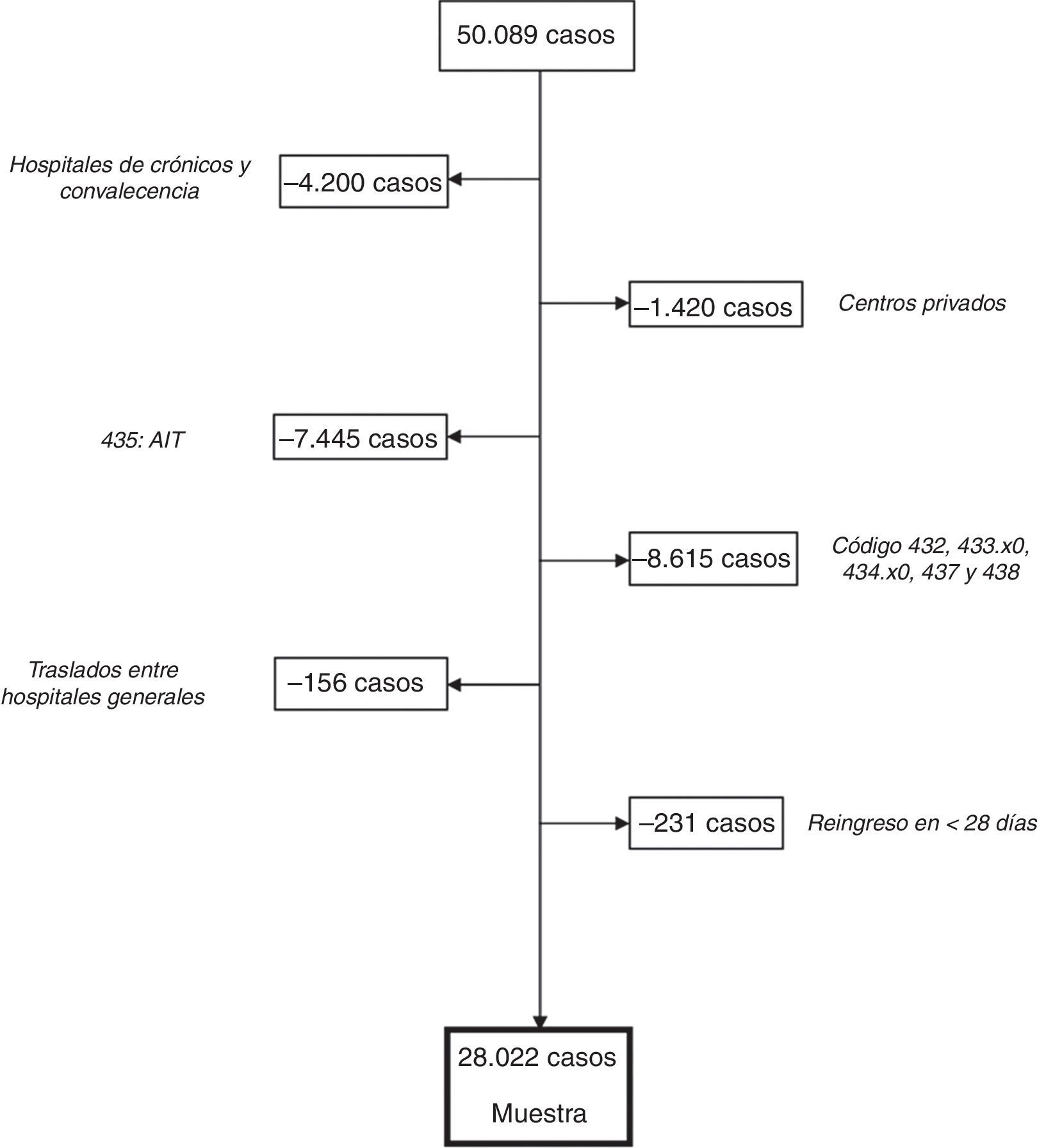
Muestra y criterios de inclusión/exclusiónAccedimos a una base de datos de altas por ECV extraída del CMBD de todos los centros hospitalarios de la comunidad autónoma de Aragón que abarcaba el periodo 1998-2010. En esta base de datos estaban incluidos todos los casos con diagnóstico principal al alta de ECV, es decir, con código de la Clasificación Internacional de Enfermedades 9.ª edición Modificación Clínica (CIE-9 MC) comprendido entre 430 y 438.9.
Criterios de inclusión- •
Altas de centros públicos del Servicio Aragonés de Salud.
- •
Diagnóstico principal:
- •
430: hemorragia subaracnoidea.
- •
431: hemorragia intracerebral.
- •
433.x1: oclusión y estenosis de arterias precerebrales con infarto.
- •
434.x1: oclusión y estenosis de arterias cerebrales con infarto.
- •
436: enfermedad cerebrovascular aguda pero mal definida.
- •
- •
Fecha de ingreso:
- •
01/01/1998-31/12/2010.
- •
- •
Altas de hospitales de convalecencia y rehabilitación.
- •
Altas de centros privados y mutuas de accidentes de trabajo y enfermedades profesionales.
- •
Diagnóstico principal:
- •
432: otra hemorragia intracraneal y hemorragia intracraneal no especificada.
- •
433.x0: oclusión y estenosis de arterias precerebrales sin infarto.
- •
434.x0: oclusión y estenosis de arterias cerebrales sin infarto.
- •
435: isquemia cerebral transitoria.
- •
437: enfermedad cerebrovascular mal definida.
- •
438: efectos tardíos de ECV.
- •
- •
Traslados entre hospitales generales, identificados mediante la coincidencia en fecha de nacimiento, sexo, tipo de ictus y coincidencia entre la fecha de alta del centro remitente y la fecha de ingreso en el centro receptor.
- •
Recurrencia en los primeros 28 días.
- •
Sexo.
- •
Edad al ingreso.
- •
Fecha de ingreso.
- •
Fecha de alta.
- •
Diagnóstico principal (código CIE-9 de 3 y 5 dígitos).
- •
Franja etaria: la población estudiada se ha dividido en 9 grupos de edad: 0-14, 15-24, 25-34, 35-44, 45-54, 55-64, 65-74, 75-84 y >85años.
- •
En el análisis de tendencias por grupo etario se prefirió utilizar la siguiente distribución agrupando los menores de 55 años: <55, 55-64, 65-74, 75-84 y >85años.
- •
Tipo de ictus: se clasificaron en 3 grandes grupos según el código CIE-9 MC:
- •
430=Hemorragia subaracnoidea (HSA).
- •
431=Hemorragia intracerebral (HIC).
- •
433.x1, 434.x1 y 436=Ictus isquémico (ISQ).
- •
- •
Fórmulas de tasas (globales y específicas por tipo de ictus, sexo y franja etaria):
- •
Tasa de hospitalización: no_ de casos en año xpoblación de Aragón en año x×100.000.
- •
Tasas específicas de hospitalización (por franja etaria y sexo): no_ de casos en año x, sexo Y y franja etaria Zpoblación de Aragón en año x para sexo Y y franja etaria Z×100.000.
- •
Tasa de letalidad hospitalaria precoz (primeros 28 días del ingreso): muertes en<29 días desde ingresono_ de casos. Cada vez que se mencione en el texto «letalidad», nos estaremos refiriendo a «letalidad hospitalaria».
- •
Se realizó una descripción de las variables estudiadas, utilizando los parámetros estadísticos correspondientes al tipo de variable: la media y la desviación estándar para las variables cuantitativas y la proporción para las cualitativas. La asociación entre 2 variables categóricas se determinó mediante la χ2 de Pearson. Para determinar la asociación entre una variable dicotómica y otra cuantitativa de distribución normal se empleó la t de Student para muestras independientes. La existencia de asociación entre una variable politómica y otra cuantitativa se determinó utilizando la prueba de ANOVA de una vía (estadístico F de Snedecor) o la prueba de Kruskal Wallis, dependiendo del carácter normal o no, respectivamente, de dicha variable cuantitativa. En todos los casos, el nivel de significación que se utilizó fue el alfa=0,05. Todos los contrastes fueron bilaterales.
Las tasas de hospitalización se calcularon anualmente tomando como referencia la población de ese año obtenida del padrón municipal de habitantes (1998 al 2004) y de la población con tarjeta sanitaria (2005 a 2010), datos facilitados por el Departamento de Salud y Consumo del Gobierno de Aragón. Para realizar el análisis de tendencias de las tasas de hospitalización ajustamos las tasas a una población de referencia (población de Aragón del año 2004).
Para realizar el análisis de tendencias temporales se estudió el efecto del tiempo (año) sobre la tasa de incidencia de hospitalización (casos hospitalizados/población), ajustado por edad. Para ello se calculó la razón de tasas de incidencia (RTI, o incidence rate ratio [IRR]) ajustada por edad, con su significación (p) y su intervalo de confianza al 95%, para cada tipo de ictus, para cada sexo y para ambos sexos. La RTI es el cambio medio anual en tanto por 1 de la tasa de incidencia. Se interpreta como un riesgo relativo. El cálculo de la RTI se realizó por regresión binomial negativa, modelo aplicable a variables de tipo Poisson pero en las que existe variación extra-Poisson. Se utilizó la misma metodología para estudiar la tendencia de las tasas de letalidad, mediante el cálculo de la razón de tasas de letalidad (RTL).
El análisis estadístico se realizó con la ayuda de los programas estadísticos SPSS® v. 17 y Stata® v.11.1.
ÉticaSe garantizó la confidencialidad de los datos personales de acuerdo con la Ley Orgánica de Protección de Datos personales (LOPD), así como las condiciones necesarias de seguridad y protección de la misma. El presente proyecto de investigación recibió un dictamen favorable emitido por el Comité de Ética Asistencial de Aragón.
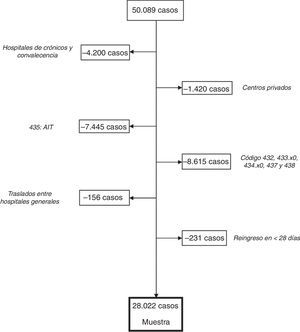
ResultadosDatos generalesEn la figura 1 describimos el proceso de inclusión y exclusión de casos. Partimos de 50.089 casos incluidos en la base de datos inicial, de los cuales 28.022 casos fueron aptos para su análisis.
La edad media de los pacientes fue de 74años (DE12,5). Los varones tuvieron una edad media de 72 (DE12,4) y las mujeres de 76,4 (DE12,2). El 54,6% fueron hombres y el 45,4%, mujeres. El 81% de los casos se produjeron en mayores de 65años.
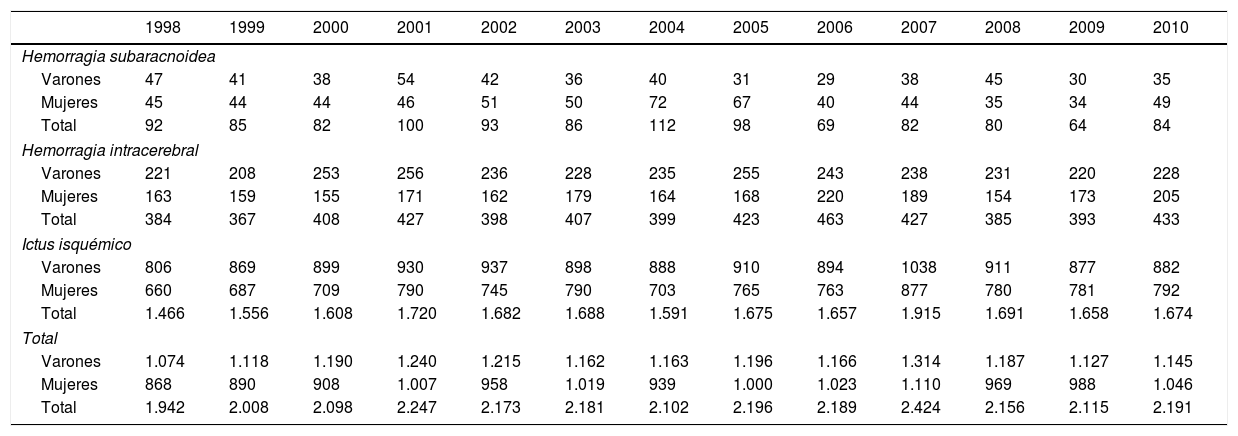
El 77% de los casos fueron ictus isquémicos, el 19% hemorragias intracerebrales y el 4% restante hemorragias subaracnoideas. El número absoluto de casos aumentó un 13% en el periodo de estudio (en varones aumentó un 6,6%, y en mujeres un 20,5%). En la tabla 1 se presenta el número anual de casos a lo largo del periodo 1998-2010, segmentado por sexo y tipo de ictus.
Número de casos de ingreso por enfermedad cerebrovascular aguda en el periodo 1998-2010, segmentado por tipo de ictus, sexo y año
| 1998 | 1999 | 2000 | 2001 | 2002 | 2003 | 2004 | 2005 | 2006 | 2007 | 2008 | 2009 | 2010 | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Hemorragia subaracnoidea | |||||||||||||
| Varones | 47 | 41 | 38 | 54 | 42 | 36 | 40 | 31 | 29 | 38 | 45 | 30 | 35 |
| Mujeres | 45 | 44 | 44 | 46 | 51 | 50 | 72 | 67 | 40 | 44 | 35 | 34 | 49 |
| Total | 92 | 85 | 82 | 100 | 93 | 86 | 112 | 98 | 69 | 82 | 80 | 64 | 84 |
| Hemorragia intracerebral | |||||||||||||
| Varones | 221 | 208 | 253 | 256 | 236 | 228 | 235 | 255 | 243 | 238 | 231 | 220 | 228 |
| Mujeres | 163 | 159 | 155 | 171 | 162 | 179 | 164 | 168 | 220 | 189 | 154 | 173 | 205 |
| Total | 384 | 367 | 408 | 427 | 398 | 407 | 399 | 423 | 463 | 427 | 385 | 393 | 433 |
| Ictus isquémico | |||||||||||||
| Varones | 806 | 869 | 899 | 930 | 937 | 898 | 888 | 910 | 894 | 1038 | 911 | 877 | 882 |
| Mujeres | 660 | 687 | 709 | 790 | 745 | 790 | 703 | 765 | 763 | 877 | 780 | 781 | 792 |
| Total | 1.466 | 1.556 | 1.608 | 1.720 | 1.682 | 1.688 | 1.591 | 1.675 | 1.657 | 1.915 | 1.691 | 1.658 | 1.674 |
| Total | |||||||||||||
| Varones | 1.074 | 1.118 | 1.190 | 1.240 | 1.215 | 1.162 | 1.163 | 1.196 | 1.166 | 1.314 | 1.187 | 1.127 | 1.145 |
| Mujeres | 868 | 890 | 908 | 1.007 | 958 | 1.019 | 939 | 1.000 | 1.023 | 1.110 | 969 | 988 | 1.046 |
| Total | 1.942 | 2.008 | 2.098 | 2.247 | 2.173 | 2.181 | 2.102 | 2.196 | 2.189 | 2.424 | 2.156 | 2.115 | 2.191 |
Las tasas de hospitalización ajustadas por edad y sexo han mostrado un descenso significativo para el conjunto de los ictus (RTI0,984, que se traduce como un descenso medio anual del 1,6%) (fig. 2). En los varones existe una tendencia al descenso en todos los grupos menores de 85años, y sin embargo no se produjeron cambios significativos en las mujeres.
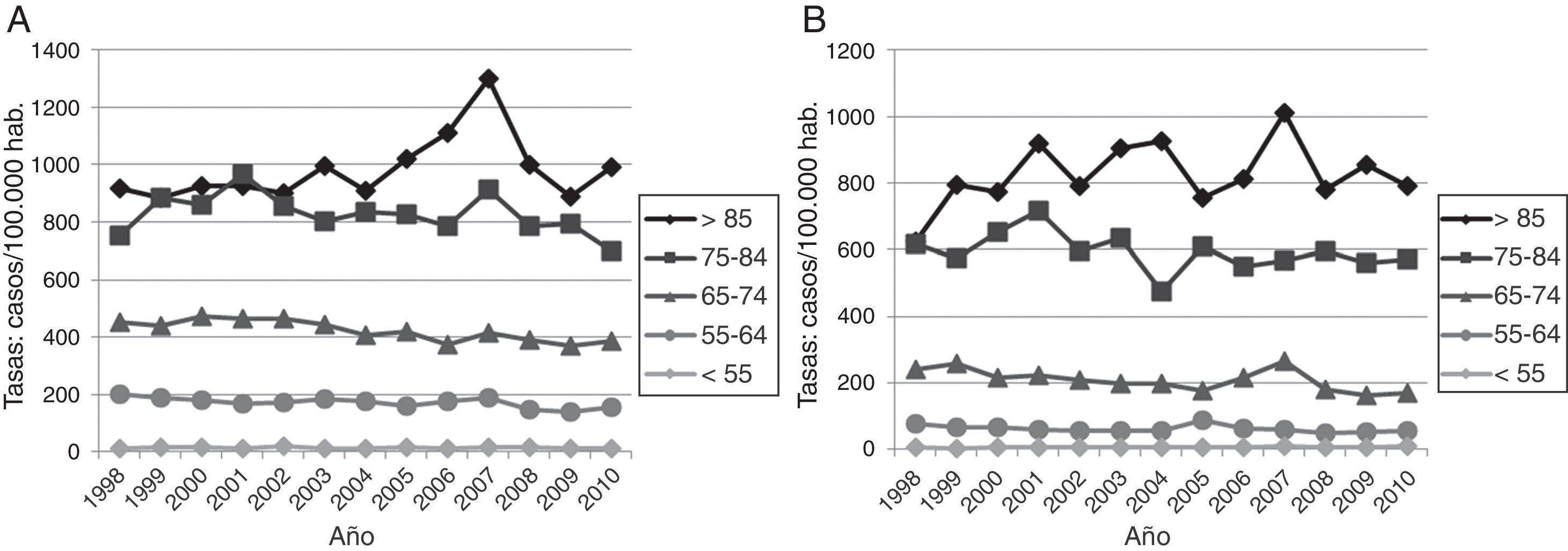
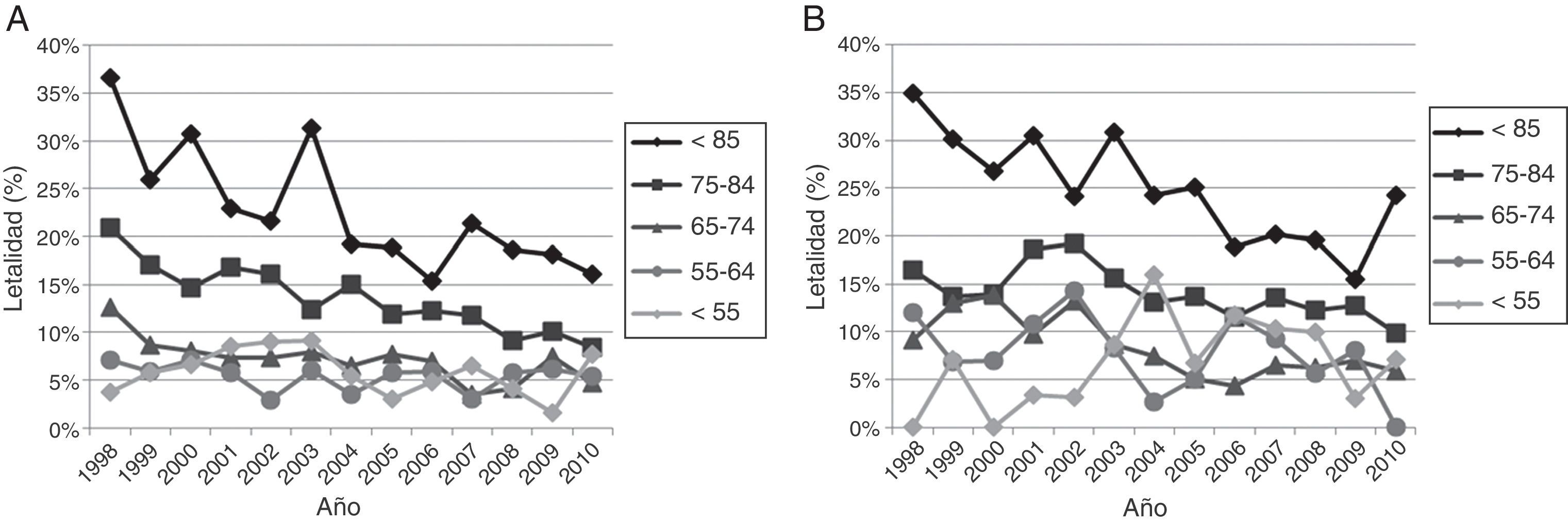
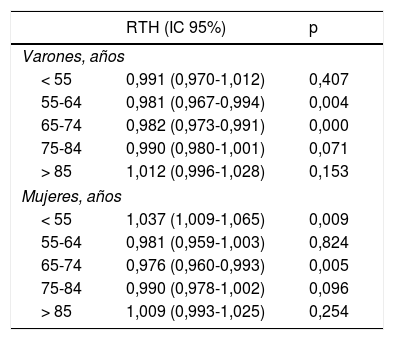
El análisis de tendencias de las tasas de hospitalización por hemorragia subaracnoidea e intracerebral no ha mostrado variaciones significativas en el periodo. El análisis segmentado por grupos etarios de las tasas de hospitalización por ictus isquémico ha mostrado los siguientes resultados (fig. 3, tabla 2): 1)un aumento en las tasas de hospitalización en las mujeres menores de 55años, a diferencia de los hombres de esta edad, quienes no han registrado variaciones significativas a lo largo del periodo de estudio; 2)en la franja de 55-64años registramos un descenso medio anual del 1,9% en los varones, y no se observaron variaciones significativas en las mujeres; 3)en la franja de 65-74años observamos una tendencia decreciente en ambos sexos, con un descenso del 2% anual en los varones y del 2,4% en las mujeres; 4)en la franja de 75-84años también se registraron variaciones similares en ambos sexos, con una descenso medio anual del 1%, sin llegar a alcanzar la significación estadística, y 5)no se produjeron variaciones significativas en los mayores de 85años.
Razón de tasas de hospitalización de ictus isquémico en varones y mujeres en 1998-2010
| RTH (IC 95%) | p | |
|---|---|---|
| Varones, años | ||
| < 55 | 0,991 (0,970-1,012) | 0,407 |
| 55-64 | 0,981 (0,967-0,994) | 0,004 |
| 65-74 | 0,982 (0,973-0,991) | 0,000 |
| 75-84 | 0,990 (0,980-1,001) | 0,071 |
| > 85 | 1,012 (0,996-1,028) | 0,153 |
| Mujeres, años | ||
| < 55 | 1,037 (1,009-1,065) | 0,009 |
| 55-64 | 0,981 (0,959-1,003) | 0,824 |
| 65-74 | 0,976 (0,960-0,993) | 0,005 |
| 75-84 | 0,990 (0,978-1,002) | 0,096 |
| > 85 | 1,009 (0,993-1,025) | 0,254 |
La tasa de letalidad a los 28 días fue del 17,9%. Fue superior en los pacientes con hemorragia cerebral (35,8%), seguida por los pacientes con hemorragia subaracnoidea (26,2%) e ictus isquémico (13%).
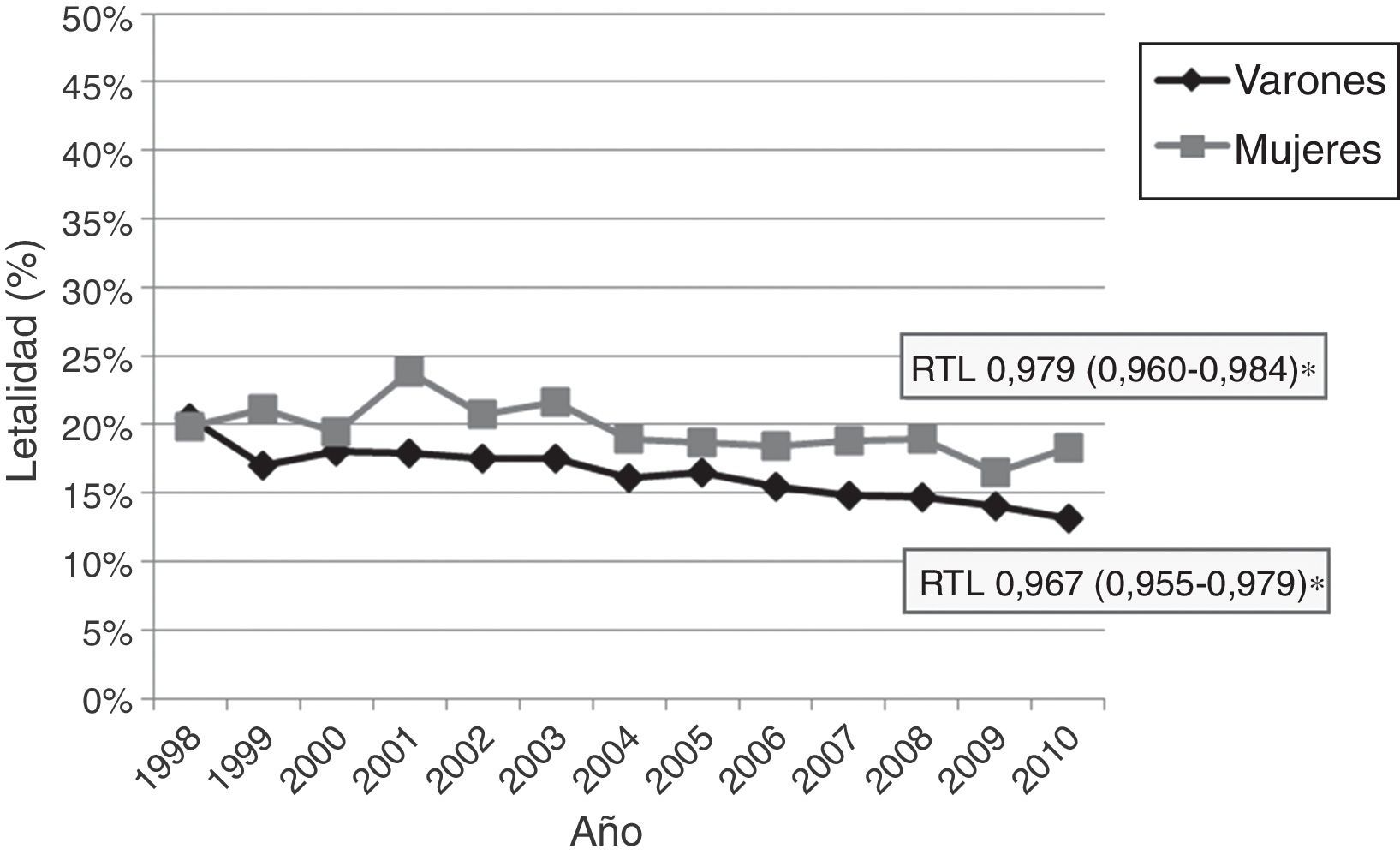
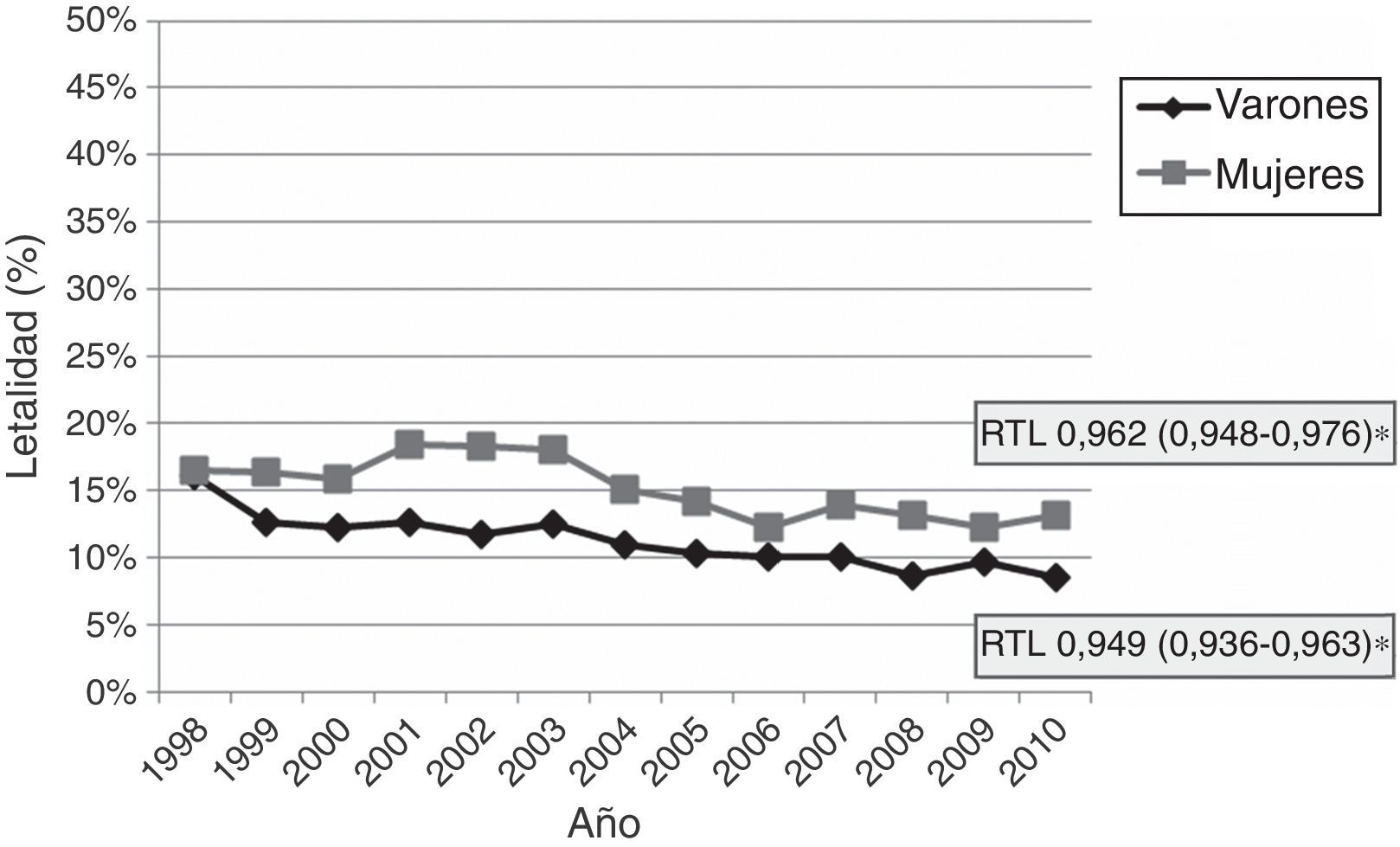
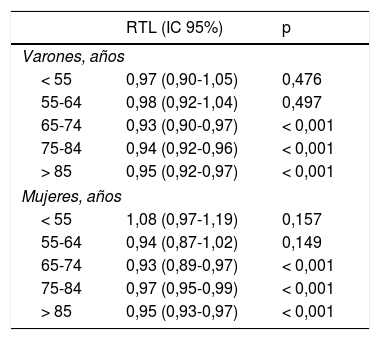
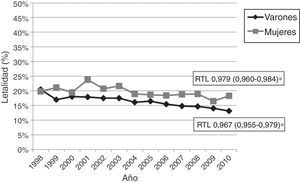
La letalidad precoz por ECV aguda presentó un descenso medio anual de 2,8% (fig. 4). No observamos variaciones significativas en la letalidad de la HSA ni de la HIC, de forma global ni por sexos o grupos de edad. La letalidad por ictus isquémico ha sufrido un descenso significativo en el periodo de estudio, de forma más pronunciada en los hombres-descenso medio anual de 5,1% - que en las mujeres-descenso anual de 3,8% (fig. 5). El análisis por grupos etarios evidenció un descenso significativo de la letalidad por ictus isquémico en los pacientes >65 años en ambos sexos (fig. 6, tabla 3).
Razón de tasas de letalidad (RTL) de ictus isquémico en varones en 1998-2010
| RTL (IC 95%) | p | |
|---|---|---|
| Varones, años | ||
| < 55 | 0,97 (0,90-1,05) | 0,476 |
| 55-64 | 0,98 (0,92-1,04) | 0,497 |
| 65-74 | 0,93 (0,90-0,97) | < 0,001 |
| 75-84 | 0,94 (0,92-0,96) | < 0,001 |
| > 85 | 0,95 (0,92-0,97) | < 0,001 |
| Mujeres, años | ||
| < 55 | 1,08 (0,97-1,19) | 0,157 |
| 55-64 | 0,94 (0,87-1,02) | 0,149 |
| 65-74 | 0,93 (0,89-0,97) | < 0,001 |
| 75-84 | 0,97 (0,95-0,99) | < 0,001 |
| > 85 | 0,95 (0,93-0,97) | < 0,001 |
El código 436 (enfermedad cerebrovascular aguda pero mal definida) representó el 14,9% de los diagnósticos en el año 1998, y se redujo progresivamente con un descenso medio anual del 21%, hasta el 0,6% en el año 2010.
DiscusiónTasas de hospitalizaciónEl número de ingresos por ECV aguda ha aumentado un 13% durante el periodo de estudio, mientras que las tasas de hospitalización por ECV aguda han seguido un descenso medio anual del 1,6% desde 1998 hasta 2010. En las mujeres no se han producido variaciones significativas, y los hombres han seguido tendencias opuestas según la edad. Así, se ha producido un descenso significativo en las tasas de hospitalización en los menores de 85años y un aumento, aunque no significativo, en los mayores de 85años. Nuestros resultados son consistentes con las observaciones mayoritarias en los países desarrollados, que muestran un descenso de las tasas de incidencia por ictus. No obstante, debemos tener en cuenta que los datos de tendencias temporales de la incidencia de ictus son muy limitados, puesto que solo existen unos pocos registros poblacionales específicos con una metodología apropiada y que abarquen un periodo de tiempo prolongado. Uno de ellos es el publicado por Rothwell et al.10, quienes observaron un descenso del 29% en las tasas de incidencia de ictus en Oxfordshire (Reino Unido), atribuido a una reducción significativa en la prevalencia del tabaquismo, de la hipertensión arterial y de la dislipidemia no tratadas. De la misma manera, se han documentado descensos significativos en otras regiones como Perth11 y Auckland (Australia)12, Oyaube (Japón)13, Joinville (Brasil)14, Finlandia15, Estados Unidos16 y Canadá17, entre otros. Aunque es la tendencia predominante, no es universal. De hecho, el estudio realizado en nuestro país por Muñoz-Rivas et al.18, donde se analizaron las tendencias de hospitalización y letalidad del ictus isquémico desde 2003 a 2012 mediante análisis del CMBD nacional, en sujetos diabéticos y no diabéticos, documentó un aumento del 2% de las tasas de hospitalización por ictus isquémico en diabéticos y del 3% en no diabéticos. Igualmente se ha reportado un aumento de las tasas de incidencia en otras regiones de Europa, como en la ciudad de Malmo19 y la zona de Lund-Orup20 (Suecia), o en Kaunas (Lituania)21. En otras regiones, como en Dijon (Francia)22, se ha mostrado estabilización en los últimos años.
En el análisis por subtipos no hemos observado variaciones significativas en la hospitalización por hemorragia subaracnoidea e intracerebral. En el caso del ictus isquémico no hemos observado variaciones estadísticamente significativas, pero en el análisis por franjas etarias sí se registraron variaciones que merece la pena destacar. Hemos observado un aumento en las tasas de hospitalización en las mujeres menores de 55años, a diferencia de los hombres de esta edad, quienes no han registrado variaciones significativas. En la franja de 55-64años se registró un descenso en los varones, y no se observaron variaciones significativas en las mujeres. En la franja de 65-84años observamos una tendencia decreciente en ambos sexos, y en los mayores de 85años se ha registrado una tendencia creciente, aunque no significativa, en ambos sexos. Esta desigualdad de sexos en las tendencias temporales de la incidencia ya ha sido reportada por otros estudios, observando igualmente una mayor reducción de la incidencia en los hombres de forma global23-25. Las desigualdades observadas en los grupos de edad más jóvenes (menores de 65años) pueden venir determinadas por diferencias de sexo en las tendencias de algunos factores de riesgo clásicos como la obesidad y el tabaquismo. Según datos de la Encuesta Nacional de Salud, se ha producido un aumento de la prevalencia de la obesidad en todas las comunidades autónomas, y de forma mucho más pronunciada en las mujeres (y se sabe que produce mayor daño cardiovascular en las mujeres de edad media)26. Por otra parte, se ha observado un importante incremento del tabaquismo entre las mujeres mayores de 45años, en contraposición al descenso observado entre los hombres en los mismos grupos de edad. Además, existe una tendencia a infraestimar el riesgo cardiovascular en las mujeres, y solo una minoría de ellas alcanza los objetivos definidos en las guías de práctica clínica27.
Letalidad hospitalariaLa tasa de letalidad hospitalaria a los 28 días en nuestra muestra fue del 17,9%, discretamente por debajo de las estimaciones internacionales en países desarrollados (20-30%)15,22,28-31, posiblemente porque nuestro registro no detectó las muertes extrahospitalarias (pre-ingreso o tras el alta). La letalidad precoz por ECV presentó un descenso medio anual del 2,8%, y podemos intuir que las mejoras en la asistencia sanitaria en la última década explican en gran medida esta tendencia decreciente. Tanto el descenso de la letalidad como el de las tasas de incidencia probablemente contribuyen al descenso progresivo de la mortalidad de la ECV registrado en nuestra comunidad en los últimos años (descenso del 36% en los últimos 10años)32. El proyecto Multinational MONItoring of trends and determinants in CArdiovascular disease (MONICA)33,34, que se estableció a principios de los años ochenta en 32 centros de 21 países con el fin de monitorizar las tendencias temporales en las enfermedades cardiovasculares y valorar los cambios en los factores de riesgo en la población a lo largo de un periodo de 10años, trató de diferenciar qué proporción del descenso de la mortalidad se podía achacar al descenso de la letalidad y cuál se podía atribuir al descenso de la incidencia, encontrando que, de forma general, dos tercios del descenso de mortalidad se explicaba por el descenso en la letalidad, y el otro tercio, por la reducción de la incidencia35.
Hemos observado un cambio significativo en la letalidad del ictus isquémico, que es el que justifica el descenso global observado. Al igual que lo observado en nuestra muestra, la mayoría de estudios poblacionales ha coincidido en la observación de una tendencia decreciente en la letalidad por ictus isquémico30,31. Las diferencias en la magnitud del descenso de la letalidad pueden estar relacionadas con las diferencias en la edad y en las proporciones de los subtipos etiológicos. Se ha descrito en numerosos estudios la existencia de una mayor tasa de ictus cardioembólico en las mujeres, el cual supone una mayor gravedad y letalidad36,37. Incluso se ha descrito recientemente en algunos registros, como el del Japan Standard Stroke Registry Study Group, que el ictus cardioembólico es más grave en las mujeres que en los hombres38. Los estudios basados en datos administrativos, como el nuestro, no son capaces de realizar un análisis por subtipos etiológicos, por lo que no podemos dar más datos en este sentido. Los registros hospitalarios prospectivos, como el del Hospital Sagrat Cor de Barcelona37 o el de Lausanne (Francia)39, son las herramientas más adecuadas para valorar este y otros aspectos clínicos.
Uso del código 436A pesar de que el código 436 es un código inespecífico, se ha comprobado su validez como diagnóstico de infarto cerebral agudo en la amplia mayoría de estudios40-42. La elección de este código diagnóstico por parte del codificador puede venir determinada por imprecisiones en el informe de alta, en el que puede no haberse precisado tipo, subtipo etiológico y topográfico, o por la elección de este código de manera genérica. Observamos una reducción significativa en el uso del código 436 como diagnóstico principal a lo largo del periodo de estudio, desde un 14,9% en 1998 hasta un 0,6% en 2010. Esto traduce una mejoría significativa en la calidad y precisión de la codificación diagnóstica cerebrovascular, y también de la calidad de la evaluación y diagnóstico de la ECV en los últimos 13años en los hospitales de la comunidad autónoma de Aragón. De esta manera, la mejora continuada de la codificación en los hospitales de Aragón permitirá obtener datos cada vez más fiables a partir de los registros hospitalarios para la investigación epidemiológica.
LimitacionesLos datos de nuestro estudio dependen directamente de la fiabilidad y de la precisión de la codificación diagnóstica. No existen estudios de validación de la codificación de la ECV en Aragón ni en España, y por ello debemos tener en cuenta que estamos trabajando con un cierto margen de error durante todo el periodo, y que este margen de error puede no haber sido constante.
Al tratarse de un registro basado en datos administrativos hospitalarios, no pudimos contabilizar los casos de ECV aguda que no ingresaron. Por ello, no fue posible calcular las tasas de incidencia, sino las tasas de hospitalización. Las tasas de hospitalización dependen directamente de las tasas de incidencia, pero no son directamente comparables. No obstante, se estima que únicamente el 6-8% de los casos no ingresa, por lo que las tasas de hospitalización y de incidencia no deberían ser muy diferentes43,44.
Por otro lado, no pudimos distinguir si los eventos eran primeros ictus o recurrencias, y por ello no podemos saber si la reducción en las tasas de hospitalización se ha producido a expensas de una reducción de la incidencia, de las recurrencias, o de ambas.
Somos conscientes de que nuestro estudio no aborda de forma completa la patología cerebrovascular aguda. A pesar de representar una parcela de gran relevancia clínica y epidemiológica en el campo de la ECV, decidimos excluir del análisis los casos de ataque isquémico transitorio (AIT) por los siguientes motivos: 1)se ha estimado que hasta un 50% de los pacientes que lo sufren no consultan al médico; 2)la implantación de vías clínicas del manejo de esta patología, que han conseguido evitar el ingreso de una proporción sustancial de estos pacientes garantizando la realización de las pruebas diagnósticas básicas durante la estancia del enfermo en el servicio de urgencias45. Además, otro aspecto que puede dificultar el estudio de tendencias temporales del AIT son los cambios que se han producido en su definición en los últimos años.
FortalezasA diferencia del análisis directo de los registros administrativos hospitalarios, nuestro estudio ha pretendido realizar una depuración de los datos obtenidos del CMBD. En nuestra opinión, esta resulta imprescindible, pues de no llevarse a cabo, estaríamos contabilizando casos duplicados y casos que no se corresponden con ECV aguda. Las altas de los centros de rehabilitación y convalecencia son casos de pacientes trasladados desde hospitales generales, y por tanto su inclusión conllevaría la contabilización de casos duplicados. Decidimos eliminar los casos provenientes de centros privados, que por otra parte eran muy escasos, debido a la insuficiente calidad de sus datos y por la elevada variabilidad interanual en el número de casos.
Nuestro estudio aporta nuevos datos de las tendencias temporales de la ECV en Aragón, incluyendo a toda la población de la comunidad autónoma, residente tanto en entorno urbano como rural, lo que nos proporciona una imagen más completa y más cercana a la realidad. El análisis de datos de forma global y segmentada nos ha permitido detectar los patrones y las tendencias temporales de la ECV en Aragón en su conjunto, y de forma específica por subtipos, sexo y grupos de edad.
ConclusiónEl conocimiento de la carga actual de la ECV y de las tendencias temporales en los últimos años en nuestra comunidad nos ayudará a estimar la carga futura secundaria a la ECV y, de este modo, contribuir en el diseño de estrategias de planificación sanitaria adecuadas. Teniendo en cuenta el actual envejecimiento poblacional, y teniendo en cuenta que además este va a seguir un perfil ascendente al incorporarse al grupo de edad avanzada cohortes generacionales más numerosas, se espera que en los próximos años aumentarán el número de casos y el número de personas con discapacidad, las estancias hospitalarias serán más prolongadas, y habrá una mayor necesidad de institucionalización. En suma, se prevé un aumento de la carga global por ictus, y ello supone un auténtico reto para el futuro.
Conflictos de interesesNo existen conflictos de intereses que declarar.





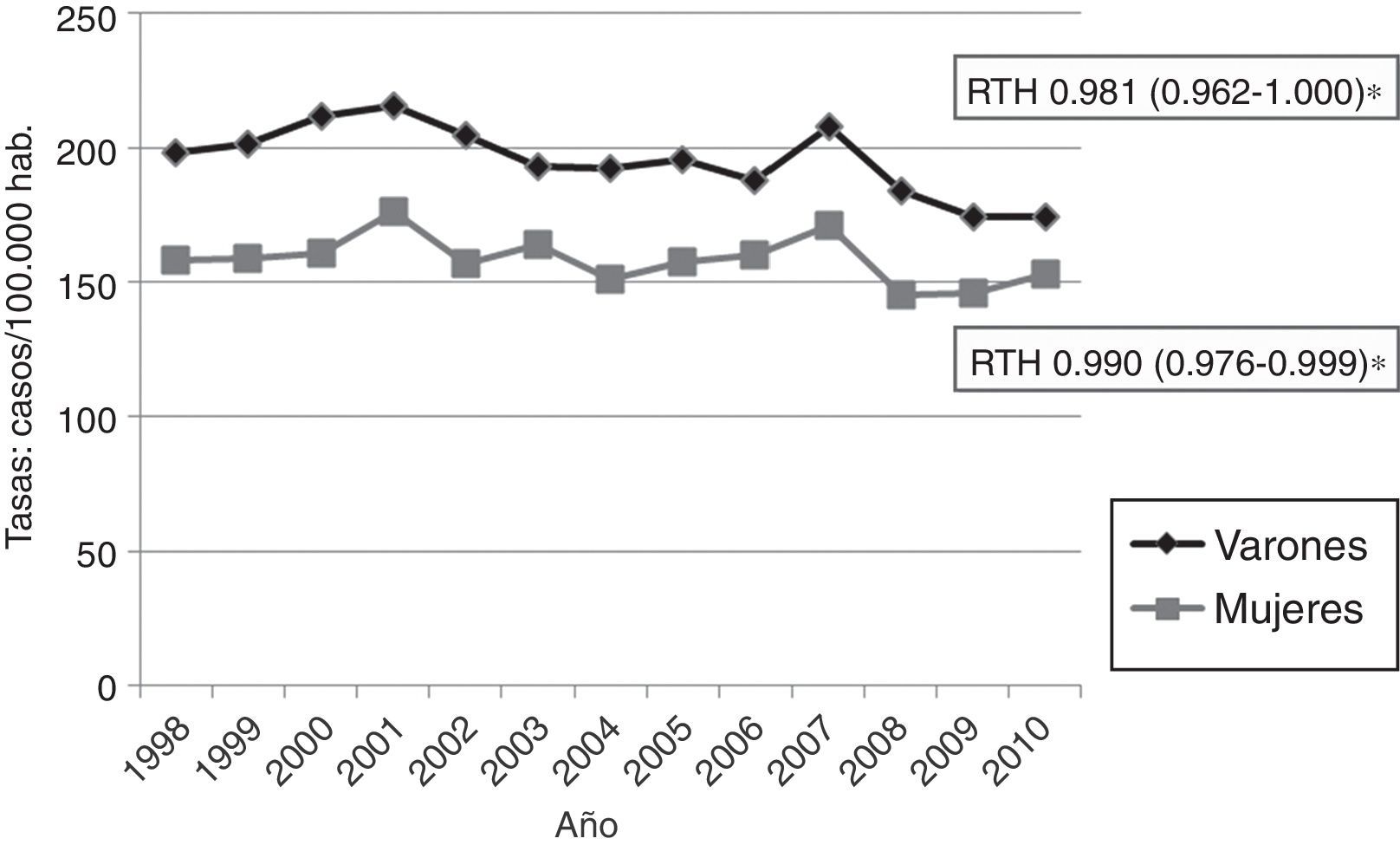
![Tasas anuales de hospitalización por ECV aguda ajustadas a la población de Aragón del año 2004 en varones y mujeres, 1998-2010 (RTH [IC 95%]: razón de tasas de hospitalización). Tasas anuales de hospitalización por ECV aguda ajustadas a la población de Aragón del año 2004 en varones y mujeres, 1998-2010 (RTH [IC 95%]: razón de tasas de hospitalización).](https://static.elsevier.es/multimedia/02134853/0000003300000004/v1_201804270435/S0213485316301359/v1_201804270435/es/main.assets/thumbnail/gr2.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)

![Tasas anuales de letalidad hospitalaria precoz por ictus isquémico en varones y mujeres, 1998-2010 (RTL [IC 95%]: razón de tasas de letalidad). Tasas anuales de letalidad hospitalaria precoz por ictus isquémico en varones y mujeres, 1998-2010 (RTL [IC 95%]: razón de tasas de letalidad).](https://static.elsevier.es/multimedia/02134853/0000003300000004/v1_201804270435/S0213485316301359/v1_201804270435/es/main.assets/thumbnail/gr5.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)


