El papel de las estatinas tras el ictus isquémico cambió con la publicación del estudio SPARCL en 2006. Nos planteamos valorar cómo ha influido en la prescripción de estatinas en esta población.
MétodoEstudio retrospectivo de las altas por ictus isquémico en los hospitales Virgen Macarena, Virgen del Rocío y Valme de Sevilla durante dos periodos: 1999-2001 y 2014-2016.
ResultadoIncluimos 1.575 pacientes, 661 (42%) mujeres, edad media 69 (±10) años. Comparando los dos períodos, los pacientes del grupo post-SPARCL tienen mayor edad (68±10 vs. 71±11, p=0,0001), mayor proporción de mujeres y mayor frecuencia de dislipidemia, hipertensión y diabetes. Al alta se utilizaron estatinas en el 18,7% frente al 86,9% (p=0,0001), y estatinas de alta intensidad en el 11,1% frente al 54,4% (p=0,0001), respectivamente. En ambos períodos la atorvastatina fue la estatina más recetada (80mg, 6% vs. 42,7%; 40mg, 5,1% vs. 11,1%). En el primer grupo, el uso de estatinas y de estatinas de alta intensidad se correlacionó con la hipercolesterolemia, y de forma inversa con la edad. En el segundo grupo, el uso de estatinas se correlacionó con la hipertensión y la hipercolesterolemia, y el de estatinas de alta intensidad, con la cardiopatía isquémica y, de forma inversa, con la edad.
ConclusiónExiste un cambio evidente en la prescripción de estatinas al alta en pacientes con ictus isquémico. No obstante, muchos pacientes siguen infratratados y es preciso optimizar su uso.
The role of statins after ischaemic stroke changed with the publication of the SPARCL study in 2006. We analyse how this has influenced the prescription of statins in this patient population.
MethodsWe conducted a retrospective study of patients discharged with ischaemic stroke at the Virgen Macarena, Virgen del Rocío, and Valme hospitals in Seville (Spain) over two periods: 1999-2001 and 2014-2016.
ResultsThe study included 1575 patients: 661 (42%) were women and mean age (standard deviation) was 69 (10) years. Patients from the later period are older (68 [10] vs 71 [11]; P=.0001); include a higher proportion of women; and present higher rates of dyslipidaemia, hypertension, and diabetes. At discharge, statins were used in 18.7% of patients (vs 86.9% in the first period; P=.0001), with high-intensity statins prescribed in 11.1% of cases (vs 54.4%; P=.0001). In both periods, atorvastatin was the most commonly prescribed statin (80mg: 6% vs 42.7%; 40mg: 5.1% vs 11.1%). In the first period, the use of statins and high-intensity statins was correlated with hypercholesterolaemia, and inversely correlated with age. In the second period, statin use was correlated with hypertension and hypercholesterolaemia, and high-intensity statin use was correlated with ischaemic heart disease and inversely correlated with age.
ConclusionThere has been a clear change in the prescription of statins to patients with ischaemic stroke at discharge. However, many patients remain undertreated and the use of these drugs needs to be optimised.
Actualmente las estatinas, fármacos inhibidores de la 3-hidroxi-3-metilglutaril coenzimaA (HMG-CoA) reductasa, se consideran el avance más importante en la prevención del ictus desde la introducción de la aspirina y los tratamientos antihipertensivos1. De hecho, un metaanálisis de diferentes ensayos con estatinas que incluyó 165.792 individuos muestra que cada disminución de 1mmol/l (39mg/dl) en el colesterol de lipoproteínas de baja densidad (cLDL) equivale a una reducción del riesgo relativo [RR] para el ictus del 21,1% (intervalo de confianza [IC] del 95%: 6,3-33,5; p=0,009)2.
El inesperado hallazgo de una reducción de la incidencia de ictus en dos estudios de intervención con estatinas en pacientes con enfermedad coronaria (EC) establecida abrió el camino al uso de las estatinas en la prevención del ictus3,4. Desde entonces hasta hoy son numerosos los ensayos que han ido ampliando las indicaciones de estos fármacos en la enfermedad cerebrovascular5.
No obstante, la publicación en el New England Journal of Medicine del estudio Stroke Prevention by Aggressive Reduction in Cholesterol Levels (SPARCL)6 en el año 2006 ha sido fundamental para el uso de estatinas en el ictus y un estudio clave para la neurología vascular, dado que fue el primero en demostrar que el tratamiento con altas dosis de estatinas (80mg de atorvastatina) reducía de forma significativa el riesgo de ictus en individuos con antecedente de enfermedad cerebrovascular reciente y sin EC.
Esta evidencia se reflejó posteriormente en las diferentes guías clínicas de prevención del ictus isquémico. Así, las guías de la American Heart Association/American Stroke Association (AHA/ASA) incorporaron ya en 2008, en la actualización de sus recomendaciones, el uso de estatinas de alta intensidad en pacientes con ictus isquémico o accidente isquémico transitorio (AIT) aterosclerótico y sin EC conocida para reducir el riesgo de ictus y eventos cardiovasculares (recomendación de claseI, nivel de evidenciaB), en base a los resultados del SPARCL7, y a partir de estos resultados se inició un cambio en la práctica clínica neurológica, incorporándose las estatinas al tratamiento habitual de los pacientes con ictus isquémico.
Por lo tanto, la terapia con estatinas es en la actualidad un componente clave en la prevención secundaria tras un ictus isquémico. No obstante, apenas existen estudios publicados sobre la tendencia, sobre los factores para el uso de estatinas y sobre las dosis utilizadas en pacientes que han presentado un ictus isquémico.
Este estudio examina cómo ha cambiado con el tiempo la prescripción de estatinas en pacientes con ictus isquémico reciente, recogiendo los datos de práctica clínica real en una gran muestra representativa de pacientes dados de alta del hospital, y explora los factores asociados con el uso de estatinas y con el de estatinas de alta intensidad.
Material y métodosCon el objetivo de valorar el cambio en la prescripción de estatinas en pacientes con ictus isquémico llevamos a cabo un estudio observacional retrospectivo entre los pacientes que fueron dados de alta con el diagnóstico de ictus isquémico en los hospitales universitarios Virgen Macarena, Virgen del Rocío y Virgen de Valme de Sevilla.
Se eligieron dos periodos: uno basal, previo a la publicación del estudio SPARCL (grupo pre-SPARCL; años 1999, 2000 y 2001), y otro transcurrida una década desde su publicación6 (NEJM, año 2006) (grupo post-SPARCL; años 2014, 2015 y 2016), seleccionándose una muestra aleatoria (pacientes consecutivos durante un periodo seleccionado) y significativa de ambos periodos.
Los criterios de inclusión fueron: pacientes dados de alta con el diagnóstico de ictus isquémico. El infarto cerebral se definió como un déficit neurológico focal de inicio súbito que persiste más allá de 24h, documentado por una tomografía axial computarizada (TAC) o una resonancia magnética (RM) de cráneo que indique su presencia.
No se aplicó ningún criterio de exclusión.
Se recogieron y tabularon diferentes variables demográficas y clínicas, así como el tipo de estatina y dosis prescrita al alta del enfermo.
Para considerarse estatinas de alta potencia se utilizaron los criterios de la guía del American College of Cardiology/American Heart Association (ACC/AHA), que consideran estatinas de alta intensidad las que logran, en promedio, una disminución de cLDL >50%, y que incluirían la rosuvastatina en dosis diaria de 20 y 40mg, y la atorvastatina en dosis de 40 y 80mg8.
Análisis estadísticoPara el análisis estadístico se empleó el programa SPSS v22.0. Las variables continuas se expresaron con su media y desviación estándar. Las variables categóricas se expresaron con porcentaje.
Posteriormente se realizó el estudio de la asociación entre las características clínicas de los pacientes con el uso de estatinas y de estatinas de alta intensidad. Las variables continuas se compararon con el test t de Student para muestras no pareadas. Las variables categóricas fueron comparadas con el test de chi cuadrado. A continuación, con las variables que fueron estadísticamente significativas en el análisis univariante y con el objetivo de determinar el efecto independiente de cada una de estas, se realizó un estudio multivariante del tipo regresión logística. En todos los contrastes de hipótesis el nivel de significación estadística utilizado fue de p<0,05.
ResultadosEstudiamos a 1.575 pacientes, 661 (42%) mujeres, con una edad promedio de 69 (±10) años. Se incluyeron 993 pacientes en el periodo pre-SPARCL y 582 en el post-SPARCL. Las características generales de los pacientes en base a los grupos asignados se recogen en la tabla 1.
Características de la población estudiada por grupos
| Grupo | Pre-SPARCL (n=993) | Post-SPARCL (n=582) | p |
|---|---|---|---|
| Factor | |||
| Edad | 68 (10) | 71(11) | 0,0001 |
| Género (mujer) | 39,1% | 46,9% | 0,003 |
| HTA | 67,3% | 73,8% | 0,007 |
| Diabetes | 36,8% | 43,6% | 0,008 |
| Hipercolesterolemia | 32,4% | 48,9% | 0,0001 |
| Tabaquismo | 24,7% | 23,8% | NS |
| FA | 20,5% | 24,9% | 0,044 |
| CI | 16,3% | 14,7% | NS |
| Ictus | 25,8% | 24,5% | NS |
| EAP | 3,7% | 5% | NS |
| Estatinas | 18,7% | 86,9% | 0,0001 |
| Estatinas alta potencia | 58,7% | 62,6% | NS |
CI: cardiopatía isquémica; EAP: enfermedad arterial periférica; FA: fibrilación auricular; HTA: hipertensión arterial; NS: no significativo.
Comparando los dos períodos, encontramos que en el grupo post-SPARCL (años 2014-2016) los pacientes tienen mayor edad (edad media 68±10 vs. 71±11; p=0,0001) y existe mayor proporción de mujeres (del 39,1% hasta el 46,9%; p=0,003). En relación con los distintos factores de riesgo vascular, los pacientes incluidos en el periodo post-SPARCL tienen mayor frecuencia de dislipidemia (32,5% vs. 48,9%; p=0,001), hipertensión (67,3% vs. 73,8%; p=0,008) y diabetes (36,8% vs 43,6%; p=0,008). No se encontraron diferencias en los antecedentes de enfermedad cardiovascular previa, aunque el porcentaje de pacientes con fibrilación auricular (FA) fue mayor en este segundo periodo (20,5% vs. 24,9%; p=0,044), posiblemente por ser más añosos.
Al alta se utilizaron estatinas en el 18,7% de los pacientes en el periodo pre-SPARCL en comparación con el 86,9% (p=0,0001) del segundo periodo, con una tendencia creciente en el uso de estatinas con el paso de los años en ambos grupos (1999: 15,2%, 2000: 15,5%, 2001: 24,6%; 2014: 81,6%, 2015: 88,2%, 2016: 89%).
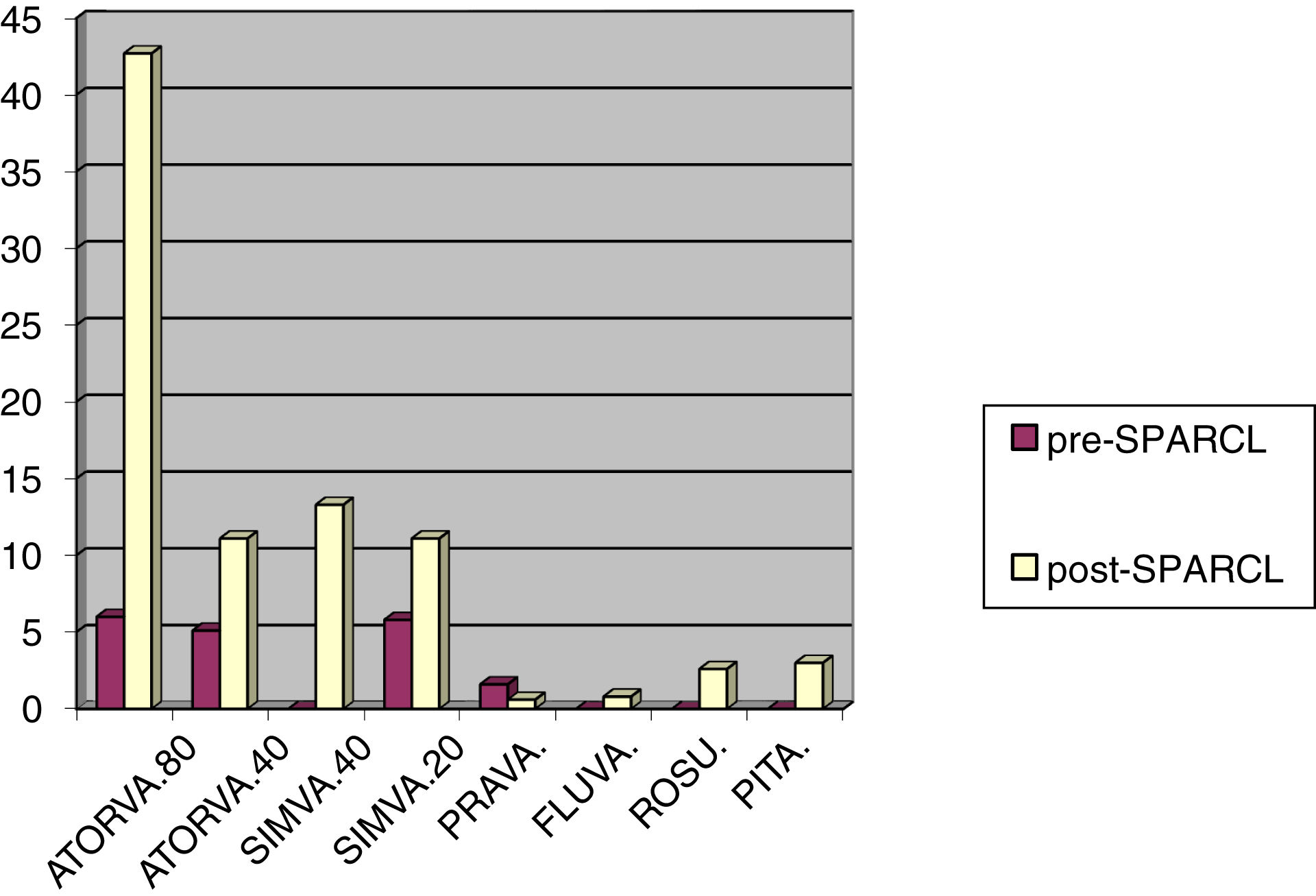
Respecto al tipo de estatina prescrita al alta, en ambos períodos la atorvastatina fue la más recetada (11,1% vs. 53,8%), seguida de simvastatina (5,8% vs. 25,4%), pravastatina (1,6% vs. 0,8%) y fluvastatina (0% vs. 1,4%). Finalmente, la rosuvastatina y la pitavastatina, estatinas no comercializadas en el periodo pre-SPARCL, fueron utilizadas en el 2,6 y el 3,3% de los pacientes, respectivamente. Las diferencias en la prescripción de estatinas entre ambos periodos fueron estadísticamente significativas (p=0,0001).
La prescripción de estatinas se detalla en la figura 1.
Se utilizaron estatinas de alta intensidad en el 11,1% de los pacientes en el primer periodo, frente al 54,4% de los pacientes (p=0,0001) en el segundo, aunque con un porcentaje similar de estatinas de alta intensidad entre los usuarios de estatinas en ambos períodos (58,7% vs. 62,6%; p=NS).
En relación con la correlación entre las características del paciente y la prescripción de estatinas, en el análisis univariante encontramos que en el grupo pre-SPARCL el uso de estatinas se correlacionó con presentar hipercolesterolemia y el antecedente de cardiopatía isquémica, y, de forma inversa, con la edad y la FA. No obstante, en el análisis multivariante solo resultaron ser factores predictores de la prescripción de estatinas al alta la hipercolesterolemia y, de forma inversa, la edad. En ese mismo grupo, el uso de estatinas de alta intensidad presentaba los mismos resultados tanto en el análisis univariante como en el multivariante, dado que se usaron pocas estatinas y las que se usaban eran, en más de la mitad de los casos, de alta intensidad.
En el grupo de pacientes post-SPARCL las estatinas se usaron más en pacientes con hipertensión arterial, diabetes, hipercolesterolemia, tabaquismo o antecedente de enfermedad cardiovascular. No obstante, en el análisis multivariante solo la hipertensión y la hipercolesterolemia se mantuvieron como significativos. El uso de estatinas de alta intensidad tenía los mismos factores predictores, a los que se añadía la edad (de forma inversa). Sin embargo, en el análisis multivariante el uso de estatinas de alta intensidad solo se correlacionó con el antecedente de cardiopatía isquémica y, de forma inversa, con la edad.
Los resultados del análisis estadístico multivariante que correlaciona las características del enfermo con el uso de estatinas/estatinas de alta intensidad se recogen en las tablas 2 y 3.
Correlación entre las características del paciente con el uso estatinas. Análisis multivariante
| Grupo | Pre-SPARCL, p | Post-SPARCL, p |
|---|---|---|
| Factor | ||
| Edad | NS | NS |
| Género | NS | NS |
| HTA | NS | 0,012 |
| Diabetes | NS | NS |
| Hipercolesterolemia | 0,0001 | 0,0001 |
| Tabaquismo | NS | NS |
| FAa | 0,004 | NS |
| CI | NS | NS |
| Ictus | NS | NS |
| EAP | NS | NS |
CI: cardiopatía isquémica; EAP: enfermedad arterial periférica; FA: fibrilación auricular; HTA: hipertensión arterial; NS: no significativo.
Correlación entre las características del paciente con el uso de estatinas de alta intensidad. Análisis multivariante
| Grupo | Pre-SPARCL, p | Post-SPARCL, p |
|---|---|---|
| Factor | ||
| Edada | NS | 0,001 |
| Género | NS | NS |
| HTA | NS | NS |
| Diabetes | NS | NS |
| Hipercolesterolemia | 0,0001 | NS |
| Tabaquismo | NS | NS |
| FAa | 0,021 | NS |
| CI | NS | 0,003 |
| Ictus | NS | NS |
| EAP | NS | NS |
CI: cardiopatía isquémica; EAP: enfermedad arterial periférica; FA: fibrilación auricular; HTA: hipertensión arterial; NS: no significativo.
Nuestro estudio refleja claramente cómo ha cambiado en la práctica clínica diaria el uso de estatinas en pacientes que han presentado un ictus isquémico.
Como vemos, se ha multiplicado en más de cuatro veces el uso de estatinas en esta población, alcanzando casi el 90% de los pacientes dados de alta.
Nuestros resultados reflejan que en la época pre-SPARCL la utilización de estatinas estaba prácticamente restringida a pacientes con hipercolesterolemia, y que, además, se usaba menos en los pacientes que presentaban FA, posiblemente por estar asociada al tipo de ictus cardioembólico, en los que el colesterol tiene menos protagonismo.
Es necesario recordar las recomendaciones vigentes sobre el tratamiento de la hipercolesterolemia durante el primer periodo de estudio. En 1999 la AHA/ASA publicó sus guías para pacientes que habían presentado un ictus isquémico9, que recomendaban iniciar con dieta (dieta pasoII de la AHA: <30% de grasa, <7% de grasa saturada, <200mg/dl de colesterol) y enfatizar el control de peso y la actividad física, y si persistía el cLDL >130mg/dl recomendaban empezar con fármacos (p.ej., con estatinas), y se podía considerar su uso si el cLDL estaba entre 100 y 130mg/dl.
Son escasos los estudios que valoren estos cambios en la prescripción de estatinas tras el ictus, pero un estudio reciente en el Reino Unido corrobora nuestros resultados. En un estudio de cohorte retrospectivo10 utilizando datos anónimos extraídos de registros médicos de atención primaria de una población del Reino Unido de más de 670 médicos de atención primaria, la proporción de pacientes con ictus isquémico que usaban estatinas en los 2años posteriores al evento aumentó del 25% en 2000 al 70% en 2006 y se mantuvo en aproximadamente el 75% hasta 2014.
Otro dato importante que se desprende de nuestro estudio es que la dosis de estatina utilizada sigue siendo insuficiente. Es llamativo que entre los pacientes que usaban estatinas, las estatinas de alta potencia se usen en un porcentaje similar en ambos periodos (58,7% vs 62,6%; p=NS). En las guías de la AHA/ASA del año 1999 no se recomendaban de forma específica estatinas de alta intensidad9, al contrario de las últimas recomendaciones de la AHA/ASA de 2014 de prevención secundaria del ictus11, que recomiendan el uso de estatinas de alta intensidad (recomendación claseI, nivel de evidenciaB).
De hecho, cada vez tenemos más evidencia de la importancia de una dosis elevada de estatinas en la prevención secundaria cardiovascular.
Así, se ha demostrado que existe una relación de eventos cardiovasculares y muertes con el nivel de cLDL en pacientes tratados con estatinas y enfermedad cardiovascular aterosclerótica (ECVA) establecida. En un estudio reciente12 sobre 1.854 pacientes con ECVA y seguidos durante una media de casi 6años, el riesgo de nuevo evento cardiovascular y/o muerte fue significativamente mayor (un 31% más) para los pacientes con cLDL ≥100mg/dl que para aquellos con cLDL <70mg/dl (hazard ratio [HR]: 1,31; IC95%: 1,08-1,59).
En pacientes con ictus previos, un subanálisis del ensayo SPARCL13 reveló que lograr un nivel de cLDL <70mg/dl se relacionó con una reducción del 28% en el riesgo de ictus (HR: 0,72; IC95%: 0,59-0,89; p=0,0018) sin un aumento significativo en el riesgo de ictus hemorrágicos (HR: 1,28; IC95%: 0,78-2,09; p=0,3358). Además, en estos pacientes con ictus y AIT reciente una reducción ≥50% en cLDL se traducía en una reducción del 31% en el riesgo de nuevo ictus (HR: 0,69; IC95%: 0,55-0,87; p=0,0016), del 33% de nuevo ictus isquémico (p=0,0018), y una reducción del 37% en eventos coronarios mayores (p=0,0323).
Posteriormente, en un subanálisis del ensayo J-STARS14 —un estudio sobre prevención secundaria del ictus realizado en Japón que incluyó a 1.578 pacientes de 45 a 80años con ictus isquémico no cardioembólico previo que fueron aleatorizados a recibir 10mg/día de pravastatina y seguidos durante una media de 4,9años— se observó que el riesgo de nuevos ictus o de AIT y de todos los eventos vasculares disminuyó con un nivel de cLDL de 80 a 100mg/dl.
Así, las nuevas guías sobre el manejo de la dislipemia de la Sociedad Europea de Cardiología y la Sociedad Europea de Aterosclerosis (ESC/EAS), publicadas recientemente15, plantean una premisa fundamental: el cLDL cuanto más bajo, mejor. De hecho, en pacientes de muy alto riesgo, con presencia de ECVA previa y que incluye el ictus isquémico y el AIT, la nueva meta sería un cLDL <55mg/dl.
También es de destacar que la edad era un factor independiente para una menor prescripción de estatinas, en particular de estatinas de alta intensidad, lo cual ocurre por igual en los dos periodos estudiados.
Hay que señalar que aunque en el estudio SPARCL6 la edad media de los pacientes fue de 63años, existe un subanálisis posterior del estudio SPARCL16 que corrobora la efectividad de las estatinas en los pacientes ancianos con ictus isquémico reciente. En él, la cohorte de pacientes se dividió en dos grupos: ancianos (≥65años) y el grupo de pacientes más jóvenes. El estudio incluyó 2.249 pacientes en el grupo de ancianos, con una edad media de 72,4años. De estos sujetos, el 30,9% tenían ≥70años y el 4,6% ≥80años. Los riesgos de ictus y AIT (HR: 0,79; p=0,01), de eventos coronarios mayores (HR: 0,68; p=0,035), de cualquier evento coronario (HR: 0,61; p=0,0006) y de procedimientos de revascularización (HR: 0,55; p=0,0005) también se redujeron claramente en el grupo de pacientes ancianos.
En el estudio de cohorte retrospectivo10 de registros médicos de atención primaria del Reino Unido de pacientes con ictus isquémico anteriormente comentado, la edad (tener ≥75años) también se correlacionó con una menor prescripción de estatinas y de estatinas de alta intensidad.
Por tanto, es evidente que, aunque siempre hay que individualizar, a los pacientes más ancianos no se les debería restringir el tratamiento con estatinas, ni con estatinas de alta intensidad, y considerar a priori la edad como una limitación para su prescripción.
Las posibles limitaciones de nuestro estudio inciden en las propias de los estudios retrospectivos, como, por ejemplo, el infrarregistro de la enfermedad o la posible variabilidad de los profesionales y de los pacientes al ser un diseño observacional. No obstante, el estudio tiene múltiples fortalezas, como el hecho de ser multicéntrico, incorporando los tres principales hospitales de Sevilla, el registro exhaustivo del tipo y dosis de estatina, o el elevado número de pacientes incluidos, entre otros, reflejando de forma fiel lo que ha acontecido en la práctica clínica diaria.
En conclusión, nuestro estudio refleja claramente cómo ha existido un cambio radical en la práctica clínica diaria en relación con la prescripción de estatinas en pacientes que han presentado un ictus isquémico. La publicación del estudio SPARCL en el año 2006, que demostró por primera vez que el tratamiento con altas dosis de estatinas podría reducir de forma significativa la recurrencia del ictus en pacientes con ictus previo y sin evidencia de EC, ha supuesto un antes y un después en el tratamiento de estos pacientes. De hecho, las estatinas se han convertido en una medicación fundamental en la terapia del ictus.
Como demostramos en nuestro estudio, ha habido un incremento sustancial en los últimos años en el uso de estatinas, así como en las dosis utilizadas. No obstante, muchos pacientes con ictus isquémico siguen aún infratratados y será preciso optimizar todavía más el uso de estatinas en esta población.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.